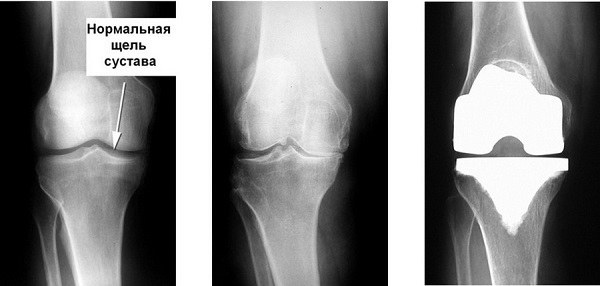
При варикозе делают эндопротезирование коленного сустава
Ранее считалось, что ожирение, ишемическая болезнь сердца, сердечная недостаточность и хроническая венозная недостаточность повышают риски при эндопротезировании крупных суставов. Однако последние научные исследования доказали обратное. Оказывается, нет четкой взаимосвязи между частотой развития тромбозов и наличием у пациентов сопутствующей патологии.
Это значит, что тромбоэмболические осложнения возникают отнюдь не потому, что человек страдает варикозом или имеет лишний вес.
Основным фактором риска является нарушение свертываемости крови, которое возникает в ходе операции. При этом адекватная своевременная профилактика позволяет предупредить развитие тромбоэмболических осложнений (ВТЭО).
В чем опасность операции при варикозе
Операции по замене крупных суставов (коленного, тазобедренного) сопряжены с высоким риском тромбозов. По данным разных авторов, вероятность развития тромбоэмболических осложнений у разных пациентов колеблется в пределах 3,4-50%. Причем в 0,7-30% случаев тромбоз сопровождается тромбоэмболией легочной артерии (ТЭЛА), которая в 1-3% случаев приводит к летальному исходу.
Основной причиной тромбоза являются функциональные изменения в системе гемостаза, а именно — преобладание свертываемости крови над процессами фибринолиза. Гиперкоагуляция развивается в результате массивного повреждения костных и мягких тканей в ходе хирургического вмешательства. Причем у пациентов с варикозом и хронической венозной недостаточностью она более выражена, чем у мужчин и женщин без сопутствующей сосудистой патологии.
В связи с этим пациенты с варикозом и ХВН относятся к группе высокого риска тромбоэмболических осложнений. По данным некоторых авторов, вероятность возникновения тромбоза у них составляет 40-70%. Однако причиной этого являются не сами болезни, а сопутствующие изменения в системе гемостаза, которые имеются у таких пациентов.
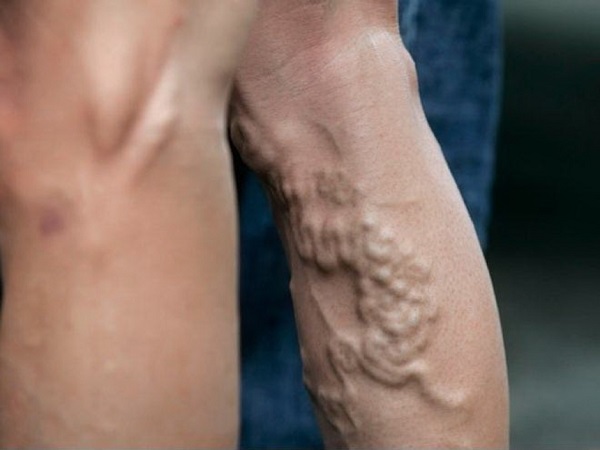
Фото ноги с тромбозом.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Можно ли делать эндопротезирование с варикозом
Варикоз и хроническая венозная недостаточность не являются противопоказаниями к эндопротезированию. Однако при их наличии могут возникнуть определенные сложности во время и после операции. Ведь пациенты с сосудистой патологией больше остальных рискуют получить тромбоэмболические осложнения в раннем послеоперационном периоде.
И тем не менее при варикозе и ХВН оперироваться можно. Главное — делать это в хорошей клинике, где используются адекватные алгоритмы обследования и тактики ведения данной категории пациентов.
Что делать, если отказали врачи
Перед операцией врачи обязательно обследуют каждого пациента и оценивают риски. При высокой вероятности осложнений в операции могут отказать. В таком случае следует искать клинику и специалиста, который согласится выполнить эндопротезирование. Но нужно быть готовым к тому, что перед операцией придется пройти курс лечения. А в послеоперационном периоде — курс сосудистой терапии и тромбопрофилактики по схеме высокого риска.
При индивидуальном подходе и адекватной профилактике риск тромбоэмболических осложнений будет сведен к минимуму. А послеоперационный период и восстановление пройдут максимально успешно.
Как исключить тромбоз
Чтобы провести эффективную профилактику тромбоза, врачам необходимо сначала оценить риск его развития. Как мы уже сказали, сопутствующие заболевания не являются факторами, определяющими появление осложнений. Так как же оценить возможные риски?
Большую роль в прогнозировании играют такие показатели:
- фибринолитическая активность крови;
- скорость оседания эритроцитов (СОЭ);
- количество эритроцитов в периферической крови;
- показатель гематокрита;
- этаноловый тест.
Большое значение в оценке рисков также имеет обследование ангиохирурга и ультразвуковое ангиосканирование (УЗАС) сосудов нижних конечностей. На основании результатов этих исследований можно с высокой вероятностью спрогнозировать послеоперационные осложнения еще на этапе подготовки к операции. После этого специалисты могут с большей эффективностью подобрать схему профилактики и тактику ведения больного.
Пациентам с патологией вен нижних конечностей требует особенно тщательная подготовка к эндопротезированию. Более того, в связи с высоким риском им необходим индивидуальный подход. Им подбирают оптимальную схему тромбопрофилактики (парентеральные + пероральные антикоагулянты), а также назначают курс сосудистой терапии. В некоторых случаях больным выполняют санирующую флебэктомию, что позволяет значительно снизить вероятность тромбоэмболии.
Отметим, что эндопротезирование коленных суставов сопряжено с большим риском, чем замена ТБС. И в этом случае требуются еще более тщательное планирование и подготовка.
Меры предосторожности после
Для профилактики тромбозов крайне важно ношение компрессионного белья подходящего класса компрессии. Чулки всегда подбирает специалист, учитывая степень варикоза и стадию венозной недостаточности. Компрессионное белье требуется носить в течение как минимум 30 дней после операции.
Итоги
Наличие варикоза и ХВН не должно быть поводом для отказа от эндопротезирования. Ведь операция является единственным способом, который позволяет избавиться от хронических болей и вернуться к привычному образу жизни. Так что оперироваться в любом случае необходимо.
Но, поскольку операция может быть сопряжена с рисками, делать ее следует только в хорошей клинике. При выборе учреждения следует поинтересоваться, как там оценивают возможные риски и какие схемы профилактики используют. Очень важно, чтобы в раннем послеоперационном периоде там проводилась адекватная тромбопрофилактика.
Не менее важно и ношение подходящего компрессионного белья после хирургического вмешательства.
Источник
Варикоз — относительное противопоказание к проведению операции по замене коленного сустава искусственным имплантатом. Это означает, что эндопротезирование возможно, но только после консервативного или хирургического лечения варикозной болезни. Решение об установке искусственного сустава принимает врач-ортопед с учетом тяжести сосудистой патологии, выраженности симптоматики, общего состояния здоровья пациента.
Эндопротезирование коленного сустава при варикозе
Варикозное расширение вен нижних конечностей чаще диагностируется у пациентов старше 45 лет. Особенно подвержены развитию заболевания женщины в период естественной менопаузы. Варикоз становится причиной расстройства кровообращения в суставах ног, образования дефицита питательных веществ в костных и хрящевых тканях, провоцирующих их разрушение. В некоторых случаях прогрессирование именно этой патологии послужила толчком для возникновения гонартроза. А деформирующий остеоартроз коленного сустава высокой степени тяжести — основное показание к эндопротезированию.
Пока не проведено лечение варикоза замена коленного сустава не имеет смысла. Он будет функционировать с нарушениями из-за чрезмерно медленного восстановления мягких, хрящевых и костных структур колена. После эндопротезирования пациент должен вставать уже спустя пару дней, что затруднительно при варикозе. Возникнут проблемы и во время интенсивной реабилитации, длящейся от 3 до 6 месяцев.
Предварительное обследование
Для выявления абсолютных или относительных противопоказаний проводится комплексное обследование больного. Оно обязательно даже при предоставлении пациентом результатов недавних лабораторных и инструментальных исследований. Варикозное расширение вен нижних конечностей диагностируется следующим образом:
- цветное дуплексное сканирование вен — ультразвуковое исследование, позволяющее визуализировать распределение скоростей потоков крови, текущих по венам в разных направлениях;
- УЗИ вен ног — эхографический метод оценки анатомии сосудов и регионального кровотока по венозной кровеносной системе.
Стадия варикоза, развившиеся осложнения устанавливаются по результатам рентгенологических, радионуклидных методов диагностики, а также реовазографии нижних конечностей (исследование гемодинамики и особенностей микроциркуляции). Если у пациента обнаружена патология 1 степени тяжести, то решение об эндопротезировании принимает хирург-ортопед с учетом возможных постоперационных рисков.
Почему больным с варикозом не заменяют коленный сустав протезом
Даже у людей со здоровыми сосудами велика вероятность развития осложнений, обусловленных замедлением тока крови во время эндопротезирования. А при изначально поврежденных венах риск тромбоза и тромбоэмболии повышается многократно.
Для улучшения доступа к операционному полю хирург рассекает кожу, мышцы, мягкие, ткани. Открывшиеся кровотечения устраняется незамедлительно, но успевает возникнуть защитная реакция организма — сгущение крови для уменьшения ее потери. Это предрасполагает к образованию тромбов в венах нижних конечностей в ходе и после операции, а также в период реабилитации.
На фоне уже развившегося варикоза формирование кровяных сгустков повышается вероятность тромбоэмболии легочной артерии. Патология возникает внезапно — оторвавшийся тромб закупоривает кровеносный сосуд, нарушая ток крови. Клинически тромбоэмболия проявляется болями за грудиной, удушьем, цианозом (посинением) лица и шеи, коллапсом, расстройством сердечного ритма. Если пациенту не будет оказана немедленная медицинская помощь, то возможен летальный исход.

Что делать при отказе в эндопротезировании коленного сустава
Установка искусственного сустава не выполняется при варикозе средней и высокой степени тяжести. Основаниями для отказа становятся часто возникающие симптомы стадии субкомпенсации или декомпенсации:
- постоянная тяжесть в ногах, тупые боли, повышенная утомляемость, ночные судороги;
- кожный зуд, предшествующий трофическим расстройствам;
- выраженное расширение вен.
После диагностирования патологии сосудистой сети ног назначаются мероприятия для более детального изучения свертывающей системы крови. Коррекция выявленных нарушений проводится вне ортопедического стационара. Дальнейшим лечения больного занимается флеболог. Терапия варикоза направлена не только на ослабление выраженности симптоматики. Должна быть обнаружена и устранена причина сосудистой патологии — избыточная масса тела, повышенное артериальное давление, изменение гормонального фона.
После успешного консервативного или хирургического лечения, компрессионной склеротерапии препятствий для эндопротезирования коленного сустава нет. Пациент готовится к плановой установке искусственного имплантата.
Особенности профилактики постоперационных осложнений пациентов с варикозом в анамнезе
Несмотря на восстановление работы венозной кровеносной системы, пациентам с варикозом в анамнезе уделяется особое внимание. Сразу после эндопротезирования им назначается ношение ортопедических чулок с компрессионным эффектом для снижения нагрузок на вены нижних конечностей.
В дооперационном периоде показана фармакологическая профилактика и использованием антиагрегантов и антикоагулянтов — лекарственных средств, разжижающих кровь и препятствующих образованию тромбов. Например, в клинике в Чехии применяются низкомолекулярные гепарины (Фраксипарин, Клексан и Фрагмин). Их начинают использовать за 12 часов до установки искусственного сустава, а затем вводят подкожно раз в сутки. Это становится надежной профилактикой тромбозов и легочной тромбоэмболии у пациентов с варикозом в анамнезе.
Источник
Почему следует заниматься спортом при варикозе
Занятия спортом при варикозе имеют множество положительных эффектов:
- улучшается кровообращение;
- укрепляются венозные и капиллярные стенки;
- налаживается лимфоотток;
- улучшается общее физическое и психологическое состояние.
Однако следует учесть, что при больших нагрузках могут возникнуть осложнения, поэтому от профессионального спорта придется отказаться.
При умеренных же нагрузках и правильно подобранном виде спорта можно значительно уменьшить проявления заболевания или даже вовсе о нем забыть.
Профилактика варикоза при беременности
В целях профилактики развития варикозной болезни ног во время беременности необходимо помнить, что противопоказания при варикозе на ногах – это провоцирующие факторы (статические нагрузки, наследственная (генетическая) предрасположенность и др.). Женщинам в период беременности (особенно в последний триместр) необходимо:
- носить лечебное белье – компрессионный трикотаж (степень компрессии – 1 кл.);
- делать водные процедуры с прохладным обливанием ног;
- выполнять комплекс легких динамических упражнений в положении сидя и лежа (при этом исключать статические нагрузки!).
Такие меры позволят уменьшить риск возникновения отечности ног к вечеру.
Противопоказания к приёму препаратов
Имеются различные противопоказания при варикозе, которые связаны со стадией болезни. Чтобы недуг не менял привычного образа жизни, следует обратится за консультацией к специалисту и соблюдать нехитрые рекомендации. Ниже перечислены общие противопоказания при варикоз не на ногах:
- Прежде всего, нельзя вести сидячий образ жизни. При сидячей работе следует каждые 30 минут менять положение, чтобы избежать появления венозных застоев. Можно делать перерывы, во время которых полезно ходить.
- Не менее важно следить за весом, который дает большие нагрузки на ноги. Питание должно быть сбалансированным, полезно употреблять больше растительной пищи, богатой витамином С, потому что именно данный витамин укрепляет сосудистые стенки.
- Необходимо придерживаться противоварикозной диеты, которая препятствует повышению давления и набору лишнего веса.
- Если больной, страдающий варикозом вен, решил начать занятия, то тренировки должны иметь индивидуальные нагрузки.
- Каблуки. Недопустимо носить даже на начальной стадии. Допустимы 4-5 см каблуки, при прогрессирующей форме нельзя одевать каблуки более 3 см, так как может нарушиться отток крови, что ведет к прогрессированию болезни.
- Нельзя посещать сауну, баню. Противопоказано париться и греть ноги при выраженной стадии заболевания.
- Эндопротезирование запрещено при осложненной стадии заболевания. На начальной стадии делать эндопротезирование разрешено.
Нередко люди задаются вопросом, можно ли при варикозном расширении вен нижних конечностей заниматься спортом. На данный вопрос нет однозначного ответа, поскольку одни физические упражнения способны уменьшить симптоматику, а другие – усугубят ситуацию. Поэтому, чтобы принести пользу своим сосудам, нужно правильно подобрать вид тренировки.
Операция по эндопротезированию тазобедренного сустава в хирургии считается довольно сложной. Вследствие этого проводить ее разрешается далеко не всем.
Непосредственно перед тем, как дать согласие на данное хирургическое вмешательство, лечащий врач должен удостовериться в том, что его пациент не имеет тяжелых противопоказаний к процедуре. Для этой цели специалисту нужно лично проверить результаты исследований и проведенных анализов человека.
Все противопоказания к эндопротезированию разделяются на две отдельные группы, а именно:
- основные (абсолютные запреты к операции);
- дополнительные противопоказания, при которых не желательно хирургическое вмешательство.
Основными противопоказаниями к замене тазобедренного сустава являются:
- Наличие у пациента тяжелых инфекционных очагов в организме. К примеру, это могут быть ЛОР-патологии (отит, гайморит, ринит, тонзиллит и т.п.). Также опасными считаются инфекции мягких тканей, которые локализуются именно в зоне тазобедренного сустава, где будет проходить операция. В таком случае до момента полного устранения очага инфекции практиковать операцию нельзя.
- Состояния, при которых человек не может самостоятельно передвигаться физически и при этом, причина данной проблемы никак не связана с тазобедренным суставом. В таком случае выполнять эндопротезирование просто бессмысленно, так как данное оперативное вмешательство все равно не сможет восстановить нормальную двигательную активность больного.
- Запущенные болезни сердца, в том числе наличие перенесенного инфаркта либо врожденных пороков миокарда. В данных состояниях больной может просто не перенести операцию. Более того, при сердечной недостаточности в третьей степени операция также противопоказана, однако это не относиться к легкой аритмии или тахикардии.
- Вынашивание ребенка женщиной (беременность). Данное положение является абсолютным противопоказанием, нарушать которое нельзя ни в один триместр беременности. Обосновано это тем, что наркоз, стресс, а также вводимые лекарственные средства запросто могут поспособствовать выкидышу у женщины, замиранию роста плода либо возникновению у будущего ребенка тяжелых патологий.
- Период лактации у женщины, которая кормит грудью ребенка. При этом, операция запрещена по причине того, что женщина будет принимать антибиотики и серьезные анальгезирующие препараты, которые неизменно выведутся вместе с грудным молоком. Его в свою очередь, выпьет младенец, а это способно негативно отобразиться на его здоровье и развитии.
- Нарушение свертываемости крови (риск кровотечения либо образования тромба).
- Ожирение третьей степени. В таком случае на опорно-двигательный аппарат оказывается большая нагрузка, поэтому нормально восстановиться после операции человеку будет очень сложно. Именно поэтому до момента нормализации веса хирурги могут отказать больному в операции.
Дополнительными противопоказаниями к эндопротезированию являются:
- активный туберкулез;
- тяжелые нарушения в работе почек или печени (особенно гепатит);
- ВИЧ-инфекция;
- состояние, при котором конечность человека парализовало;
- эпилепсия и прочие тяжелые патологии ЦНС;
- астма;
- повышенная склонность к аллергии, особенно индивидуальная непереносимость человеком лекарственных средств, которые следует обязательно применять в ходе операции или уже при реабилитации;
- кариес в запущенной форме;
- тромбофлебит или запущенный варикоз конечностей;
- невозможность к установлению эндопротеза с чисто технической стороны (дефект в кости и т.п.);
- ослабленный иммунитет и общее истощение организма;
- нежелание пациента выполнять операцию (заставить человека оперироваться не имеет права ни один врач);
- тяжелые нейромышечные нарушения.
Более того, хирурги также выделяют несколько состояний, при которых можно выполнять эндопротезирование, однако делать это необходимо с повышенной осторожностью. Такими состояниями пациентов являются:
- Нестабильное психоэмоциональное состояние, при котором человек не может контролировать своих действий, а также четко выполнять рекомендации врача. Более того, период протекания затяжных депрессивных состояний или неврозов также является не самым лучшим временем для проведения хирургических манипуляций.
- Возраст от восьмидесяти лет. При этом системы организма пациента будут ослаблены, что значительно повышает вероятность осложнений. Более того, пожилые люди труднее переносят анестезию, а также реабилитационный период. Именно поэтому перед тем как дать согласие на операцию пациента в преклонном возрасте, врач должен тщательно взвесить все «за» и «против».
- Наличие гормональных изменений. При этом, операция может только ухудшить состояние человека, поэтому перед процедурой пациенту нужно обязательно проконсультироваться с дополнительными специалистами.
- Наличие сахарного диабета. В таком случае в разы увеличивается риск осложнений. Более того, больные с сахарным диабетом дольше восстанавливаются по причине плохого заживления тканей.
- Наличие онкологической патологии. Конечно, это состояние не является прямым противопоказанием, ведь довольно часто как раз онкология и становится главной причиной, вследствие которой человеку требуется замена сустава. В таком случае хирурги должны выбрать тот момент, когда состояние пациента будет стабильным, и он сможет успешно перенести такое тяжелое хирургическое вмешательство.
Есть несколько фармакокинетических групп препаратов, которые нельзя принимать пациентам с диагнозом «варикоз», а также определённые лечебные действия противопоказаны:
- Например, противозачаточные таблетки. Вследствие регулярного приёма подобных медикаментов кровь сгущается, а это чревато образованием тромбов. Половые гормоны, которые входят в состав контрацептивов, обладают способностью повышать свёртываемость крови. Если у пациентки варикоз, ей обязательно нужно проконсультироваться с гинекологом и выбрать более безопасный метод контрацепции.
- Оперативные вмешательства на ногах также противопоказаны при варикозе. Пациентам нельзя проводить эндопротезирование суставов. Поражённые вены могут травмироваться в процессе выполнения операции или же в них формируются тромбы, что чревато развитием опасных последствий. В подобных случаях для начала необходимо вылечить варикозное расширение, а уже потом проводить хирургическое вмешательство.
Диета
Что можно есть и пить при варикозном расширении вен?
- Отдавайте предпочтение овощам, фруктам, любым продуктам, богатым клетчаткой, витамином С, рутином. Последний содержится в гречке.
- Немало пользы принесёт умеренное употребление цитрусовых,
- кресс-салат также хорош,
- Вместо мяса лучше использовать рыбу. Избыток белка на пользу не пойдёт. Полезны морепродукты. Особенно – креветки, кальмары. Также хорошо помогает морская капуста. Дары моря способствуют выработке в организме эластина, который полезен для стенок сосудов.
- От кофе можно и не отказываться. Только вам придётся ограничить его употребление парой чашек в сутки.
- Пейте зелёный чай, натуральные соки, фреши, компоты, морсы. А вот от магазинных лимонадов лучше отказаться.
- Добавьте в свой рацион лесные орехи.
- Хорошо при заболеваниях вен помогают сок черноплодной рябины и облепиха;
- Копчёности противопоказаны. Также не рекомендуется есть жирные бульоны;
- Пиво, водка и прочий алкоголь в целом для сосудов и вен вредны. Об этом ниже.
Употребляйте все продукты, содержащие биофлаваноиды. Эти вещества защищают сосуды от перепадов давления, помогают усвоению витамина С:
- Рутин – крупа гречневая, цитрусовые, яблочная кожура;
- Катехин – чай (зелёный и белый), яблоки, виноград, различные виды ягод;
- Кверцетин – чай зелёный, трава зверобоя, виноград тёмных сортов, репчатый лук;
- Геспередин – содержится в цитрусовых фруктах.
Промочили ноги? Не надо сразу же греть их в тазике. Насухо вытрите их, заварите себе чай с имбирём, лимоном и мёдом. Для тех, кто не в курсе – класть мёд и лимон можно в слегка остывший чай. Витамин С в кипятке разрушается, а ферменты мёда после такой обработки никакой пользы не принесут. Корень имбиря, помимо способности греть изнутри, хорошо справляется с разными инфекциями, паразитами. Это не панацея, но для профилактики отлично подходит. Можно использовать без ограничений.
Стоимость в ведущих мировых клиниках
Существует мнение, что лучше всего делают замену сустава в Израиле и Германии. Факт остается фактом – действительно немецкие и израильские специалисты доки в проведении подобных операций. Лучшее оборудование, квалифицированный персонал, все условия для лечения. Однако, есть и другая сторона медали – цена.
Правительства обоих государств хорошо финансируют здравоохранение, львиная доля налогов идет именно на развитие медицины. К сожалению, мы не являемся гражданами Израиля и Германии. Для медицинских туристов совсем другие расценки. Пациенты из других стран частично «погашают» расходы минздрава, что сказывается на стоимости операций и реабилитационных процедур.
Между тем, развитие медицины не стоит на месте, и на пятки «первопроходцам» активно наступают специалисты из Южной Кореи, Китая, Чехии и России.
Корейцы за последнее десятилетие ворвались в Топ-20 лучших мировых клиник эндопротезирования благодаря использованию робототехники в операциях. Чехи предлагают не только уровень проведения вмешательства не хуже чем у «продвинутых» медцентров, но и более длительную реабилитацию, которая включена в пакет услуг.
Россияне, имеющие страховой полис, могут обследоваться и получить помощь почти бесплатно в одном из специализированных федеральных центров.
| Страна | Цена (с протезом, но без реабилитации) |
| Германия | 7000-17000 евро |
| Израиль | 11000-20000 долларов США |
| Южная Корея | 7000-16000 долларов США |
| Чешская республика | 11000 евро (включена реабилитация) |
| Россия | От 100000 рублей |
Источник
