Правый коленный сустав увеличен
Существует довольно много различных заболеваний коленного сустава, основным проявлением которых является «отек» коленного сустава, причем ввиду того, что коленный сустав — это крупный сустав с большим числом синовиальных заворотов, отек этот нередко не сопровождается болевым синдромом до тех пор, пока на развивается достаточно значительное натяжение окружающих мягких тканей.
Все эти заболевания и состояния можно условно разделить на четыре группы: диффузное увеличение объема коленного сустава, увеличение объема переднего отдела коленного сустава, увеличение объема заднего отдела сустава и костные объемные образования.
а) Кровоизлияние в коленный сустав после травмы (гемартроз). Быстро развивающийся отек коленного сустава сразу после травмы связан с кровоизлиянием в сустав и формированием гемартроза. При этом развивается довольно выраженный болевой синдром, сустав становится «горячим», напряженным и болезненным. Позднее периартикулярные мягкие ткани могут приобретать «тестообразную» консистенцию. Движения в суставе ограничены.
Для исключения костных повреждений обязательна рентгенография коленного сустава, при исключении костной травмы следует подозревать разрыв передней крестообразной связки.
При гемартрозе показана пункция коленного сустава, которая должна выполняться в строго асептических условиях. При подозрении на повреждение связочного аппарата может быть эффективно обследование сустава в условиях анестезии, в ходе которого могут быть определены показания к оперативному лечению, в противном случае сустав фиксируют эластичным бинтом или задней гипсовой шиной. С самого начала необходимо начинать упражнения, направленные на укрепление четырехглавой мышцы.
Пациенту разрешают вставать по мере переносимости такой нагрузки, иммобилизацию продолжают до полного восстановления функции мышц нижней конечности.
б) Спонтанные кровоизлияния в коленный сустав. Коленный сустав является наиболее частой мишенью для спонтанных кровоизлияний у пациентов с патологией свертывающей системы крови. При возможности заместительной терапии соответствующими факторами свертывания крови при гемартрозах в этих ситуациях показана пункция коленного сустава и эвакуация крови, дальнейшее лечении гемартроза проводят так же, как и лечение гемартрозов травматической природы. При отсутствии возможности проведения заместительной терапии от пункции коленного сустава лучше воздержаться, коленный сустав фиксируют шиной в положении легкого сгибания до момента разрешения отека.
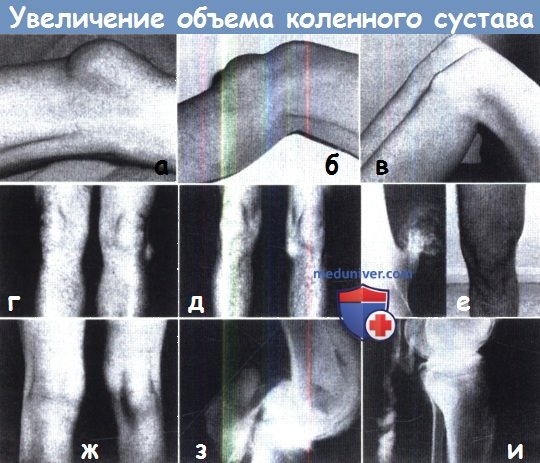
Увеличение объема коленного сустава.
Представлены некоторые нетравматические причины хронического отека коленного сустава:
а) туберкулезный артрит; (б) ревматоидный артрит; (в) болезнь Шарко;
(г) ворсинчатый синовит; (д) гемофилия; (е) злокачественная синовиома.
в) Острый септический артрит. Острое неспецифическое гнойное поражение коленного сустава встречается относительно нечасто. Наиболее частым возбудителем септического гонита является Staphylococcus aureus, однако у взрослых практически также часто встречаются гониты, вызванные возбудителем гонореи.
Сустав увеличивается в объеме, развиваются все классические признаки местного воспалительного процесса, в общем анализе крови увеличивается число лейкоцитов и СОЭ. При пункции из полости сустава эвакуируется гнойное отделяемое, которое необходимо направить на бактериологическое исследование, включающее в т.ч. исследование на анаэробную флору.
Лечение заключается в назначении системной антибактериальной терапии и дренировании сустава — в идеале это должен быть артроскопический лаваж сустава с тотальной синовэктомией. Если после хирургического вмешательства в суставе вновь появляется выпот, его эвакуируют широкопросветной иглой. По мере купирования воспалительных явлений начинают мобилизацию сустава, однако нагрузка возможно лишь по прошествии 4-6 недель.
г) Травматический синовит. Причиной реактивного синовита коленного сустава может стать травма. В таких случаях отек сустава обычно развивается спустя несколько часов после травмы и обычно самостоятельно разрешается в течение нескольких дней. На фоне ограничения функции четырехглавой мышцы последняя нередко гипотрофируется. Может быть показана иммобилизация коленного сустава, однако активные движения и упражнения, направленные на укрепление четырехглавой мышцы, необходимо начинать как можно раньше.
При значительном объеме выпота показана его эвакуация, что зачастую позволяет ускорить восстановление силы и функции мышц. Кроме того, любое внутреннее повреждение коленного сустава, являющее причиной синовита, в свою очередь также требует соответствующего лечения.
д) Асептический нетравматический синовит. Остро развивающийся отек коленного сустава без связи с травмой и без признаков инфекционного поражения позволяет заподозрить подагру или псевдоподагру. При пункции коленного сустава можно получить мутную жидкость, напоминающую по виду гной, однако она стерильна, а при микроскопии (в поляризованном свете) в жидкости выявляются кристаллы. Обычно эффективно лечение нестероидными противовоспалительными препаратами.
е) Хронический отек коленного сустава. Диагноз зачастую можно поставить уже на основании клиники и рентгенологического исследования. Однако при некоторых заболеваниях этого недостаточно и необходимо более полное обследование, включающее пункцию коленного сустава, исследование синовиальной жидкости, артроскопию и биопсию синовиальной оболочки.
ж) Отек коленного сустава при артрите. Наиболее распространенными причинами хронического отека коленного сустава являются остеоартроз и ревматоидный артрит. Наряду с отеком коленного сустава могут присутствовать и другие симптомы, например деформация, ограничение движений или нестабильность, на рентгенограммах можно выявить характерные признаки того или иного поражения коленного сустава.
з) Отек коленного сустава при заболеваниях синовиальной оболочки. Хронический отек и выпот в коленном суставе без признаков деструкции суставных поверхностей позволяет заподозрить такие заболевания, как синовиальный хондроматоз и пигментный виллонодулярный синовит. Диагноз обычно ставится на основании находок, полученных при артроскопии коленного сустава, и подтверждается гистологическим исследованием биоптата синовиальной оболочки.
Наиболее значимым заболеванием, которое необходимо исключить при наличии описанной клиники, является туберкулез. В последнее десятилетие отмечается увеличение числа случаев этого заболевания и при отсутствии объективных признаков, позволяющих выставить другой диагноз, следует подозревать именно его. Обследование пациента должно включать пробу Манту и биопсию синовиальной оболочки. Системная терапия противотуберкулезными препаратами в идеале должна начинаться до того, как начнет происходить деструкция сустава.
и) Препателлярный бурсит (колено домохозяйки). В данной ситуации отек и флюктуация ограничены препателлярной областью, а, собственно, коленный сустав выглядит нормально. Состояние представляет собой бурсит неинфекционной природы, развивающийся не из-за сдавления, но вследствие постоянного трения препателлярной синовиальной сумки между кожей и передней поверхностью надколенника. Нередко данное заболевание можно наблюдать у лиц, чья работа связана с укладкой ковровых покрытий, тротуарной плитки, чисткой полов, а также у шахтеров, которые не пользуются защитными накладками на коленные суставы.
Лечение заключается в тугом бинтовании коленного сустава и исключении положений, связанных с сидением на коленках, иногда может быть показана пункция и эвакуация содержимого препателлярной бурсы. При хроническом бурсите оптимальным является иссечение препателлярной бурсы.
Инфекционный бурсит (связанный, по-видимому, с проникающим ранением бурсы) клинически проявляется в виде болезненного отека препателлярной области, сопровождающегося местной гипертермией тканей. Лечение заключается в создании функционального покоя, назначении антибактериальной терапии и, при необходимости, дренировании или иссечении препателлярной бурсы.

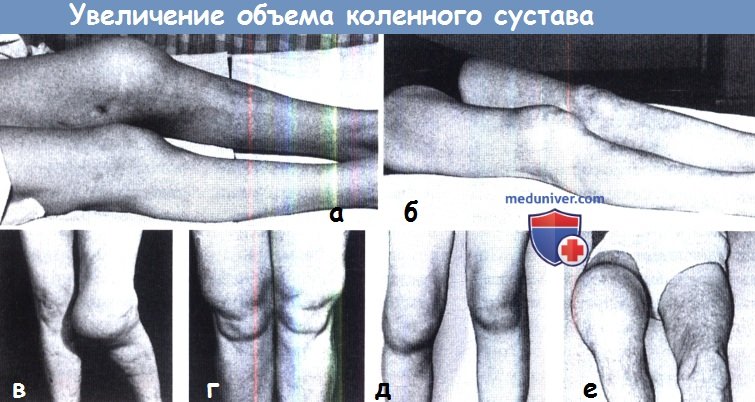
Объемные образования в области коленного сустава.
По передней поверхности: (а) препателлярный бурсит; (б) инфрапателлярный бурсит; (в) болезнь Осгуда-Шляттера.
По боковой поверхности: (г) киста наружного мениска; (д) киста внутреннего мениска; (е) костно-хрящевой экзостоз.
По задней поверхности: (ж) полуперепончатый бурсит; (з)артрограмма подколенной кисты; (и) разорвавшаяся киста.
к) Инфрапателлярный бурсит (колено священника). Отек при этом состоянии локализуется ниже надколенника над собственной связкой надколенника, т.е. дистальней, чем при препателлярном бурсите: как говорится, тот, кто молится, садится на колени более вертикально, чем тот, кто моет пол. Лечение то же, что и при препателлярном бурсите. Иногда наблюдается поражение инфрапателлярной бурсы при подагре.
Иногда болевой синдром и воспалительные явления развиваются в синовиальных сумках, расположенных под собственной связкой надколенника или в области гусиной лапки. Лечение этих бурситов обычно консервативное.
л) Полуперепончатый бурсит. Гипертрофия полуперепончатой синовиальной сумки, расположенной между полуперепончатой мышцей и медиальной головкой икроножной мышцы, может наблюдаться как в детском, так и в зрелом возрасте.
Обычно она проявляется в виде безболезненного при пальпации образования, располагающегося по задней поверхности коленного сустава несколько кнутри от срединной линии и наиболее заметного при выпрямлении коленного сустава. При пальпации в полости бурсы определяется флюктуация жидкости, однако при надавливании бурса не опорожняется в полость сустава, что возможно связано с тем, что окружающие мышцы сдавливают и тем самым перекрывают ее сообщение с полостью сустава. Коленный сустав в целом выглядит нормально.
Иногда в этой зоне развивается болевой синдром, в таком случае может показано иссечение бурсы, однако очень часто бурсит рецидивирует и вместе с тем бурсит со временем может разрешаться самостоятельно, поэтому может быть даже лучше придерживаться выжидательной тактики.
и) Киста подколенной области. Причиной увеличения объема мягких тканей подколенной области может быть дефект задней капсулы сустава и пролабирующая в этот дефект «грыжа» синовиальной оболочки. Образование, которое чаще можно наблюдать у пациентов старшего поколения, располагается по срединной линии и обычно ниже уровня сустава. При пальпации оно безболезненно и флюктуирует. Введение в полость сустава рентгенконтрастного препарата позволяет установить, что полость «кисты» сообщается с полостью сустава.
Данное образование впервые было описано клиницистом Бейкером у пациентов, которые, по-видимому, страдали туберкулезным поражением коленного сустава. В настоящее время наиболее распространенными причинами данного состояния являются ревматоидное или дегенеративное поражение коленного сустава, однако за образованием все равно закрепилось название «киста Бейкера». Иногда эта «киста» может разрываться и ее содержимое распространяется между мышечными массивами голени, становясь причиной болевого синдрома и отека, которые могут быть ошибочно приняты за проявление тромбоза глубоких вен голени.
Выраженность подколенной кисты можно уменьшить путем аспирации ее содержимого и введения в полость глюкокортикоида, иссекать ее без устранения основной причины ее образования не рекомендуется в связи с высокой частотой рецидивов.
к) Аневризма подколенной артерии. Аневризма подколенной артерии является наиболее распространенной из аневризм артерий конечностей, иногда она может быть двусторонней. Клинике поражения периферический артерий конечностей могут предшествовать болевой синдром и ограничение движений в коленном суставе, поэтому всегда необходимо исследовать выявленное образование подколенной области на предмет пульсации. Тромбированная аневризма подколенной артерии пульсировать не будет, однако она всегда будет плотной при пальпации.
л) Костные образования в области коленного сустава. Поскольку коленный сустав отличается относительно небольшим объемом окружающих мягких тканей, любые костные образования в области дистального отдела бедра и проксимального отдела большеберцовой кости нередко будут легко доступны осмотру и практически всегда из можно пропальпировать. Наиболее распространенными тому примерами являются костно-хрящевые экзостозы (остеохондромы) и характерное болезненное увеличение в объеме бугристости большеберцовой кости при болезни Осгуда-Шляттера.
— Читать далее «Показания и техника артроскопии коленного сустава»
Оглавление темы «Болезни коленного сустава и стопы»:
- Причины увеличения коленного сустава и его лечение
- Показания и техника артроскопии коленного сустава
- Показания и техника реконструкции связок коленного сустава
- Показания и техника остеотомии коленного сустава
- Показания и техника артродеза коленного сустава
- Показания и техника эндопротезирования коленного сустава
- Особенности анатомии коленного сустава
- Причины боли в голеностопном суставе и его обследование
- Симптомы идиопатической косолапости (tallipes equinovarus) и ее диагностика
- Лечение идиопатической врожденной косолапости (tallipes equinovarus)
Источник
Однажды научившись ходить, мы начинаем воспринимать эту способность как нечто обыденное. Однако заболевания опорно-двигательного аппарата заставляют нас пересматривать отношение к двигательной активности, а порой — прилагать колоссальные усилия, чтобы ее восстановить. Особенно часто объектом лечения становятся коленные суставы.
Как сохранить подвижность на долгие годы и что делать, если двигательная активность снизилась из-за артроза колена? Давайте разбираться по порядку.
Причины остеоартроза коленного сустава
Остеоартроз колена, или гонартроз, — патология дегенеративно-дистрофического характера, поражающая и деформирующая все структуры сустава, в конечном итоге приводящая к утрате его подвижности. Гонартрозом страдает 15–30% населения планеты, но, несмотря на развитие медицины, статистика не улучшается. Артроз коленного сустава — это болезнь лишнего веса, наследственности, возраста и образа жизни. Заболевают им преимущественно пожилые люди, особенно часто — тучные женщины старше 40 лет. Болезнь провоцирует чрезмерная нагрузка на колени. После 65-ти лет, когда коленный хрящ сильно изнашивается, в том числе по причине гормональных изменений, гонартроз в той или иной степени наблюдается у 65–85% людей. Возможны и врожденные дефекты коленного сустава, ведущие к заболеванию в раннем возрасте, например, недостаточность внутрисуставной смазки. Любые травмирующие воздействия на колено, включая хирургические операции, повышают риск развития гонартроза. В группу риска также входят люди, занятые однообразным физическим трудом, и спортсмены.
Симптомы деформирующего артроза коленного сустава
Болезнь развивается медленно и может доставлять небольшой дискомфорт с годами. В самом начале артроз не сопровождается болезненными ощущениями, но перейдя в более «зрелую» стадию, провоцирует усиливающиеся боли и двигательные ограничения в суставе. Больное колено постепенно начинает менять форму, увеличивается в размере, нога может принять неестественный изгиб влево или вправо.Становится затруднительно выполнять даже элементарные движения, связанные с ходьбой, менять положение тела с вертикального на горизонтальное и обратно, садиться и вставать. При отсутствии лечения артроз коленного сустава ведет к инвалидности.
Не следует путать артрит и артроз, это разные заболевания, хотя артрит может сопутствовать артрозу и даже помогать его выявить на ранней стадии. Артрит — это воспаление сустава, как правило, острое, а остеоартроз — медленное истощение и разрушение хрящевой и костной ткани, протекающее в хронической форме.
Стадии заболевания
Выделяют три степени тяжести артроза коленного сустава. Чем раньше будет выявлено заболевание, тем проще его будет лечить.
- 1 степень. Клиническая картина в этот период редко заставляет больных обращаться к врачу. Они ощущают легкий дискомфорт в колене после длительной ходьбы, быстро устают. Боль может возникнуть только после высоких физических нагрузок (например, после работы на дачном участке) или при максимальном сгибании-разгибании колена. Однако, если сделать рентгеновский снимок, будет видно небольшое сужение суставной щели и появление первых остеофитов — костных отростков внутри сустава. Проблема обычно выявляется случайно, при профосмотрах или других обследованиях, может быть довольно быстро разрешена при помощи консервативного лечения.
- 2 степень. Появляются более выраженные признаки патологии, которые сложно игнорировать. Боль в колене ощущается постоянно, особенно сильно по утрам и вечером, даже в состоянии покоя она полностью не проходит. Походка замедляется, движения в колене затрудняются и сопровождаются характерным глухим хрустом. Возможно осложнение в виде попадания кусочка хряща или осколка кости в суставную полость, что усиливает боль и блокирует подвижность. Это состояние называют «суставной мышью». Прощупывание колена вызывает боль, деформация сустава становится видимой. Может присоединиться воспаление, тогда возникает отек колена. Рентген показывает сильно суженную суставную щель, разрастание остеофитов, деформацию и утолщение кости. Требуется комплексная терапия, иногда необходимо хирургическое вмешательство.
- 3 степень. Запущенная стадия заболевания, стойкая инвалидность. Боль в колене постоянная, сильная, ходьба и особенно преодоление лестничных маршей мучительны. При любых движениях ноги колено издает громкий хруст. Сустав сильно деформирован, увеличен из-за скопления жидкости, практически лишен подвижности. На рентгене видно разрушение связок и менисков, истирание хряща, разрастание соединительной ткани. Суставная щель может частично срастись. Решить проблему можно только заменой пораженного сустава искусственным (эндопротезом).
Чаще всего пациенты обращаются за помощью при второй степени гонартроза, некоторые — уже ближе к третьей. Особенно это характерно для пожилых людей, привыкших к тем или иным недомоганиям, считающих происходящее возрастными издержками и склонных бессистемно применять народные средства.
Как лечить деформирующий артроз коленного сустава
Терапия должна быть комплексной и последовательной, с соблюдением всех рекомендаций врача. Первая попавшаяся мазь, на время снимающая боль, здесь в принципе помочь не в состоянии. Схема лечения подбирается индивидуально — в зависимости от клинической картины и набора методик, доступных в конкретном медицинском учреждении. Лучше, если это будет специализированная ортопедическая клиника или современный медицинский центр с опытными ортопедами.
Методы консервативного лечения гонартроза
Консервативное лечение артроза коленного сустава сводится к двум основным составляющим: медикаментозной и физиотерапевтической. Их обязательно дополняют диета, лечебная физкультура и ортопедическая поддержка.
Препараты для лечения артроза коленного сустава
Медикаментозные средства применяются для снятия воспаления, боли, отеков, а также нормализации обмена веществ и активизации восстановительных процессов. Используются нестероидные противовоспалительные препараты (НПВС) в виде мазей, таблеток и инъекций (диклофенак, пироксикам, нимесулид), инъекции глюкокортикостероидов («Флостерон», гидрокортизон, «Кеналог»), анестезирующие блокады (новокаин, лидокаин, тримекаин), хондропротекторы в виде таблеток («Артифлекс», «Дона» и пр.). Инъекции делаются напрямую в сустав.
Терапевтические методы
Огромное количество разнообразных методов свидетельствует о внимании современной медицины к патологиям коленного сустава и сложности их лечения.
- УВТ. Наиболее прогрессивный метод неинвазивного лечения заболеваний опорно-двигательного аппарата. Ударно-волновая терапия способствует рассасыванию фиброзной ткани и удалению солевых отложений, снимает воспаление, улучшает кровоток, повышает эластичность связок. Процедура почти безболезненна, напоминает аппаратный массаж, длится 10–40 минут. При гонартрозе необходим курс из 4–10 процедур в зависимости от степени тяжести заболевания. Воздействие ударными звуковыми волнами осуществляется локально, с помощью компактного излучателя.
- Плазмотерапия (плазмолифтинг сустава).Это инъекции в сустав собственной плазмы крови пациента, богатой тромбоцитами. Эффективно снимают воспаление, активизируют регенерацию суставных хрящей. Курс состоит из 4–6 процедур, которые проводятся 1–2 раза в неделю.
- Миостимуляция. Воздействие электрическими импульсами позволяет снять спазмы и предотвратить атрофию мышц вокруг пораженного сустава. Способствует восстановлению двигательной активности и снижению болевых ощущений.
- Фонофорез. Физиотерапевтический метод, использующий свойства ультразвука и лечебных мазей. При артрозе коленного сустава выполняется, например, с гидрокортизоном, оказывающим выраженное противовоспалительное и болеутоляющее действие. Ультразвук способствует лучшей проницаемости кожных покровов и быстрому всасыванию медикаментозных средств.
- Озонотерапия. Озон обеспечивает противовоспалительный и обезболивающий эффект. Этот вид терапии обычно назначается при противопоказаниях к приему медикаментозных средств.
- Массаж (в т.ч. лимфодренаж) и мануальная терапия. Курс массажа из 5–10 сеансов назначают при отсутствии воспалительных процессов. Полезен лимфодренажный массаж, предотвращающий скопление жидкости в суставе. Мануальная терапия сочетает поглаживания и растирания с движениями сустава. Наиболее эффективна после сеанса лечебной физкультуры.
- Сероводородные, радоновые и скипидарные ванны. Обладают обезболивающим и противовоспалительным действием, позитивно влияют на опорно-двигательный аппарат в целом. Сероводородные и радоновые ванны являются элементом санаторно-курортного лечения, скипидарные могут быть организованы в домашних условиях по назначению врача.
- Гирудотерапия. Медицинские пиявки, поставленные вокруг поврежденного сустава, снимают отечность и оказывают обезболивающее действие. В их слюне содержатся биоактивные вещества, стимулирующие процессы регенерации тканей. Эффективность лечения можно оценить после трех процедур. Лечение пиявками эффективно на начальной стадии артроза, эффект держится до одного года.
- ЛФК. Лечебная физкультура необходима для предотвращения атрофии мышц и застойных явлений в суставе. Первые упражнения делаются по утрам, часто в постели. Далее следует выполнять небольшой комплекс упражнений еще 3–4 раза в день. Полезно плавание.
- Иглорефлексотерапия. Если сустав еще не деформирован, иглоукалывание может восстановить его подвижность за счет снятия отека и боли.
- Механотерапия. Упражнения с применением тренажеров, позволяющих разрабатывать суставы эффективно, но без чрезмерных перегрузок. Самый популярный вид механотерапии — велотренажер. Рекомендуется в период реабилитации после лечения запущенного артроза, в качестве профилактики болезней суставов. Назначается индивидуально в зависимости от веса, возраста, истории болезни.
- Вытяжение суставов. Полость сустава и суставная щель могут быть увеличены методом механического вытяжения. Развитие артроза после курса этих процедур замедляется.
- Диетотерапия. Должна быть направлена на снижение веса, чтобы уменьшить нагрузку на колено, улучшить обмен веществ, предотвратить отложение солей, обеспечить питание хрящевой ткани.
- Ортопедическое лечение. Использование специальных стелек для обуви, наколенников и тростей позволяет снять излишнюю нагрузку с больного сустава и облегчить ходьбу.
Консервативное лечение способно затормозить развитие гонартроза коленного сустава на долгие годы, но иногда все же требуется хирургическое вмешательство.
Методы хирургического лечения
Оперативное вмешательство направлено не столько на снятие симптомов заболевания, сколько на устранение его причин. Применяется при 2–3 степенях тяжести артроза.
- Пункция.Это откачивание жидкости из суставной полости с помощью шприца. В результате снижается давление на сустав, восстанавливается подвижность, уменьшается воспаление. Процедура проводится амбулаторно. Данный метод относится к малоинвазивному вмешательству.
- Артроскопия. Если требуется очистить сустав от элементов разрушенных хрящей, проводится эндоскопическая операция под контролем микровидеокамеры. Такое вмешательство переносится легче, чем традиционное хирургическое, и не требует длительной реабилитации.
- Околосуставная остеотомия. Метод классической хирургии. Деформированное колено распиливается для придания ему правильной формы и фиксируется при помощи аппарата Илизарова или металлических пластин. Остеотомия требует нескольких месяцев реабилитации.
- Эндопротезирование. Замена больного сустава биосовместимой (обычно титановой) конструкцией, позволяющей вернуть пациенту нормальную подвижность. Реабилитация может занять около года.
Врачи-ортопеды советуют бережно относиться к коленным суставам, если вы находитесь в группе риска. После 40 лет следует следить за своим весом, избегать физических перегрузок и травм, носить удобную обувь на небольшом устойчивом каблуке, заниматься плаванием.
Источник
