Повреждения связок коленного сустава клиника диагностика лечение

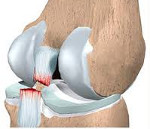
Повреждение связок коленного сустава – распространенная травма, которая чаще наблюдается у активных молодых людей и обычно возникает в быту или во время занятий спортом. Причиной повреждения связок коленного сустава являются чрезмерные движения в суставе (переразгибание, скручивание конечности по оси, приведение или отведение голени). Иногда повреждение происходит в результате удара или давления на голень. Пациенты с повреждением связок коленного сустава жалуются на боли, ограничение подвижности и отечность в районе сустава. Диагноз устанавливается по данным анамнеза и клинического осмотра, для исключения перелома возможно проведение рентгенографии. Дополнительно назначается МРТ коленного сустава, диагностическая пункция или артроскопия.
Общие сведения
Повреждение связок коленного сустава – распространенная травма, которая чаще наблюдается у активных молодых людей и обычно возникает в быту или во время занятий спортом. Причиной повреждения связок коленного сустава являются чрезмерные движения в суставе (переразгибание, скручивание конечности по оси, приведение или отведение голени). Иногда повреждение происходит в результате удара или давления на голень.
Классификация
Выделяют следующие степени повреждения связок коленного сустава:
- I степень. Частичный разрыв связок коленного сустава (рвутся отдельные волокна). Такое повреждение нередко называют растяжением связок коленного сустава, хотя на самом деле связки не эластичны и растягиваться не могут;
- II степень. Неполный разрыв связок (надрыв связок коленного сустава);
- III степень. Полный разрыв связок коленного сустава. Как правило, сочетается с повреждением других элементов сустава (капсулы, менисков, хрящей и т. д.).
С учетом локализации травмы в травматологии выделяют повреждения боковых (наружной и внутренней) и крестообразных (передней и задней) связок.
Повреждение боковых связок
Анатомия
Две коллатеральные (боковые) связки расположены по боковым поверхностям коленного сустава. Коллатеральная малоберцовая (латеральная боковая) связка вверху укрепляет сустав снаружи. Вверху она прикрепляется к наружному мыщелку бедра, внизу – к головке малоберцовой кости. Коллатеральная большеберцовая (медиальная боковая) связка, соответственно, располагается по внутренней поверхности сустава. Вверху она крепится к внутреннему мыщелку бедра, внизу – к большеберцовой кости. Кроме того, часть ее волокон прикрепляется к капсуле сустава и внутреннему мениску, поэтому повреждения внутренней боковой связки нередко сочетаются с травмой внутреннего мениска.
Повреждение наружной боковой связки коленного сустава
Наружная боковая связка повреждается реже внутренней. Повреждение связок коленного сустава возникает при чрезмерном отклонении голени кнутри (например, при подворачивании ноги). Разрыв часто бывает полным, может сочетаться с отрывным переломом части головки малоберцовой кости.
Симптомы
Больной жалуется на боли в области повреждения, которая усиливается при отклонении голени кнутри. Движения ограничены. Сустав отечен, определяется гемартроз. Выраженность симптомов зависит от степени повреждения связок коленного сустава. При полном разрыве выявляется разболтанность (избыточная подвижность) в суставе.
Повреждение внутренней боковой связки коленного сустава
Внутренняя боковая связка травмируется чаще, однако, обычно ее повреждение бывает неполным. Травма возникает при чрезмерном отклонении голени кнаружи. Данное повреждение связок коленного сустава нередко сочетается с разрывом внутреннего мениска и повреждением капсулы сустава, что может быть диагностировано при проведении МРТ коленного сустава.
Симптомы
Сустав отечен, определяется болезненность при прощупывании, движениях, отклонении голени кнаружи. Выявляется гемартроз. Движения ограничены. Полный разрыв сопровождается избыточной подвижностью в суставе.
Лечение повреждений боковых связок коленного сустава
Растяжение и надрыв связок коленного сустава травматологи лечат консервативно. Место повреждения обезболивают раствором новокаина. При большом количестве крови в суставе проводят пункцию. На ногу накладывают гипсовую шину от лодыжек до верхней трети бедра.
Полный разрыв внутренней боковой связки также лечат консервативно. При полном разрыве наружной боковой связки требуется хирургическое вмешательство, поскольку ее концы, как правило, отдаляются друг от друга, и самостоятельное сращение становится невозможным. В ходе операции выполняют лавсановый шов связки или ее сухожильную аутопластику. При расслоении связки используют трансплантаты. В случае отрывного перелома головки костный фрагмент винтом фиксируют к малоберцовой кости.
При сращении связки ее длина нередко увеличивается за счет рубцовой ткани. В результате укрепляющая функция связки снижается, коленный сустав становится нестабильным. Если другие структуры сустава (капсула, крестообразные связки) не компенсируют эту нестабильность, проводится реконструктивная операция (перемещение места прикрепления связок или сухожильная пластика).
Повреждение крестообразных связок
Анатомия
Крестообразные связки располагаются внутри коленного сустава и соединяют суставные поверхности большеберцовой и бедренной кости. Передняя крестообразная связка вверху прикрепляется к задневерхней поверхности наружного мыщелка бедра, проходит через сустав кпереди и кнутри, а затем крепится к суставной поверхности большеберцовой кости в ее передневнутренней части.
Задняя крестообразная связка прикрепляется к передневерхней поверхности внутреннего мыщелка бедра, проходит в полости сустава кзади и кнаружи, а затем крепится к суставной поверхности большеберцовой кости в ее задненаружной части. Передняя крестообразная связка не дает голени соскальзывать кпереди, а задняя крестообразная связка удерживает голень от соскальзывания кзади.
Причиной повреждения передней крестообразной связки становится удар или давление на заднюю поверхность согнутой голени. Задняя крестообразная связка повреждается при переразгибании голени или удар по передней поверхности голени. Чаще встречается повреждение передней крестообразной связки. Нередко наблюдается триада Турнера («несчастная триада»): сочетание разрыва передней крестообразной связки с повреждением наружной боковой связки и разрывом внутреннего мениска.
Симптомы
Коленный сустав отечен, болезненен. Определяется жидкость (гемартроз). Основным клиническим признаком разрыва крестообразных связок является симптом выдвижного ящика (чрезмерная подвижность голени в переднезаднем направлении). Врач сгибает расслабленную ногу пациента под углом 90 градусов, после чего одной рукой придерживает бедро, а другой двигает голень кзади и кпереди.
Если голень смещается кпереди, это говорит о несостоятельности передней крестообразной связки. Если голень смещается кзади, значит, нарушена целостность задней крестообразной связки. В случае частичного разрыва (растяжения) крестообразных связок данный симптом может быть отрицательным. Для более полного исследования сопутствующих повреждений при повреждении связок коленного сустава проводят диагностическую артроскопию коленного сустава.

МРТ коленного сустава. Повреждение (отек, разволокнение, частичный разрыв) передней крестообразной связки.
Лечение
При частичных разрывах проводится консервативное лечение: пункция сустава, наложение гипсовой шины на срок до 5 недель. Полный разрыв связок является показанием к операции. Восстановить целостность связок можно классическим методом (через открытый доступ) или эндоскопически (с использованием артроскопа). Менее травматичными являются артроскопические операции. При свежих повреждениях связок коленного сустава конец связки подшивают к кости, при застарелых разрывах производят лавсанопластику или замещение связки аутотрансплантатом из собственной связки надколенника. Операцию выполняют через 5-6 недель с момента травмы. Хирургическое вмешательство в более ранние сроки не проводят, так как оно может повлечь за собой развитие контрактуры (ограничения движений) в суставе.
Источник
Коленный сустав стабилизируется при помощи нескольких связок: наружная боковая связка, внутренняя боковая связка, передняя и задняя крестообразные связки. Прежде всего, при спортивных травмах эти связки могут сильно перекручиваться, а также частично или полностью разрываться (разрыв связки). Может произойти надрыв (разрыв) только одной связки (изолированный разрыв), однако часто повреждаются множественные связки, в таких случаях зачастую происходит также повреждение мениска. Повышенный риск представляют, главным образом, виды спорта, при которых фиксируется стопа, например, лыжный спорт или игра в футбол в бутсах.
Классификация повреждений связок:
- Разрыв передней крестообразной связки: Разрыв передней крестообразной связки может возникать изолированно или в сочетании с множественными повреждениями и является типичной спортивной травмой, прежде всего, в видах спорта с фиксированной стопой.
- Разрыв задней крестообразной связки: В целом довольно редкий разрыв задней крестообразной связки чаще возникает вследствие прямых травм, то есть силового воздействия извне: к таким относятся травмы при ДТП или столкновениях между игроками в командных видах спорта. В большинстве случаев это ухудшает травму коленного сустава в целом: Кроме задней крестообразной связки часто повреждаются и другие структуры сустава.
- Разрыв внутренней боковой связки: Эти разрывы относятся к наиболее распространенным спортивным травмам. Зачастую в качестве сопутствующих травм имеют место повреждения связки с разрушением и сколом кости, разрыв передней крестообразной связки и/или надрыв внутреннего мениска. При повреждении всех трех вышеназванных структур (внутренней боковой связки, внутреннего мениска и передней крестообразной связки) говорят о так называемой «unhappy triad» («несчастливой триаде»).
- Разрыв наружной боковой связки: Разрывы одной лишь боковой связки являются крайне редкими. В случае разрыва наружной боковой связки в большинстве случаев происходит более сложное повреждение капсульно-связочного аппарата и крестообразных связок.
Диагностика повреждения связок:
Сначала врач спрашивает пациента о наличии жалоб и о причинах (механизме повреждения). Интерес представляет также история болезни пациента.
Обследование коленного сустава:
Симптомы при разрыве связок могут походить на жалобы при растяжении связок. Поэтому врач применяет определенные ортопедические тесты (исследования на стабильность). Они помогают врачу отличить разрыв связок от растяжения. В рамках данных тестов коленный сустав исследуется на наличие анормальной, то есть усиленной подвижности (гипермобильность сустава). Неестественно большой диапазон движений в коленном суставе явно указывает на то, что имеет место разрыв связки. Если сустав, например, может «откидываться» в стороны, то есть обнаруживает больший диапазон движения, чем обычно, это может указывать на повреждение боковой связки.
Общепринятыми тестами на стабильность сустава являются так называемый тест Лахмана и тест «выдвижного ящика». Они предназначены для диагностирования или исключения разрывов крестообразных связок. В рамках теста «выдвижного ящика» врач проверяет, имеет ли место более сильное, чем обычно, смещение голени вперед или назад по отношению к бедру (феномен «выдвижного ящика»).
Так как диапазоны движений в коленном суставе у разных людей отличаются друг от друга, в качестве показателя для сравнения врачи используют нормальный масштаб движений в здоровом суставе. То есть они проверяют и сравнивают оба коленных сустава.
Визуализационные методы исследования:
Рентгенологическое исследование: Рентгеновские снимки предназначены, прежде всего, для исключения сопутствующих повреждений кости и выполняются при любой травме коленного сустава. Сами связки на рентгеновских снимках не просматриваются.
Магнитно-резонансная томография (МРТ): Исследование МРТ является очень информативным, так как оно позволяет оценить не только связки, но и масштаб повреждения, наличие выпота и мельчайшие повреждения хрящевой и костной ткани. МРТ применяется, прежде всего, при более сложных травмах.
Компьютерная томография (КТ) и ультразвуковые исследования также могут применяться при специальных диагностических задачах.
Разрыв связок: Какая терапия является правильной?
Разрыв связок может лечиться консервативными методами, то есть без хирургического вмешательства, или же оперативными методами. Решение о том, какой метод будет применяться, зависит, в том числе, от масштаба повреждения.
Другие факторы, которые говорят скорее в пользу операции:
- Коленный сустав больше не обладает достаточной стабильностью
- Травма является сложной или обширной, затрагивает, например, и другие структуры сустава или кость
- Пациент еще молод и предположительно может очень хорошо перенести вмешательство
- Пациент занимается спортом или такой профессией, в которой коленный сустав подвергается большим нагрузкам
Хирургическое лечение:
Операция на коленном суставе обычно проводится с использованием минимально инвазивного метода, то есть с применением техники «замочной скважины» в рамках артроскопии. Это означает, что врач делает очень маленькие разрезы, через которые в сустав вводятся тонкие оптические приборы (камера для визуализации) и хирургические инструменты (см. рисунок выше). Вмешательство может проводиться в условиях стационара или в амбулаторном режиме.
В рамках такой артроскопии врачи могут тщательно исследовать сустав. Одновременно с исследованием сустава может быть проведена и терапия. Например, при разрыве передней крестообразной связки она может быть реконструирована путем создания новой связки с использованием аутогенного или, в очень редких случаях, чужеродного материала. Для этого части здоровых сухожилий из мышц ноги пациента или из сухожилия надколенника забираются в рамках открытого вмешательства, после чего используются и закрепляются в качестве заменителя разорванной связки.
Также в рамках артроскопии могут быть обнаружены возможные повреждения костей, суставной капсулы или менисков, после чего может быть проведено их лечение.
Возможно, врачи будут действовать поэтапно: Например, сначала они исследуют поврежденный сустав в рамках артроскопии, при этом удаляя остатки разорванной связки, затем снова сшивают разорванные мениски или частично их удаляют. После чего в течение нескольких недель пациент получает лечение в виде физиотерапии, пока полностью не пройдет отек сустава. Затем – в рамках повторной артроскопии – проводится собственно сама реконструкция связки. Операция не может проводиться, пока не пройдет гипертермия и гиперемия сустава и не восстановится его нормальная подвижность.
Журнал Фокус (Focus) в 2015 году назвал нашу Клинику ортопедической хирургии в Дюссельдорфе самой лучшей клиникой не только в регионе, но и в Германии. Если у вас проблемы со связками, наши специалисты помогут вам организовать весь процесс лечения и реабилитации. Звоните или пишите нам на электронную почту.
Источник
Разрывы боковых связок коленного сустава
Возникают при непрямом механизме травмы — избыточном отклонении голени кнутри или кнаружи, при этом происходит разрыв боковой связки, противоположной стороне отклонения.
Клиническая картина и диагностика
Характерная травма в анамнезе. Беспокоят боль и неустойчивость в коленном суставе, причём боль локальная, в месте разрыва. Сустав отёчен, контуры его сглажены. На 2-3-и сутки после травмы возникает кровоподтёк, иногда обширный, спускающийся на голень. Определяют наличие свободной жидкости (гемартроз): положительный симптом «зыбления» и баллотирования надколенника. При пальпации выявляют локальную болезненность в проекции повреждённой связки. При разрыве боковой связки отмечают избыточное отклонение голени в сторону, противоположную повреждённой связке. Например, приподозрении на разрыв внутренней боковой связки врач одной рукой фиксирует наружную поверхность коленного сустава пациента, а второй —отклоняет голень кнаружи. Возможность отклонить голень кнаружи значительно больше, чем на здоровой ноге, указывает на разрыв внутренней боковой связки. Нога при исследовании должна быть разогнутой в коленном суставе. В остром периоде травмы эти исследования вы- полняют после введения прокаина в полость коленного сустава и его анестезии. После стихания острого периода у больных сохраняется нестабильность коленного сустава, что вынуждает пострадавших укреплять сустав бинтованием или ношением специального наколенника. Постепенно происходит атрофия мышц конечности, возникают признаки деформирующего гонартроза. На этой стадии травмы клинический диагноз можно подтвердить рентгенологическим исследованием с помощью устройства, предложенного в клинике (Котельников Г.П., Чернов А.П.) (рис. 29). На рентгенограмме отчётливо видно расширение суставной щели на стороне травмы.
Лечение
При изолированном разрыве одной боковой связки применяют консервативное лечение. Производят пункцию коленного сустава, устраняют гемартроз, в полость сустава вводят 25-30 мл 0,5% раствора прокаина. На 5-7 дней (до исчезновения отёка) накладывают гипсовую лонгету, а затем — циркулярную гипсовую повязку от паховой складки до конца пальцев в функционально выгодном положении и с избыточным отклонением голени (гиперкоррекция) в сторону поражения. С 3-го дня назначают УВЧ, статическую гимнастику. Продолжительность иммобилизации — 6-8 нед. После её устранения назначают восстановительное лечение. Восстановление трудоспособности происходит через 2-3 мес. Лечение острого периода травмы проводят в стационаре.
При безуспешности консервативного лечения выполняют операцию -пластику боковой связки коленного сустава аутотрансплантатом или синтетическим материалом.
Пластика коллатеральной большеберцовой связки
Разрывы коллатеральной большеберцовой связки наблюдают чаще, чем разрывы коллатеральной малоберцовой. Нередко возможно их сочетание с повреждениями внутреннего мениска и передней крестообразной связки (триада Турнера).
Для восстановления стабильности коленного сустава при разрыве коллатеральной большеберцовой связки раньше часто применяли операцию Кемпбела (рис. 30). Материалом для пластики служила полоска из широкой фасции бедра. В последующем было предложено немало способов оперативного восстановления коллатеральной большеберцовой связки. В 1985 г. А.Ф. КрасновиГ.П. Котельников разработали новый способ аутопластики этой связки. Выделяют сухожилие нежной мышцы (рис. 31). В области внутреннего надмыщелка бедра формируют костно-надкостничную створку, под которую перемещают сухожилие. Вторая точка фиксации у большеберцовой кости остаётся естественной. Накладывают гипсовую повязку на 4 нед.
Пластика коллатеральной малоберцовой связки
На поздних этапах стабильность коленного сустава при разрывах коллатеральной малоберцовой связки восстанавливают с помощью её пластики ауто- или ксеноматериалами. Как правило, предпочтение отдают аутопластическим вмешательствам. Например, операция Эдвар- са, где связку формируют из лоскута широкой фасции бедра (рис. 32). Наряду с известными методиками пластики при разрывах коллатеральной малоберцовой связки используют и способ её аутопластики, предложенный Г.П. Котельниковым (1987). Из широкой фасции бедра выкраивают трансплантат размером 3×10 см с основанием у наружного мыщелка. В области надмыщелка бедра формируют костно-надкостничную створку основанием кзади под ширину трансплантата (рис. 33). Второй продольный разрез длиной 3—4 см делают над головкой малоберцовой кости. В ней формируют канал в переднезаднем направлении, помня об опасности повреждения общего малоберцового нерва. Укладывают трансплантат под створку, натягивают и проводят его через канал. Прошивают у места входа и выхода. Костно-надкостничную створку фиксируют чрескостными швами. Свободный конец фасции подшивают к трансплантату в виде дупликатуры. Раны ушивают наглухо. Накладывают гипсовую циркулярную повязку от кончиков пальцев до верхней трети бедра под углом в коленном суставе 10— 15° на 4 нед.
Разрывы крестообразных связок коленного сустава
Передняя и задняя крестообразные связки удерживают голень от смещения кпереди и кзади. При грубом физическом воздействии на большеберцовую кость с направлением удара сзади и вперёд происходит разрыв передней крестообразной связки, при приложении силы в обратном направлении — задней крестообразной связки. Повреждение передней крестообразной связки наблюдают во много раз чаще, чем зад- ней, так как её повреждение возможно не только при описанном механизме, но и при чрезмерной ротации голени кнутри.
Клиническая картина и диагностика
Жалобы на боль и неустойчивость в коленном суставе, возникшие вслед за травмой. Сустав увеличен в размерах за счёт гемартроза и реактивного
(травматического)синовита.Движениявколенномсуставеограниченьшз-за боли. Чем больше свободной жидкости, сдавливающей нервные окончания синовиальной оболочки, тем интенсивнее болевой синдром.
Достоверные признаки разрыва крестообразных связок — симптомы «переднего и заднего выдвижного ящика», характерные, соответственно, для разрыва одноимённых связок. Проверяют симптомы следующим образом: больной лежит на кушетке, на спине, повреждённая конечность согнута в коленном суставе до состояния положения подошвенной поверхности стопы на плоскости кушетки. Врач садится лицом к пострадавшему так, чтобы стопа больного упиралась в его бедро. Охватив верхнюю треть голени двумя руками, исследующий пытается сместить её поочередно кпереди и кзади (рис. 34). Если происходит избыточное смещение голени кпереди, то говорят о положительном симптоме «переднего выдвижного ящика», если кзади — «заднего выдвижного ящика». Подвижность голени следует проверять на обеих ногах, ибо у артистов балета, гимнастов иногда бывает мобильный связочный аппарат, симулирующий разрыв связок.
Лечение
Применяют хирургическое лечение — сшивание разорванных свя-зок, но прибегают к нему крайне редко из-за технических сложностей выполнения операции и малой эффективности. На поздних этапах применяют различные виды пластики.
Хирургическое лечение повреждений крестообразных связок коленного сустава
Наибольшее распространение получила методика Гей Гровса—Смитса (рис. 35). Вскрывают и обследуют коленный сустав. Разорванный ме-
н иск удаляют. Проводят разрез по наружной поверхности бедра длиной 20 см. Из широкой фасции бедра выкраивают полоску длиной 25 см и
шириной 3 см, сшивают в трубку и отсекают в верхней части, оставляя внизу питающую ножку. Просверливают каналы в наружном мыщелке бедра и внутреннем мыщелке большеберцовой кости, через которые проводят сформированный трансплантат. Конец трансплантата натяги-вают и подшивают к специально приготовленному костному ложу внутреннего мыщелка бедра, создавая боковую связку. Конечность фиксируют гипсовой повязкой при сгибании в коленном суставе под углом 20° на 4 нед. Затем иммобилизацию устраняют и приступают к реабилитационному лечению без нагрузки на конечность, которую разрешают только через 3 мес с момента операции.
В последние годы для восстановления связок стали применять не только аутотрансплантаты, но и консервированные фасции, сухожилия, взятые от людей и животных, а также синтетические материалы: лавсан, капрон и др., но предпочтение отдают всё же собственным тканям. Пластика передней крестообразной связки коленного сустава В 1983 г. Г.П. Котельниковым разработан новый способ пластики передней крестообразной связки мениском, признанный изобретением. Внутренним парапателлярным разрезом Пайра вскрывают коленный сустав, производят ревизию. При выявлении повреждения менис- ка в области заднего рога или продольного разрыва мобилизуют его субтотально до места прикрепления переднего рога. Прошивают отсечённый конец хромированными кетгутовыми нитями (рис. 36). Тонким шилом-проводником в бедренной кости формируют канал с направлением к наружному мыщелку. Заводят в канал задний рог мениска, придают оптимальное натяжение, а нити фиксируют за мягкие ткани и надкостницу бедра. Конечность при этом сгибают под углом 80-90°.
Способ аутопластики передней крестообразной связки сухожилием полусухожильной мышцы (Котельников Т.П., 1985). Этот способ успешно применяют в клинике при невозможности использовать мениск для аутопластики. Выделяют сухожилие полусухожильной мышцы, берут его на держалку (рис. 37), мобилизуют подкожно до места прикрепления «гусиной лапки». Подшивают брюшко полусухожильной мышцы к брюшку расположенной рядом нежной мышцы. Отсекают сухожильную часть полусухожильной мышцы и выводят её в разрез на большеберцо- вой кости. Конец сухожилия выводят в разрез на бедре через сформиро-ванные в эпифизах костей каналы и фиксируют за надкостницу и мяг-кие: ткани бедра. Накладывают циркулярную гипсовую повязку до паковой складки.
Разрыв связки надколенника
Наиболее частая причина разрыва связки надколенника — прямой механизм травмы. Могут быть частичные и полные разрывы.
Клиническая картина и диагностика
Жалобы на боль и неустойчивость в коленном суставе. При осмотре выявляют припухлость и кровоподтёк ниже надколенника. При напряже-нни четырёхглавой мышцы бедра тонус связки надколенника отсутствует. Надколенник расположен выше обычного места. Движения в коленном суставе умеренно ограничены из-за боли, кроме активного разгибания, которое отсутствует—положительный симптом «прилипшей пятки».
На рентгенограммах коленного сустава выявляют высокое стояние надколенника, иногда отрывные переломы бугристости большеберцо-вой кости.
Лечение
При полных разрывах связку восстанавливают хирургическим путём, используя классические швы или их комбинации, применяемые для сшивания сухожилий. После вмешательства накладывают циркулярную гипсовую повязку от конца пальцев до паховой складки на 6—8 нед. Восстановление трудоспособности наступает через 3 мес. При застарелых разрывах связки надколенника прибегают к её ауто- или аллопластике
Источник
