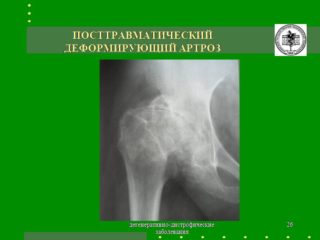
Посттравматический коксартроз тазобедренного сустава

Посттравматический артроз тазобедренного сустава, или коксартроз — дегенеративный процесс, поражающий хрящ ТБС, сопровождающийся дистрофическими изменениями и полным разрушением. Протекает болезнь в нескольких стадиях, чем раньше ее обнаружат, тем эффективнее будет терапия.
По МКБ 10 код болезни М 16.4 – двусторонний коксартроз, М 16.5 – односторонний и другие формы.
Причины возникновения болезни
 Врачи выделяют много причин, которые могут вызывать травматический коксартроз:
Врачи выделяют много причин, которые могут вызывать травматический коксартроз:
- перенесенные травмы и ушибы в области бедер, в том числе переломы;
- врожденные заболевания, например, дисплазия или вывих бедра;
- однократное или постоянные сильные переохлаждения;
- нарушения кровообращения в тазовой области или организме в целом;
- некроз бедренной головки, вызванный инфекциями и травмами;
- ревматоидный артрит, активные инфекции, артрозы других частей скелета;
- онкологические болезни костей;
- операции в области бедра, вызвавшие посттравматический правосторонний коксартроз;
- гормональные сбои, особенно в женском организме в период климакса.
Плохой рацион – один из главных факторов развития болезней суставов. При травматической форме скудный рацион может привести к истощению хряща и последующему развитию болезни в результате микротравм, от которых страдают истощенные суставы.
Классификация посттравматических артрозов бедра
Существует несколько классификаций посттравматического одностороннего и двустороннего коксартроза. Однако не все они применимы для систематизации заболеваний, возникших в результате травмирования области. За основу берут группировку РНИИТО им. Вредена, предложенную в 2012 году:
- Первый тип. Бедренная кость находится на месте, головка не смещена, сохраняется идеальная округлость вертлужной впадины, но есть нарушения в задней стенке. Подвздошно-гребешковые и седалищные линии остаются в норме.
- Второй тип. Головка кости расположена в подвывихнутом состоянии. Впадина и задняя стенка имеют множество дефектов. Также внутри второго типа посттравматического артроза тазобедренного сочленения выделяют несколько подтипов: 2А, 2Б, 2В. Они отличаются тяжестью патологии, где 2А – легкая степень со смещением головки до 25%, а 2В – тяжелая, со смещением до 50%.
- Третий тип. Полная деформация ТБС, дефекты стенок впадины, нестабильность тазового кольца.
Существует еще один способ классификации – по стадиям.
Два способа деления артроза ТБС на стадии

Коксартроз тазобедренного сустава на начальной стадии развивается бессимптомно
Существует несколько классификаций артроза ТБС по степени развития и тяжести, но большая часть из них имеет значительные сходства. Выделяют 3 стадии болезни, но есть альтернативная форма, подразделяющая 1 и 3 степени на дополнительные:
- 0 стадия – признаки артроза незаметны, но изредка болят суставы после нагрузки, на рентгене есть незначительные отклонения в размерах суставной щели, заметить их практически невозможно;
- I стадия – возникают краевые остеофиты, до 1-2 мм, суставная щель сохраняется на 95-100% открытой;
- II стадия – остеофиты увеличены в размерах, но суставная щель всё еще остается почти нетронутой;
- III стадия – коксартроз сопровождается небольшим сужением щели и значительными остеофитами;
- IV стадия – развивается субхондральный склероз, сильные остеофиты, суставная щель сужается, из-за чего подвижность резко ограничивается.
Согласно другой классификации, выделяющей 3 стадии болезни, коксартроз начинается с болей, которые возникают редко и быстро проходят. Легкая скованность наблюдается лишь по утрам.
На второй стадии пациент испытывает сильные боли, бывают периоды ремиссии и обострения, кожа в области ТБС краснеет, отекает и болит у некоторых пациентов.
На третьей стадии наступают необратимые изменения, подвижность почти полностью ограничивается, требуется операция. Суставы деформируются, что приводит к повторному вывиху бедра, укорачиванию конечности.
Распознать развитие коксартроза тазобедренного сочленения можно по возникновению хруста и щелчков, мышечным судорогам.
Диагностика и терапия заболевания
Хондропротекторы — препараты, помогающие восстановить хрящевую ткань
Для обнаружения артроза необходимо пройти рентген, в отдельных случаях назначают КТ и МРТ. Обязательно сдают кровь на общий и биохимический анализ, для уточнения стадии может потребоваться обследование синовиальной жидкости, которую берут напрямую из сустава специальной иглой.
Травматический артроз, как и другие виды, требует консервативного лечения на всех стадиях. Хирургические методы применяются, когда физиотерапия и медикаменты оказываются неэффективны. Назначаемые лекарства:
- НПВС – препараты, устраняющие воспаление, снимающие боль: «Диклофенак», средства на основе ибупрофена;
- хондропротекторы – средства, необходимые для запуска процесса восстановления поврежденных хрящей, принимаются курсами до 6 месяцев;
- гиалуроновая кислота – используется в виде инъекций, стимулирует восстановление хрящей и поддерживает баланс синовиальной жидкости;
- витамины и минералы – необходимы для восстановления организма;
- спазмолитики – используются для снятия боли, вызванной спазмами окружающих тканей;
- глюкокортикостероиды в форме инъекций – применяются, когда НПВС перестают действовать. Назначают во время обострений 2-3 стадий коксартроза.
В состав консервативного лечения правостороннего или левостороннего артроза ТБС входят физиотерапевтические процедуры: электрофорез с обезболивающими препаратами, УВЧ, лазерная терапия, грязевые ванны, фонофорез. При 1-2 стадиях показана лечебная физкультура, но только на период ремиссии.
Хирургическое вмешательство
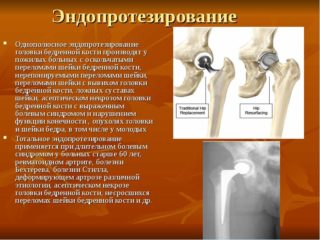 Операцию проводят при 3 стадии коксартроза. Существует несколько типов:
Операцию проводят при 3 стадии коксартроза. Существует несколько типов:
- эндопротезирование – поврежденные суставы заменяют новыми;
- артродез – обездвиживают и фиксируют поврежденный сегмент;
- остеотомия – вмешательство, нацеленное на восстановление функций сустава через изменение или надлом кости;
- остеосинтез с использованием металлических конструкций.
После операции назначают длительный курс реабилитации – не менее 1 года.
На 14-20 сутки снимают швы после открытой операции, затем назначают лечебную физкультуру, физиотерапию и медикаменты для ускорения восстановления. Обязательно принимают антибиотики и НПВС для предотвращения развития возможных инфекций.
Профилактика заболевания
О профилактике коксартроза лучше задумать до того, как найдут болезнь, особенно если человек попадает в группу риска: малоподвижный образ жизни или чрезмерные нагрузки на суставы, травмы в анамнезе, переохлаждение. Профилактические меры:
- следует умеренно двигаться каждый день – прогуливаться, плавать, заниматься гимнастикой;
- нельзя заниматься тяжелыми видами спорта, которые приводят к перегрузке суставов;
- следует защищать организм от переохлаждения;
- в рационе должны быть растительные нерафинированные жиры, высокое количество постного белка, овощи и фрукты;
- необходимо следить за весом, так как ожирение – провоцирующий фактор артроза;
- необходимо вовремя лечить болезни, провоцирующие коксартроз, в том числе гормональные нарушения;
- нужно ограничить употребление алкоголя и перестать курить.
Предупредить травматический коксартроз проще, чем заниматься его лечением. При обнаружении болезни нужно приложить все усилия, следовать советам врача, посещать физиотерапевтические процедуры. На 1 стадии коксартроз можно остановить на 20-30 лет. Если патологию обнаружили гораздо позднее, высок риск наступления инвалидности.
Источник
Дегенеративно-дистрофическое изменение сочленения, которое развивается после травмирования, в медицинской практике называется посттравматический коксартроз. Преимущественно заболевание возникает после внутрисуставных нарушений, но иногда наблюдается и при травмах мениска или связок. Сопровождается недуг болевым синдромом, деформацией сочленения, а также скованностью движений.

Почему появляется?
Основными факторами, которые провоцируют возникновение посттравматического коксартроза, выступают нарушения конгруэнтности поверхностей суставов, а также сбои в кровоснабжении и продолжительная неподвижность сочленения. Преимущественно возникает этот вид коксартроза из-за переломов со смещением, чаще всего из-за нарушения большеберцовой кости мыщелка бедра.
Помимо этого, поспособствовать развитию заболевания могут и разрывы капсульно-связочного аппарата. Риск возникновения коксартроза увеличивается, если была проведена неверная или несвоевременная терапия, из-за которой остались не откорректированными анатомические патологии. Из-за нарушения расположения поверхностей сустава нагрузка на них распределяется неравномерным образом, что способствует постоянному чрезмерному давлению на определенные зоны сочленения, вследствие чего разрушается хрящевая ткань.
Что же касается продолжительной вынужденной неподвижности сустава, то она может спровоцировать посттравматический вид коксартроза как при внутрисуставных, так и при внесуставных травмированиях. Из-за иммобилизации ухудшается кровообращение и отток лимфы в зоне сочленения. Мышечная ткань теряет былую эластичность, укорачивается.
Помимо этого, коксартроз посттравматического типа может развиться из-за перенесенных оперативных вмешательств. Часто они являются единственным методом восстановить былое функционирование сустава, однако операции провоцируют дополнительное травмирование тканей. Из-за этого на них появляются рубцы, что пагубно воздействует на деятельность сочленения и кровоснабжение в нем.
Вернуться к оглавлению
Как распознать недуг?
 Начальным проявлением болезни может стать боль в сочленении при движении.
Начальным проявлением болезни может стать боль в сочленении при движении.
На первых стадиях развития пациенты жалуются на болевой синдром, который имеет слабый или умеренный характер. Интенсивность его усиливается во время телодвижений и физической нагрузки. Чаще всего боль в состоянии покоя не тревожит человека. Помимо этого, скованность движений и болевые ощущения часто присутствуют с утра и проходят спустя 30—60 минут. В процессе прогрессирования заболевания болевой синдром имеет постоянный характер.
Чаще всего коксартроз этого типа характеризуется чередованием ремиссии и обострения. Во время рецидива область сустава отекает, могут наблюдаться воспалительные процессы в синовиальной оболочке. Из-за постоянного болевого синдрома происходит рефлекторный спазм мышечной ткани. В состоянии покоя больные жалуются на неприятные ощущения, судороги. Происходит постепенная деформация сочленения. Кроме болевых ощущений и скованности движений, человек начинает хромать. На последних стадиях заболевания сочленение разрушается.
На ранних этапах развития визуально определить патологическое состояние нельзя. Форма сочленения не нарушена. Однако объем движений напрямую связан с видом перенесенного травмирования и качеством реабилитационного периода. С течением времени происходит прогрессирование недуга, усугубляется деформация сустава, ограничиваются движения. Во время ощупывания появляется боль, можно выявить неровности границ суставной щели.
Вернуться к оглавлению
Диагностика посттравматического коксартроза
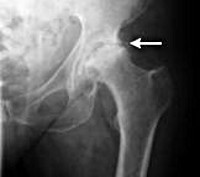
 На рентгеновском снимке заметно сужение суставной щели.
На рентгеновском снимке заметно сужение суставной щели.
Постановка диагноза осуществляется при помощи изучения сведений о предшествующей травме, наличия симптомов и рентгенографии. Благодаря снимку рентгена удается определить следующие дистрофические изменения:
- деформацию сустава;
- уменьшение суставной щели;
- присутствие остеофитов;
- образования кистозного характера.
Если у пациента был диагностирован вывих, рентгенография покажет изменение оси и даст информацию о суставной щели.
Помимо этого, когда наблюдается посттравматический или идиопатический коксартроз, иногда требуется проведение дополнительных методов обследования:
- компьютерной или магнитно-резонансной томографии;
- артроскопии.
Вернуться к оглавлению
Как проходит лечение?
Консервативные методы
Когда у пациента наблюдается посттравматический артроз тазобедренного сустава, лечение базируется на избавлении от боли, улучшении работы сочленения и предотвращении его последующего разрушения. Терапия предполагает комплексный подход. Пациенту назначают следующие группы медикаментов:
 Для лечения сочленения назначаются хондропротекторы.
Для лечения сочленения назначаются хондропротекторы.
- нестероидные противовоспалительные лекарства для внутреннего или местного использования;
- хондропротекторы;
- витаминно-минеральные комплексы.
Помимо этого, прибегают к помощи физиотерапии, которая включает в себя следующие методы:
- парафиновые аппликации;
- электрофорез;
- ударно-волновую терапию;
- фонофорез;
- лазеротерапию;
- ультрафиолетовое облучение.
Вернуться к оглавлению
Хирургическое вмешательство
К операции прибегают, если диагностирован тяжелый коксартроз 3 степени, посттравматический вид недуга, когда необходимо восстановление стабильности и конфигурации поврежденного сочленения. А также вмешательство требуется при сильном разрушении поверхности сустава, когда требуется эндопротезирование, представляющее собой замену элементов сочленения искусственным имплантом.
Хирургическое вмешательство может проводиться как открытым методом, так и с использованием щадящей артроскопической техники. Что же касается послеоперационного периода, то пациенту в обязательном порядке назначают антибактериальные и противовоспалительные лекарства, лечебную физическую культуру и массаж. Преимущественно швы снимают по истечении 14 дн. после операции. После этого больного выписывают из больницы. В этот момент человеку потребуется соблюдать все рекомендации доктора, касаемые восстановления.
Источник
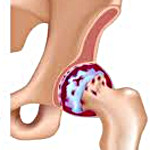
Коксартроз — это артроз тазобедренного сустава. Развивается постепенно, в течение нескольких лет, склонен к прогрессированию, может быть как односторонним, так и двухсторонним. Сопровождается болями и ограничением движений в суставе. На поздних стадиях наблюдается атрофия мышц бедра и укорочение конечности. Диагноз устанавливается на основании клинической симптоматики и результатов рентгенографии. На ранних стадиях коксартроза лечение консервативное. При разрушении сустава, особенно – у пациентов молодого и среднего возраста показана операция (эндопротезирование).
Общие сведения
Коксартроз (остеоартроз или деформирующий артроз тазобедренного сустава) – это дегенеративно-дистрофическое заболевание. Обычно развивается в возрасте 40 лет и старше. Может быть следствием различных травм и заболеваний сустава. Иногда возникает без видимых причин. Для коксартроза характерно постепенное прогрессирующее течение. На ранних стадиях применяются консервативные методы лечения. На поздних этапах восстановить функцию сустава можно только оперативным путем.
В ортопедии и травматологии коксартроз является одним из самых распространенных артрозов. Высокая частота его развития обусловлена значительной нагрузкой на тазобедренный сустав и широкой распространенностью врожденной патологии – дисплазии сустава. Женщины болеют коксартрозом немного чаще мужчин.
Коксартроз
Причины коксартроза
Выделяют первичный (возникший по неизвестным причинам) и вторичный (развившийся вследствие других заболеваний) артроз тазобедренного сустава.
Вторичный коксартроз может стать следствием следующих заболеваний:
- Дисплазий тазобедренного сустава.
- Врожденного вывиха бедра.
- Болезни Пертеса.
- Асептического некроза головки бедра.
- Инфекционных поражений и воспалительных процессов (например, артрита тазобедренного сустава).
- Перенесенных травм (травматических вывихов, переломов шейки бедра, переломов таза).
Коксартроз может быть как односторонним, так и двухсторонним. При первичном коксартрозе часто наблюдается сопутствующее поражение позвоночника (остеохондроз) и коленного сустава (гонартроз).
Факторы риска
К числу факторов, увеличивающих вероятность развития коксартроза можно отнести:
- Постоянную повышенную нагрузку на сустав. Чаще всего наблюдается у спортсменов и у людей с избыточной массой тела.
- Нарушения кровообращения, гормональные изменения, нарушения метаболизма.
- Патологию позвоночника (кифоз, сколиоз) или стоп (плоскостопие).
- Пожилой и старческий возраст.
- Малоподвижный образ жизни.
Сам по себе коксартроз по наследству не передается. Однако, определенные особенности (нарушения обмена веществ, особенности строения скелета и слабость хрящевой ткани) могут наследоваться ребенком от родителей. Поэтому при наличии кровных родственников, страдающих коксартрозом, вероятность возникновения болезни несколько увеличивается.
Патанатомия
Тазобедренный сустав образован двумя костями: подвздошной и бедренной. Головка бедра сочленяется с вертлужной впадиной подвздошной кости, образуя своеобразный «шарнир». При движениях вертлужная впадина остается неподвижной, а головка бедренной кости двигается в различных направлениях, обеспечивая сгибание, разгибание, отведение, приведение и вращательные движения бедра.
Во время движений суставные поверхности костей беспрепятственно скользят друг относительно друга, благодаря гладкому, упругому и прочному гиалиновому хрящу, покрывающему полость вертлужной впадины и головку бедра. Кроме того, гиалиновый хрящ выполняет амортизирующую функцию и участвует в перераспределении нагрузки при движениях и ходьбе.
В полости сустава находится небольшое количество суставной жидкости, которая играет роль смазки и обеспечивает питание гиалинового хряща. Сустав окружен плотной и прочной капсулой. Над капсулой находятся крупные бедренные и ягодичные мышцы, которые обеспечивают движения в суставе и, наряду с гиалиновым хрящом, также являются амортизаторами, предохраняющими сустав от травм при неудачных движениях.
При коксартрозе суставная жидкость становится более густой и вязкой. Поверхность гиалинового хряща высыхает, теряет гладкость, покрывается трещинами. Из-за возникшей шероховатости хрящи при движениях постоянно травмируются друг о друга, что вызывает их истончение и усугубляет патологические изменения в суставе. По мере прогрессирования коксартроза кости начинают деформироваться, «приспосабливаясь» к увеличившемуся давлению. Обмен веществ в области сустава ухудшается. На поздних стадиях коксартроза наблюдается выраженная атрофия мышц больной конечности.
Симптомы коксартроза
К числу основных симптомов заболевания относятся боли в области сустава, паховой области, бедра и коленного сустава. Также при коксартрозе наблюдается скованность движений и тугоподвижность сустава, нарушения походки, хромота, атрофия мышц бедра и укорочение конечности на стороне поражения. Характерным признаком коксартроза является ограничение отведения (например, больной испытывает затруднения при попытке сесть «верхом» на стул). Наличие тех или иных признаков и их выраженность зависит от стадии коксартроза. Первым и наиболее постоянным симптомом является боль.
При коксартрозе 1 степени пациенты предъявляют жалобы на периодическую боль, которая возникает после физической нагрузки (бега или длительной ходьбы). Боль локализуется в области сустава, реже – в области бедра или колена. После отдыха обычно исчезает. Походка при коксартрозе 1 степени не нарушена, движения сохранены в полном объеме, атрофии мышц нет.
На рентгенограмме пациента, страдающего коксартрозом 1 степени, определяются нерезко выраженные изменения: умеренное неравномерное сужение суставной щели, а также костные разрастания вокруг наружного или внутреннего края вертлужной впадины при отсутствии изменений со стороны головки и шейки бедренной кости.
При коксартрозе 2 степени боли становятся более интенсивными, нередко появляются в состоянии покоя, иррадиируют в бедро и область паха. После значительной физической нагрузки больной коксартрозом начинает прихрамывать. Объем движений в суставе уменьшается: ограничивается отведение и внутренняя ротация бедра.
На рентгеновских снимках при коксартрозе 2 степени определяется значительное неравномерное сужение суставной щели (более чем наполовину от нормальной высоты). Головка бедренной кости несколько смещается кверху, деформируется и увеличивается в размере, а ее контуры становятся неровными. Костные разрастания при этой степени коксартроза появляются не только на внутреннем, но и на внешнем крае вертлужной впадины и выходят за пределы хрящевой губы.
При коксартрозе 3 степени боли становятся постоянными, беспокоят пациентов не только днем, но и ночью. Ходьба затруднена, при передвижениях больной коксартрозом вынужден пользоваться тростью. Объем движений в суставе резко ограничен, мышцы ягодицы, бедра и голени атрофированы. Слабость отводящих мышц бедра становится причиной отклонения таза во фронтальной плоскости и укорочения конечности на больной стороне. Для того, чтобы компенсировать возникшее укорочение, пациент, страдающий коксартрозом, при ходьбе наклоняет туловище в больную сторону. Из-за этого центр тяжести смещается, нагрузки на больной сустав резко увеличиваются.
На рентгенограммах при коксартрозе 3 степени выявляется резкое сужение суставной щели, выраженное расширение головки бедра и множественные костные разрастания.
Диагностика
Диагноз коксартроза выставляется на основании клинических признаков и данных дополнительных исследований, основным из которых является рентгенография. Во многих случаях рентгеновские снимки дают возможность установить не только степень коксартроза, но и причину его возникновения. Так, например, увеличение шеечно-диафизарного угла, скошенность и уплощение вертлужной впадины свидетельствуют о дисплазии, а изменения формы проксимальной части бедренной кости говорят о том, что коксартроз является следствием болезни Пертеса или юношеского эпифизиолиза. На рентгенограммах больных коксартрозом также могут выявляться изменения, свидетельствующие о перенесенных травмах.
В качестве других методов инструментальной диагностики коксартроза могут использоваться КТ и МРТ. Компьютерная томография позволяет детально изучить патологические изменения со стороны костных структур, а магнитно-резонансная томография предоставляет возможность оценить нарушения со стороны мягких тканей.

Рентгенография тазобедренных суставов. Двухсторонний коксартроз: сужение суставной щели, склероз суставных поверхностей.
Дифференциальная диагностика
В первую очередь коксартроз следует дифференцировать от гонартроза (остеоартроза коленного сустава) и остеохондроза позвоночника. Атрофия мышц, возникающая на 2 и 3 стадиях коксартроза, может стать причиной болей в области коленного сустава, которые нередко выражены ярче, чем боли в области поражения. Поэтому при жалобах пациента на боли в колене следует произвести клиническое (осмотр, пальпация, определение объема движений) исследование тазобедренного сустава, а при подозрении на коксартроз направить пациента на рентгенографию.
Боли при корешковом синдроме (сдавливании нервных корешков) при остеохондрозе и некоторых других заболеваниях позвоночника могут имитировать болевой синдром при коксартрозе. В отличие от коксартроза при сдавливании корешков боль возникает внезапно, после неудачного движения, резкого поворота, поднятия тяжестей и т. д., локализуется в области ягодицы и распространяется по задней поверхности бедра. Выявляется положительный симптом натяжения – выраженная болезненность при попытке пациента поднять выпрямленную конечность, лежа на спине. При этом больной свободно отводит ногу в сторону, тогда как у пациентов с коксартрозом отведение ограничено. Следует учитывать, что остеохондроз и коксартроз могут наблюдаться одновременно, поэтому во всех случаях необходимо тщательное обследование больного.
Кроме того, коксартроз дифференцируют с трохантеритом (вертельным бурситом) – асептическим воспалением в области прикрепления ягодичных мышц. В отличие от коксартроза болезнь развивается быстро, в течение 1-2 недель, обычно – после травмы или значительной физической нагрузки. Интенсивность болей выше, чем при коксартрозе. Ограничения движений и укорочения конечности не наблюдается.
В отдельных случаях при нетипичном течении болезни Бехтерева или реактивного артрита могут наблюдаться симптомы, напоминающие коксартроз. В отличие от коксартроза, при этих заболеваниях пик болей приходится на ночное время. Болевой синдром очень интенсивный, может уменьшаться при ходьбе. Характерна утренняя скованность, которая возникает сразу после пробуждения и постепенно исчезает в течение нескольких часов.
Лечение коксартроза
Лечением патологии занимаются ортопеды-травматологи. Выбор методов лечения зависит от симптомов и стадии заболевания. На 1 и 2 стадиях коксартроза проводится консервативная терапия. В период обострения коксартроза применяются нестероидные противовоспалительные средства (пироксикам, индометацин, диклофенак, ибупрофен и т. д.). Следует учитывать, что препараты этой группы не рекомендуется принимать в течение длительного времени, поскольку они могут оказывать негативное влияние на внутренние органы и подавлять способность гиалинового хряща к восстановлению.
Для восстановления поврежденного хряща при коксартрозе применяются средства из группы хондропротекторов (хондроитина сульфат, экстракт хрящей телят и др.). Для улучшения кровообращения и устранения спазма мелких сосудов назначаются сосудорасширяющие препараты (циннаризин, кислоту никотиновую, пентоксифиллин, ксантинола никотинат). По показаниям используются миорелаксанты (лекарственные средства для расслабления мышц).
При упорном болевом синдроме пациентам, страдающим коксартрозом, могут назначаться внутрисуставные инъекции с использованием гормональных препаратов (гидрокортизона, триамцинолона, метипреда). Лечение стероидами необходимо проводить с осторожностью. Кроме того, при коксартрозе применяются местные средства – согревающие мази, которые не оказывают выраженного терапевтического эффекта, однако, в ряде случаев снимают спазм мышц и уменьшают боли за счет своего «отвлекающего» действия. Также при коксартрозе назначают физиотерапевтические процедуры (светолечение, ультразвуковую терапию, лазеролечение, УВЧ, индуктотермию, магнитотерапию), массаж, мануальную терапию и лечебную гимнастику.
Диета при коксартрозе самостоятельного лечебного эффекта не имеет и применяется только как средство для снижения веса. Уменьшение массы тела позволяет снизить нагрузку на тазобедренные суставы и, как следствие, облегчить течение коксартроза. Для того чтобы уменьшить нагрузку на сустав врач, в зависимости от степени коксартроза, может порекомендовать пациенту ходить с тростью или с костылями.
На поздних стадиях (при коксартрозе 3 степени) единственным эффективным способом лечения является операция – замена разрушенного сустава эндопротезом. В зависимости от характера поражения может применяться либо однополюсный (заменяющий только головку бедра) или двухполюсный (заменяющий как головку бедра, так и вертлужную впадину) протез.
Операция эндопротезирования при коксартрозе проводится в плановом порядке, после полного обследования, под общим наркозом. В послеоперационном периоде проводится антибиотикотерапия. Швы снимают на 10-12 день, после чего пациента выписывают на амбулаторное лечение. После эндопротезирования обязательно проводятся реабилитационные мероприятия.
В 95% случаев хирургическое вмешательство по замене сустава при коксартрозе обеспечивает полное восстановление функции конечности. Больные могут работать, активно двигаться и даже заниматься спортом. Средний срок службы протеза при соблюдении всех рекомендаций составляет 15-20 лет. После этого необходима повторная операция для замены изношенного эндопротеза.
Источник
