Посттравматическая деформация локтевого сустава
По мере совершенствования диагностики и методов лечения переломов костей и повреждений суставов у детей посттравматические их деформации встречаются все реже. Однако слишком укоренившаяся уверенность хирургов и травматологов в способности к самопроизвольному исправлению оставленных смещений костных фрагментов при оказании первичной помощи пострадавшим детям с переломами и вывихами часто не оправдывается. Дети с неправильно сросшимися переломами, невправленными вывихами и недиагностированными переломовывихами составляют определенный контингент в специализированных лечебных учреждениях. Среди них чаще наблюдаются пациенты с неправильно сросшимися и несросшимися переломами в области локтевого сустава (чрезмыщелковые переломы, переломы головочки плечевой кости, отрывы медиального надмыщелка, вывихи и переломовывихи головки лучевой кости), посттравматическими деформациями в области лучезапястного сустава с невправленными или недовправленными остеоэпифизеолизами.
Крайне неудовлетворительно лечатся дети с переломами шейки и эпифизеолизами головки бедренной кости, не являются редкостью неправильно сросшиеся диафизарные переломы бедренной кости с недопустимыми вторичными смещениями отломков при лечении их гипсовой повязкой, невправленные или недовправленные повреждения таза и позвоночника.
С посттравматическими деформациями костей и суставов нами наблюдалось 324 пациента. Основными разновидностями посттравматических деформаций костей и суставов у детей являются нарушения контуров суставов выстоящими невправленными костными фрагментами после переломов и вывихов, боковые и переднезадние угловые искривления конечностей на уровне суставов, стойкие контрактуры, осевые и ротационные деформации конечностей на уровне диафизов, ранние и поздние вторичные смещения костных отломков, укорочения отдельных сегментов и всей конечности.
В предупреждении и лечении диафизарных деформаций конечностей у детей следует исходить из существующих анатомо-физиологических закономерностей формы отдельных костных сегментов. Придерживаясь этого правила, допустимыми угловыми смещениями можно считать лишь направленные кривизной в сторону естественной дугообразности, свой твенной каждой кости, но не более 10°. Более выраженные угловые отклонения и деформации противоположного направления являются недопустимыми и подлежащими устранению. При этом необходимо учитывать и то общепризнанное положение, что ротационные смещения костных отломков также со временем не подвергаются самокоррекции, их оставлять нецелесообразно. Относительно деформаций конечностей на уровне диафизов, связанных с неустраненными боковыми и продольными смещениями, следует заметить, что эти виды смещения между собой взаимосвязаны; без полного смещения по ширине не бывает смещения по длине.
Многочисленные клинические наблюдения показывают, что при полном соскальзывании отломков степень их захождения по длине и последующее укорочение сегмента всегда непредсказуемы под гипсовой повязкой. Оставленное небольшое допустимое первичное смещение под гипсовой повязкой превращается в значительное, недопустимое вторичное смещение. В связи с этим соглашаться с традиционными утверждениями некоторых авторов о том, что небольшие, до 2 см, захождения фрагментов по длине у детей можно оставлять, нет оснований, ибо не существует гарантии, что под гипсовой повязкой оно не увеличится. При скелетном вытяжении оно тем более неоправдано, т. к. всегда может быть устранено добавлением соответствующих грузов.
Захождение костных отломков, т. е. смещение по длине, оставлять не следует, во всех случаях своей торцовой частью они должны соприкасаться друг с другом независимо от величины площади контакта на уровне перелома. Это касается ведения больных в гипсовой повязке и с помощью системы вытяжения. Приводим одно из клинических наблюдений. Девочка В., 10 лет, поступила через 2 месяца после травмы с неправильно сросшимся закрытым переломом верхней трети бедренной кости с большим смещением отломков.
Лечение проводилось в гипсовой повязке после одномоментной закрытой репозиции. Произведено открытое сопоставление отломков с разъединением костной мозоли и интрамедулярной фиксацией металлическим стержнем. Через 3 месяца достигнута полная консолидация бедренной кости и восстановление функции конечности. Угловые смещения при околосуставных метафизарных переломах независимо от их направления по анатомо-физиологическим и биомеханическим соображениям подлежат устранению во всех случаях. При оставленном околосуставном угловом смещении костных отломков нарушается равновесие мышц и возникает несоответствие смежных суставных поверхностей. То и другое явление оказывает определенное отрицательное влияние на восстановление полноценной функциональной деятельности мышц и последующее сохранение конгруэнтности сустава.
Такого рода осложнения хорошо известны в области всех крупных суставов конечностей у детей и прежде всего локтевого, тазобедренного и коленного. Не проходят бесследно оставленные, казалось бы, небольшие угловые смещения в области голеностопного, лучезапястного и плечевого суставов. Наблюдения за такими детьми показывают, что если даже в ближайшие годы эти малозаметные нарушения конгруэнтности ничем себя не проявляют, то они могут сказаться на отдаленных исходах, что убедительно подтверждается данными симметричной контрольной рентгенографии одноименных суставов. Одной из особенно частых локализаций посттравматических угловых деформаций вблизи суставов являются боковые искривления плечевой кости после надмыщелковых, чрезмыщелковых и переломов хирургической шейки плеча. Преобладают варусные деформации в дистальном отделе плечевой кости после чрезмыщелковых переломов, которые нами наблюдались у 75 больных.
Вальгусные искривления в проксимальном отделе предплечья имелись у 23 пациентов после переломовывихов головки лучевой кости с сопутствующими невправленными метафизарными переломами локтевой. Все эти больные в свое время подвергались одномоментной закрытой репозиции и иммобилизации задней гипсовой шиной. Судя по рентгенограммам, причиной развития боковых искривлений была неустраненная ротация дистального фрагмента и неполноценная иммобилизация конечности. Искривление конечности обнаруживается только после достижения полного разгибания в локтевом суставе, обычно во втором полугодии после травмы.
Операции нами предпринимались при любой давности патологии. При сформировавшихся варусных деформациях плечевой кости внесуставные корригирующие остеотомии производились на уровне вершины искривления: шарнирные, углообразные и клиновидные, в зависимости от характера деформации. При многоосевом искривлении одновременно устранялись боковые, переднезадние и ротационные его компоненты.
Фиксацию фрагментов осуществляли с помощью аппарата Илизарова или по Грайфенштейнеру с использованием дуги Сиваша, а также чрезочаговым путем обычными спицами, оставляя наружные их концы над кожей. Гипсовая иммобилизация применялась только при безаппаратном скреплении фрагментов спицами. Приводим один из примеров. Мальчик К., 6 лет, поступил через год после травмы с вирусной деформацией верхней конечности после чрезмыщелкового перелома. Лечение проводилось одномоментной репозицией и гипсовой иммобилизацией.
На рентгенограмме отмечается варусная деформация в надмыщелковой области плеча после неправильно сросшегося чрезмыщелкового перелома с ротационными и угловыми смещениями, а также захождением фрагментов друг за друга по медиальной стороне. Из заднего срединного доступа была произведена надмыщелковая шарнирная остеотомия плечевой кости с деротацией, транспозицией и фиксацией фрагментов двумя параллельно проведенными спицами по Грайфенштейнеру в дуге Сиваша. На рентгенограмме через 6 недель отчетливо определяются признаки костной мозоли в исправленном взаиморасположении фрагментов. На контрольном осмотре через 3 месяца отмечается полное анатомическое и функциональное восстановление конечности и окончательная консолидация фрагментов при правильной оси плечевой кости.
При вальгусных деформациях проксимального отдела предплечья на почве неправильно сросшихся переломов шейки лучевой кости и метафизов локтевой после остеотомии на уровне искривления головка лучевой кости сопоставлялась и фиксировалась спицей Киршнера трансартикулярно. Фрагменты локтевой кости фиксировались интрамедулярно тонкими металлическими стержнями. Неблагоприятных исходов у этих больных не наблюдалось. Посттравматические деформации суставов у детей всегда бывают следствием недиагностированных, нелеченных, несвоевременно или неправильно леченных внутри- и околосуставных переломов, переломовывихов, а также эпи- и остеоэпифизеолизов.
Исключение могут составлять случаи обширных многооскольчатых разрушений растущих суставных компонентов, после которых независимо от своевременности и правильности лечебной тактики те или иные анатомо-функциональные последствия неизбежны. Деформации после эпифизеолизов и остеоэпифизеолизов возникают в тех случаях, когда нарушаются основные принципы их лечения. Главный из них заключается в том, что репозиция должна быть как можно более ранней, щадящей, полной и одноразовой. Если эти условия выполняются, осложнения после этих повреждений обычно не наблюдаются.
Можно сказать без преувеличения, что наихудший прогноз бывает при эпифизарных переломах блока и головочки плечевой кости, фрагменты которых полностью отделяются от материнского ложа, смещаются и лишаются кровоснабжения, к тому же с трудом поддаются закрытой репозиции. Избежать неблагоприятных последствий можно только при условии раннего их распознавания, полного анатомического сопоставления, что осуществимо лишь оперативным путем. Нет необходимости доказывать, что вмешательство должно быть исключительно бережным, доступ — строго экономным, а сопоставленный фрагмент фиксирован лучше всего тонкой спицей. Назначается иммобилизация конечности в среднефизиологическом положении продолжительностью не менее 3—4 недель.
Полностью лишенный кровоснабжения отделившийся в пределах покровного хряща костно-хрящевой фрагмент может сохранить жизнеспособность только при создании условий для врастания в него кровеносных сосудов со стороны материнского ложа. Чем меньше промежуток времени между травмой и операцией, тем этот процесс проходит благоприятнее. Запоздалая операция, неполное сопоставление, грубая фиксация несколькими спицами или винтами, недопустимое удаление фрагментов, недостаточная иммобилизация и т. д. ведут к асептическому некрозу фрагмента и последующим дегенеративно-дистрофическим явлениям в локтевом сочленении и безвозвратной потере его функции. Все это относится к переломам и остеоэпифизеолизам головки лучевой кости, к переломам шейки и эпифизеолизам головки бедренной кости.
Несравненно лучший в этом отношении прогноз при эпи- и остеоэпифизеолизах, эпиметафизарных переломах головочки плечевой кости, блока и других локализаций, отрывах надмыщелков и чрезмыщелковых переломах.
Источник
Деформирующий остеоартроз, артроз локтевого сустава, посттравматический артроз – всё это одно заболевание, которое правильно называть «остеоартроз» или дегенеративное заболевание хряща и костной ткани сустава. Иными словами артроз локтевого сустава – редкое заболевание, вызываемое дегенеративными процессами в зоне надмыщелков плеча, которое может поражать людей любого возраста.
Механизм травмы
Это заболевание практически всегда возникает на фоне травмы. Неправильное сращение костей способствует неравномерной нагрузке на хрящ, вследствие чего возникают точки, в которых хрящевая ткань начинает быстро истончаться и возникает деформация кости. Артроз локтевого чаще представляет собой необратимое заболевание, лечение которого часто хирургическое и симптоматическое.
Классификация
- I степень (жалоб обычно не бывает, лишь небольшая усталость в области сустава, при движении руки; но уже в этот период происходит разрыхление и снижение упругости хряща);
- II степень (изменения в тканях сустава могут привести к снижению трудоспособности у людей всех возрастов и дисквалификации у спортсменов; также появляются боли при движении в локтевом суставе и «хруст». Эластичный, гладкий, увлажнённый синовиальной жидкостью хрящ, который защищает суставные поверхности костей от трения, разрушается.
- III степень (происходит формирование дефектов и эрозий в хрящевой пластинке, разрастание остеофитов, которые значительно усиливают болевой симптом и резко ограничивает движения; появляется воспаление синовиальной оболочки, отёчность сустава, сглаженность его очертаний, повышение местной температуры). Необходимо заметить, что клиническая картина артроза локтевого сустава в III степени соответствует также многим другим заболеваниям воспалительного характера в стадии обострения. Требуется проведение точной диагностики.
Дальнейшее разрушение хряща при 3 степени артроза приводит к костным деформациям.
Симптомы
- боль (возникают только при выполнении каких-либо движений, например, сгибание и разгибание рук; боль может также усиливаться в ночное время, особенно к утру и связано это со сдавливанием нервов, пролегающих в области сустава);
- хруст, щелчки в области сустава;
- ограничение подвижности;
- симптом Томпсона (когда удерживать сжатую кисть в положении тыльного сгибания невозможно, так как она довольно быстро принимает положение ладонного сгибания);
- симптом Велта (если одновременно сгибать предплечья обеих рук, то при этом движения здоровой руки визуально будут проходить быстрее, чем больной).
Диагностика
- анализ крови;
- рентген;
- МРТ;
- диагностическая артроскопия.
Методику лечения и реабилитации смотрите на нашем сайте в разделах «Лечение» и «Реабилитация».
В нашем центре врачи травматологи — ортопеды осуществляют консультации по заболеваниям опорно-двигательного аппарата, индивидуально определяют и назначают методику лечения и дальнейшей реабилитации.
Записаться к нам в центр можно оставив заявку на сайте, по телефонам: +7 (499) 71-45678/(967) 244-64-67 или можно отправить запрос на электронную почту info@novyshag.com.
В каких случаях применяются методы интерференцтерапии?
В нашем реабилитационном центе «Новый шаг» данный метод применяется в острый постравматический период, в послеоперационный период для снятия отёка, болевых ощущений, а также для ускорения процессов регенерации.

Терапевтический эффект
Нейростимулирующий — стимулирует проводимость нервных окончаний
Анальгетический — обезболивающий. Снимает болевой синдром
Трофический — улучшает питательную функцию мышц
Смазмолитический — снимает спазмы, спастические сокращения
Сосудорасширяющий — восстанавливает тонус кровеносных сосудов. Улучшает кровоснабжение тканей
Показания к применению метода интерференцтерапии
Противопоказания к применению метода интерференцтерапии
![]()
Заболевания и травмы опорно-двигательного аппарата
![]()
Невралгия, радикулопатия
![]()
Деформирующие артрозы
![]()
Заболевания желудочно-кишечного тракта
![]()
Остеохондроз
Острые воспалительные процессы
![]()
Желче- и мочекаменная болезнь
![]()
Тромбофлебит и флеботромбо
![]()
Имплантированные кардиостимуляторы
![]()
Злокачественные новообразования
![]()
Болезнь Паркинсона и рассеяный склероз
![]()
Техника и методика применения
1. Пациент во время процедуры располагается сидя или лёжа, в зависимости от характера заболевания и локализации воздействия.
2. На тело пациента накладывается две пары независимых электродов, работающих от двух генераторов. В результате работы генераторов на теле человека возникают два тока средней частоты, которые интерферируют друг с другом, образуя интерференционные токи низкой частоты, раздражающие проприо-, и интерорецепторы тканей организма.
Пациент должен испытывать чувство глубокой, достаточно сильной, но приятной вибрации при ритмически изменяющихся частотах или ощущать «ползание мурашек» — при постоянной частоте.
Сила тока: до 40-50 мАВ.
Время: от 5 до 30 минут.
Количество процедур на курс: 10-15.
Повторный курс: возможно провести через 2-3 недели.
Источник
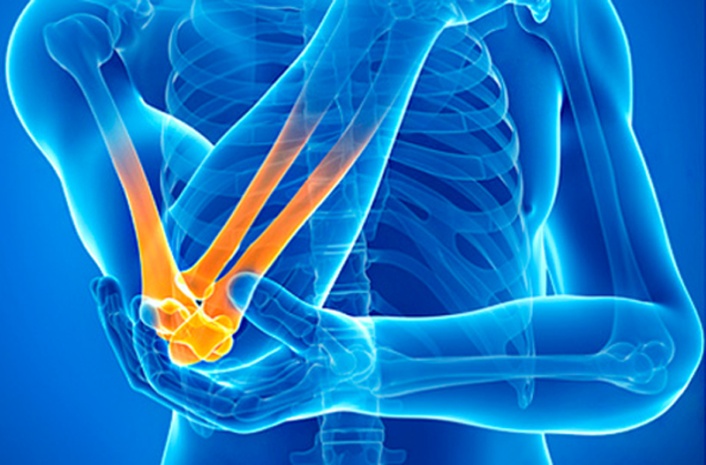 Локтевой сустав представляет собой уникальное соединение трех костей: плечевой, лучевой и локтевой. Это сложный комбинированный сустав, в состав которого входят три простых сустава: плечелоктевой, плечелучевой, проксимальный лучелоктевой. Все они объединены одной общей капсулой и суставной сумкой (полостью). Внутри суставной сумки постоянно вырабатывается синовиальная жидкость, которая служит смазкой для трущихся суставных поверхностей и питанием для анатомических частей. Концы костей покрывает слой надкостницы, который помогает защищать и обновлять костные ткани, а также способствует поступлению питательных веществ из синовиальной жидкости. Все суставные поверхности покрыты суставным хрящом. Локтевой сустав надежно укреплен связками и защищен хорошим мышечным каркасом. Данные особенности позволяют совершать четыре вида движений: разгибание и сгибание, супинацию (вращение предплечья в локтевом суставе, при котором возможно повернуть кисть руки ладонью вверх) и пронацию (вращение предплечья в локтевом суставе, при котором возможно повернуть кисть руки ладонью вниз). Стоит отметить, что конец локтевой кости сверху имеет локтевой отросток, напоминающий по форме крючок. К нему прикрепляется трехглавая мышца плеча. Перелом этого отростка – довольно часто встречающаяся травма.
Локтевой сустав представляет собой уникальное соединение трех костей: плечевой, лучевой и локтевой. Это сложный комбинированный сустав, в состав которого входят три простых сустава: плечелоктевой, плечелучевой, проксимальный лучелоктевой. Все они объединены одной общей капсулой и суставной сумкой (полостью). Внутри суставной сумки постоянно вырабатывается синовиальная жидкость, которая служит смазкой для трущихся суставных поверхностей и питанием для анатомических частей. Концы костей покрывает слой надкостницы, который помогает защищать и обновлять костные ткани, а также способствует поступлению питательных веществ из синовиальной жидкости. Все суставные поверхности покрыты суставным хрящом. Локтевой сустав надежно укреплен связками и защищен хорошим мышечным каркасом. Данные особенности позволяют совершать четыре вида движений: разгибание и сгибание, супинацию (вращение предплечья в локтевом суставе, при котором возможно повернуть кисть руки ладонью вверх) и пронацию (вращение предплечья в локтевом суставе, при котором возможно повернуть кисть руки ладонью вниз). Стоит отметить, что конец локтевой кости сверху имеет локтевой отросток, напоминающий по форме крючок. К нему прикрепляется трехглавая мышца плеча. Перелом этого отростка – довольно часто встречающаяся травма.
Виды повреждений
Для локтевого сустава характерны следующие категории заболеваний:
- Травматические
- Ушибы. Чаще всего встречаются ушибы локтевого отростка, околосуставных тканей, мыщелков плеча и локтевого нерва
- Растяжения связочного аппарата
- Вывихи. Различают: изолированный вывих и пронационный подвывих головки лучевой кости; вывихи предплечья кзади, кпереди, кнутри, кнаружи; дивергирующие вывихи с разрывом проксимального сочленения и расхождением костей предплечья в стороны
- Переломы костей локтевого сустава по характеру повреждения можно разделить на:
- внутрисуставные;
- околосуставные;
- закрытые;
- открытые;
- без смещения;
- со смещением отломков (смещение костных отломков наиболее часто происходит при переломах локтевого отростка)
- Воспалительные
- Эпикондилит («локоть теннисиста») – воспалительно-дегенеративное заболевание, которое поражает сухожилия в зоне локтевого сустава вследствие хронических перегрузок мышц предплечья.
- Стилоидит – дистрофично-воспалительный процесс в том месте, где сухожилие крепится к отростку локтевой кости.
- Бурсит – воспаление суставной сумки, которая находится на задней поверхности локтя
- Неврит – недомогания, возникающие в результате защемления нервных окончаний
- Локтевой тендинит– воспаление в области сухожилий локтевого конца трехглавой мышцы
- Артрит — острый воспалительный процесс в суставном хряще и капсуле без грубых структурных изменений в суставе
- Артрозы
- Остеоартроз – дистрофически-дегенеративное заболевание хряща и костной ткани сустава.
Симптоматика боли
Основной симптом заболеваний локтя – это боль.
Для травматической группы повреждений свойственны такие признаки:
- Пронзительная боль в момент получения травмы
- Отечность и гематома в области локтевого сустава
- Деформация локтя
- Ограничения в движениях рукой, частичная или полная потеря функции конечности
- Или патологическая подвижность и возможность нетипичных для локтя движений
- Онемение или покалывание в районе предплечья, запястья, кисти руки
- Скрип или щелчок при движении локтем
- Любое изменение цвета кожа в области повреждения
- Ощутимое выступание отломков кости под поверхностью кожи
При любом из указанных выше симптомов следует незамедлительно обратиться за помощью в отделение травматологии.
К какому врачу обращаться
Для постановки точного диагноза и назначения правильного лечения необходимо обратиться за помощью к следующим специалистам:
- Травматолог, ортопед
- Хирург
- Ревматолог
- Невролог
Высококвалифицированные специалисты готовы вас принять в клинике ЦКБ РАН в Москве. Записаться на прием можно по телефону +7 (495) 104-86-19
Диагностика
Диагностические мероприятия включают в себя:
- Осмотр врача (пальпация области локтевого сустава)
- Сбор анамнеза заболевания
- Клинический и биохимический анализы крови
- Общий анализ мочи
- УЗИ суставов локтя
- Рентген кисти (в двух проекциях)
- Компьютерная томография
- МРТ
Варианты лечения
Лечение во многом зависит от вида и характера перелома в локтевом суставе. При переломах без смещения (например, локтевого отростка) можно обойтись консервативным лечением путем наложения фиксирующей гипсовой повязки на несколько недель. Если произошло смещение сустава, то решается вопрос об оперативном вмешательстве. Для этого осуществляют репозицию отломков (закрытую или открытую). При открытых сопоставлениях обязательна хирургическая фиксация отломков, эта операция называется остеосинтез. Остеосинтез – это соединение отломков костей с помощью специальных фиксирующих средств (костных трансплантатов или металлоконструкций). Если переломы суставной части плечевой кости имеют раздробленный характер, то возможно замещение локтевого сустава протезом. Для восстановления функции локтевого сустава при деформирующих артрозах, а так же при врожденных и приобретенных деформациях и контрактурах другой этиологии в настоящее время проводят остеотомию. Остеотомия – это хирургическая операция, которая помогает устранить деформацию локтевого сустава или улучшить функцию опорно-двигательного аппарата путем искусственного перелома с дальнейшей фиксацией для придания функционально выгодного положения. После любого хирургического вмешательства пациенту назначаются реабилитационные мероприятия, составленные лечащим врачом индивидуально для каждого.
Источник
