После протезирования коленного сустава стук в колени
Боли после эндопротезирования коленного сустава — стоит ли паниковать?
Дата последнего обновления 25.02.2019
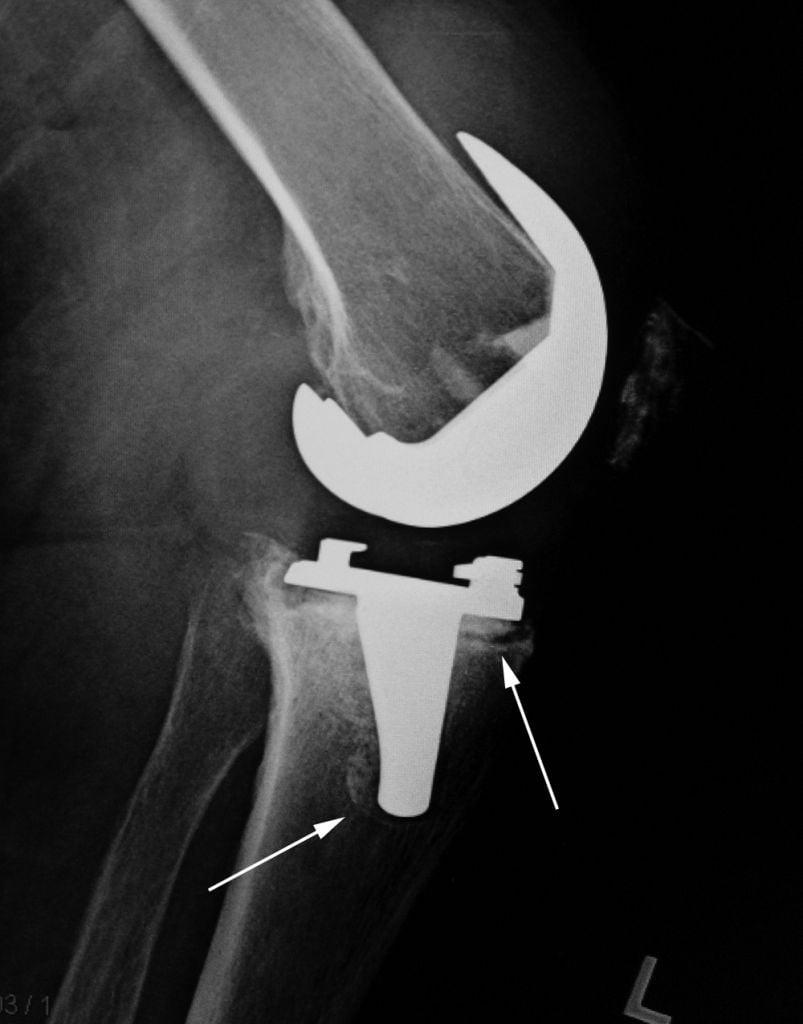
Некоторые люди жалуются на появление характерных щелчков в прооперированном суставе после эндопротезирования тазобедренного или коленного сустава. Они могут возникать спустя несколько месяцев или лет после операции. Как правило, такие щелчки безболезненны и не доставляют человеку физического дискомфорта.
https://www.youtube.com/watch?v=xCRpngDOinY
Появление щелчков в первые месяцы после эндопротезирования обусловлено движениями околосуставных связок, мышц, мышечных сухожилий. При движениях они «трутся» друг о друга или соприкасаются с костями, что сопровождается характерными звуками. Подобные щелчки вызывают раздражение у пациентов, но никоим образом не вредят их здоровью.
Любопытно! Щелканье коленного сустава чаще всего вызывают структуры «гусиной лапки», тазобедренного – сухожилие прямой мышцы бедра.
В более поздние сроки щелчки могут возникать из-за изменения пространственной ориентации компонентов эндопротеза. Как известно, с годами имплант немного изнашивается, а его суставные поверхности теряют конгруэнтность. В результате между частями протеза возникает несоответствие, из-за чего они сталкиваются между собой при движениях. Это и приводит к появлению звуков. В некоторых случаях у человека может возникать ощущение, что твердые части эндопротеза контактируют между собой.
Отметим, что в норме щелканье не должно сопровождаться болью или другими тревожными симптомами.
Признаки патологических щелчков:
- болезненные ощущения в области сустава;
- появление выраженного дискомфорта в колене или бедре;
- ограничение движений в нижней конечности;
- повышение температуры, гиперемия кожи, отечность в области прооперированного сустава.
Появление перечисленных симптомов может указывать на поздние послеоперационные осложнения. К наиболее частым из них можно отнести перипротезную инфекцию, расшатывание и нестабильность компонентов эндопротеза.
Если у вас нет тревожных симптомов – беспокоиться нет смысла. Скорее всего щелканье сустава у вас имеет физиологическую природу. Чтобы удостовериться в отсутствии осложнений вам следует в плановом порядке показаться врачу.
Если же у вас появились болезненные ощущения, повысилась температура или возникли трудности при ходьбе – за медицинской помощью нужно обращаться без промедлений.
Таблица 1. Методы диагностики, помогающие выявить причину щелчков.
Тазобедренный сустав является одним из крупнейших в организме человека. Во время движения он испытывает колоссальные нагрузки, что зачастую приводит к повреждению. Одним из первых сигналов об этом может стать хруст, зачастую сопровождающийся болью. Насколько опасно это явление?
Вначале может возникнуть хруст в тазобедренном суставе без боли, однако возможно ее раннее присоединение, а порой появляется ощущение пружинящего сопротивления с последующим провалом. Данная проблема получила название coxa saltans или синдром щелкающего бедра.
По своему строению бедренный сустав представляет собой место сочленения двух наиболее крупных костей организма: тазовой, являющейся монолитным комплексом из подвздошных, седалищных и лобковых костей, и бедренной.
Внутри выделяют основные составные части:
- вертлужная впадина;
- вертлужная губа, идущая по краю вертлужной впадины;
- головка;
- суставная щель.
Строение тазобедренного диартроза
Полость заполнена синовиальной жидкостью, выполняющей роль смазки, а поверхность костей покрыта гиалиновым хрящом; данные компоненты позволяют добиться наилучшего скольжения между собой. А вертлужная губа, переходя на головку бедренной кости, фиксирует ее, не позволяя ей выскакивать из вертлужной впадины.
Совет. Для более подробного изучения строения тазобедренного диартроза необходимо воспользоваться анатомическим справочником.
Почему хрустит тазобедренный сустав? Ответ на этот вопрос непрост. Для каждого возраста выделяется ряд своих причин хруста в тазобедренном суставе. Для новорожденного в первые 3 месяца жизни симптом щелчка или симптом Маркса является подтверждением наличия врожденного вывиха бедренного сустава. В молодом возрасте причинами могут стать чрезмерные физические нагрузки и травмы.
Анатомическое расположение подвздошно-большеберцового тракта
- Первый тип — наружный. Появляется щелчок во внешней части бедренного диартроза. Механизм возникновения следующий: соединительнотканная фасция, или по-другому подвздошно-большеберцовый тракт, в разогнутом положении ноги находится за большим вертелом бедренной кости, при сгибании он перемещается вперед и соскакивает с выступающей части, появляется характерный звук. В этой области располагается суставная сумка, обеспечивающая гладкое скольжение мышцы, при постоянных ударах она травмируется и воспаляется, возникает бурсит.
Изменение поверхности костей при деформирующем артрозе
- Второй тип — внутрисуставной. Причинами данного состояния являются любые изменения в полости самого диартроза (о них говорилось выше). При данных состояниях нарушается конгруэнтность двух поверхностей костей, что приводит к нарушению гладкого скольжения и, как результат, к соскакиванию одной с другой с характерным щелчком. К этому же типу относится основная причина хруста в тазобедренном суставе у ребенка — врожденная дисплазия.
Анатомическое расположение подвздошно-поясничной мышцы
- Третий тип — внутренний. Является наиболее частой причиной данного состояния. Механизм возникновения щелчка при данном типе связан с перекатыванием через головку бедренной кости подвздошно-поясничной мышцы. Происходит хруст в тазобедренном суставе при максимальном поднятии ноги. Так же, как и при внешнем типе, существует высокий риск развития бурсита.
Важно: хруст в бедренном суставе, сопровождающийся болевым синдромом, может встречаться и при заболеваниях, не связанных с таковым. Это проявление межпозвоночной грыжи, перелома тазовых костей, а также шейки бедренной, остеопериостита лобковой кости, надрыв хряща и другие.
Заподозрить данную проблему каждый человек может самостоятельно. Вначале при ходьбе тазобедренный сустав хрустит редко, только во время сильного сгибания или разгибания. Впоследствии частота возникновения щелчка увеличивается, присоединяется боль. Для постановки диагноза врачу потребуется подробный сбор анамнеза (когда появились первые жалобы, как часто, при каких движениях, были ли травмы и т. д.). Уточнить причину возникновения щелчка можно при помощи проведения функциональных проб, динамического УЗИ, рентгенограммы, МРТ диартроза.
Комплекс упражнений для снятия болевого синдрома и укрепления тазобедренного сустава
Выбор тактики лечения зависит в первую очередь от первопричины. Наиболее часто применяется консервативная терапия. Лечение проводится комплексно и включает в себя как медикаментозное, так и физиотерапевтическое. В первую очередь необходимо начать с изменения «режима работы» конечности. Для этого требуется снизить двигательную нагрузку, а также не допускать чрезмерного сгибания или разгибания и резких движений.
Для укрепления диартроза необходимо выполнение индивидуально подобранного комплекса упражнений. Из физиотерапевтического лечения применяется криотерапия, электростимуляция, иглоукалывание. Обязательным компонентом терапии является мануальный массаж. Особенно эффективно такое лечение при щелчках в тазобедренном суставе без боли.
Медикаментозная терапия включает в себя прием противовоспалительных препаратов (Ибупрофен, Аспирин и другие). Кроме того, при выраженном болевом синдроме (чаще при бурситах), возможно введение глюкокортикостероидов в область воспаленной суставной сумки.
Реже используется хирургическое лечение. Причина — отсутствие эффективности от консервативной терапии. При внутрисуставном типе щелкающего бедра проводится полная замена сустава. При внутреннем и наружном — возможно частичное пересечение сухожилия мышцы в месте ее прикрепления. Альтернативным методом является артроскопическая или открытая пересадка этой мышцы.
Совет: своевременное обращение к врачу (до появления болевого синдрома) позволит начать раннюю консервативную терапию и сохранить полноценное функционирование диартроза.
Дискомфорт и болезненность во время ходьбы нарушают привычный образ жизни, обрекая человека на малоактивный, сидячий образ жизни. Однако при грамотном подходе к проблеме и тщательном соблюдении медицинских рекомендаций, можно добиться хороших результатов и вернуть себе возможность свободно ходить.
Соавтор материала: Дмитрий Ульянов — ортопед-ревматолог с 22-летним стажем работы, врач первой категории. Занимается диагностикой, лечением и профилактикой всех заболеваний суставов и соединительной ткани. Имеет диплом по специальности «Ревматология», обучался в Российском университете дружбы народов.
Врач травматолог-ортопед высшей категории, кандидат медицинских наук, подполковник медицинской службы в запасе
Выполняю все виды операций по травматологии, делаю артроскопические операции на суставах, внутрисуставные инъекции. г. Москва Многопрофильная клиника Тропарево ” Центр артроскопии и суставной хирургии” Ленинский проспект 131 тел. 8(495)438-20-20
ООО “Альбатрос плюс” г. Железнодорожный, ул. Колхозная д. 12 к. 2 тел. для записи – 8(495) 748-28-18, 8(495)522-62-55 (консультации по субботам с 12.00)
Эндопротезированием тазобедренного сустава называют замену поврежденного элемента сустава. Для этого применяются специальные имплантаты. Эндопротезы могут потребоваться по самым разным причинам (травмы и заболевания тазобедренного сустава). После эндопротезирования тазобедренного сустава необходимо следовать определенным рекомендациям.
Операция по замене изношенного сустава
Самыми распространенными причинами, по которым могут потребоваться эндопротезы, являются:
- Запущенные и тяжелые стадии ревматоидного артрита.
- Травмы шейки бедра (чаще всего переломы).
- Развитие дисплазии тазобедренного сустава.
- Наличие асептического некроза головки, что называется аваскулярным некрозом.
- Тяжелые стадии коксартроза.
Необходимость в эндопротезе может возникнуть в связи с посттравматическими последствиями (например, артроз).
Крупнейший медицинский портал, посвященный повреждениям человеческого организма
Вопрос: Здравствуйте у моей мамы перелом шейки бедра ей 60 лет. Сделали ей операцию, поставили эндо протез, она только начала вставать, но протез дает звук, как-то щёлкает. Мы не знаем, как это исправить, врач говорит, что головка протеза села, надо дополнительно поставить пластину. Скажите, пожалуйста, что нужно делать?
Здравствуйте. Прежде, чем согласиться на повторную операцию, нужно выяснить причину щелканья эндопротеза. Нужно сделать снимки: КТ, УВЧ или рентген, а также выяснить у врача из какого материала был сделан имплантат, сколько костной массы было сохранено в суставе, имелся ли остеопороз или артроз после или до перелома шейки бедра. От этого будут зависеть лечебные мероприятия.
Имплантат полностью повторяет форму вертлужной впадины и головки бедра с шейкой (стержня бедра). Стержень и вертлужную часть запрессовывают или цементируют. Вертлужную часть могут прикручивать болтами в кости таза. Стержень с круглым шарниром должен свободно двигаться во впадине в течение 15-20 лет, если правильно эксплуатировать эту искусственную конструкцию.
Если пара трения: головка и вертлужная впадина изготовлена из металла, то при износе будут скапливаться мельчайшие частички стружки. При всасывании в кровь они вызывают местную реакцию на металл и отечность тканей. Пара трения при этом будет издавать щелчки в связи с наличием окислов металла.
Меньше всего раздражает пара трения из металла и полиэтилена и керамики и полиэтилена. Но при таком имплантате нельзя сильно нагружать таз и бедро, чтобы не ускорить износ дорогостоящей конструкции. Чем дешевле имплантат, тем хуже его качество. Важен и такой факт: если у протеза шейка имеет прямоугольное поперечное сечение, то объем движения в суставе будет больше.
Исходя из опыта, медики не рекомендуют доверять конструкциям, изготовленным в Китае или в Тайване. Они всегда имеют низкое качество, хотя производители заверяют обратное.
Щелчок можно услышать при движении сухожилий впереди большого вертела, поскольку они сдвигаются во время сгибания ноги в тазобедренном суставе. Может начаться бурсит в суставе: воспалится и станет толще синовиальная сумка (мешок, имеющий гладкие стенки и заполненный жидкой субстанцией для беспрепятственного скольжения мышц относительно костей или эндопротеза).
Щелкать может в области сустава и сухожилия прямой мышцы бедра, что проходит сверху бедра, где сухожилие крепится к кости таза. За счет возвратно-поступательных движений сухожилия по головке бедренной кости, в данном случае по имплантату, возникают щелчки.
Есть риск получить вывих эндопротеза из-за дизайна и низкого качества имплантата (ножки, вкладыша, головки), несоблюдения правил движения после операции и неосторожных движений, что приводят к нарушению протеза, а также ошибки хирурга при установке пары трения. Не исключают также излишнюю массу тела, высокий рост, попадание инфекции в полость сустава, разрушение сустава из-за остеопороза, наличие асептического некроза перипротезных тканей кости, анатомического нарушения костей и мышечной функции. Учитывают также амплитуду движения в суставе, что зависит от головки и ее размера.
Сразу после операции:
- держать ногу до воображаемой линии продолжения позвоночника, не далее;
- вставать и садиться так, как научит врач или инструктор по ЛФК;
- исключать вращения конечностью, особенно кнаружи, поворачивать здоровую ногу и туловище в сторону больной ноги;
- не наступать на прооперированную ногу всем телом, не сильно нагружать и не напрягать, нужно пользоваться костылем, тростью или палочкой для поддержания тела при вставании.
Спустя 6 и более недель следует:
- пользоваться тростью или палочкой при ходьбе с правильно установленной высотой;
- в тазобедренном суставе сгибать ногу на угол 90° и менее;
- не скрещивать ноги и не «сидеть на корточках»;
- укладывать специальные мягкие подушки между ног;
- сидеть стуле или кресле, имеющем прямую спинку, чтобы тазобедренный сустав не согнулся на угол более, чем 90°;
- вставать со стула с прямой спиной, не наклоняясь вперед;
- садиться на стул, немного расставляя ноги на ширину плеч или чуть более;
- лежать или сидеть с отодвинутой в сторону оперированной ногой;
- одеяло, лежащее в ногах, не нужно натягивать на себя рукой, а использовать для этого приспособление с крючком, чтобы не сгибать корпус (позвоночник), что может изменить положение таза и бедра. Можно попросить кого-то из родных поправить одеяло;
- надевать обувь с помощью ложечки на длинной палочке.
В квартире необходимо следить, чтобы не было ковров на полу или дорожек с загнутыми углами, «скользящих» ковриков. Больная может споткнуться или поскользнуться и причинить дополнительную травму больной ноге. В ванной, туалете и на стенах в комнатах, рядом с постелью и на кухне стоит прикрепить несколько поручней для облегчения ходьбы, усаживания на стул или вставания больной с эндопротезом.
Важно. Для своевременного выявления любых нарушений имплантата необходимо чаще посещать врача и делать контрольные снимки искусственного сустава.
Как проходит реабилитация после операции по замене коленного сустава
Несмотря на массу лечебных мероприятий, направленных на сохранение структуры и функции пораженного коленного сустава, часто случается так, что единственным способом, позволяющим вернуть человеку радость активного движения без боли, становится эндопротезирование. Программа реабилитации после замены коленного сустава составлена таким образом, чтобы свести к минимуму возможные ранние и отдаленные послеоперационные последствия.
Техника операции эндопротезирования коленного сустава, на сегодняшний день, отработана до мелочей и выполнение ее поставлено на широкую ногу. Профессионализм хирургов позволяет избежать возможных послеоперационных осложнений и вернуть людям утраченное здоровье в кратчайшие сроки. Но для того, чтобы не ощущались изменения в повседневной жизни, связанные с внедрением в человеческое тело искусственного сустава, необходимо пройти курс реабилитации после операции по замене коленного сустава.
Чем больше сопутствующих заболеваний у человека, направленного на эндопротезирование, тем выше риск возможных осложнений и тем тщательней должен быть подобран курс реабилитации после замены коленного сустава. Основными осложнениями после операции эндопротезирования колена могут стать:
- Остеомиелит;
- Тромбоз;
- Тромбоэмболия;
- Жировая эмболия;
- Расщепление костей, несущих на себе коленный протез. Данное осложнение может быть сопряжено с остеопорозом, либо другими структурными нарушениями костной ткани;
- Развитие мышечных контрактур, сводящих на «нет» результат операции.
Рассасывающаяся кость не удерживает искусственный сустав, формирующийся рубец рискует стать келоидным и вместе с формирующимися мышечными контрактурами приводит к абсолютному обездвиживанию.
Кроме того, позднее вставание с кровати и отсутствие ранней активизации больного, существенно, повышает риск тромбозов и тромбоэмболий. Для предупреждения последних, в раннем восстановительном периоде пациентам рекомендуется носить антиварикозные чулки или бинтовать голени эластическими бинтами.
Поэтому, учитывая достаточно большой операционный риск, несмотря на видимую легкость выполнения операции, существует внушительный список противопоказаний к проведению операции по замене коленного сустава. Только после проведения полномасштабного обследования, лечащий врач, взвешивая риск и пользу, дает направление на оперативное вмешательство.
Этапы реабилитации
После операции эндопротезирования коленного сустава, реабилитация начинается с первого послеоперационного дня и растягивается до трех, иногда, двенадцати месяцев.
Все усилия реабилитационного курса будут направлены на укрепление мышечно-связочного каркаса обеих ног, координации движения и осевой установке прооперированной ноги, для предупреждения повреждения вновь созданного сустава.
Следует знать, что в раннем послеоперационном периоде сохраняется отек коленного сустава, небольшое повышение общей температуры тела и первые движения будут сопровождаться болезненными ощущениями. Для снятия которых, на время ранней реабилитации после замены коленного сустава, лечащим врачом будут подобраны обезболивающие препараты.
Источник
Некоторые люди жалуются на появление характерных щелчков в прооперированном суставе после эндопротезирования тазобедренного или коленного сустава. Они могут возникать спустя несколько месяцев или лет после операции. Как правило, такие щелчки безболезненны и не доставляют человеку физического дискомфорта.
Причины щелчков
Появление щелчков в первые месяцы после эндопротезирования обусловлено движениями околосуставных связок, мышц, мышечных сухожилий. При движениях они «трутся» друг о друга или соприкасаются с костями, что сопровождается характерными звуками. Подобные щелчки вызывают раздражение у пациентов, но никоим образом не вредят их здоровью.
Любопытно! Щелканье коленного сустава чаще всего вызывают структуры «гусиной лапки», тазобедренного – сухожилие прямой мышцы бедра.
В более поздние сроки щелчки могут возникать из-за изменения пространственной ориентации компонентов эндопротеза. Как известно, с годами имплант немного изнашивается, а его суставные поверхности теряют конгруэнтность. В результате между частями протеза возникает несоответствие, из-за чего они сталкиваются между собой при движениях. Это и приводит к появлению звуков. В некоторых случаях у человека может возникать ощущение, что твердые части эндопротеза контактируют между собой.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Отметим, что в норме щелканье не должно сопровождаться болью или другими тревожными симптомами.
Признаки патологических щелчков:
- болезненные ощущения в области сустава;
- появление выраженного дискомфорта в колене или бедре;
- ограничение движений в нижней конечности;
- повышение температуры, гиперемия кожи, отечность в области прооперированного сустава.
Появление перечисленных симптомов может указывать на поздние послеоперационные осложнения. К наиболее частым из них можно отнести перипротезную инфекцию, расшатывание и нестабильность компонентов эндопротеза.
Что делать при появлении щелчков
Если у вас нет тревожных симптомов – беспокоиться нет смысла. Скорее всего щелканье сустава у вас имеет физиологическую природу. Чтобы удостовериться в отсутствии осложнений вам следует в плановом порядке показаться врачу.
Если же у вас появились болезненные ощущения, повысилась температура или возникли трудности при ходьбе – за медицинской помощью нужно обращаться без промедлений.
Таблица 1. Методы диагностики, помогающие выявить причину щелчков.
| Метод | Диагностические возможности |
| Рентгенография | Позволяет выявить ошибки в установке эндопротеза, перипротезные переломы и участки остеопении, спровоцировавшие расшатывание импланта. Также на рентгенограммах можно обнаружить признаки парапротезной инфекции. |
| УЗИ | На УЗИ хорошо визуализируются околосуставные ткани, мышцы, связки, сухожилия и т.д. Исследование помогает выявить практически любые воспалительные или дегенеративные изменения в данных структурах. |
| МРТ | Имеет почти такую же диагностическую ценность, как УЗИ, но стоит в 2-3 раза дороже. Врачи могут назначать МРТ в спорных случаях, когда диагноз вызывает сомнения. |
| КТ | Проводится тогда, когда необходимо детально рассмотреть костные структуры. Чаще всего исследование назначают при подозрении на перипротезную инфекцию. |
Для исключения опасных осложнений больному достаточно рентгенологического исследования и УЗИ. Эти методы позволяют выявить практически любые патологические изменения в костях и параартикулярных тканях. При подозрении на какую-либо серьезную патологию пациента дообследуют.
Совет! Если у вас появились подозрительные щелчки в коленном или тазобедренном суставе – сходите на консультацию к ортопеду или хирургу. Посещение врача в любом случае не будет лишним.
Источник
