Поперечное плоскостопие и артроз коленного сустава
Артроз и плоскостопие – наиболее встречающиеся заболевания суставов. Они могут поразить как молодого человека, так и взрослого. Нередко недуги протекают одновременно, поэтому имеют схожие причины. Ортопеды говорят об артрозе, как следствие плоскостопия. Из-за деформации стопы, перехода плоскостопия в тяжелую степень, начинает развиваться артроз. Как распознать плоскостопие с артрозом, почему развивается осложнение, расскажет статья.
Артроз при плоскостопии
Причины развития
В оптимальном состоянии стопа здорового человека выполняет функцию своеобразной «пружины», гасит вибрацию во время ходьбы, снижает статическую нагрузку, способствует удержанию равновесия. Когда возникают обе патологии, ступня перестает выполнять свои функции.
Причиной развития обоих заболеваний становится ряд факторов:
- Дисплазия суставов, связанная с отклонением в их развитии;
- Усталость из-за слабости мышц, связок, костей;
- Ожирение;
- Использование неправильной обуви (тесной, узкой, с высоким каблуком, без супинатора);
- Рахит у детей, приводящий к недостаточности плотности костей;
- Переломы, травмы, растяжения, ушибы;
- Нарушение обменных процессов.
Существуют так же факторы риска, приводящие в 30% случаев к совокупности болезней. К ним относятся:
- Беременность;
- Избыточная масса тела;
- Узкая ступня;
- Работа, связанная с долгим стоянием на ногах;
- Преклонный возраст.
Причины появления артроза при плоскостопии
По статистике больше от недуга страдают женщины. Это объясняется ношением неправильной обуви на высоком каблуки, узкой и тесной. Непрактичная обувь сдавливает ногу, приводит к неправильной регуляции крови, возникает дефицит витаминов, микроэлементов. В итоге хрящевая и костная ткань перестает вырабатывать новые клетки, деформируется. Эндокринные болезни связаны с развитием заболеваний.
Связь между плоскостопием и артрозом велика. Оба недуга дополняют друг друга. Нередко при развитии 2 степени деформации ступни возникает артроз вследствие опущения свода стопы. Они начинают разрушаться, происходит костная деформация. Ступня видоизменяется, утолщается, ограничивается в движении.
Важно!
Поперечный и продольный своды стопы помогают удерживать равновесие, создавать амортизацию при ходьбе. При плоскостопии любой степени происходит уплощение стопы, что приводит к дополнительной нагрузки на суставы и позвоночник. В результате непосильной нагрузки возникает артроз, который протекает гораздо тяжелее в совокупности с плоскостопием, чем автономно. Лечить совокупность недугов сложнее, чем каждую патологию по отдельности.
Признаки плоскостопия с артрозом
Симптомы болезней связаны друг с другом. Обе патологии протекают с болями, усталостью в ногах, деформацией пальцев и стопы. Ортопед говорят о существенных признаках, которые в состоянии распознать каждый пациент. Их наличие должно стать отправной точкой для консультации у специалиста.
Признаки зависят от стадии и степени протекания болезней. По мере прогрессирования недуга, видоизменяются и симптомы.
- В начале наблюдается повышенная утомляемость ног, незначительные боли при длительной ходьбе. Они ощущаются в области голени и верхней зоне стопы. Возникает в 80% случаев повышенная потливость ног. Такое состояние стопы характерно для 1 степени артроза и плоскостопия.
Внимание!
Нередко степени заболевания совпадают при диагностике. Если плоскостопие перешло во 2 или 3 степень, артроз будет иметь 2 и 3 стадию соответственно. В 70% случаев артроз присоединяется во 2 степени плоскостопия.
- Плоскостопие 2 степени с артрозом 2 степени приводит к проблемам функционирования стопы. Происходит отек тканей, нарушается микроциркуляция, полезные вещества не поступают в полном объеме. К концу дня стопы становятся болезненными, человеку тяжело передвигаться, ноги «ноют», ощущается сильная тяжесть. Становится тяжелее удерживать равновесие при приседании.
- При плоскостопии 3 степени с артрозом возникает внешняя деформация стопы, пальцев. Недуг можно заметить невооруженным глазом, изменяется походка. Становится невозможным носить обычную обувь из-за выпуклости большого пальца, других суставов и костей. Наступать на ногу полностью становится болезненно. Из-за неправильной циркуляции крови, деформации стопы при 3 степени недуга происходит искривление позвоночника. Возникают сопутствующие патологии опорно-двигательного аппарата.
2 степень нередко приводит к появлению натоптышей, спазмам мышц. Происходит нарушение всей опорно-двигательной системы, что отражается на состоянии всего организма. У пациента длительное время может держаться незначительно повышенная температура тела, 37,2-37,5 градусов. Это говорит о воспалительном процессе в суставах, что характерно для артроза.
Симптомы плоскостопия с артрозом
Осложнения
Присоединение артроза приводит нередко к возникновению осложнений, особенно когда речь идет о 2 и 3 степени патологий.
Среди наиболее встречающихся болезней, которые сопровождают патологии стопы, выделяют:
- Изменение осанки;
- Межпозвоночные грыжи;
- Стирание межпозвоночных дисков;
- Патология биомеханики позвоночника.
Во 2 степени заболевания могут наблюдаться:
- Дефлорации костей и суставов (стопы);
- Разрушение сустава;
- Снижение двигательной активности;
- Невозможность самостоятельного передвижения;
- Снижение уровня жизни больного.
Важно!
Когда плоскостопие достигает 3-4 степени и сопровождается артрозом, больному могут присвоить инвалидность. Поэтому крайне важно уделять большое внимание профилактики артроза и плоскостопия, своевременно замечать признаки недуга и обращаться за помощью к специалистам.
Осложнение при плоскостопии и артрозе
Профилактика и лечение
Чтобы не допустить осложнений, следует вовремя замечать проявления патологий, консультироваться у ортопеда и хирурга. Выполнять рекомендации врача.
К основным показаниям в терапии плоскостопия и артроза начальной степени относятся:
- Хождение босиком по неровной поверхности (песок, галька, земля, трава);
- Занятия босиком на гимнастическом ковре;
- Выполнение лечебных упражнений;
- Массаж стопы, ног;
- Занятия утренней гимнастикой;
- Плавание;
- Исключение перегрузок стопы;
- Ношение удобной (ортопедической по показаниям врача) обуви.
Лечение плоскостопия дома
К мерам профилактики будут относиться следующие пункты:
- Следить за весом, не допускать ожирения;
- Нельзя перенапрягать ноги, давать чрезмерную нагрузку на суставы;
- Не стоит носить обувь на каблуках и платформе свыше 4-5 см.;
- Следует заниматься спортом, вести активный образ жизни;
- Носить правильную обувь, ортопедические стельки;
- Больше бывать на свежем воздухе, совершать пешие прогулки.
Если соблюдать все рекомендации ортопеда, следить за общим состоянием здоровья, выбирать правильную обувь, о плоскостопии с артрозом придется забыть или никогда не услышать данные диагнозы.
Источник
Показанием к оперативному лечению при вальгусной деформации первого пальца (hallux valgus) и поперечном плоскостопии может быть безуспешность консервативного лечения, затруднения с подбором и ношением обуви и плохо купирующийся болевой синдром.
Выбор вида оперативного вмешательства зависит от выраженности деформации, возраста пациента и уровня его повседневной активности. Основная задача хирурга-ортопеда — это восстановление нормальной опороспособности стопы после операции, а также избавление пациента от боли и постоянного дискомфорта при ходьбе.
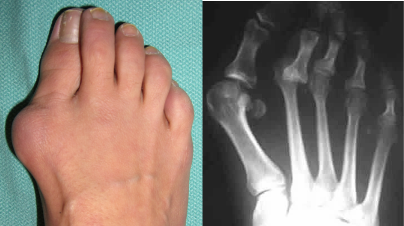
У сильно пожилых пациентов, с низкой степенью повседневной активности, операция обычно ограничивается удалением «косточки». Продолжительность такой операции минимальна по времени, а операционная травма незначительная. Риск осложнений от операции также находится на не высоком уровне. Около 80 процентов возрастных пациентов удовлетворены результатом подобной операции.
В тех случаях, когда пациент активен по жизни, еще не окончил трудовую деятельность, возможно, занимается спортом, предпочтительным является выполнение реконструктивных операций на стопах с целью исправления деформаций и восстановления нормальной безболезненной опоры на ногу.
Известно огромное количество различных операций на костях и мягких тканях. Большинство из них на данный момент имеют лишь историческое значение.
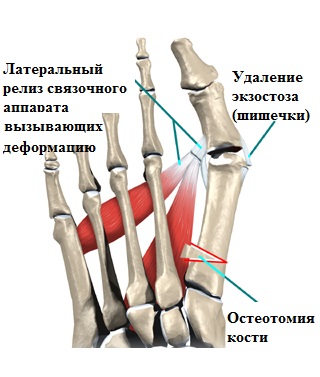
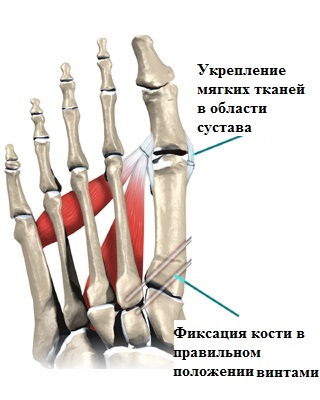
Сутью любой операции по исправлению деформированных костей является создание с помощью специальных инструментов искусственного перелома в области деформации, исправление формы кости с последующей фиксацией кости в правильном положении специальными металлоконструкциями (спицы, винты, пластины скобы).

Вышеописанные операции на костях в медицине называются остеотомиями, что в переводе дословно означает пересечение кости.
К наиболее часто применяемым операциям при вальгусной деформации первого пальца (hallux valgus) можно отнести остеотомии SCARF, Chevron, Akin.
При остеотомии SCARF производится Z-образный пропил первой плюсневой кости.
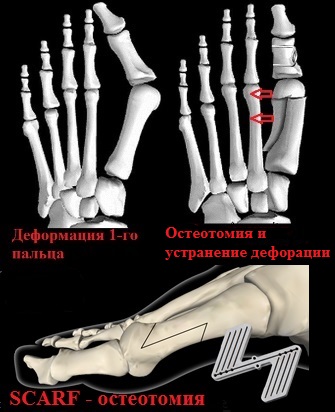
Половинки первой плюсневой кости сдвигаются друг относительно друга по линии опила до устранения деформации и скрепляются в новом положении специальными винтами Герберта.
Особенностью винта Герберта является его относительно небольшие размеры при высокой прочности, а также особая форма и шаг резьбы.

Благодаря подобной конструкции достигается высокая степень фиксации и компрессии в зоне остеотомии при вкручивании винта. Винт закручивается внутрь кости, не выступает за ее пределы, поэтому его можно не удалять в будущем, так как он абсолютно не мешает пациенту. Применение винтов Герберта в хирургии стопы избавило пациентов от необходимости длительной гипсовой иммобилизации стоп после операции, а также позволило уже на следующий день после хирургического вмешательства начать самостоятельно ходить.
Остеотомии плюсневой кости типа SCARF и Chevron часто сочетают с операциями на основные фаланги первого пальца, что позволяет улучшить результаты операции, как косметические, так и функциональные. К наиболее часто используемым в практике остеотомиям основной фаланги можно отнести операцию Akin.
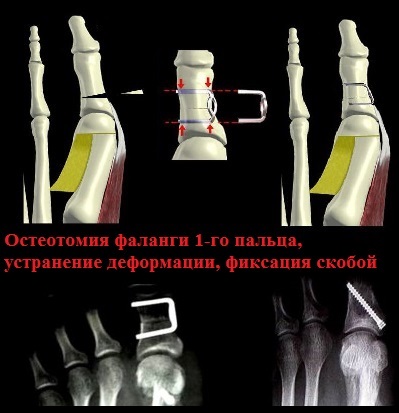
Остеотомия Akin позволяет хирургу, изменяя плоскость и направление пропила, добиться необходимой наиболее полной коррекции деформации стопы. К преимуществам этой операции можно отнести и то, что ее можно выполнять через проколы кожи, то есть малоинвазивно. Это позволяет сократить сроки лечения и реабилитации. Фиксация костей осуществляется винтами Герберта или скобами.
Еще одной операцией при вальгусной деформации стоп, дающие наилучшие отдаленные результаты, является шевронная остеотомия.
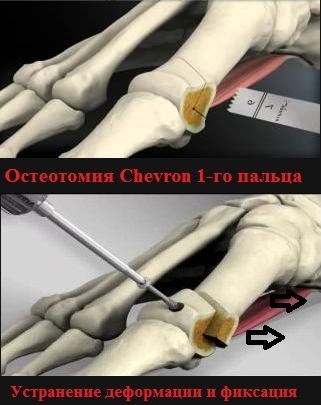
Шевронная остеотомия многие годы применяется за рубежом и возможно даже является «золотым стандартом» в лечении hallux valgus. Это очень надежная и хорошо зарекомендовавшая себя операция, которая при правильном исполнении дает отличные результаты.
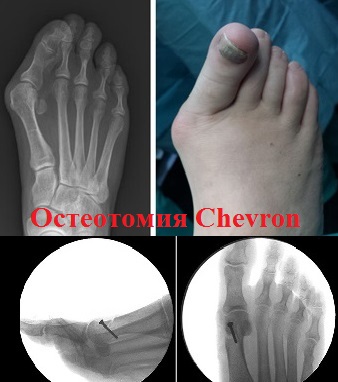
Уровень осложнений после реконструктивных операций (SCARF, Chevron, Akin, Weil) не превышает 5-7 процентов. Невысокий уровень осложнений свидетельствует о достаточной безопасности и эффективности этих оперативных вмешательств.
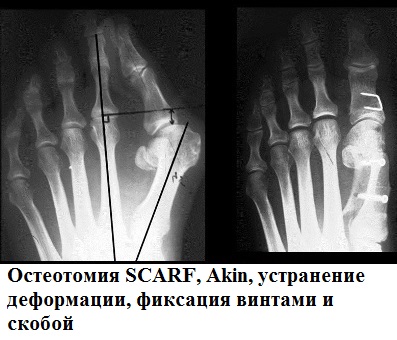
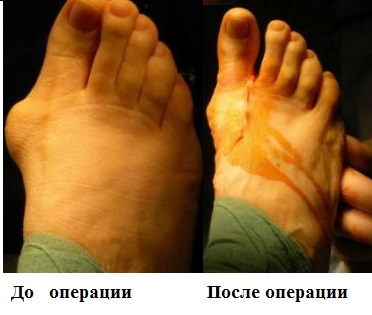
В нашей клинике также применяются малоинвазивные технологии для лечения поперечного плоскостопия. Операция проводится буквально через прокол кожи. Во время вмешательства с помощью специального бора перепиливаются плюсневые кости. Далее хирург закрыто смещает костные фрагменты и восстанавливает нормальный свод стопы.
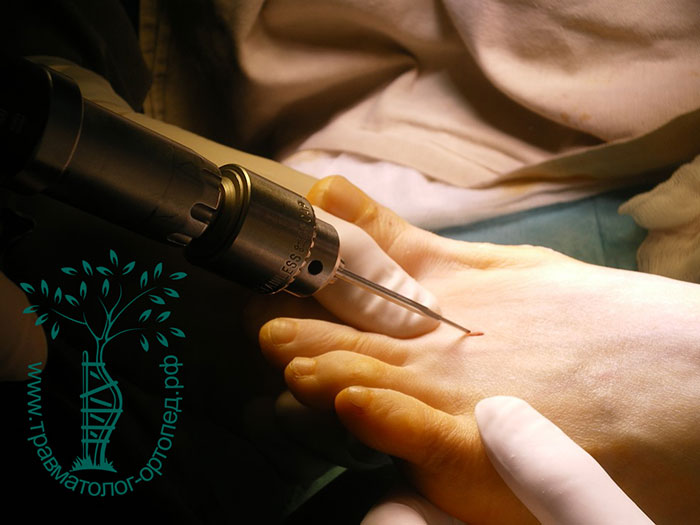
После операции стопа фиксируется повязкой, которая удерживает кости в необходимом положении в течение нескольких недель до их полного сращения.
Корректное выполнение вышеперечисленных операций позволяет в значительной мере снизить выраженность болевого синдрома, восстановить трудоспособность пациентов, а также улучшить качество их жизни.
Несомненными преимуществами современных операций на стопе является возможность выполнить вмешательства сразу на обеих ногах, отсутствие необходимости последующей иммобилизации гипсом, допустимость передвижений с опорой на стопы в специальной обуви уже на следующий день после операции.

Некоторые операции при вальгусной деформации стоп производятся практически в амбулаторных условиях. Швы удаляются через 12-14 дней после операции. В послеоперационном периоде необходимо ношение обуви, позволяющей разгрузить передние отделы стоп.
Сроки, в течение которых необходимо использовать данную обувь, определяются индивидуально.
Источник
Энциклопедия / Заболевания / Суставы и кости / Плоскостопие
Плоскостопие – это патологическое уплощение стопы, которое приводит к нарушению ее амортизационной функции, к болезненным изменениям в позвоночнике и скелете в целом.
При плоскостопии достаточно выражено или почти полностью изменяется строение нормального свода стопы как продольного (по внутреннему краю стопы), так и поперечного – по линии основания пальцев.
Как осложнение – возникают боли в позвоночнике, артриты и артрозы коленных и тазобедренных суставов.
В зависимости от того, какой свод стопы задействован в деформации, выделяют:
- продольное плоскостопие — уплощение продольного свода стопы, который сформирован по внутренней ее части. При продольном плоскостопии обувь стаптывается вовнутрь.
- поперечное плоскостопие — формирование плоскости в зоне первых фаланг пальцев из-за чего обувь становится узка в носке.
- комбинированное или смешанное, при этом стопа увеличивается по ширине и по длине, деформируется обувь по двум направлениям.
Плоскостопие может также быть врожденного характера, как вариант порока развития, оно обычно тяжелое и возникает редко, и приобретенное в течение жизни.
Плоскостопие встречается у людей с сидячей работой и с недостаточными нагрузками на ноги и стопы, а также у людей, кто занят тяжелым физическим трудом и вынужден длительно проводить время на ногах. Это связано как с дефицитом, так и с избытком нагрузки на стопу. При этом мышцы и связки или недостаточно тренируются, или банально утомляются и растягиваются.
Также плоскостопие формируется из-за рахита, перенесенного в детстве и остеопороза во взрослом возрасте, из-за травм стопы и голеностопа, связок и суставов, из-за поражений нервной системы в области проводящих нервов с формированием гипер- и гипотонуса в отдельных группах мышц.
К плоскостопию предрасполагают наследственные факторы и дефекты соединительной ткани, избыточный вес, дефицит тренированности и гиподинамия, ношение неправильной обуви, каблуков, беременность, профессиональные вредности.
Симптомы плоскостопия длительное время оставляют без внимания, списывая их на усталость или проявления других болезней.
Это могут быть:
- утомление ног при стоянии и ходьбе,
- боли в стопе, особенно после физических нагрузок и подъема тяжестей,
- усталость и боли в ногах к концу дня,
- тяжесть в ногах, «свинцовые стопы»,
- судороги и отечность в лодыжках и голенях,
- невозможность ношения каблуков,
- изменение размеров ноги,
- проблемы с выбором удобной обуви,
- стаптывание каблука вовнутрь,
- неудобство при ходьбе.
В запущенных случаях при ходьбе болит зона крестца и поясницы, могут возникать головные боли, хождение на длительные расстояния болезненно и мучительно.
При продольном плоскостопии проявления таковы:
- сильное утомление ног,
- боль при надавливании на середину стопы или подошвы,
- отечность тыла стопы,
- проблема с подбором обуви, постоянное спотыкание на каблуках,
- боли в стопах и пояснице,
- деформация обуви вовнутрь, распластывание пятки.
При поперечном плоскостопии выявляют:
- нарушение формирования поперечного свода, растягивание носка обуви,
- деформация пальцев стопы, особенно большого,
- мозоли на подошве в области подушечек,
- молоткообразные пальцы.
При выраженном плоскостопии врачу достаточно посмотреть на стопу и обувь больного.
Дополнительно проводят плантографию с измерением угла плоскостопия и степени выраженности нарушений, а также подомерию. При необходимости проводят рентгенографию стопы и голеностопа в нескольких проекциях.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
В лечении продольного и поперечного плоскостопия есть отличия – при поперечном консервативная терапия может быть эффективной только в начальной стадии.
Поперечная форма
Необходима
- коррекция веса,
- подбор правильной обуви,
- уменьшение нагрузок на ноги,
- ношение специальных ортопедических валиков и подушечек.
При прогрессировании поперечного плоскостопия и перехода его во 2-3 степени с сильной деформацией пальцев, необходимо применение хирургической коррекции: проводят резекцию выступающих участков кости на первом пальце, пластику суставов и пересадку сухожилий. Но эти операции только устраняют последствия, но не лечат причины плоскостопия – проблем мышц и связок.
После операции необходимо пожизненное ношение особой обуви со специальными супинаторами или стельками.
Продольное плоскостопие
При лечении продольной формы плоскостопия применяют
- исправление походки,
- хождение максимальное количество времени босиком по гальке или песку, массажным коврикам,
- применима регулярная разгрузка мышц стопы, периодическое перекатывание на наружный край стопы.
При продольном плоскостопии эффективны массажи, лечебная физкультура, физиотерапия. В стадии выраженных нарушений необходима смена условий труда со снижением статической нагрузки на ноги и стопы, уменьшение массы тела.
При выражено плоской стопе применяются особые ортопедические стельки и индивидуально пошитая обувь. Оперативное лечение показано лишь в очень тяжелых и запущенных случаях.
При своевременной диагностике можно исправить плоскостопие за несколько месяцев, но ношение особой обуви может стать пожизненным. При прогрессировании и тяжелых формах прогноз неблагоприятный – может сформироваться инвалидность.
Источник: diagnos.ru
Источник
Боли в коленях знакомы как минимум каждому пятому человеку. Это хорошо заметно при взгляде на пешеходов на оживлённой улице: неуклюжая переваливающаяся походка с прихрамыванием характерна для многих людей среднего возраста и становится почти неизбежной в пожилом.
Ни один наш шаг не происходит без участия коленных суставов, поэтому боли в них влияют на качество жизни, ограничивая возможность передвижения, вмешиваясь в ежедневные и далеко идущие планы, отравляя сон и отдых, мешая профессиональной деятельности.
И можно сколько угодно безуспешно растирать ноющие коленки, не подозревая, что причина бед кроется в плоскостопии.
Нагрузка на колено при ходьбе
Ходьба на двух ногах вместе с речью и письменностью стали завоеванием человека как биологического вида, обеспечившим ему превосходство. Но для ног перераспределение вертикальной нагрузки оказалось губительным — только человек имеет столько заболеваний суставов нижних конечностей, которые обеспечивают равновесие и амортизацию в статичном положении и при передвижении.
Каждый шаг начинается с соприкосновения пятки с горизонтальной поверхностью. А затем происходит перекатывание стопы на носок и распластывание продольного и поперечного сводов ступни для увеличения площади опоры. Заканчивается шаг отрывом передней её части и моментальным восстановлением высоты сводов стопы. Так обеспечивается амортизация, которая смягчает соприкосновение с поверхностью и предохраняет от лишнего сотрясения внутренние органы и головной мозг.
Голеностопный, коленный и тазобедренный сочленения можно сравнить со складной стрелой экскаватора — сгибая конечность, они должны слаженной работой друг с другом обеспечить возможность переноса ноги при каждом шаге. Но на рессорную функцию они не рассчитаны.
Во время ходьбы самую большую амплитуду движений из этих трёх суставов имеет коленный. При плоскостопии своды стопы становятся плоскими, снижается уровень амортизации. На колено выпадает не свойственная ему миссия — оно должно смягчать толчки при каждом шаге.
Анатомия коленного сустава
Коленный сустав образуют три большие кости: сверху бедренная, а снизу две берцовые — малая и большая. Колено сгибается вперёд, поэтому спереди сочленение трёх костей покрыто подвижным надколенником — коленной чашечкой. Соприкасающиеся поверхности покрыты толстым слоем хряща для лучшего скольжения и имеют конгруэнтные, то есть полностью совпадающие, плотно прилегающие друг к другу поверхности. Конгруэнтность усиливается за счёт наличия двух менисков — двух кольцевидных прослоек из толстого хряша, которые как манжеты удерживают суставные поверхности в правильном положении и смягчают толчки при ходьбе.
Мощные связки и мышечные сухожилия мостиками перекинуты от одной кости к другой, обеспечивая функциональную подвижность сустава без травмирования. Сверху сочленение покрыто плотной соединительнотканной сумкой, внутренняя поверхность которой обильно вырабатывает синовиальную жидкость для питания хрящей и смазки сочленяющихся поверхностей.
Высокая степень конгруэнтности допускает лишь небольшие смещения голени в боковом направлении и вращательные движения небольшой амплитуды.
При плоскостопии боль в суставах возникает из-за необходимости смещения бедренной кости вбок на величину, превышающую функциональные возможности связок и сухожилий:
- ущемляются нервные окончания;
- перенапрягаются сухожилия;
- стираются хрящевые поверхности;
- растягивается сумка, создавая предпосылки для травмы менисков.
Плоскостопие
Нарушение соотношения осевой нагрузки на колено неизбежно возникает при уплощении сводов стопы. За ювелирную балансировку при ходьбе отвечают 20 мелких суставчиков стопы, координирующих слаженную работу 26 её костей. Стопа чутко реагирует на любую неровность поверхности, на малейший угол её наклона. В этом заключается амортизирующая функция стопы.
При плоскостопии человек тяжело наступает сразу всеми костями ступни, происходит выключение мышц стопы из процесса амортизации, что заставляет пружинить коленные суставы. В них не предусмотрены тонкие механизмы балансировки. На связки и мышцы, особенно на медиальную (внутреннюю) часть сочленения, выпадает неестественная нагрузка, при этом:
- нарушается соотношение суставных головок в трех плоскостях;
- повышается ударная нагрузка на хрящи и статическая — на связки и сухожилия;
- разрыв медиальных связок происходит гораздо чаще, чем с внешней стороны колена.
На медиальную (внутреннюю) сторону сустава чаще негативно влияет вальгусная деформация стопы, при которой ноги принимают Х-образную форму.
В России ежегодно фиксируется около 400 тысяч случаев травматических повреждений связок колена, что часто бывает связано с неправильным положением стопы. Постоянное перенапряжение коленного сустава влечёт за собой его воспаление и изменение формы.
Косвенной причиной появления боли в колене является ожирение, которым страдают в России, по данным за 2017 годы, 25% взрослого населения и 12% детей: избыточный вес оказывает непомерную нагрузку на ноги, вызывая плоскостопие и заболевания крупных суставов.
Функциональная перегрузка коленного сустава
Многие ощущают после тяжёлого трудового дня постепенно нарастающую боль в колене, которая проходит после отдыха. Иногда, чтобы снять боль, достаточно перемены обуви или положения ног.
Одной из причин болезни коленных суставов часто оказываются большие нагрузки на сочленение из-за нарушения биомеханики нижней конечности. Функциональные перегрузки вызывают:
- хондромаляцию (размягчение и деформацию хряща) надколенника;
- воспаление связки коленной чашечки;
- ущемление синовиальной складки надколенника;
- тендиниты (воспаления сухожилий) сустава;
- бурситы (воспаления суставных сумок);
- разрыв сухожилий и мышц бедра, крепящихся к суставу.
Иногда бывает трудно определить, что ноги болят из-за плоскостопия, потому что все жалобы сконцентрированы только на боли в коленном суставе. Но если не устранить основную причину, то лечение ног окажется безрезультатным.
Нелечённое плоскостопие — путь к остеоартрозу коленного сустава
Постоянные микротравмы коленного сустава при наличии плоскостопия приводят к воспалительным и дистрофическим изменениям в нём. При артрите (воспалении) наблюдается выраженный отёк сустава и его тугоподвижность вследствие скопления избытка синовиальной жидкости. Болевые ощущения заставляют уменьшать объём передвижений и обращаться к врачу за помощью.
Дистрофический процесс — артроз — часто приходит на смену артриту и действует коварнее. При нём боли нарастают постепенно, но внутри сустава изменяется структура сначала хряща, а затем и костной ткани. Хрящ истончается до полного исчезновения, деформируется. На суставной поверхности разрастаются болезненные остеофиты — костные выросты, механически затрудняющие движение конгруэнтных поверхностей. Это путь к анкилозу — полной неподвижности сустава за счёт образования в просвете сустава рубцовой ткани.
Признаки артроза появляются в строгой последовательности:
- Хруст или щелканье сустава при движении.
- Боль.
- Скованность и снижение амплитуды движений.
- Увеличение объёма сочленения.
- Заклинивание сустава в отдельных положениях.
- Вывихи и подвывихи.
При обнаружении таких симптомов, да ещё при наличии лишнего веса надо обращаться к ревматологу, который после клинического обследования отправит к ортопеду. И не будет ничего удивительного, если лечение боли в коленях начнётся с ношения ортопедических приспособлений в обуви.
Когда надо бить тревогу
Проблемы с плоскостопием обычно закладываются в раннем детстве, а пожинают результат пренебрежительного отношения к ногам — в течение всей жизни. Чем раньше начато лечение плоскостопия, тем лучше будет результат. Только в детстве можно восстановить нормальную конфигурацию свода стопы.
Но если время упущено, это не значит, что надо равнодушно наблюдать за деформацией стоп и появлением боли в коленях. Для исправления последствий плоскостопия успешно применяются ортопедические, медикаментозные и физиотерапевтические методы. При появлении даже не очень сильных, но регулярных болей в колене, надо обращаться за квалифицированной помощью. Чем раньше это будет сделано, тем легче окажутся последствия плоскостопия.
Такие рекомендации относятся к группе риска — тем людям, у которых велика нагрузка на коленные суставы:
- спортсменам;
- военнослужащим;
- работникам физического труда;
- офисным работникам, проводящим неподвижно большую часть дня с неправильным положением ног;
- больным, страдающим ожирением любой степени;
- пожилым людям.
Так зачем корректировать плоскостопие
Недавно было проведено исследование, в котором приняли участие почти 2 тысячи человек старше 50 лет. Выяснили: у людей с плоскостопием развитие хронических заболеваний коленного сочленения регистрировалось на 31% чаще, чем при нормальной стопе, а повреждение внутренней поверхности коленного сустава и того чаще — в 43%.
Чтобы колени не беспокоили в преклонном возрасте, надо уже на данном этапе жизни, принимать меры, предупреждающие развитие плоскостопия:
- Не носить постоянно обувь без каблука или зауженную спереди.
- Идеальный вариант профилактики плоскостопия — каблук высотой 3-4 см.
- Следить за показателями веса, не допуская перегрузки стоп и коленей.
- Регулярно делать массаж стоп и голеней.
Изменение осанки, развитие сколиоза и боли в коленях могут быть сигналом появления плоскостопия.
Контролировать правильное положение ног можно, совершая неглубокие приседания:
- в норме колени должны находиться над стопой, не заваливаясь внутрь;
- голеностопный сустав тоже не должен заворачиваться внутрь;
- большой палец стопы должен быть направлен вперёд, а не наружу.
Своевременная консультация врача предотвратит развитие заболеваний ног и их осложнений. Здоровые ноги позволят до преклонного возраста сохранить подвижность и самостоятельность.
Источник
