Почему увеличен коленный сустав
Существует довольно много различных заболеваний коленного сустава, основным проявлением которых является «отек» коленного сустава, причем ввиду того, что коленный сустав — это крупный сустав с большим числом синовиальных заворотов, отек этот нередко не сопровождается болевым синдромом до тех пор, пока на развивается достаточно значительное натяжение окружающих мягких тканей.
Все эти заболевания и состояния можно условно разделить на четыре группы: диффузное увеличение объема коленного сустава, увеличение объема переднего отдела коленного сустава, увеличение объема заднего отдела сустава и костные объемные образования.
а) Кровоизлияние в коленный сустав после травмы (гемартроз). Быстро развивающийся отек коленного сустава сразу после травмы связан с кровоизлиянием в сустав и формированием гемартроза. При этом развивается довольно выраженный болевой синдром, сустав становится «горячим», напряженным и болезненным. Позднее периартикулярные мягкие ткани могут приобретать «тестообразную» консистенцию. Движения в суставе ограничены.
Для исключения костных повреждений обязательна рентгенография коленного сустава, при исключении костной травмы следует подозревать разрыв передней крестообразной связки.
При гемартрозе показана пункция коленного сустава, которая должна выполняться в строго асептических условиях. При подозрении на повреждение связочного аппарата может быть эффективно обследование сустава в условиях анестезии, в ходе которого могут быть определены показания к оперативному лечению, в противном случае сустав фиксируют эластичным бинтом или задней гипсовой шиной. С самого начала необходимо начинать упражнения, направленные на укрепление четырехглавой мышцы.
Пациенту разрешают вставать по мере переносимости такой нагрузки, иммобилизацию продолжают до полного восстановления функции мышц нижней конечности.
б) Спонтанные кровоизлияния в коленный сустав. Коленный сустав является наиболее частой мишенью для спонтанных кровоизлияний у пациентов с патологией свертывающей системы крови. При возможности заместительной терапии соответствующими факторами свертывания крови при гемартрозах в этих ситуациях показана пункция коленного сустава и эвакуация крови, дальнейшее лечении гемартроза проводят так же, как и лечение гемартрозов травматической природы. При отсутствии возможности проведения заместительной терапии от пункции коленного сустава лучше воздержаться, коленный сустав фиксируют шиной в положении легкого сгибания до момента разрешения отека.

Увеличение объема коленного сустава.
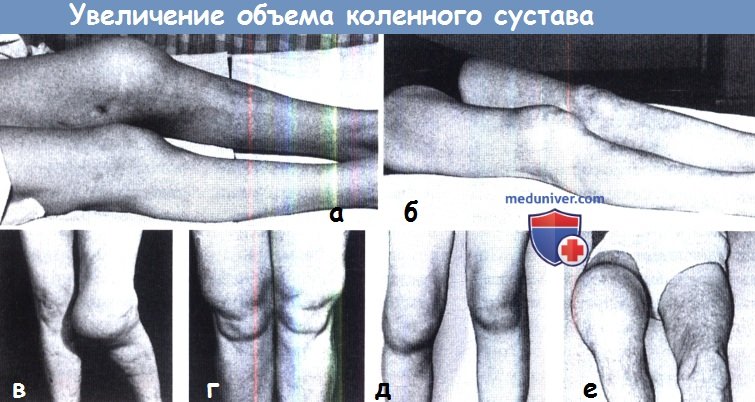
Представлены некоторые нетравматические причины хронического отека коленного сустава:
а) туберкулезный артрит; (б) ревматоидный артрит; (в) болезнь Шарко;
(г) ворсинчатый синовит; (д) гемофилия; (е) злокачественная синовиома.
в) Острый септический артрит. Острое неспецифическое гнойное поражение коленного сустава встречается относительно нечасто. Наиболее частым возбудителем септического гонита является Staphylococcus aureus, однако у взрослых практически также часто встречаются гониты, вызванные возбудителем гонореи.
Сустав увеличивается в объеме, развиваются все классические признаки местного воспалительного процесса, в общем анализе крови увеличивается число лейкоцитов и СОЭ. При пункции из полости сустава эвакуируется гнойное отделяемое, которое необходимо направить на бактериологическое исследование, включающее в т.ч. исследование на анаэробную флору.
Лечение заключается в назначении системной антибактериальной терапии и дренировании сустава — в идеале это должен быть артроскопический лаваж сустава с тотальной синовэктомией. Если после хирургического вмешательства в суставе вновь появляется выпот, его эвакуируют широкопросветной иглой. По мере купирования воспалительных явлений начинают мобилизацию сустава, однако нагрузка возможно лишь по прошествии 4-6 недель.
г) Травматический синовит. Причиной реактивного синовита коленного сустава может стать травма. В таких случаях отек сустава обычно развивается спустя несколько часов после травмы и обычно самостоятельно разрешается в течение нескольких дней. На фоне ограничения функции четырехглавой мышцы последняя нередко гипотрофируется. Может быть показана иммобилизация коленного сустава, однако активные движения и упражнения, направленные на укрепление четырехглавой мышцы, необходимо начинать как можно раньше.
При значительном объеме выпота показана его эвакуация, что зачастую позволяет ускорить восстановление силы и функции мышц. Кроме того, любое внутреннее повреждение коленного сустава, являющее причиной синовита, в свою очередь также требует соответствующего лечения.
д) Асептический нетравматический синовит. Остро развивающийся отек коленного сустава без связи с травмой и без признаков инфекционного поражения позволяет заподозрить подагру или псевдоподагру. При пункции коленного сустава можно получить мутную жидкость, напоминающую по виду гной, однако она стерильна, а при микроскопии (в поляризованном свете) в жидкости выявляются кристаллы. Обычно эффективно лечение нестероидными противовоспалительными препаратами.
е) Хронический отек коленного сустава. Диагноз зачастую можно поставить уже на основании клиники и рентгенологического исследования. Однако при некоторых заболеваниях этого недостаточно и необходимо более полное обследование, включающее пункцию коленного сустава, исследование синовиальной жидкости, артроскопию и биопсию синовиальной оболочки.
ж) Отек коленного сустава при артрите. Наиболее распространенными причинами хронического отека коленного сустава являются остеоартроз и ревматоидный артрит. Наряду с отеком коленного сустава могут присутствовать и другие симптомы, например деформация, ограничение движений или нестабильность, на рентгенограммах можно выявить характерные признаки того или иного поражения коленного сустава.
з) Отек коленного сустава при заболеваниях синовиальной оболочки. Хронический отек и выпот в коленном суставе без признаков деструкции суставных поверхностей позволяет заподозрить такие заболевания, как синовиальный хондроматоз и пигментный виллонодулярный синовит. Диагноз обычно ставится на основании находок, полученных при артроскопии коленного сустава, и подтверждается гистологическим исследованием биоптата синовиальной оболочки.
Наиболее значимым заболеванием, которое необходимо исключить при наличии описанной клиники, является туберкулез. В последнее десятилетие отмечается увеличение числа случаев этого заболевания и при отсутствии объективных признаков, позволяющих выставить другой диагноз, следует подозревать именно его. Обследование пациента должно включать пробу Манту и биопсию синовиальной оболочки. Системная терапия противотуберкулезными препаратами в идеале должна начинаться до того, как начнет происходить деструкция сустава.
и) Препателлярный бурсит (колено домохозяйки). В данной ситуации отек и флюктуация ограничены препателлярной областью, а, собственно, коленный сустав выглядит нормально. Состояние представляет собой бурсит неинфекционной природы, развивающийся не из-за сдавления, но вследствие постоянного трения препателлярной синовиальной сумки между кожей и передней поверхностью надколенника. Нередко данное заболевание можно наблюдать у лиц, чья работа связана с укладкой ковровых покрытий, тротуарной плитки, чисткой полов, а также у шахтеров, которые не пользуются защитными накладками на коленные суставы.
Лечение заключается в тугом бинтовании коленного сустава и исключении положений, связанных с сидением на коленках, иногда может быть показана пункция и эвакуация содержимого препателлярной бурсы. При хроническом бурсите оптимальным является иссечение препателлярной бурсы.
Инфекционный бурсит (связанный, по-видимому, с проникающим ранением бурсы) клинически проявляется в виде болезненного отека препателлярной области, сопровождающегося местной гипертермией тканей. Лечение заключается в создании функционального покоя, назначении антибактериальной терапии и, при необходимости, дренировании или иссечении препателлярной бурсы.
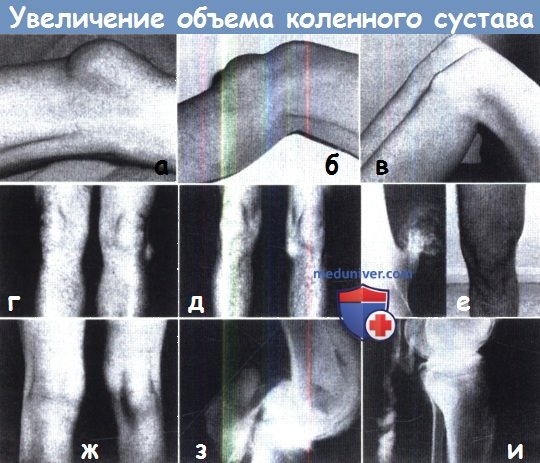
Объемные образования в области коленного сустава.
По передней поверхности: (а) препателлярный бурсит; (б) инфрапателлярный бурсит; (в) болезнь Осгуда-Шляттера.
По боковой поверхности: (г) киста наружного мениска; (д) киста внутреннего мениска; (е) костно-хрящевой экзостоз.
По задней поверхности: (ж) полуперепончатый бурсит; (з)артрограмма подколенной кисты; (и) разорвавшаяся киста.
к) Инфрапателлярный бурсит (колено священника). Отек при этом состоянии локализуется ниже надколенника над собственной связкой надколенника, т.е. дистальней, чем при препателлярном бурсите: как говорится, тот, кто молится, садится на колени более вертикально, чем тот, кто моет пол. Лечение то же, что и при препателлярном бурсите. Иногда наблюдается поражение инфрапателлярной бурсы при подагре.
Иногда болевой синдром и воспалительные явления развиваются в синовиальных сумках, расположенных под собственной связкой надколенника или в области гусиной лапки. Лечение этих бурситов обычно консервативное.
л) Полуперепончатый бурсит. Гипертрофия полуперепончатой синовиальной сумки, расположенной между полуперепончатой мышцей и медиальной головкой икроножной мышцы, может наблюдаться как в детском, так и в зрелом возрасте.
Обычно она проявляется в виде безболезненного при пальпации образования, располагающегося по задней поверхности коленного сустава несколько кнутри от срединной линии и наиболее заметного при выпрямлении коленного сустава. При пальпации в полости бурсы определяется флюктуация жидкости, однако при надавливании бурса не опорожняется в полость сустава, что возможно связано с тем, что окружающие мышцы сдавливают и тем самым перекрывают ее сообщение с полостью сустава. Коленный сустав в целом выглядит нормально.
Иногда в этой зоне развивается болевой синдром, в таком случае может показано иссечение бурсы, однако очень часто бурсит рецидивирует и вместе с тем бурсит со временем может разрешаться самостоятельно, поэтому может быть даже лучше придерживаться выжидательной тактики.
и) Киста подколенной области. Причиной увеличения объема мягких тканей подколенной области может быть дефект задней капсулы сустава и пролабирующая в этот дефект «грыжа» синовиальной оболочки. Образование, которое чаще можно наблюдать у пациентов старшего поколения, располагается по срединной линии и обычно ниже уровня сустава. При пальпации оно безболезненно и флюктуирует. Введение в полость сустава рентгенконтрастного препарата позволяет установить, что полость «кисты» сообщается с полостью сустава.
Данное образование впервые было описано клиницистом Бейкером у пациентов, которые, по-видимому, страдали туберкулезным поражением коленного сустава. В настоящее время наиболее распространенными причинами данного состояния являются ревматоидное или дегенеративное поражение коленного сустава, однако за образованием все равно закрепилось название «киста Бейкера». Иногда эта «киста» может разрываться и ее содержимое распространяется между мышечными массивами голени, становясь причиной болевого синдрома и отека, которые могут быть ошибочно приняты за проявление тромбоза глубоких вен голени.
Выраженность подколенной кисты можно уменьшить путем аспирации ее содержимого и введения в полость глюкокортикоида, иссекать ее без устранения основной причины ее образования не рекомендуется в связи с высокой частотой рецидивов.
к) Аневризма подколенной артерии. Аневризма подколенной артерии является наиболее распространенной из аневризм артерий конечностей, иногда она может быть двусторонней. Клинике поражения периферический артерий конечностей могут предшествовать болевой синдром и ограничение движений в коленном суставе, поэтому всегда необходимо исследовать выявленное образование подколенной области на предмет пульсации. Тромбированная аневризма подколенной артерии пульсировать не будет, однако она всегда будет плотной при пальпации.
л) Костные образования в области коленного сустава. Поскольку коленный сустав отличается относительно небольшим объемом окружающих мягких тканей, любые костные образования в области дистального отдела бедра и проксимального отдела большеберцовой кости нередко будут легко доступны осмотру и практически всегда из можно пропальпировать. Наиболее распространенными тому примерами являются костно-хрящевые экзостозы (остеохондромы) и характерное болезненное увеличение в объеме бугристости большеберцовой кости при болезни Осгуда-Шляттера.
— Читать далее «Показания и техника артроскопии коленного сустава»
Оглавление темы «Болезни коленного сустава и стопы»:
- Причины увеличения коленного сустава и его лечение
- Показания и техника артроскопии коленного сустава
- Показания и техника реконструкции связок коленного сустава
- Показания и техника остеотомии коленного сустава
- Показания и техника артродеза коленного сустава
- Показания и техника эндопротезирования коленного сустава
- Особенности анатомии коленного сустава
- Причины боли в голеностопном суставе и его обследование
- Симптомы идиопатической косолапости (tallipes equinovarus) и ее диагностика
- Лечение идиопатической врожденной косолапости (tallipes equinovarus)
Источник
Коленный сустав — один из самых сложных суставов организма человека. Такое «непростое» устройство в сочетании с постоянной нагрузкой делает сустав весьма уязвимым.
В связи с этим не удивительно, что за всю жизнь хотя бы раз каждый из нас испытывал боль в колене — тупую, ноющую, резкую приглушенную или даже нестерпимую. Иногда неприятные ощущения беспокоят людей лишь во время ходьбы или сгибании-разгибании ноги, в некоторых случаях — регулярно.
Характер боли в коленном суставе, так же как и вызывавшие ее причины, бывает весьма разными, в этой статье мы постараемся детально разобраться почему болит колено, и что делать в таком случае.
Причины боли в колене
Болевой синдром в коленном суставе может быть вызван травмой или иметь патологическую природу. Иногда это симптом серьезного заболевания, определить которое можно по характеру ощущений и ряду дополнительных признаков.
Среди наиболее часто встречающихся причин, почему болят колени, выделяют следующие:
- Артрит коленного сустава – воспалительное заболевание. Может быть как самостоятельной патологией, так и симптомом или осложнением других болезней.
- Артроз коленного сустава – дегенеративный процесс разрушения суставных тканей, при длительном течении вызывает деформацию, лишает сустав подвижности.
- Из-за получения травмы вследствие очень сильного удара по колену, его удара о твёрдый предмет, падения. При этом сустав чрезмерно повреждается и неестественно изгибается.
- Повреждение связок – любая активность, связанная с физическими усилиями, может привести к травме колена. Часто это происходит при занятиях спортом и во время активного отдыха, при этом чувствуется немедленная резкая боль, сустав опухает. Если это произошло, необходимо исключить дальнейшие нагрузки на поврежденную ногу до тех пор, пока не будет оказана врачебная помощь, чтобы не усугубить травму.
- Повреждение мениска. Мениск представляет собой округлый хрящ в коленном суставе, который легко повредить при резком приседании или повороте. Эту причину врач диагностирует после проведенного очного обследования, УЗИ, рентгена.
- Бурсит. Многие задаются вопросом, почему болят колени при сгибании. Ответов на этот вопрос может быть много, но иногда это обычное избыточное образование жидкости в суставе, а точнее в сумке, где он находиться. Боль не имеет локального расположения и часто может отдавать на соседние области, даже на пальцы ног. Бурсит может проявляться в остром виде, но нередко она перетекает и в хронический. Бурсит острый выражается в виде резкой боли в ноге выше колена или в самом колене, покраснений кожи и существенное ограничение подвижности ноги. Скопившуюся жидкость легко можно прощупать даже сквозь кожу, отечность имеет четкий контур.
- Боли возникают при образовании кисты под коленкой (киста Беккера). Образование появляется в ямке вследствие ранее наблюдавшегося воспалительного процесса в коленном суставе. Вещества, скопившиеся во время воспаления в суставах, проникают в сухожильные области подколенной ямки и локализуются на внутренней стороне ямки.
- Тендиниты (воспаление связок и сухожилий) характеризуются отеком и неприятным ощущением в конкретной области. Оно усиливается при сгибании-разгибании коленей и сокращении мышц, связанных с затронутым воспалением сухожилием, и отдает в соседние мышцы голени и бедра.
- Ишемические боли — возникают из-за нарушения кровоснабжения в коленном суставе. Причиной может стать резкая смена погоды, долгое пребывание на холоде и чрезмерная физическая нагрузка. Как правило, боль локализована симметрично, то есть в обоих коленях, имеет одинаковую интенсивность и не влияет на подвижность суставов.
Появившаяся острая или хроническая боль в коленях не должна быть проигнорированной, поэтому необходимо сходить на консультацию к врачу. Специалист после проведенной диагностики, расскажет, что делать в конкретном случае. Лечение может состоять из таблеток, мазей, растирок, физиопроцедур, хирургического вмешательства.
Диагностика
Вначале ортопед осматривает больное колено пациента, проводит двигательные тесты и собирает анамнез для постановления точного диагноза. Дополнительно врач может назначить пройти такие обследования:
- Инструментальные – с помощью рентгенографии. УЗИ, КТ, МРТ или денситометрии.
- При лабораторном исследовании берут общие, биохимические анализы, мазок и анализ крови на бактериальную микрофлору, проводят серологическое исследование, пункцию костного мозга и суставной жидкости.
- Инвазивные способы предполагают проведение артроскопии.
На основании полученных результатов анализов и обследований специалист устанавливает диагноз и говорит как лечить боль в колене в вашем случае.
Лечение болей в колене
Почему болят суставы, могут определить врачи. Поэтому своевременное посещение специалиста – важная составляющая для быстрого и правильного устранения появившейся проблемы. Однако, какова бы ни была причина болей в коленях, первое, что необходимо сделать – снизить нагрузку на суставы. Часто в период острых болей пациенту требуется постельный режим с последующей активизацией ноги. Рекомендуется при ходьбе использовать трость или костыли, носить мягкую и удобную обувь. В некоторых случаях врач назначает ортопедические стельки.
В домашних условиях первостепенными средствами медикаментозного лечения при болях в коленях являются хондропротекторные, обезболивающие и противовоспалительные препараты. Формы выпуска этих лекарств могут быть разными (гели, крема, мази, инъекции, таблетки). Специалист назначает ту или иную форму препарата в зависимости от вида, степени и локализации повреждения.
- Наиболее эффективно снимают боль и воспаление НПВС, например, Ибупрофен, Диклофенак. Но они не оказывают влияния на причину заболевания.
- Если колено опухло и болит, то вам поможет ледяной компресс. Можно взять пакет со льдом и приложить на поврежденное место. Через некоторое время боль начнет отступать.
- Хондропротекторы, напротив, не уменьшают боль, но при длительном применении способствуют восстановлению поврежденных хрящевых тканей, восстанавливают функции суставов и уменьшают число рецидивов заболевания. Среди наиболее распространенных выделяют — Алфлутоп и Дона.
- Наложение фиксирующей повязки также может помочь. Но вы должны быть уверены, что ее можно делать при вашей травме, иначе вы можете лишь усугубить ситуацию.
- Если болит колено, когда долго сидишь на одном месте, то нужно немного подвигаться. Сидячий образ жизни или сидячая работа очень опасны – развивается риск набрать лишний вес, что даст нагрузку на коленные суставы, а также все время без движения – очень вредно, колени застаиваются.
Медикаментозное лечение обычно дополняется проведением курса физиотерапии. Это позволяет быстрее снять болевые ощущения, сократить курс лечения, уменьшить дозу препаратов.
Не менее важно и соблюдать диету – употребление растительной, богатой витаминами пищи, рыбных блюд и морепродуктов способствует восстановлению суставных хрящей. И, конечно же, когда боль удастся победить – надо постараться сделать так, чтобы она больше не возвращалась: вести здоровый образ жизни, укреплять организм и не подвергать его чрезмерным нагрузкам.
Источник
