Плексит в тазобедренном суставе
Дата публикации 29 мая 2018Обновлено 22 июля 2019
Определение болезни. Причины заболевания
Плексит (или плексопатия) — патология ветвей нервного сплетения неспецифического воспалительного характера.
Это заболевание часто путают с невралгией. Их существенное различие заключается в том, что при невралгии страдают ткани, окружающие нерв, а при плексите воспаляется именно само нервное сплетение и отдельные его части.
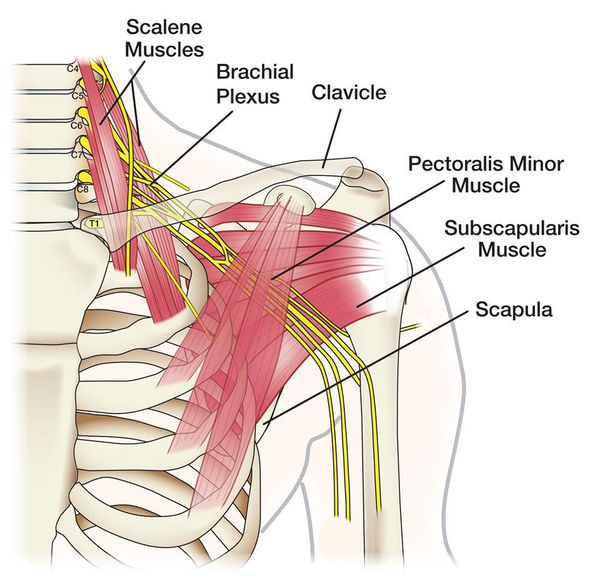
Болезнь может возникнуть в любом возрасте, но чаще всего она появляется в период 20-60 лет.
В большинстве случаев данный вид заболевания носит односторонний характер, однако может быть и двухсторонним. Двухсторонняя форма плексита крайне тяжело поддаётся лечению: сопровождается слабостью в поражённых конечностях, мучительными болями и требует длительного курса реабилитации.
Обычно плексопатия является вторичным или сопутствующим заболеванием. Она возникает в связи с заболеваниями, граничащими с корешками и сплетениями тканей:
- поражения суставов и позвонков (спондилоартриты и спондилоартрозы, остеохондроз, смещение дисков, спондилит, опухоли, травматические поражения позвоночника, ключицы, плечевого сустава, аневризма подключичной артерии и т. д.);
- врождённые деформации и аномалии позвоночника (добавочное ребро, синостозы позвонков и другие).
Поражение отдельных петель сплетения также вызывается заболеваниями плечевого сустава (артрит и периартрит воспалительного или деформирующего характера).[1]
К другим причинам возникновения плексита относятся:
- повреждения во время родов при неправильном прохождении плода через родовые пути;[1]
- компрессионное (ишемическое) сдавливание плечевого сплетения во время наркотического или алкогольного сна на одном боку, приводящее к серьёзному повреждению нервно-сосудистого пучка. Подобное поражение случается и при психотических расстройствах, неправильно наложенной мобилизующей повязке на плечо и руку и неудобных костылях;
- увеличение лимфатических узлов инфекционной или злокачественной природы;
- туберкулёз, герпес, грипп, цитомегаловирус, алкоголь и суррогаты алкоголя, тяжёлые металлы, соли ртути, мышьяк, свинец и т. п.;[5]
- нарушения метаболизма (подагра, гипертиреоз, сахарный диабет);
- постоянное переохлаждение.
Воспалиться может любое нервное сплетение, однако чаще всего возникает шейный и плечевой плексит. В данной статье по большей части речь пойдёт о шейно-плечевом плексите, так как он является самым распространённым видом данного воспаления.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы плексита
Поражение корешков и нервного сплетения приводит к появлению боли. Вследствие грубых нарушений нервных волокон возникает потеря чувствительности и ограничение движений поражённой части тела.
Локализация боли и проявление других симптомов зависят от того, какие корешки и отдельные петли сплетения поражены и в каком количестве.
При поражениях верхних шейных корешков (С1-С4) наблюдаются боли в районе распространения затылочных, ушных, диафрагмальных нервов. Боли в лопаточной области, плечевом поясе и верхней конечности говорят о поражении нижних шейных и верхних грудных корешков. Болевые ощущения в районе крестца, поясницы, бедра, ягодицы с иррадиацией в паховую зону свидетельствуют о повреждении поясничных и крестцовых корешков.
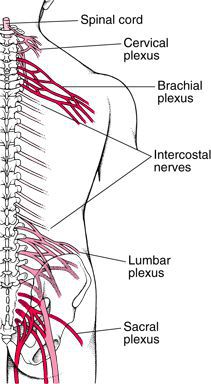
Довольно часто при поражениях шейных и грудных корешков боли локализуются в шее, в области лопатки и распространяются по всей руке или по ходу кожного нерва.[8][10]
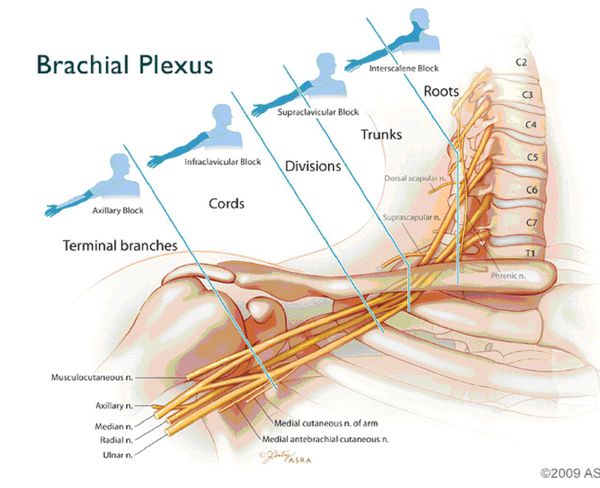
Боли могут быть спонтанными или возникать при движениях. Они носят тупой характер, однако чаще бывают острыми, жгучими и стреляющими. В большинстве случаев они усиливаются по ночам. Болевые ощущения могут распространяться на другие части тела.
Движение руки (её подъём, отведение, сгибание/разгибание кисти) усиливает боль при шейно-плечевом плексите. Болезненным также бывает наклон головы назад, в стороны, а также в поражённую сторону (корешковая локализация), или в противоположную (локализация в сплетении).
Наличие болей создает вынужденное положение тела.[9] Голова наклонена слегка вниз или в противоположную болям сторону, рука чаще принимает пронаторное и сгибательное положение предплечья.
Болевые точки обнаруживаются в паравертебральной области, над и под ключицей, при давлении на лучевой нерв в том месте, где он огибает плечевую кость, давлении на сплетение в подмышечной ямке, точки в локтевом сгибе, по средней линии внутренней поверхности предплечья, на ладонной поверхности, а также в ягодичной и паховой области, на поверхности бедра и наружной поверхности голени.
При корешковой локализации плексита возникает симптом Нери. Он проявляется в том, что движения щейного отдела вызывают боль в поясничном отделе, а также происходит отдача в лопатку и руку.
Болям иногда сопутствуют парестезии в виде онемения. Объективное расстройство чувствительности как правило отсутствует, реже оно выражается гиперестезией (повышением чувствительности) или лёгкой гипестезией (потерей чувствительности).
Изменения со стороны рефлексов обычно не возникают. Собственная возбудимость мышц нередко повышена. Наблюдаются также фасцикулярные подёргивания (сокращения) мышц при их растягивании или поколачивании.
При длительном течении болезни может развиться диффузное похудание мышц руки и плечевого пояса с дряблостью мускулатуры. При этом сухожильные и глубокие рефлексы могут быть сниженными.

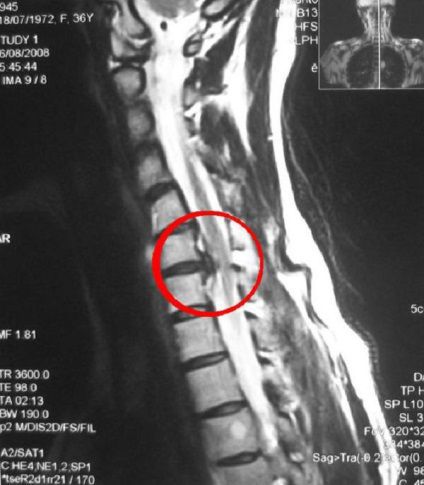
При грыжах шейных дисков поражению подвергаются корешки С6 или С7. Боли в таких случаях распространяются не только по руке, но иррадиируют в шею, затылок, иногда в лобную область и в соответствующую сторону груди. Боли усиливаются от наклона головы в больную сторону, нагрузка на наклоненную голову вызывает боль в пальцах руки. Кроме головных болей с локализацией в затылке и с иррадиацией в висок и лицо отмечаются головокружения в виде дурноты, чувства неуверенности или истинные вестибулярные головокружения, слуховые расстройства (шум и боль в ушах), зрительные расстройства (чувство тяжести и давления на глазное яблоко, утомление аккомодации — способности чётко видеть). При задних смещениях диска могут возникнуть симптомы спинальной компрессии с развитием частичного или полного спинального блока.[9]
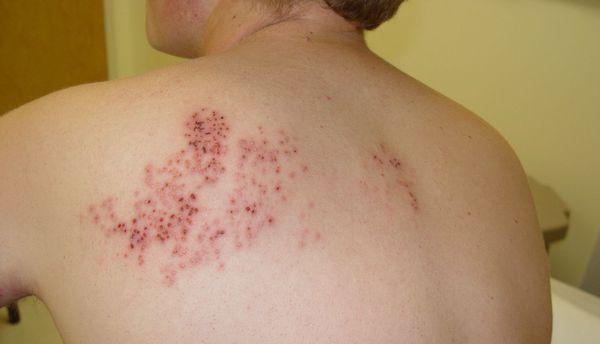
При плексите иногда могут возникать патологии распределения крови. Это проявляется в покраснении или синюшности, а также в отёке конечности и снижении её температуры. В отдельных случаях наблюдается нарушение потливости. Реже возникает опоясывающий герпес.[7]
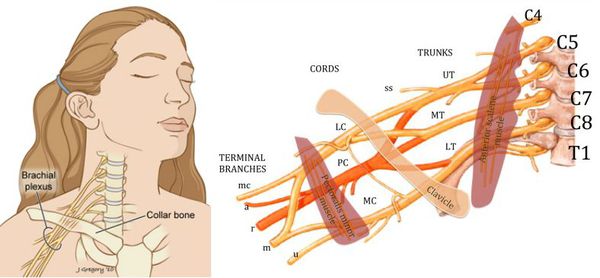
Патогенез плексита
При плексите происходит частичное или полное повреждение нервного сплетения. Во время частичного повреждения происходит травмирование отдельных стволов, пучков и ветвей нервов. Полное повреждение нервной ткани встречается достаточно редко.
Механизм возникновения плексита различен. Грубые повреждения нервных элементов возможны при прорастании или сдавлении их опухолью или разрушенным позвонком, эпидуральных и интрадуральных процессах, иногда при смещении диска.
Образование плексита провоцирует токсические, обменные и сосудистые изменения.
В зависимости от места поражения корешков нарушаются функции различных групп мышц:[6]
- повреждение шейных корешков С3-С4 ведёт к поражению мышцы диафрагмы;
- повреждение корешков С5-С6 приводит к параличу Дюшена — Эрба, а также к поражению группы мышц (дельтовидной, передней плечевой, ключевидно-плечевой, большой грудной, бицепса, супенатора, над- и подключичной мышцы, подлопаточной, ромбовидной и большой зубчатой);
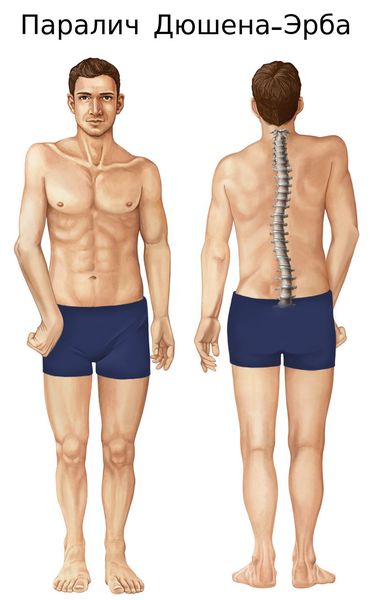
- повреждение корешка С7 парализует мышцы, иннервируемые лучевым нервом, за исключением длинного супинатора, частично трёхглавой мышцы, разгибателя и длинной приводящей мышцы большого пальца;[6]
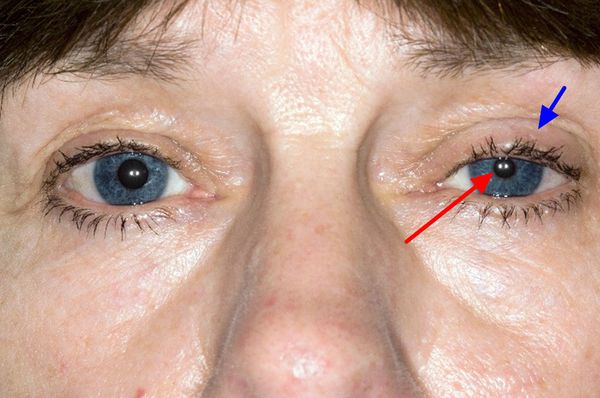
- повреждение корешков С8-T1 провоцирует поражение мышц кисти (за исключением тех, которые иннервируются лучевым нервом), поражение симпатической ветви, в результате чего возникает симптом Бернара — Горнера — сужение зрачка, глазной щели и западание глазного яблока.[7][8][10]
- тотальное повреждение шейно-плечевого сплетения парализует всю верхнюю конечность и мышцы плечевого пояса.
Процесс возникновения плексита делится на несколько стадий:
- невралгическую (характерно преобладание болевого синдрома — плексалгии; в момент движения боль резко усиливается);
- паралитическую (к болевым ощущениям присоединяется паралич или ослабление мышц, снижаются глубокие рефлексы, нарушается чувствительность, возникает отёчность. Всё это происходит в связи с выпадением функции нервов).
Классификация и стадии развития плексита
По месту локализации выделяют следующие плекситы:
- шейные;
- плечевые;
- поясничные;
- крестцовые;
- копчиковые (встречаются редко).
По причине возникновения плекситы делятся на:
- травматические или родовые;
- посттравматические;
- инфекционные;
- компрессионно-ишемические;
- токсические;
- интоксикационные;
- метаболические;
- аллергические.
В зависимости от степени распространённости воспалительного процесса плексопатия бывает:
- односторонней;
- двусторонней.
Осложнения плексита
Если плексит не лечить, то процесс заболевания может осложниться:
- возникновением полного или частичного паралича части тела;
- слабостью (парезами) в руках и ногах;
- нарушением чувствительнсоти;
- потерей физической активности;
- атрофическими изменениями мышц;[4]
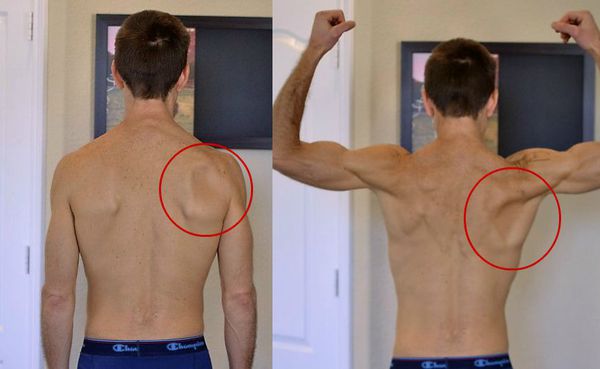
- увеличением и болезненностью регионарных лимфоузлов;
- сужением зрачка и углублением глазного яблока (синдром Бернара-Горнера);[4]
- образованием хронической формы заболевания.
Все эти осложнения могут привести не только к потери работоспособности, но и к инвалидизации.
Диагностика плексита
Обследование пациента с подозрением на плексит проводится при помощи рентгенографии поражённого участка, компьютерной томографии, магнитно-резонансной томографии, ультразвукового исследования, поверхностной нейромиографии и анализа крови.
В частности использование нейромиографии необходимо для оценки состояния нервной системы и процесса передачи нервных импульсов.
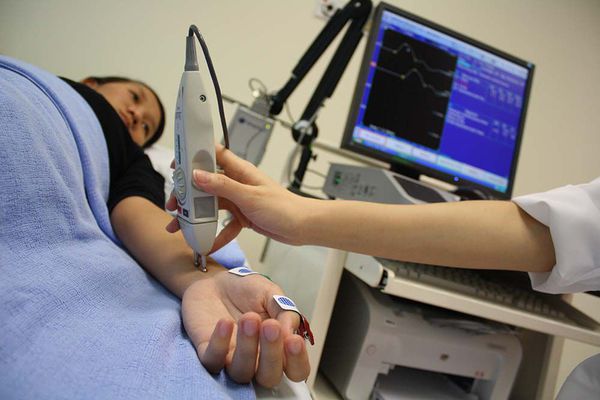
Установить нахождение поражённых нервных корешков и сплетений (топический диагноз) не так просто. На корешковую локализацию плексита указывают такие признаки, как симптом Нери, симптом Бернара-Горнера, возникновение боли при наклоне головы назад и в сторону поражения, круговых движениях головы и нагрузке на голову. В таком случае плексопатия чаще бывает односторонней.
Дифференциальная диагностика
При проведении диагностики важно отличить плексит от других заболеваний со схожими симптомами, таких как:
- радикулит различной локализации;
- сирингомиелия — заболевание, при котором образуются полости в спинном мозге;
- заболевания плечевого сустава и суставной сумки;
- заболевания внутренних органов и другие.
Сирингомиелия довольно часто сопровождается болями в шее, лопаточной области, руке. Иногда эти болевые ощущения являются чуть ли не единственным симптомом заболевания или же сопровождаются с трудом уловимым расстройством чувствительности в границах, далеко заходящих за пределы шейных сегментов. В связи с этим заболевание часто путают с плекситом, что приводит к долгому безрезультатному лечению от плексопатии.[2]
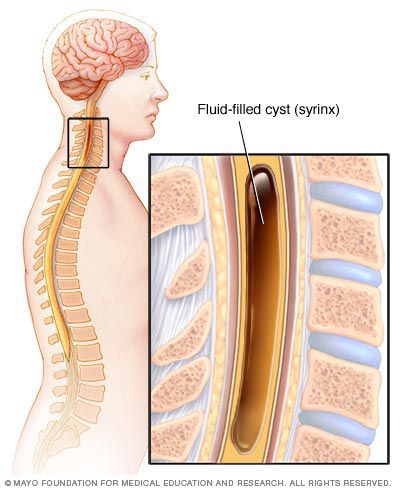
Характерными симптомами сирингомиелии являются глубокие ломящие или жгучие боли, иногда переходящие в ощущение чего-то горячего, обжигающего. Боли непостоянные: возникают и исчезают без видимых на то причин. Нередко зона болей распространяется на лицо в околоушной области, на лоб, спину или боковую поверхность грудной клетки.[3]
Заболевания плечевого сустава или суставной сумки также сопровождаются иррадиирущими (распространяющимися) болями, близкими по характеру и локализации к болевому синдрому при плексите. Наиболее болезнены из них калькулёзные бурситы — воспаления суставной сумки.
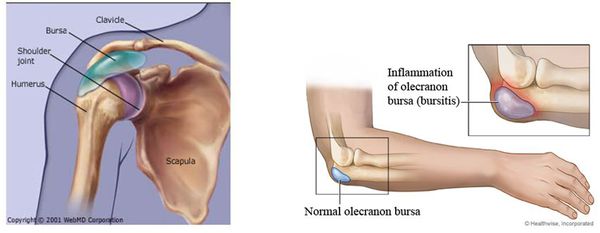
Отличительные признаки бурсита — рефлекторная неподвижность сустава, болевые точки на суставе (которые отсутствуют при плексите). Также облегчить диагностику поможет рентгенография сустава. Аналогичные иррадиирующие боли могут возникнуть при заболеваниях костей верхних конечностей (периостит, остеомиелит, туберкулёз и другие).
Заболевания внутренних органов (лёгких, сердца, аорты) могут сопровождаться нехарактерными и кратковременными болями. Поэтому в большинстве случаев данные виды заболеваний редко принимаются во внимание при диагностике. Исключением является стенокардия, которая иногда проявляется болями в руке и лопаточной области. Однако эти боли проходят от приёма нитроглицерина и валидола.
Также болевой синдром при плексопатии весьма схож с:
- инфекционным эпидуритом (локализуется в костном и спинномозговом каналах);
- ограниченным лептоменингитом (обычно в процесс вовлекаются корешки);
- экстрадуральные (возникающие в позвоночном канале) и экстрамедуллярные (локализующиеся около спинного мозга) опухоли.
В редких случаях при поражениях головного мозга (зрительного бугра) могут возникать боли в руке и плече. Однако они не столько интенсивны, сколько имеют неприятную эмоциональную окраску и сопровождаются мучительными парестезиями (покалывание, ощущение холода, мурашки). Боли резко усиливаются от импульсов, исходящих из мышц, даже от малейших движений конечности.[9]
От того, на какой стадии заболевания проведена диагностика, зависит сложность терапии и восстановления пациента. Поэтому при появлении первых симптомов плексита важно как можно скорее обратиться к специалисту.
Лечение плексита
Лечение плексита в первую очередь должно быть направлено на устранение причины возникновения заболевания:
- при образовании плексопатии в связи с травмированием травмотолог-ортопед проводит операцию по восстановлению целостности кости;
- при остеохондрозе назначается применение хондропротекторов;
- при нарушениях метаболического процесса показаны эндокринные препараты;
- при опухолях, аневризмах и образованиях дополнительных рёбер проводится операция по их удалению;
- при инфицировании или интоксикации показано применение антибактериальных, антивирусных и дезинтаксикационных препаратов.
Терапия плексопатии является комплексной и решает следующие задачи:
- устраняет болевой синдром;
- улучшает кровообращение и питание тканей в зоне поражения;
- нормализует работу нервных сплетений и возобновляет функционирование поражённых частей тела.
Для устранения отдельных симптомов плексита показано применение:
- обезболивающих — новокаиновых блокад, анальгина, аспизола, оксадола;
- нестероидных противовоспалительных средств (НПВС) — диклофенака, нимесулида, индометацина;
- стероидных противовоспалительных препаратов — преднизалона, дексаметазона, дипроспана;[6]
- витаминов — нейромультивита, скополамина, нейровитана, мильгаммы, аевита, витаминов группы А, В, С, Е;
- антихолинэстеразных средств, улучшающих проведение нервных импульсов — прозерина, калимина, инвалина;
- противоотёчных веществ — манита, мочевины;
- трофических препаратов — никотиновой кислоты, калия оротата, неробола, лидазы;
- средств для улучшения микроциркуляции — трентала, компламина;
- хондропротекторов — хондроитинсульфата, глюкозамин сульфата, гиалуроновой кислоты.
Помимо перечисленных препаратов избавиться от симптомов плексопатии можно при помощи:
- физиопроцедур — ультразвука с гидрокартизоном, электрофореза с новокаином, магнитотерапии, озокерита;
- массажа при затихании острого воспалительного процесса;
- лечебной гимнастики;
- рефлексотерапии (иглоукалывания), лазеротерапии, бальнеотерапии (лечения минеральными водами), криотерапии (локального воздействия низких температур);
- народного лечения.
Физеотерапия
Использование ультразвуковой и лазерной терапии инфракрасного типа позволит ускорить восстановление поражённой ткани.
К нейростимулирующим процедурам, улучшающим состояние нервных тканей, относят нейроэлектростимуляцию и стимуляцию биорегулируемого типа.
Применение электроаналгезии импульсами короткого типа и лекарственного электрофореза способствует снижению болевого синдрома, а назначение УВЧ-терапии предотвратит скопление жидкости в суставе и суставной сумке.[5]
Прогноз. Профилактика
Прогноз лечения плексита и вероятность возникновения осложнений зависят от своевременного обращения к врачу. Поэтому при появлении первых признаков данного заболевания (например, боли в плече) нужно как можно скорее пройти необходимые обследования, чтобы исключить или же подтвердить наличие плексита.[5]
Основными методами профилактики плексопатии являются:
- ежедневные упражнения и умеренная физическая нагрузка (сведение и разведение лопаток, круговые движения руками, подъём и опускание плеч);
- массаж;
- плавание;
- аквааэробика, оздоровительная гимнастика.
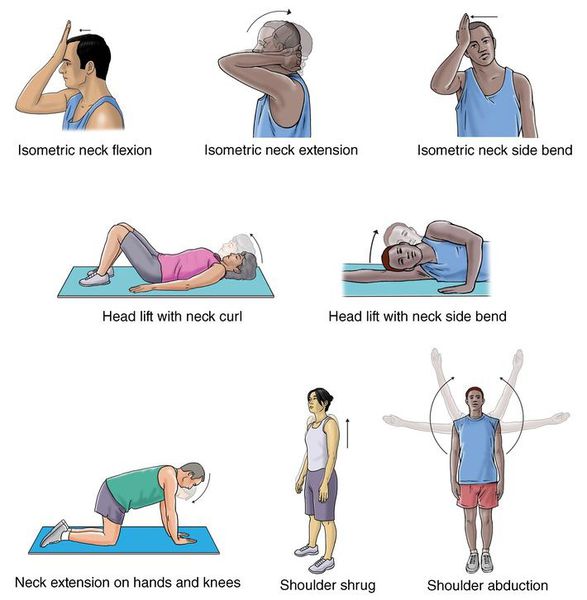
Данные методы необходимо также использовать и после терапии плексита. Это позволит избежать рецидива заболевания:
- упражнения помогут улучшить кровоток и обмен веществ в повреждённом участке, восстановят силы и эластичность мышц, которые были атрофированы;
- массаж уменьшает и устраняет болевые ощущения, улучшает кровоток и проходимость нервных стволов, восстанавливает чувствительность тканей; курс массажа можно проводить самостоятельно, но только после первых сеансов профессионального массажа;
- плавание способствует устранению возможных рецидивов воспаления, а также снимает эмоциональное напряжение и стресс;
- аквааэробика оказывает положительное влияние на сухожилия и суставы, не давая им окостенеть.
При захвате и перекладывании мелких предметов, таких как бусины, горошины и гайки, восстанавливается мелкая моторика пальцев.
Во избежание появления плексита важно следить за тем, чтобы организм не переохлаждался и не подвергался тяжёлым физическим нагрузкам.
Источник
1.
Гость
[1247242275] — 02 декабря 2013, 23:10
у меня дядя,живем в Германии.Обследовали с ног до головы,где только не был,ничего.А боли неуxодят уже 3 года.Сказали,что так будет до конца жизни,он уже смирился.Ему за 60 лет,на пенсии.жаль его…принимает обезболивающие.
2.
Гость
[1247242275] — 02 декабря 2013, 23:11
не уxодят
3.
Гость
[1660114570] — 02 декабря 2013, 23:58
ужас какой! автор. неужели по гинекологии всё идеально??? и МРТ поясничного отдела делали???
Психосоматическая природа у Вашего заболевания.Вы на 100 процентов удовлетворены своей жизнью и окружением или от чего-то страдаете в глубине души?
5.
Юлия
[2562217244] — 03 декабря 2013, 00:27
Гость, везде все идеально. Кроме опущения кишечника. По геникологии норма. МРТ делала, и не только органов малого таза. Да, ужас. Но человек ко всему привыкает( деваться некуда. Запретная эйфория , может и психосоматическая природа, т.к все началось с сильного стресса. А окружением и жизнью редкий доволен в наше время)
6.
Гость
[392471546] — 03 декабря 2013, 11:55
Запретная Эйфория
Психосоматическая природа у Вашего заболевания.Вы на 100 процентов удовлетворены своей жизнью и окружением или от чего-то страдаете в глубине души?
7.
Юлия
[315429913] — 03 декабря 2013, 13:00
Вялотекущее внутреннее кровотечение на протяжении 4 лет? что за бред? вы хоть понимаете, что пишите?
8.
Гость
[641471267] — 03 декабря 2013, 14:45
Юлия
Вялотекущее внутреннее кровотечение на протяжении 4 лет? что за бред? вы хоть понимаете, что пишите?
9.
Гость
[641471267] — 03 декабря 2013, 14:50
к 8- дополнение. Тоже ипохондрию шили, гоняли к психотерапевту и т.д.
10.
Юлия
[315429913] — 03 декабря 2013, 15:46
Бред какой-то.
11.
Гость
[641471267] — 04 декабря 2013, 10:36
12.
Юлия
[315429913] — 04 декабря 2013, 18:09
Кровотечение не может быть 7 лет. Его было бы видно по МРТ или КТ.
13.
Гость
[641471267] — 04 декабря 2013, 19:10
Юлия
Кровотечение не может быть 7 лет. Его было бы видно по МРТ или КТ.
14.
Конфета
[3179194759] — 03 января 2014, 21:37
15.
Катя
[348516369] — 05 июня 2014, 21:04
Конфета, вы за 5 лет наверняка пробовали лечиться неужели все бесполезно? У меня такая же проблема уже полгода.
16.
Гульсум
[289448451] — 26 июня 2014, 22:48
мне поставили диагноз — тазовый плексит. В больнице мне назначили циклоферон, никотиновую кислоту и т. д. когда мне подкожно ввели никотинку и циклоферон у меня случился анофилактический шок, меня еле откачали, целый день пролежала в реанимации, спасибо врачам и персоналу, что спасли. Что это было? я же никотинку принимала не раз, а циклоферон впервые. Сказали циклоферон безобидный укол.
17.
Юлия
[3411523577] — 14 июля 2014, 23:24
Конфета
Автор, у меня такое состояние 5 лет уже, но у меня серьезна проблема с позвоночником. Да, это полный п….ц.
А что у Вас с позвоночником? МРТ делали пояснично-крестцового?
Жгучие, выматывающие боли дают поврежденные нервы, совершенно четко Вам говорю. Еще это может быть спазм подвздошно-поясничной мышцы и мышц тазового дна. Это не психосоматика, даже не берите в голову.
18.
Евгения28
[3506637599] — 16 июля 2015, 09:13
если кто-то вылечился или борется с этой проблемой , напишите пожалуйста lakshmik@yandex.ru
У меня после баг вагиноза жжение пошло на мочевой пузырь, и более этого стало болеть за лобком стрелять ныть колоть каждый день…уже полгода..3 цистоскопии, кучи анализов, все хорошо говорят..диагноз — хронические тазовые боли
19.
Ирина
[3883548162] — 14 октября 2018, 19:50
Юлия
Гость, везде все идеально. Кроме опущения кишечника. По геникологии норма. МРТ делала, и не только органов малого таза. Да, ужас. Но человек ко всему привыкает( деваться некуда. Запретная эйфория , может и психосоматическая природа, т.к все началось с сильного стресса. А окружением и жизнью редкий доволен в наше время)
20.
Гость
[1295731839] — 10 декабря 2019, 14:49
Евгения28
если кто-то вылечился или борется с этой проблемой , напишите пожалуйста lakshmik@yandex.ru
У меня после баг вагиноза жжение пошло на мочевой пузырь, и более этого стало болеть за лобком стрелять ныть колоть каждый день…уже полгода..3 цистоскопии, кучи анализов, все хорошо говорят..диагноз — хронические тазовые боли
Внимание
Администрация сайта Woman.ru не дает оценку рекомендациям и отзывам о лечении, препаратах и специалистах, о которых идет речь в этой ветке. Помните, что дискуссия ведется не только врачами, но и обычными читателями, поэтому некоторые советы могут быть не безопасны для вашего здоровья. Перед любым лечением или приемом лекарственных средств рекомендуем обратиться к специалистам!
21.
Оля
[1485730274] — 01 марта, 20:09
Добрый день! Подскажите, как вылечили? Невозможно уже(( болит каждую минуту 2 месяца, ничего не находят! Только ночью боли нет! Прошу, ответьте!
Источник
