Пластика пкс коленного сустава фото
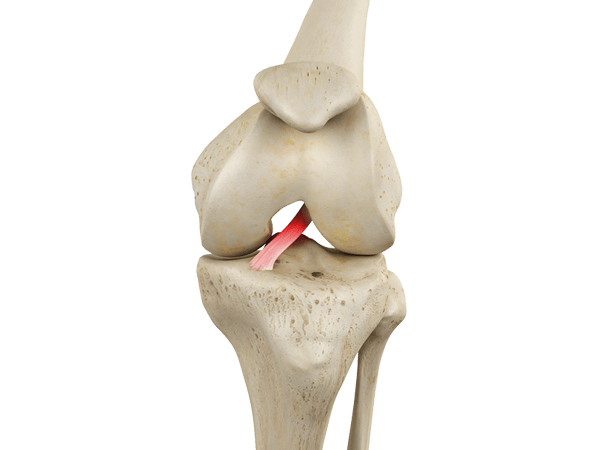
Передняя крестообразная связка отвечает за динамическую устойчивость коленного сустава, фиксируя голень от нефизиологического смещения кпереди и поддерживая наружный мыщелок большой берцовой кости. Более 1/2 стабильности коленного отдела обеспечивается благодаря ПКС. Именно поэтому данную структуру специалисты называют первым стабилизатором колена, без нее сустав нормально работать не сможет. Располагается она в самом центре костного соединения, перекрещиваясь с задней крестообразной связкой х-образно, что и дало этим двум структурным элементам одноименные названия. Мы же будем говорить сейчас конкретно о ПКС и посттравматической реконструктивно-пластической ее коррекции.
Передняя КС.
Общие сведения о повреждениях
Пластика передней крестообразной связки коленного сустава – наиболее распространенная процедура на связочном аппарате колена. Остальные связки данного отдела нижних конечностей намного реже травмируются и нечасто требуют хирургического вмешательства. Для примера, ПКС повреждается приблизительно в 15 раз чаще, чем ЗКС. В некоторых источниках даже указывается, что в 30 раз. Объяснение тому – специфика анатомического строения ПКС: она длиннее и толще, чем задний соединительнотканный тяж.
Изображение разрывов.
Нарушение целостности, а именно ее разрывы, преимущественно происходят на почве спортивных травм, а также в результате падений с зафиксированными параллельно поверхности ногами (травма лыжников), неудачных приземлений после прыжка на выпрямленные ноги. Поражение связочных пучков также может возникнуть из-за сильного удара с тыльной стороны колена, скручивающих и резких движений, например, при крутом повороте или резком торможении в момент бега. Распознать, что произошло поражение именно данной связки, можно только посредством определенных средств диагностики:
- МРТ (КТ и рентген менее эффективны);
- диагностической артроскопии;
- специальных клинических тестов, например, «переднего выдвижного ящика», Лахмана, Pivot Shift test и пр.
Как травма выглядит на МРТ.
Что касается симптомов, которые могут указывать на подобную проблему, они имеют выраженный характер, особенно в ранний период. Клиническая картина полного разрыва следующая:
- треск непосредственно в момент разрыва;
- острая сильная боль в колене;
- болезненный синдром усиливается при любой попытке подвигать ногой;
- голень смещена вперед;
- стремительное нарастание отечности;
- кровоизлияние в сустав;
- нарушение функций опороспособности.
Вышеуказанные признаки присущи заболеваниям и других составляющих элементов данного сустава, поэтому для подтверждения обязательно понадобится пройти осмотр у травматолога и диагностические процедуры. В зависимости от тяжести разрыва (микроразрыв, частичный или полный) врач подберет адекватную тактику лечения. При несерьезных травмах обходятся консервативной терапией, сложные случаи нуждаются в хирургическом лечении.
Из-за деструктуризации фронтальной крестовидной связки страдает биомеханика сочленения в целом: возникает нестабильность сустава и патологическое смещение суставных поверхностей относительно друг друга. Это неблагоприятным образом воздействует на хрящевые покрытия взаимодействующих костных единиц – они начинают страдать от нерациональных нагрузок при движениях. Если вовремя не откорректировать связочный аппарат, может развиться гонартроз, который приводит к серьезным дегенерациям не только суставного хряща, но и менисков.
Порванные волокна видны через артроскоп.
Внимание! Полностью разорванная передняя крестообразная связка коленного сустава без пластики не способна самостоятельно соединиться и срастись. Поэтому для возобновления ее функциональности, если дефект действительно серьезен, назначается артроскопическая процедура с целью восстановления целостности ПКС.
Операция на ПКС: виды пластики, принцип выполнения
Любая пластическая процедура на ПКС в настоящий момент выполняется методом малоинвазивной артроскопии. Артроскопический сеанс проходит закрытым способом под спинномозговой анестезией. Операция относится к щадящему типу хирургии высокой точности, поэтому мягким тканям, нервным и сосудистым образованиям не причиняется ущерб. Кроме того, манипуляции проводятся сугубо на пострадавшем участке, а после вмешательства никаких рубцов и шрамов не остается.
Хируригия.
Чтобы осуществить реконструкцию поврежденного элемента, достаточно сделать один 5-мм прокол для оптического зонда, в который встроена миниатюрная видеокамера, и 1-2 дополнительных доступа (не более 8 мм в диаметре). Через вспомогательные отверстия хирург микрохирургическими инструментами будет заниматься воссозданием испорченной области. Зрительный контроль обеспечивает артроскоп (эндоскопический зонд), который выводит изображение оперируемой зоны на монитор в 40-60-кратном увеличении. Оперативное вмешательство может быть выполнено несколькими способами, рассмотрим их дальше.
Аутотрансплантация
В данном случае пересаживается фрагмент сухожилий пациента, взятый из мышц бедра, иногда берут материал из связок или сухожилий надколенника. На функциональности донорского участка это никак не отражается. Техника выполнения реконструкции заключается в удалении разорванных связочных структур с последующим внедрением на их место подготовленного трансплантата из сухожилий.
Зона «забора» материала.
Концевые участки сухожильного лоскута вдеваются в просверленные каналы бедренной и большеберцовой кости и натягиваются до нужных параметров, после чего закрепляются биоразлагаемыми винтами либо садятся на специальные петли. Через несколько месяцев без проблем происходит их полное врастание в кость. Методика хорошо изучена и имеет внушительную доказательную базу эффективности, поэтому является на сегодняшний день самой применяемой тактикой лечения ПКС, «золотым стандартом» ортопедии и травматологии.
Аллотрансплантация
Донором аналогичных биологических тканей в этом случае является не пациент, а совершенно другой человек. Им может быть близкий или дальний родственник, а также человек, никак не связанный по родственной линии, в конце концов, труп. Пластика нецелостной передней крестообразной связки коленного сустава при помощи аллотрансплантата в основном не применяется. И связано это в первую очередь с тем, что приживление «неродного» заместителя может не состояться из-за так называемой тканевой несовместимости, а это сильно увеличивает вероятность отторжения организмом чужеродного трансплантата.
Прибегнуть к данной методике могут разве что в ситуациях, когда забор собственных тканей пациента для трансплантации по каким-либо причинам невозможен, что большая редкость. Принцип внедрения и фиксации аллотрансплантата такой же, как и при аутотрансплантации.
Пластика по методу «Легамис»
Для реконструкции берется специальный имплантат, представляющий собой полиэтиленовую нить и гипоаллергенную стальную втулку. Нить фиксируется к кости бедра, втулка устанавливается в кость голени. Синтетическая нить протягивается вдоль проблемной связки, соединяя ее разорванные части, а затем в оптимальном натяжении соединяется с концом втулки.
Таким образом, достигается надежная стабилизация колена, за счет чего создаются благоприятные условия для естественного сращения разрыва. Метод целесообразен только при свежей травме, давностью не более 3 недель. На сегодняшний день данный способ практикуется в единичных клиниках Европы, как правило, в медицинских центрах Германии. Собственно, немецкими специалистами эта технология и была разработана.
Показания к хирургическому вмешательству
Артроскопическая пластика ПКС коленного сустава сразу после случившегося инцидента не выполняется во избежание осложнений. Как правило, оперативный сеанс не назначается до тех пор, пока не ликвидируется воспалительный очаг и отек. Весь этот период организовывается грамотная консервативная медицинская помощь и иммобилизация конечности.
При каких выявленных проблемах придется пройти пластику ПКС коленного сустава по истечении некоторого времени? Существуют определенные факторы, являющиеся однозначным поводом для проведения пластической операции методом артроскопии, это:
- поперечный разрыв связки по всей линии ширины;
- абсолютный отрыв волокон от места крепления к кости;
- частичное повреждение с выраженным градусом нестабильности колена;
- неудачно проведенная пластика травмированной ПКС коленного сустава, которая не поспособствовала стабилизации вследствие некорректной трансплантации;
- хронически повторяющиеся растяжения и разрывы;
- безрезультативное консервативное лечение.
Важно! Еще раз напомним, что вмиг после травмы реконструктивная процедура не делается, но это не означает, что пострадавшему не нужна помощь врача-травматолога. Чтобы не усугубить проблему, нужно безотлагательно обследоваться, получить от специалиста квалифицированные рекомендации и немедленно приступить к их выполнению! В порядке исключения незамедлительная хирургия может быть проведена либо при обширной сочетанной травме (разрыв ПКС в комбинации с повреждениями костей, менисков, других связок), или спортсменам для быстрого возвращения в профессиональный спорт.
Противопоказания к операции
Несмотря на тот факт, что пластика крестообразной связки коленного сустава является одной из самых популярных методик благодаря высокой эффективности и минимальной инвазивности, она не каждому может быть выполнена. Противопоказаний, к счастью, не так много:
- выраженная контрактура сустава;
- местные кожные инфекции, воспаления, гнойные абсцессы, язвы;
- тяжелой формы патологии сердца, дыхательной системы, вен и сосудов ног;
- любые хронические болезни в стадии обострения;
- аллергия на медицинские препараты, используемые для наркоза.
Если предполагается трансплантация собственных сухожилий из четырехглавой мышцы бедра или связок наколенника, а у пациента имеются проблемы с мышечно-сухожильными элементами сгибательного/разгибательного аппарата, такую процедуру провести невозможно. Однако ему может быть предложен один из двух альтернативных вариантов: сделать аллотрансплантацию или имплантировать систему «Легамис». Конечно, если клиника оказывает подобные услуги.
Реабилитация пациента операции
После пластики крестообразных связок коленного сустава положено в течение 1 месяца передвигаться только на костылях, не опираясь на ногу. Примерно столько же длится иммобилизация прооперированного отдела, которая достигается посредством использования гипсовой повязки, тутора или ортеза, жестко зафиксированных в положении полного разгибания. Нагрузки на сустав весь этот период исключены. На раннем этапе прописывают обезболивающие и противовоспалительные лекарства. Обычно несколько дней колют определенный антибиотик.
На протяжении 2-х недель, начиная примерно с 3-х суток, выполняются изометрические упражнения на сокращение ЧГМБ, сгибание/разгибание голеностопа, в положении лежа делается осторожное поднимание конечности с удержанием. Дополнительно пациент проходит сеансы физиотерапии: магнитолечение; УВЧ, электромиостимуляцию и пр. Где-то через 4 недели, путем постепенного увеличения нагрузки на ногу, плавно переходят с костылей на трость, а после – на ходьбу без поддерживающих приспособлений. На этом этапе жесткий фиксатор меняют на полужесткий ортез, предпочтительнее каркасной модели.
Лечебную физкультуру и комплекс физиотерапевтических процедур желательно проходить в условиях реабилитационного центра минимум 8 недель под руководством методиста-реабилитолога. К этому времени должна быть достигнута полная амплитуда движений в колене, отработана правильная походка. Занятия проводятся уже в специальном наколеннике нежесткого типа. Вернуться к обычной жизни без ограничений разрешается сугубо после прочного укрепления связки-заместителя. Окончательное восстановление крестообразной связки коленного сустава, если была использована пластика, наступает не ранее чем через 3 месяца, иногда только через полгода.
Видео реабилитационного протокола после артроскопии коленного сустава:
Источник
Ìåæäóíàðîäíûé äåíü îôòàëüìîëîãèè îòìå÷àåòñÿ 8 àâãóñòà, è ýòî îäèí èç íåìíîãèõ âðà÷åáíûõ ïðàçäíèêîâ, ïðèóðî÷åííûõ ê äíþ ðîæäåíèÿ íàøåãî ñîîòå÷åñòâåííèêà, áåç ïðåóâåëè÷åíèÿ âåëèêîãî ìèêðîõèðóðãà Ñâÿòîñëàâà Íèêîëàåâè÷à Ô¸äîðîâà. Èíòðàîêóëÿðíóþ ëèíçó, èëè èñêóññòâåííûé õðóñòàëèê, ïðèìåíÿåìûé íûíå ïîâñåìåñòíî äëÿ õèðóðãè÷åñêîãî ëå÷åíèÿ êàòàðàêòû, èçîáð¸ë íå îí, íî èìåííî åìó áûëî ñóæäåíî ñòàòü îòöîì ýòîé ïðîðûâíîé ìåòîäèêè.
Ñâÿòîñëàâ Íèêîëàåâè÷ ìå÷òàë ñòàòü ë¸ò÷èêîì, íî íåóäà÷íîå ïàäåíèå ñ ïîäíîæêè òðàìâàÿ çàêðûëî åìó ïóòü â íåáî îí ëèøèëñÿ ñòóïíè è íèæíåé òðåòè ãîëåíè. Òåì íå ìåíåå, â èñòîðèè ëå÷åíèÿ êàòàðàêòû (è, ê ñîæàëåíèþ, â æèçíè ñàìîãî âðà÷à) áåç àâèàöèè íå îáîøëîñü.
ß íå ïðîôåññèîíàëüíûé èñòîðèê è íå âðà÷-îôòàëüìîëîã, íî õî÷ó ðàññêàçàòü ýòó óäèâèòåëüíóþ, ïîëíóþ óäèâèòåëüíûõ ñëó÷àéíîñòåé, áàðàíüåãî óïîðñòâà è, ê ñîæàëåíèþ, ãàäêèõ èíòðèã è âðà÷åáíîé êîñíîñòè èñòîðèþ. Ïðîøó ïðîùåíèÿ ó ïðîôåññèîíàëîâ çà íåòî÷íîñòü òåðìèíîâ ìíå ïðîñòèòåëüíî, äà è ÷èòàòü âñ¸ ýòî áóäóò ïðåèìóùåñòâåííî íå îôòàëüìîëîãè:)
***
Ïðè÷èíû êàòàðàêòû áûëè èçâåñòíû âðà÷àì äàâíî, è óäàëÿòü ïîìóòíåâøèé õðóñòàëèê îíè óæå óìåëè. Îäíàêî åãî íàäî áûëî ÷åì-òî çàìåíÿòü, è äî ñåðåäèíû XX âåêà âàðèàíò áûë òîëüêî îäèí æóòêî ìàññèâíûå î÷êè, ñ êîòîðûìè äàæå ãîëîâó-òî äåðæàòü ïðÿìî áûëî íåïðîñòî. Èäåÿ èìïëàíòàöèè ëèíçû ïðÿìî â ãëàç âèòàëà â âîçäóõå, íî âðà÷åáíîå ñîîáùåñòâî îòíîñèëîñü ê íåé ñêîðåå âðàæäåáíî, áîÿñü îòòîðæåíèÿ ïðîòåçà, è ñ÷èòàÿ ìåòîäèêó ñëèøêîì ñëîæíîé äëÿ ïðàêòè÷åñêîé ðåàëèçàöèè.
Òàêîâî áûëî ïîëîæåíèå â îôòàëüìîëîãèè íà àâãóñò 1940 ãîäà, êîãäà ëåéòåíàíò Ãîðäîí Êëèâåð, àêòèâíûé ó÷àñòíèê «áèòâû çà Áðèòàíèþ», èìåâøèé íà ñ÷åòó ñåìü ïîáåä, ïåðåä âûëåòîì çàáûë íà çåìëå çàùèòíûå î÷êè. Ïóëÿ êðóïíîêàëèáåðíîãî ïóëåì¸òà ðàçáèëà ïëåêñèãëàñîâûé ôîíàðü êàáèíû åãî «Õàððèêåéíà», ðàçëåòåâøèéñÿ íà ìåëêèå îñêîëêè, ïîïàâøèå â òîì ÷èñëå â îáà ãëàçà ïèëîòà. Îí ìãíîâåííî îñëåï è, âûïîëíèâ ïîëóáî÷êó, âûïàë èç ñàìîë¸òà. Äàëüíåéøåå ìÿãêîå ïðèçåìëåíèå áåç òðàâì, ó÷èòûâàÿ, êàêîâû áûëè ïàðàøþòíûå ñèñòåìû òîãî âðåìåíè è â êàêèõ îáñòîÿòåëüñòâàõ åìó ïðèøëîñü ïðûãàòü, ìîæíî ñ÷èòàòü áîëüøîé ñëó÷àéíîé óäà÷åé.
Õèðóðã, âûïîëíèâøèé óäàëåíèå îñêîëêîâ, íàø¸ëñÿ íå ñðàçó. Òîãî, êòî ïîìîã åìó, çâàëè Ãàðîëüä Ðèäëè. Êëèâåð îáðàùàëñÿ ê íåìó äâà äåñÿòêà ðàç â òå÷åíèå âîñüìè ëåò, êàê òîëüêî îñêîëêè íà÷èíàëè åãî áåñïîêîèòü.  ñòðîé ëåéòåíàíò íå âåðíóëñÿ, íî çðåíèå ñîõðàíèë, è áëàãîäàðÿ ýòîìó ñëó÷àþ îôòàëüìîëîã çàìåòèë, ÷òî ïëåêñèãëàñ, èëè ïîëèìåòèëìåòàêðèëàò, íå îòòîðãàåòñÿ ãëàçîì è íå âûçûâàåò âîñïàëåíèÿ, ïîäîáíî äðóãèì èíîðîäíûì òåëàì.
***
Ðàáîòû îôòàëüìîëîãàì, äà è âîîáùå âðà÷àì, òîãäà õâàòàëî, ïîýòîìó äî 1947 ãîäà î òîì, êàê ýòî ìîæíî èñïîëüçîâàòü, âðà÷ íå çàäóìûâàëñÿ. Îäíàæäû, ïî îêîí÷àíèè îïåðàöèîííîãî äíÿ, â õîäå êîòîðîãî õèðóðã â òîì ÷èñëå âûïîëíÿë ýêñòðàêöèþ õðóñòàëèêà ïðè êàòàðàêòå, ñòóäåíò Ñòèâ Ïýððè ïîñåòîâàë: æàëü, ìîë, ÷òî ìû íå ìîæåì çàìåíèòü èñïîð÷åííûé êàòàðàêòîé õðóñòàëèê ëèíçîé ïðÿìî âíóòðè ãëàçà. Ïî âîñïîìèíàíèÿì Ãîâàðäà Ðèäëè, èìåííî ýòî íàòîëêíóëî åãî íà ìûñëü ïîïðîáîâàòü âñ¸ æå òî, î ÷¸ì îí äàâíî çàäóìûâàëñÿ, âåäü è ìàòåðèàë, êàæóùèéñÿ ïîäõîäÿùèì, ïîä ðóêîé.
Îí ïðåäâèäåë, ÷òî åãî èçîáðåòåíèå áóäåò ïðèíÿòî â øòûêè, ïîýòîìó âñå ðàáîòû â¸ë â îáñòàíîâêå ñòðîæàéøåé ñåêðåòíîñòè, ïðåäïî÷èòàÿ íèêîìó íå ïîêàçûâàòü ïîëîâèíó ðàáîòû, òåì áîëåå ÷òî íèêàêîé óâåðåííîñòè â óñïåõå íå áûëî. Çíàêîìûé îïòèê Äæîí Ïàéê, èìåâøèé ñâÿçè â Imperial Chemical Industries, ïîìîã èçãîòîâèòü ïåðâóþ èíòðàîêóëÿðíóþ ëèíçó èç ÏÌÌÀ âûñî÷àéøåé, çíà÷èòåëüíî áîëåå âûñîêîé, ÷åì ó ïðîìûøëåííîãî ïëåêñèãëàñà, ñòåïåíè ÷èñòîòû. Åù¸ ãîä ñ õâîñòèêîì óø¸ë íà ïîèñê êàê äîáðîâîëüöà, òàê è ïîäõîäÿùåé äëÿ ñàìîñòîÿòåëüíîé âèäåîôèêñàöèè êèíîñú¸ìî÷íîé òåõíèêè, è ëèøü 29 íîÿáðÿ 1949 ãîäà áûëà âûïîëíåíà ïåðâàÿ óñïåøíàÿ èìïëàíòàöèÿ èíòðàîêóëÿðíîé ëèíçû â èñòîðèè îôòàëüìîëîãèè. Íå âñ¸ ÿñíî ñ èìåíåì ïåðâîãî ïàöèåíòà. Ìíîãèå èñòî÷íèêè óêàçûâàþò, ÷òî åþ áûëà 45-ëåòíÿÿ ìåäñåñòðà Ýëèçàáåò Ýòâóä, íî îáñòàíîâêà ñåêðåòíîñòè è íå ñëèøêîì ïîäðîáíûå çàïèñè íå ïîçâîëÿþò óòâåðæäàòü ýòî óâåðåííî. Òàê, â çàïèñÿõ ëîíäîíñêîé áîëüíèöû Ñâÿòîãî Òîìàñà (èëè, ïî-íàøåìó, Ôîìû) ôèãóðèðóåò íåêàÿ Ýìèëè Ýòòôèëä, è íåñêîëüêî äðóãèå äàòû, ÷òî ïîçâîëÿåò äóìàòü î òîì, ÷òî óñïåõà âðà÷ äîñòèã íå ñ ïåðâîãî ðàçà. Íî òàê ëè ýòî âàæíî, ïåðâàÿ èëè âòîðàÿ îïåðàöèÿ áûëè ïî-íàñòîÿùåìó óñïåøíûìè? Ïàöèåíòêà ñìîãëà âèäåòü áåç òÿæåëåííûõ î÷êîâ, è ýòî áûë ïðîðûâ.
***
Ðèäëè âûïîëíèë è åù¸ íåñêîëüêî òàêèõ îïåðàöèé, íî ðàñêðûâàòü ñâî¸ èçîáðåòåíèå íå ñîáèðàëñÿ. Äåëî áûëî íå â äåíüãàõ: ó÷àñòíèêè ñìåëîãî ýêñïåðèìåíòà ñ ñàìîãî íà÷àëà äîãîâîðèëèñü, ÷òî ïðîåêò áóäåò ÷èñòî íàó÷íûì, îíè ïîíèìàëè, ÷òî ïàòåíòîâàíèå èçîáðåòåíèÿ çàòðóäíèò åãî ðàñïðîñòðàíåíèå ïî ìèðó, è íå ñîáèðàëèñü èçâëåêàòü êîììåð÷åñêóþ âûãîäó, êàê áû ñòðàííî ñåé÷àñ ýòî íè çâó÷àëî. Äåëî áûëî â òîì, ÷òî ïàöèåíòîâ ñëåäîâàëî åù¸ ïàðó ëåò íàáëþäàòü, ÷òîáû èñêëþ÷èòü îñëîæíåíèÿ. Íî æèçíü ðàñïîðÿäèëàñü èíà÷å. Îäèí èç ñâåæåîïåðèðîâàííûõ ãðàæäàí çàïèñàëñÿ íà ïðè¸ì íå ê Ãîâàðäó Ðèäëè, à ê åãî îäíîôàìèëüöó, Ôðåäåðèêó. Òîò ñðàçó æå âñ¸ ïîíÿë, è ñåêðåòíîñòü ðàçëåòåëàñü â êëî÷êè, êàê ôîíàðü òîãî «Õàððèêåéíà».
Áîëüøå âñåõ îáèäåëñÿ ïàòðèàðõ áðèòàíñêîé îôòàëüìîëîãèè ñýð Ñòþàðò Äþê-Ýäëåð. Åù¸ áû: îí áûë îäíèì èç ãëàâíûõ ïðîòèâíèêîâ èäåè èìïëàíòàöèè ÷åãî-ëèáî â ãëàç, à òóò òàêîå èçîáðåòåíèå, äà åù¸ è îí â ïðîë¸òå, äàæå íå çíà÷èòñÿ ñîàâòîðîì. Îí óñòðîèë òàê, ÷òî Ðèäëè, ÿâèâøåãîñÿ íà êîíãðåññ îôòàëüìîëîãîâ, æäàë áîéêîò: íè ôèëüì, íè ïàöèåíòà êîëëåãàì ïîêàçàòü íå óäàëîñü, è äàæå àìåðèêàíñêàÿ äåëåãàöèÿ, ê êîòîðîé õèðóðã îáðàòèëñÿ çà ïîääåðæêîé, ëèøü äåìîíñòðàòèâíî ïîêèíóëà çàë.
***
Ðèäëè, êîíå÷íî, îæèäàë íåêîòîðîãî íåäîâåðèÿ, îäíàêî íå äóìàë, ÷òî ñïóñòÿ âåê åãî èçîáðåòåíèå è åãî ñàìîãî æä¸ò ñóäüáà Èãíàöà Çåììåëüâåéñà, êîòîðûé, íàïîìíþ, ñòàë ïåðâîîòêðûâàòåëåì àíòèñåïòèêè è àñåïòèêè, íî çàêîí÷èë ñâîè äíè â ïñèõèàòðè÷åñêîé ëå÷åáíèöå, ïîòîìó ÷òî àêóøåðû-ãèíåêîëîãè è ïðî÷èå âðà÷è õèðóðãè÷åñêèõ ñïåöèàëüíîñòåé î÷åíü, î÷åíü ñèëüíî ïðèâûêëè îïåðèðîâàòü ãðÿçíûìè ðóêàìè è â òîì æå êîñòþìå, â êîòîðîì âñêðûâàëè òåëà óìåðøèõ. Òóäà æå, â êëèíèêó äóøåâíûõ áîëåçíåé, îòïðàâèëñÿ ñïóñòÿ âðåìÿ è Ðèäëè, ïîëó÷èâøèé âìåñòî òðèóìôà òÿæ¸ëóþ äåïðåññèþ, óñóãóáëÿþùóþñÿ ïî ìåðå òîãî, êàê åãî êîëëåãè øåëüìîâàëè åãî èçîáðåòåíèå, ïóãàÿ îñëîæíåíèÿìè, êðèòèêóÿ ïîäõîä êàê àíòèíàó÷íûé, äåëàÿ âñ¸, ÷òîáû íèêòî äàæå íå âçäóìàë ñëåäîâàòü ïóò¸ì ïåðâîîòêðûâàòåëÿ. À âåäü ýòî áûëà ñåðåäèíà êóäà áîëåå ïðîñâåù¸ííîãî XX âåêà! Íåëüçÿ ñêàçàòü, ÷òî åãî èäåÿ íå çàèíòåðåñîâàëà ñîâñåì íèêîãî, íî óðîâåíü ïîääåðæêè áûë ÿâíî íåäîñòàòî÷íûì, à ãðóïïû ýíòóçèàñòîâ, êîòîðûì ìåòîäèêà ïîíðàâèëàñü, íå îáëàäàëè ïî ñðàâíåíèþ ñ Äþê-Ýäëåðîì ïðàêòè÷åñêè íèêàêèì âëèÿíèåì. Èíòðàîêóëÿðíàÿ ëèíçà äàæå ïîÿâèëàñü â êàòàëîãàõ ìåäèöèíñêèõ èçäåëèé, ïðîäàâàëàñü ïî ñèìâîëè÷åñêîé öåíå â 1 ôóíò ñòåðëèíãîâ, íî âîñòðåáîâàíà, ìîæíî ñêàçàòü, íå áûëà. Íåñêîëüêî ïðîâàëüíûõ (èç-çà êðèâîðóêîñòè ëè õèðóðãîâ, èç-çà ñîçíàòåëüíîãî èëè ñëó÷àéíîãî íàðóøåíèÿ ìåòîäèêè) îïåðàöèé ñòàëè äëÿ ïðîôåññèîíàëüíîãî ñîîáùåñòâà îòëè÷íûì äîêàçàòåëüñòâîì òîãî, ÷òî è ïðîáîâàòü-òî äàëüøå íå ñòîèò. Õèðóðãîì-òî Ðèäëè îêàçàëñÿ ïðåêðàñíûì, à âîò ïîëèòèêîì íèêóäûøíûì. Íàäî æ áûëî ïîíèìàòü, êîãî ìîæíî íå âêëþ÷àòü â ñîàâòîðû, à êîãî ïðîñòî íåîáõîäèìî, äàæå åñëè îí ðÿäîì ñ èçîáðåòåíèåì íå ñòîÿë.
***
Îôòàëüìîëîãèÿ â ÑÑÑÐ ðàçâèâàëàñü òåì æå ïóò¸ì, «Âåñòíèê îôòàëüìîëîãèè» òàêæå êðèòèêîâàë èçîáðåòåíèå Ðèäëè êàê âðåäíîå è íè÷åãî õîðîøåãî ïàöèåíòó íå ñóëÿùåå. Íî Ñâÿòîñëàâ Íèêîëàåâè÷ Ô¸äîðîâ, ïîòåðÿâøèé â þíîñòè íîãó, ïåðåæèâøèé ýâàêóàöèþ è ãîëîä, îáðå÷¸ííûé íà íèùåíñòâî ñûí «âðàãà íàðîäà» (åãî îòåö ïðîñèäåë â ëàãåðÿõ ñ 1938 è àæ äî 1954 ãîäà), íî íå ñëîìëåííûé âñåì ýòèì, çà òðèäöàòü ëåò æèçíè óñâîèë: åñëè áîëüøîå íà÷àëüñòâî ÷òî-òî êðèòèêóåò, çíà÷èò, ê ýòîìó ÷åìó-òî êàê ìèíèìóì ñòîèò ïðèñìîòðåòüñÿ. È ïðèñìîòðåëñÿ, äà òàê, ÷òî íàâñåãäà âîø¸ë â èñòîðèþ.
Ýòî áûëà íå ïåðâàÿ èìïëàíòàöèÿ ÈÎË äàæå â ÑÑÑÐ, çà ãîä äî íåãî òàêóþ îïåðàöèþ ïðîâ¸ë èçâåñòíûé óæå òîãäà îôòàëüìîëîã Ìèõàèë Êðàñíîâ. Âñ¸ çàêîí÷èëîñü ïëîõî, è áîëüøå ê ýòîé òåìå Ìèõàèë Ìèõàéëîâè÷ íå âîçâðàùàëñÿ. Òåì óäèâèòåëüíåå òî, ÷òî Ñâÿòîñëàâ Ô¸äîðîâ óñïåõà äîñòèã. Ñâÿçåé â õèìè÷åñêèõ è îïòè÷åñêèõ êîìïàíèÿõ ó íåãî íå áûëî, íî áûë çíàêîìûé òåõíîëîã-ëåêàëüùèê ×åáîêñàðñêîãî àãðåãàòíîãî çàâîäà, íà êîòîðîì äåëàëè çàï÷àñòè äëÿ òðàêòîðîâ, Ñåì¸í Ìèëüøòåéí (â äðóãèõ èñòî÷íèêàõ Ìèëüìàí). Ïðåäïî÷¸ë áû äàæå íå äóìàòü, èç ÷åãî è ñ êàêîé òî÷íîñòüþ áûë ñäåëàí ïåðâûé õðóñòàëèê, èìïëàíòèðîâàííûé â 1960 ãîäó 10-ëåòíåìó (â äðóãèõ èñòî÷íèêàõ — 12-ëåòíåìó) ðåá¸íêó, Ëåíå Ïåòðîâîé, íè÷åì îñîáåííî ïðè ýòîì íå ðèñêîâàâøåé ïðàâûé å¸ ãëàç è òàê íè÷åãî íå âèäåë. Äî ýòîãî áûëî íåñêîëüêî ýêñïåðèìåíòîâ íà êðîëèêàõ, êîòîðûå Ñâÿòîñëàâ Íèêîëàåâè÷ ïðîâ¸ë ïðÿìî ó ñåáÿ íà êóõíå ñ èñïîëüçîâàíèåì ëåçâèÿ «Ñïóòíèê». Ìíîãî ëåò ñïóñòÿ âåëèêèé óæå îôòàëüìîëîã ïðèçíàâàëñÿ, ÷òî óñïåõ ýòîé îïåðàöèè áûë ñëåäñòâèåì íåâåðîÿòíî ñ÷àñòëèâîãî ñòå÷åíèÿ îáñòîÿòåëüñòâ, âñ¸ ìîãëî çàêîí÷èòüñÿ êóäà õóæå.
***
Íàäî ëè ãîâîðèòü, ÷òî Ô¸äîðîâà íå ïîíÿëè óæå íàøè, îòå÷åñòâåííûå ñòîëïû îôòàëüìîëîãèè? Êîìó áû ïîíðàâèëîñü, ÷òî âûñêî÷êà ãäå-òî â ×óâàøèè áóêâàëüíî íà êîëåíêå äîñòèã óñïåõà áîëüøåãî, ÷åì îíè? Èç ×åáîêñàðñêîãî ÍÈÈ Ô¸äîðîâó ïðèøëîñü óéòè ïîñëå ðàçãðîìíîé ñòàòüè â «Ïðàâäå», ãäå åãî îïûòû áûëè íàçâàíû «àíòèôèçèîëîãè÷íûìè». È êòî çíàåò, êàê áû âñ¸ îáåðíóëîñü, åñëè áû â «Èçâåñòèÿõ» òîãäà íå ðàáîòàë æóðíàëèñò Àíàòîëèé Àãðàíîâñêèé, âñòðåòèâøèéñÿ ñ âðà÷îì, âíèêøèé â åãî èäåè è ðåçóëüòàòû âûïîëíåííûõ èì îïåðàöèé, íàïèñàâøèé îïóáëèêîâàííóþ â 1965 ãîäó ñòàòüþ «Îòêðûòèå äîêòîð Ô¸äîðîâà» è ïåðåëîìèâøèé òàêèì îáðàçîì òåíäåíöèþ øåëüìîâàíèÿ ãåíèàëüíîãî ñîîòå÷åñòâåííèêà. Íàäî îòìåòèòü: ñàìî òî, ÷òî òåìîé ðàáîòû Ñâÿòîñëàâà Íèêîëàåâè÷à çàèíòåðåñîâàëèñü â «Èçâåñòèÿõ», óæå ïðèâåëî ê òîìó, ÷òî åãî âîññòàíîâèëè íà ðàáîòå â ×åáîêñàðñêîì ÍÈÈ, ãäå îí ïðîäîëæèë âûïîëíÿòü ñâîè «îïàñíûå íåôèçèîëîãè÷íûå» îïåðàöèè à óæ ïîñëå ïóáëèêàöèè ñòàòüè âñ¸ ñòàëî ñîâñåì èíà÷å. Ô¸äîðîâà íàçíà÷èëè çàâåäóþùèì êàôåäðîé Àðõàíãåëüñêîãî ìåäèöèíñêîãî èíñòèòóòà, ñîâåò Ìèíçäðàâà îäîáðèë òåìó åãî ðàáîòû. Äà è îò ïîòðÿñàþùèõ ðåçóëüòàòîâ, äîñòèãíóòûõ èì ó áîëåå ÷åì øåñòèäåñÿòè ïàöèåíòîâ, óæå íåëüçÿ áûëî ïðîñòî îòìàõíóòüñÿ. Ô¸äîðîâ ïîëó÷èë è ñðåäñòâà, è âîçìîæíîñòü ðàáîòàòü â ïîëíóþ ñèëó, ðàçðàáîòàë è õðóñòàëèê îðèãèíàëüíîé ôîðìû, è ìàòåðèàëû äëÿ åãî èçãîòîâëåíèÿ, è ñîáñòâåííóþ ìåòîäèêó õèðóðãè÷åñêîãî ëå÷åíèÿ êàòàðàêòû, à âïîñëåäñòâèè èñêóññòâåííóþ ðîãîâèöó. Îí âîø¸ë â èñòîðèþ êàê àâòîð íîâåéøåãî íàïðàâëåíèÿ â îôòàëüìîëîãèè ðåôðàêöèîííîé õèðóðãèè, âí¸ñ áîëüøîé âêëàä â ëå÷åíèå ìèîïèè (áëèçîðóêîñòè), äàëüíîçîðêîñòè, àñòèãìàòèçìà, ñòàë îäíèì èç òåõ, áëàãîäàðÿ êîìó ìû ñåé÷àñ âîñïðèíèìàåì ëàçåðíóþ õèðóðãèþ ãëàçà êàê íå÷òî ñàìî ñîáîé ðàçóìåþùååñÿ, áóêâàëüíî êàê êîñìåòè÷åñêóþ ïðîöåäóðó.
***
È êòî çíàåò, ÷òî åù¸ îí óñïåë áû ñäåëàòü, åñëè áû íå ïðîí¸ñ ëþáîâü ê íåáó ÷åðåç âñþ æèçíü. Îí äåéñòâèòåëüíî ëþáèë è ñîâåðøåííî íå áîÿëñÿ ëåòàòü. 2 èþíÿ 2000 ãîäà, âñåãî ÷åðåç íåñêîëüêî ìåñÿöåâ ïîñëå òîãî, êàê Åëèçàâåòà II ïîñâÿòèëà Ãàðîëüäà Ðèäëè â ðûöàðè, îí ïîãèá â àâèàêàòàñòðîôå íà ãðàíèöå ðàéîíîâ Þæíîå è Ñåâåðíîå Òóøèíî. Îí íå áûë äîïóùåí ê óïðàâëåíèþ, íî âñåãäà ñèäåë ðÿäîì ñ ïèëîòîì, íà ïåðåäíåì ïðàâîì êðåñëå ôðàíöóçñêîé «Ãàçåëè», âåðòîë¸òà íàä¸æíîãî, íî óâû, íå â òîò ðàç. Òåïåðü íà ýòîì ìåñòå, íà óëèöå Ñàëîìåè Íåðèñ, 14 ÷àñîâíÿ, à 8 àâãóñòà, äåíü åãî ðîæäåíèÿ, âåñü ìèð îòìå÷àåò êàê Ìåæäóíàðîäíûé äåíü îôòàëüìîëîãèè.
Ìû ïîëó÷àåì ñ ïîìîùüþ çðåíèÿ 90% èíôîðìàöèè î ìèðå. È ïî÷òè êàæäûé òðåòèé ÷åëîâåê â ìèðå ñòðàäàåò îò çàáîëåâàíèé ãëàç. Òàê ñêàæèòå, åñòü ëè â ìèðå õèðóðã, îêàçàâøèé îáùåñòâó áîëüøóþ óñëóãó, ÷åì Ñâÿòîñëàâ Íèêîëàåâè÷ Ô¸äîðîâ?
Íà ñíèìêå: âðà÷-îôòàëüìîëîã Ìîñêîâñêîé ãîðîäñêîé êëèíè÷åñêîé áîëüíèöû ¹52 âûïîëíÿåò ôàêîýìóëüñèôèêàöèþ è èìïëàíòàöèþ èíòðàîêóëÿðíîé ëèíçû ïàöèåíòó ñ êàòàðàêòîé. Òåêñò ìîé, ôîòî ìî¸.
Источник
