Перипротезная инфекция коленного сустава
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Волошин В.П.
1
Еремин А.В.
1
Зар В.В.
1
Ошкуков С.А.
1
1 ГБУЗ МО МОНИКИ им. М.Ф. Владимирского
Проведен анализ результатов хирургического лечения 31 больного с глубокой инфекцией коленного сустава после тотального замещения, наблюдавшихся с 1995 по 2015 г. в МОНИКИ им. М.Ф. Владимирского. При развитии острой перипротезной инфекции проводился дебридмент с сохранением основных компонентов эндопротеза и заменой полиэтиленового вкладыша. В случаях хронической суставной инфекции проводилось интраоперационное гистологическое исследование параартикулярных тканей с микроскопическим экспресс-исследованием и подсчетом сегментоядерных нейтрофилов. В зависимости от количества выявленных нейтрофилов в поле зрения проводилась одноэтапная замена эндопротеза или двухэтапное хирургическое лечение с установкой цементного спейсера. При неэффективности предшествующих операций и развитии рецидива инфекции выполнялось перманентное удаление эндопротеза с последующей стабилизацией сустава. Представлены благоприятные результаты разработанной тактики диагностики и лечения в 87,1 % случаев.
методы хирургического лечения
диагностика воспаления
перипротезная инфекция коленногог сустава
1. Захарова Н.М., Шатохина И.С., Волошин В.П., Еремин А.В., Зубиков В.С., Ошкуков С.А., Цыбин А.А. Особенности местной воспалительной реакции в области хирургического вмешательства при эндопротезировании крупных суставов // Журнал «Альманах клинической медицины». – 2012. – № 27. – С.14-18.
2. Материалы Международной согласительной конференции по перипротезной инфекции: пер. с англ. С.А. Божковой, А.Н. Коваленко, И.И. Шубнякова; под общ. редакцией Р.М. Тихилова. – СПб.: РНИИТО им. Р. Р. Вредена, 2014. – 233с.
3. Ошкуков С.А., Литвинов В.В., Михеева Н.А. Совершенствование диагностики для предупреждения возникновения неблагоприятных исходов в практике эндопротезирования // Журнал «Медицинская экспертиза и право». – 2015. – № 6. – С.43-46.
4. Bauer T.W., Parvizi J., Kobayashi N., Krebs V. Diagnosis of periprosthetic infection // The Journal of Bone & Joint Surgery (Am). – 2006. – № 88(4). – Р.869¬882.
5. Segawa H., Tsukayama D.T., Kyle R.F., Becker D.A., Gustilo R.B. Infection after total knee arthroplasty: A retrospective study of the treatment of eighty-one infections // The Journal of Bone & Joint Surgery (Am). – 1999. – № 81. – Р.1434-1445.
6. Hsu C.S., Hsu C.C., Wang J.W., Lin P.C. Two-stage revision of infected total knee arthroplasty using an antibiotic-impregnated static cement-spacer // Chang Gung Medical Journal. –2008. – № 31(6). – Р.583-591.
Тотальное эндопротезирование коленного сустава значительно уменьшает болевой синдром и улучшает функцию и качество жизни пациентов с гонартрозом. Одним из тяжелых осложнений после тотальной замены коленного сустава является перипротезная инфекция, которая составляет от 1,0 до 12,4 % [6]. При перипротезном инфицировании встречаются варианты латентно протекающей суставной инфекции, для выявления которой необходимы дополнительные методы исследования и коррекция алгоритма оперативного лечения [4].
Segawa H. в 1999 г. предложил классификацию перипротезной инфекции коленного сустава на основе клинических показателей тяжести симптоматики и временной зависимости между хирургическим вмешательством и возникновением инфекции [5].
1-й тип инфекции может быть выявлен у пациентов во время ревизионной артропластики по поводу предполагаемого асептического расшатывания компонентов эндопротеза при наличии позитивных результатов микробиологического исследования операционного материала и данных гистологического исследования параартикулярных тканей.
2-й тип – ранняя глубокая послеоперационная инфекция; возникает непосредственно в послеоперационном периоде (4–6 недель после операции). Как правило, отмечается у пациентов с проблемным заживлением раны, инфильтрацией вокруг раны и сопровождается болевым синдромом.
3-й тип инфекции возникает также, как и 2-й тип непосредственно в послеоперационном периоде, однако протекает с невыраженной симптоматикой вследствие слабо вирулентной инфекции. Основными симптомами являются суставная боль, отечность, появление экссудата, ригидность или ухудшение функции сустава.
4-й тип – гематогенная хроническая или поздняя вялотекущая инфекция при достаточно удовлетворительной функции сустава после имплантации чаще возникает на фоне хронических очагов инфекции мочевого тракта, полости рта, после перенесенной пневмонии, а также у иммунокомпрометированных пациентов.
Цель исследования: улучшение результатов хирургического лечения гнойных осложнений после тотального эндопротезирования коленного сустава.
Материал и методы. С 1995 по 2015 г. в МОНИКИ им. М.Ф. Владимирского наблюдался 31 пациент с перипротезной инфекцией коленного сустава. Женщин – 19, мужчин – 12, в возрасте от 48 до 83 лет.
Для диагностики воспаления в области эндопротеза коленного сустава применяли клинические, рентгенологические, микробиологические, лабораторные и морфологические методы исследования [3].
Клинический диагноз глубокой перипротезной инфекции области коленного сустава основывался при наличии одного из первостепенных и минимум трех второстепенных стандартизированных согласительной конференцией критериев [2].
Первостепенными или достоверными критериями считали наличие свищевого хода, сообщающегося с полостью сустава или два положительных результата посева с фенотипчески идентичными микроорганизмами. Малыми или второстепенными критериями перипротезной инфекции в нашей работе являлись:
— повышение уровня С-реактивного белка в плазме крови и скорости оседания эритроцитов ≥ 30 мм /час (СОЭ);
— повышенное процентное количество полиморфноядерных нейтрофилов;
— положительный результат гистологического исследования параартикулярных тканей;
— положительный тест на эстеразу лейкоцитов;
— единичный положительный посев бактерий.
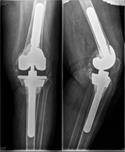
Постоянным отделением из раны после тотального эндопротезирования коленного сустава считали выделения в области хирургического разреза, продолжающиеся более 72 часов (рис. 1) [2].
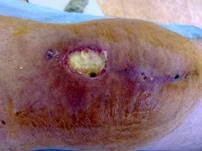
Рис. 1. Незаживающая рана у пациента Р., 1942 г.р. после тотального замещения коленного сустава
При выборе тактики хирургического лечения перипротезной инфекции коленного сустава проводилось изучение морфологических данных аспирата суставной жидкости [1].
Для лечения перипротезной инфекции коленного сустава на основе комплексного алгоритма диагностики использовали следующие основные методы хирургического лечения (табл. 1).
Таблица 1
Методы хирургического лечения перипротезного инфицирования коленного сустава
Характер оперативного метода | Количество наблюдений |
Хирургическая санация с сохранением эндопротеза | 6 |
Двухэтапный метод хирургического лечения | 7 |
Одноэтапное ревизионное эндопротезирование | 2 |
Удаление эндопротеза, резекционная артропластика, артродез коленного сустава | 16 |
Всего | 31 |
Хирургическая санация с сохранением эндопротеза коленного сустава проведена в 6 случаях острого воспаления, в одном из них выполнена замена полиэтиленового вкладыша. Во всех случаях выполнен поздний дебридмент (более 4 недель после появления признаков воспаления) с согласия пациентов и при отказе от проведения двухэтапной ревизии (рис. 2).
а) 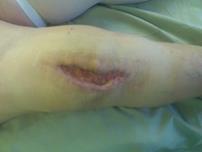 б)
б) 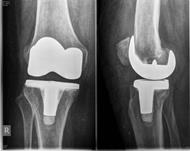
в) 
Рис. 2. Раннее перипротезное инфицирование правого коленного сустава, пациентка З., 1949 г .р.:
а) незаживающая рана коленного сустава; б) рентгенограмма при поступлении;
в) внешний вид коленного сустава через 2 месяца после хирургической санации
Во время хирургической санации проводили ультразвуковую кавитацию полости коленного сустава с использованием диссектора с встроенной помпой и возможностью одновременного применения растворов антисептиков (чаще 0,1 % раствор Лавасепта). В послеоперационном периоде осуществлялось постоянное проточно-промывное дренирование с периодическим наполнением сустава, путем перекрытия оттока до 10 минут, с периодичностью 1 час и последующей эвакуацией промывной жидкости. Дренаж и удаляли при «негативном» результате на тест-полоске для определения лейкоцитарной эстеразы и отсутствии температурной реакции.
При наличии достоверных клинических проявлений перипротезной инфекции, положительном тесте синовиальной жидкости на эстеразу лейкоцитов, при наличии сегментоядерных нейтрофилов с пролиферацией синовиоцитов и фиброцитов в суставной жидкости и обнаружении более 5 нейтрофилов в поле зрения при гистологическом исследовании операционного материала выполнялась двухэтапная ревизия с использованием цементного спейсера и последующим реэндопротезированием (рис. 3).
а)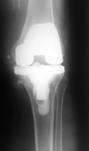 б)
б)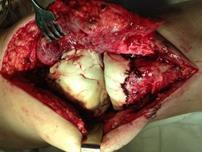 в)
в)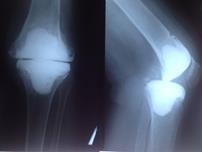
г)  д)
д)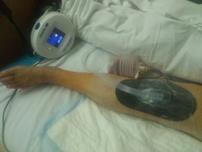
Рис. 3. Пациентка Ф., 1938 г.р. Глубокое перипротезное инфицирование коленного сустава. а) рентгенограмма коленного сустава до операции; б) во время хирургической санации после удаления компонентов эндопротеза и установки артикулирующего цементного спейсера;
в) рентгенограмма коленного сустава после первого этапа; г) рентгенограмма коленного сустава после второго этапа оперативного лечения; д) использование вакуумной терапии с целью профилактики послеоперационной гематомы
Во время первого этапа проводилось удаление бедренного итибиального компонентов эндопротеза, тщательный дебридмент с удалением резидуального цемента с последующей установкой спейсера, импрегнированного антибиотиком. Через 4–6 месяцев, при отсутствии клинических признаков рецидива воспаления, подтвержденных данными лабораторных исследований, выполнялся второй этап хирургического лечения – повторное эндопротезирование коленного сустава.
У пациентов с подозрением на латентно протекающую инфекцию, при наличии дестабилизации компонентов эндопротеза и слабоположительного теста на лейкоцитарную эстеразу, проводилось интраоперационное исследование нативных срезов свежезамороженных параартикулярных тканей. При определении менее 5 нейтрофилов в поле зрения выполнялось одноэтапное ревизионное эндопротезирование (рис. 4), в том числе и с использованием протезов несвязанного типа при отсутствии потери костной ткани.
а)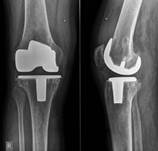 б)
б)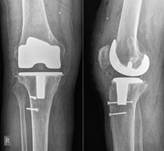
Рис. 4. Пациент Ч., 1956 г.р. Вялотекущий воспалительный процесс правого коленного сустава после тотального замещения без формирования фистулы а) рентгенограмма при поступлении; б) рентгенограмма правого коленного сустава после реэндопротезирования
Показанием к удалению эндопротеза с последующим артродезом коленного сустава являлись случаи длительного вялотекущего воспалительного процесса с наличием контрактуры, рецидивы воспаления после предшествующих санирующих операций, выявление остеокластов при цитологическом исследовании аспирата суставной жидкости. Во время операции проводилась широкая ревизия с удалением всех компонентов эндопротеза, фиксирующих материалов и нежизнеспособных тканей. После адаптации суставных поверхностей в функционально выгодном положении (сгибание от 00–100, наружная ротация стопы 100–150, вальгусное отклонение под углом 50–70) проводится артродез коленного сустава с применением аппаратов внешней фиксации из четырехкольцевых опор или погружных металлических конструкций (интрамедуллярный штифт или чрезмыщелковая пластина).
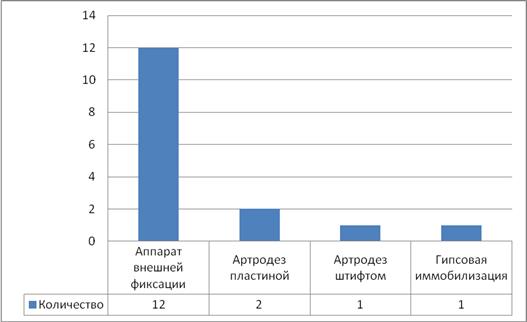
Методы стабилизации коленного сустава после удаления эндопротеза представлены в табл. 2.
Таблица 2
Методы стабилизации коленного сустава после удаления эндопротеза коленного сустава
Всем пациентам после оперативного лечения проводили ступенчатую антибактериальную терапию с учетом бактериологического исследования в течение 2-х недель внутривенно, затем в течение 4–6 недель продолжался пероральный прием антибиотиков.
Помимо антибактериальной терапии проводили коррекцию иммунного статуса пациентов с использованием иммуномодуляторов, на основании исследования фагоцитоза и субпопуляции лимфоцитов.
С целью профилактики послеоперационной гематомы у пациентов после хирургической санации с сохранением или возобновлением эндопротеза коленного сустава использовали метод локального отрицательного давления. Вакуумный аппарат устанавливали на постоянное отрицательное давление 125 мм рт. ст. Лечение продолжали в течение 5–7 дней.
Результаты и обсуждение. Результаты хирургического лечения перипротезной инфекции коленного сустава оценены по группам:
I группа: пациенты с сохранением или возобновлением эндопротеза (n=15);
II группа: после удаления эндопротеза с формированием анкилоза коленного сустава (n=16).
В первой группе у пациентов с сохранением или возобновлением эндопротеза коленного сустава положительные результаты и купирование воспалительного процесса отмечены в 86,7% случаев.
Во второй группе, после удаления эндопротеза и артродеза коленного сустава с последующим формированием костного анкилоза, купирование воспалительного процесса отмечено в 87,5 % случаев.
В46,7 % случаев в группе с сохранением или возобновлением эндопротеза больные передвигались без использования дополнительных средств опоры. В отличие от группы после удаления эндопротеза с формированием анкилоза коленного сустава только в 26,7 % случаев пациенты не использовали дополнительные средства опоры.
Заключение
Дифференцированный подход к хирургическому лечению глубокой перипротезной инфекции коленного сустава позволил получить благоприятные результаты и стойкое купирование воспалительного процесса с частичным или полным восстановлением функции конечности в 87,1 % случаев.
Технологии оперативного лечения, позволяющие сохранить или возобновить эндопротез, демонстрируют лучшие функциональные результаты по сравнению с методами, предполагающими удаление имплантата.
Актуальным является вопрос о преимуществах одномоментного или двухэтапного методов лечения перипротезной инфекции коленного сустава в тех или иных клинических случаях.
Выполнение хирургической санации с заменой полиэтиленового вкладыша в течение 3–4 недель после появления признаков острой инфекции позволяет с большой вероятностью добиться купирования воспаления. В течение последующего времени шансы на успех сохранения эндопротеза уменьшаются.
Важным диагностическим и прогностическим признаком перипротезной инфекции мы считаем наличие повышенного содержания сегментоядерных нейтрофилов в гистологических срезах окружающих протез тканей. Фактически его можно рассматривать как один из «достоверных» критериев перипротезной инфекции.
Библиографическая ссылка
Волошин В.П., Еремин А.В., Зар В.В., Ошкуков С.А. РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГЛУБОКОЙ ПЕРИПРОТЕЗНОЙ ИНФЕКЦИИ КОЛЕННОГО СУСТАВА // Современные проблемы науки и образования. – 2016. – № 3.;
URL: https://science-education.ru/ru/article/view?id=24743 (дата обращения: 27.06.2020).

Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
Инфекция – одна из самых частых осложнений при эндопротезировании. При ревизионном вмешательстве цифры пострадавших от инфекции увеличиваются до 40%. И эти цифры возрастают с каждым годом, так как растет количество людей, прибегнувших к эндопротезированию. Раньше это были пожилые пациенты, а сейчас ставят имплантаты и молодежь. Поэтому в 21 веке эндопротезирование поставлено буквально на поток. Причины возникновения парапротезной инфекции разные и полностью до конца неизученные. В последнее время всё чаще появляются публикации о связи возбудителя и материала, из которого сделан протез, так как есть данные о способности к адгезии некоторых микроорганизмов к определенным видам имплантатов.
Выраженность симптомов инфицирования после эндопротезирования зависит от вирулентности возбудителя, источника заражения, состояния пациента и его возраста. В первые несколько дней после имплантации коленного протеза клинические данные все еще не позволяют четко различать послеоперационную тканевую реакцию и начальную инфекцию. Классические признаки воспаления (гипертермия, покраснение, отек, боль и нарушение функции) могут первоначально существовать и без наличия инфекции, а их отсутствие или сильная задержка в течение первой недели должны стать весомым основанием для осуществления дальнейшего контроля.
Клинические данные
Парапротезное воспаление проявляется после постановки эндопротеза в течение нескольких месяцев, в зависимости от времени возникновения его различают:
- если симптоматика появилась в течение 30 дней после вмешательства, говорят об острой форме;
- если признаки инфекции проявились спустя 30 дней после постановки имплантат или в течение года после нее, то речь идет о хронической форме;
- если жалобы появились через 12 месяцев после операции, то врачи говорят об острой гематогенной инфекции
Фебрильная температура тела, как указание на инфекцию, обычно возникает через три-шесть дней после эндопротезирования, в большей степени, в случае (супер-) инфицированной послеоперационной гематомы. Однако, наличие персистирующей (суб-) фебрильной температуры тела, по крайней мере, следует рассматривать как сигнал тревоги, нуждающийся в усиленном наблюдении. Если возникают системные параметры сепсиса, то следует исключить послеоперационную раневую инфекцию.
Иногда болезнь протекает латентно без явных признаков. Наличие выпота без локальных или системных признаков инфекции обычно является неспецифическим параметром. Его можно пунктировать в стерильных условиях, чтобы пунктат был в дальнейшем исследован микробиологически. Для свищевой формы характерно появление свища в виде патологического хода от протеза до эпидермиса, через который выделяется гной.
Диагноз основывается на данных осмотра, анамнеза, жалоб больного и дополнительного обследования. Из-за стертости симптомов и отсутствии специфических результатов обследования постановка диагноза параинфекции является довольно сложным делом и в, первую очередь, зависит от опыта и квалификации врача.
Основные жалобы
К врачу приходят обычно с жалобами на отечность сустава, ограничение его функциональности, субфебрильную температуру (а иногда и лихорадку), покраснение и припухлость в области колена.
Но классические признаки воспаления могут отсутствовать, а основным симптомом инфицирования и жалобой пациента будет являться постоянная боль в колене, нечетко связанная с движением и усиливающаяся ночью. Боль может быть ноющей или пульсирующей, локальной или иррадиирующей.
Если парапротезный процесс глубокий, поражаются мышцы рядом с имплантатом. Интоксикация распространяется по всему организму, общее состояние ухудшается, температура держится высокой, больного знобит, отмечается слабость, возможна рвота.
Врач уточняет у пациента характер боли, ее начало, динамику процесса, выясняет проводилось ли лечение (если жалобы появились вне клиники)
Если инфекция латентная, выраженных жалоб может не быть, пациент отмечает усталость, ноющую боль, легкую припухлость в области сустава.
Любая жалоба на боль в области эндопротеза особенно в течение первых трех лет после операции должна рассматриваться как инфекционное осложнение. Помимо жалоб врач собирает тщательный анамнез, выясняя:
- есть ли болезни суставов;
- страдает ли пациент ревматизмом;
- принимал ли длительный курс лекарственных препаратов;
- были ли после операции травмы и падения;
- в каком состоянии находятся сосуды;
- есть ли сахарный диабет;
- есть ли остеопороз;
- какой тип протеза и были ли проблемы с послеоперационной раной;
- есть ли сердечно-сосудистая недостаточность;
- есть ли боли в области протеза, и когда они появились
Осмотр пациента
При клиническом осмотре обращается внимание на увеличенное в объеме колено или ограниченная припухлость, изменение цвета кожи вокруг сустава. Врач выявляет, отмечается ли ограничение движения. Однозначным подтверждением парапротезной инфекции являются свищевые ходы. Края раны могут расходиться, появляется отделяемое из нее, иногда формируются участки омертвения.
При пальпации – увеличение паховых лимфоузлов, повышение локальной температуры, болезненность в области проекции суставной щели. Отмечается тахикардия (учащенный ритм сердца) и частое дыхание.
Лабораторные исследования
Обычно берут кровь на клинический и биохимический анализ, сдают кровь на посев. Лабораторные исследования включают, в частности, определение сывороточного CRP [C-реактивный протеин], который в настоящее время представляет собой наиболее важный контрольный параметр в дополнение к показателю количества лейкоцитов в картине крови. Однако, здесь абсолютные значения соответствующих показателей имеют меньшую значимость, по сравнению с течением заболевания. Сразу после проведения операции значения CRP (C-реактивного протеина) практически всегда увеличиваются, а затем, в последующие дни, начинают падать. Отсутствие понижения CRP или его продолжающийся рост, в сочетании с клиническими признаками инфекции говорят о наличии инфекции до тех пор, пока не будет доказано обратное. В этом контексте, скорость оседания эритроцитов (СОЭ) в современной клинической картине вряд ли играет определенную роль, за исключением осуществления косвенного контроля над долгосрочным течением заболевания и определения хронической инфекции.
Что касается лабораторных параметров, то следует отметить, что, например, такая инфекция, как эпидермальный стафилококк (Staphylococcus epidermidis), обыкновенно не вызывает значительного увеличения CRP и клинические параметры часто оказываются очень неспецифическими.
Так, например, может наблюдаться изменение количества лейкоцитов, но информативность этого параметра параэндопротезной инфекции не имеет существенного значения. Если посевы синовии стерильны, это еще не говорит об отсутствии параинфекции, надо повторить исследования тканей на посев из разных областей коленного сочленения.
Инструментальные исследования
Абсолютно никаких сомнений не существует в случае больших дефектов мягких тканей с визуально различимыми компонентами протеза, выявленных при инструментальном обследовании.
- Сонография
Сонографическое исследование играет важную роль при подозрении на наличие ранней инфекции, поскольку его можно использовать для визуализации перипротезного выпота или гематомы и, при необходимости, для выполнения сонографически контролируемой пункции. Основанием для постановки диагноза могут быть обнаруженные участки гипоэхогенности.
- Рентген
Обычное рентгеновское изображение едва ли сможет передать целевую информацию при ранней параинфекции, так как специфических рентгенологических признаков существует очень мало. В отличие от этого, при поздней форме существует другая ситуация: в этом случае перипротезные признаки ослабления на рентгеновском снимке можно наблюдать в двух уровнях. Предположить наличие инфекционного воспаления может выявленная на снимке периостальная реакция и признаки остеолиза. Обязательным является регулярный рентген-контроль, чтобы видеть динамику процесса. Если существует свищ, то с помощью рентгенфистулографии может быть получено доказательство вовлечения протеза в патологический процесс. Рентгеновское изображение свища уточняет его локализацию, разветвление его ходов, соединение с органами и тканями, находит гнойные скопления (затеки). Кроме того, при наличии свища берется мазок для проведения бактериологического исследования, включая резистограмму.
- КТ и МРТ
Вследствие наслаивания протеза при имплантировании, в большинстве случаев, стальных компонентов, компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) практически не играют здесь никакой роли (исключение составляют титановые протезы).
- Сцинтиграфия
В случае длительного течения заболевания, может быть также использована (трехэтапная) сцинтиграфия, с помощью которой может быть доказана патологическая метаболическая активность мягких тканей и/или кости в околопротезной области.
- Биопсия
Пункция тканей в области коленного сочленения с целью получения пунктата проводится под контролем ультразвука. Полученное содержимое изучается в лаборатории, где проводится посев на идентификацию возбудителя.
Только после интерпретации полученных данных врач может выработать оптимальную стратегию лечения.
Заключение
Правильная диагностика поможет ответить на многие врачебные вопросы, выяснить вовлечение окружающих тканей и конструкции эндопротеза в воспалительный процесс, узнать распространенность его, понять на какой стадии нарушено кровообращение и, самое главное, разработать оптимальную и эффективную тактику лечения. Лечение парапротезной инфекции длительное, с применением дорогостоящих лекарств и материалов. Продолжаются дебаты о выборе оптимальных технологий, способных восстановить функции сустава с минимальным риском повторной инфекции, поэтому очень важно найти врача с большим опытом эндопротезирования и специализированную клинику с современным оборудованием.
Источник
