Перелом и вывихи в коленном суставе

Вывих коленного сустава. Диагностика и лечение
Вывихи в коленном суставе следует относить к неотложным ортопедическим состояниям. Больные с вывихом поступают редко, поскольку большая часть вывихов саморепонируется до обращения в отделение неотложной помощи. Часто диагноз поставить трудно. После вывихов коленного сустава нередко наблюдаются сосудисто-нервные нарушения. В 30—40% вывихов болыиеберцовой кости повреждается подколенная артерия. После этих повреждений отмечаются поражения малоберцового и большеберцового нервов вследствие их растяжения.
Вывихи классифицируют на основании направления смещения большеберцовой кости относительно бедренной. Передние вывихи встречаются часто; в одной группе наблюдений они составили почти 60% всех вывихов коленного сустава. Однако опыт авторов свидетельствует о том, что задние вывихи встречаются все же чаще. Вывихи болыиеберцовой кости можно классифицировать на передние, задние, внутренние, наружные и ротационные, включающие передненаружные, задневнутренние и задненаружные. Их можно также разделить на открытые и закрытые повреждения, переломовывихи и простые вывихи.
Каждому виду вывиха соответствует определенный механизм повреждения и характерные сопутствующие повреждения, которые будут рассмотрены в этой статье.

Передний вывих коленного сустава — наиболее частый вид вывиха, обычно возникающий при переразгибании голени. Типичная причина — пациент оступился в ямку во время быстрой ходьбы, что послужило причиной переразгибания и вывиха. Переразгибание приводит к разрыву задней части суставной капсулы, передней крестообразной связки и неполному разрыву задней крестообразной связки. Коллатеральные связки обычно остаются интактными, однако часто повреждается подколенная артерия вследствие растяжения или ранения.
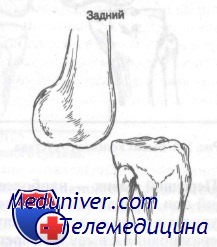
Задний вывих коленного сустава обычно возникает при приложении прямой силы к переднему отделу большеберцовой кости при слегка согнутом колене. Происходит смещение большеберцовой кости кзади с разрывом задней части капсулы сустава и крестообразных связок. Повреждение артерии при этом вывихе наблюдается редко.
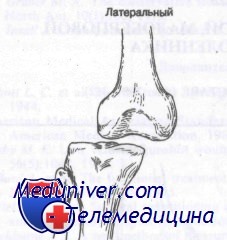
Наружный вывих коленного сустава возникает при воздействии мощной отводящей силы на большеберцовую кость против бедренной кости. При этом повреждаются большеберцовая коллатеральная связка, обе крестообразных связки и заднемедиальный отдел капсулы. При истинных наружных вывихах повреждение артерии происходит редко.
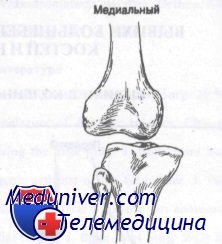
Внутренний вывих коленного сустава возникает при воздействии мощной приводящей силы на большеберцовую кость против бедренной кости. При этом повреждаются малоберцовая коллатеральная связка, обе крестообразных связки и задний отдел суставной капсулы. Этому вывиху сопутствуют частые повреждения малоберцового нерва, однако повреждение подколенной артерии встречается довольно редко.
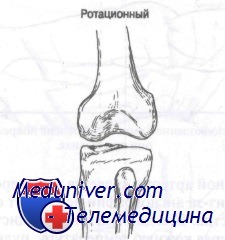
Ротационный вывих коленного сустава. Задненаружные вывихи происходят, когда на передний отдел большеберцовой кости действует сила, направленная с переднемедиальной стороны. При этом возникает задний вывих с ротацией. Обычно отмечается разрыв заднемедиальной части суставной капсулы с частичным отрывом головок икроножной мышцы, повреждением мениска и хрящевым переломом. При этом часто страдает малоберцовый нерв. Задневнутренний вывих является результатом воздействия силы, направленной с переднелатеральной стороны на переднюю поверхность голени, что приводит к заднему вывиху с ротацией. Как правило, происходит разрыв большеберцовои коллатеральной связки, обеих крестообразных связок, заднемедиального отдела суставной капсулы с частичным отрывом головок икроножной мышцы, повреждением мениска и хрящевым переломом.
Как было упомянуто, каждому виду вывиха сопутствует несколько серьезных повреждений, которые рассматривались в предыдущем разделе о механизме повреждения.
Обследование при вывихе коленного сустава
Точный диагноз вывиха коленного сустава во многом зависит от внимательности и профессионализма врача.
Аксиома: значительную нестабильность коленного сустава после травмы следует считать последствием вправившегося вывиха, пока не доказано обратное.
Недиагностированный вправившийся вывих колена может иметь для больного неблагоприятные последствия. В одном обширном исследовании из 245 вывихов этого вида в 32% случаев наблюдалось повреждение подколенной артерии. Повреждение подколенной артерии следует устранять в первые 8 ч с момента повреждения, иначе до 86% этих повреждений закончатся ампутацией. У 66% больных, избежавших ампутации, наблюдались постоянные ишемические расстройства в голени и стопе.
Аксиома: больному с острой травмой коленного сустава, осложненной нестабильностью и отсутствием пульса на дистальных артериях, показано неотложное хирургическое вмешательство с целью ревизии.

Припухлость в подколенной ямке обусловлена повреждением подколенной артерии при вывихе
Спазм подколенной артерии является маловероятной причиной дис-тальной ишемии, и из-за ангиографии не следует откладывать хирургического вмешательства. Всегда осматривают дистальный отдел конечности и стопу, проверяя кожную температуру, пульс и артериальное давление допплеровским аппаратом. Несмотря на теплую стопу и отсутствие цианоза, может быть серьезно повреждена артерия.
Первичное обследование при острой травме коленного сустава с подозрением на вывих должно ограничиваться осмотром, пальпацией и исследованием состояния дистального сосудисто-нервного пучка. В анамнезе у больного — травма, основная жалоба — на боль. Гемартроза может и не быть, поскольку разрыв суставной капсулы позволяет крови вытекать в окружающие ткани. Как показано на рисунке, выбухание в подколенной ямке может указывать на повреждение подколенной артерии. У всех больных следует как можно раньше и полнее оценить состояние дистальных сосудов и нервов. Одновременно тщательно исследуют связки. Необходимо избегать переразгибания, поскольку оно приводит к ненужному растяжению малоберцового нерва. Вальгусная девиация голени при разогнутом коленном суставе действует как защита малоберцового нерва от растяжения.
Для выявления любого сопутствующего перелома обычно достаточно рентгенограмм в переднезадней и боковой проекциях. Больным с ухудшенным дистальным кровообращением проведение артериографии не должно задерживать хирургического вмешательства. Больным с передним или задним вывихом и нормальным дистальным пульсом для исключения повреждения артерии следует выполнить артериографию. Больные с внутренним или наружным вывихом и нормальным дистальным пульсом требуют тщательного наблюдения за появлением признаков ишемии.
Лечение вывиха коленного сустава
Неотложное лечение этих повреждений включает репозицию, иммобилизацию, оценку сосудистых повреждений и срочное направление к ортопеду. Для выполнения репозиции рекомендуется спинальная анестезия, но ее не всегда легко выполнить. Кроме того, для репозиции можно с успехом применить анальгетики (парентерально) и миорелаксанты.
Передний вывих коленного сустава можно репонировать следующим способом: ассистент осуществляет продольную тракцию за голень, а врач одновременно с этим выводит бедро кпереди в правильное положение. Следует избегать давления на подколенную ямку. После репозиции коленный сустав иммобилизуют в положении сгибания под углом 15°, чтобы не было давления на подколенную артерию.
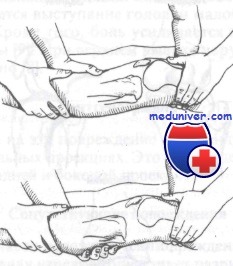
Вправление заднего вывиха. Важнейшим моментом является дистракция
Задний вывих коленного сустава. Ассистент осуществляет тракцию по оси, в то время как врач выводит вперед и репонирует проксимальный отдел голени (рис. 314). Коленный сустав необходимо иммобилизовать под углом сгибания 15°.
Наружный, внутренний и ротационный вывихи коленного сустава. Тракция по оси с выведением голени в правильное положение приводит к репозиции. Интерпозиция тканей может блокировать репозицию и в этом случае требуется оперативное вмешательство. После репозиции коленный сустав иммобилизуют под углом сгибания 15°.
У 18% больных с отсутствием пульса до репозиции после репозиции пульс восстанавливается.
Осложнения вывиха коленного сустава
Вывихи в коленном суставе чреваты развитием серьезных осложнений.
1. Может развиться прогрессирующая ишемия дистального отдела конечности, что сделает необходимой ампутацию.
2. Типично дегенеративное заболевание сустава с последующим артрозом.
3. Возможна хроническая нестабильность сустава вследствие обширных повреждений связочного аппарата.
— Также рекомендуем «Вывих головки малоберцовой кости. Диагностика и лечение»
Оглавление темы «Травмы коленного сустава»:
- Механизмы повреждения связок коленного сустава. Патогенез травмы
- Классификация травм связок коленного сустава. Диагностика повреждений
- Лечение повреждений связок коленного сустава. Первая помощь
- Повреждение мениска коленного сустава. Диагностика и лечение
- Рассекающий остеохондрит коленного сустава — болезнь Кенига. Диагностика и лечение
- Хрящевые переломы коленного сустава и хондромаляция надколенника. Диагностика и лечение
- Хондромаляция надколенника — синдром смещения надколенника. Диагностика и лечение
- Болезни Ларсена—Юхансона и Осгуда-Шлаттера. Диагностика и лечение
- Вывих коленного сустава. Диагностика и лечение
- Вывих головки малоберцовой кости. Диагностика и лечение
Источник
Вывихи в коленном суставе могут затрагивать либо надколенно-бедренный, либо большеберцово-бедренный сустав. Наружные вывихи надколенника обычно происходят у юных девушек с вальгусной деформацией сустава. Истинные вывихи в большеберцово-бедренном суставе случаются не так часто и, как правило, являются следствием воздействия высокоэнергетической силы, но в некоторых случаях могут произойти от простого падения на скользкой поверхности.
Важность их диагностики связана со значительными повреждениями связочного комплекса и риском повреждения сосудисто-нервного пучка.
Обследование пострадавшего с вывихом в большеберцово-бедренном суставе требует вдумчивого подхода с целью исключения подобных сопутствующих повреждений. Всегда надо помнить, что, если вовремя не распознана тупая травма подколенной артерии, то ценой ошибки может стать потеря конечности.
Наружные вывихи надколенника встречаются намного чаще и являются результатом непрямого воздействия, связанного с быстрым поворотом на месте при фиксированной стопе или резким разгибанием находящегося в вальгусном положении колена. Достаточно рано в полости сустава образуется выпот и присоединяется гемартроз.
Привычные вывихи происходят не так редко, чему способствует относительная частота предрасполагающих к ним факторов, таких как нарушенная анатомия сустава. После вывиха надколенник легко пальпируется латеральнее средней линии, хотя смещение могло быть устранено при пассивном выпрямлении конечности с целью наложения гипсовой повязки или проведения рентгенологического исследования.
При необходимости закрытого вправления расслабление четырехглавой мышцы достигается за счет выпрямления и сгибания конечности в тазобедренном суставе, после чего надколенник перемещают к средней линии, надавливая на его наружную поверхность. Иммобилизация коленного сустава на 4-6 недель обеспечивает срастание медиальной поддерживающей связки, которая всегда повреждается в момент вывиха, но иногда приходится решать вопрос о срочном восстановлении ее целостности оперативным путем. Все случаи привычного вывиха следует оценить с точки зрения возможности хирургической реконструкции коленного сустава.
Полный вывих голени, как правило, приводит к деформации коленного сустава с невозможностью активных движений. Дополненный данными рентгенологического исследования, диагноз становится очевидным. Голень чаще всего смещается кпереди или кзади, реже медиально или с ротацией. В ряде случаев клинические и рентгенологические симптомы вывиха могут отсутствовать, при этом обследование выявляет повреждения связок и/или сосудисто-нервных образований.

Такие клинические наблюдения рассматривают как результат самопроизвольного вправления вывиха. Нестабильность в коленном суставе может быть следствием изолированного повреждения связочного аппарата или сочетаться с переломом проксимального метаэпифиза большеберцовой кости. Как правило, это краевой отрыв (переломовывих тип III по Moore) или перелом медиального мыщелка (переломовывих тип I по Moore).
Значительная нестабильность как минимум в двух плоскостях является основным диагностическим признаком. При поврежденной суставной капсуле гемартроз может отсутствовать. Со временем, тем не менее, в области сустава появляется припухлость. При поступлении больного с явными признаками острого повреждения дистального сосудисто-нервного комплекса следует всегда обращать внимание на наличие патологической подвижности в суставе. Как только диагноз установлен, вывих должен быть устранен в максимально короткие сроки. В большинстве случаев вправление достигается за счет тракции по оси с осторожным смещением голени в нужном направлении. Вправление проводят в отделении неотложной помощи.
Крайне важно как можно раньше исключить сопутствующее повреждение подколенной артерии, по разным данным, встречающегося в 13-34% случаев травматического вывиха голени. Полный разрыв артерии можно выявить сразу после травмы на основании клинических признаков ишемии стопы и голени. В то же время при неполном разрыве или травматическом натяжении сосуда с повреждением его интимы диагностика может вызывать затруднения.
Нарушенная целостность эндотелия в дальнейшем может стать причиной тромбоза и вторичной ишемии несмотря на изначальное отсутствие клинических признаков травмы сосуда. Частота ампутации конечности при бессимптомно протекающей тупой травме артерии в три раза выше, чем при полном разрыве сосуда, и составляет 15-20%. Поэтому во всех случаях вывиха голени целенаправленное выявление тупой травмы подколенной артерии является обязательным. Четкий алгоритм поиска помогает быстро и правильно поставить диагноз.
Любой дефицит пульса или полученные при допплерографии низкие показатели лодыжечно-плечевого индекса систолического давления (как до, так и после вправления), должны расцениваться как повреждение артериального сосуда. Такой же подход необходим в тех случаях, когда пульс на поврежденной конечности не определялся, а после вправления вывиха показатели пульса вернулись к нормальному значению.
Выявление травмы артерии, основанное исключительно на определении пульса, является не всегда точной. Чувствительность метода, как следует из опубликованных масштабных метаанализов, не превышает 79%.98 Выделяют пять абсолютно достоверных клинических признаков повреждения подколенной артерии, которые встречаются приблизительно в 2/3 всех случаев. К ним относятся:
— Струйное или пульсирующее кровотечение
— Наличие пульсирующей или увеличивающейся гематомы
— Слабый периферический пульс или его отсутствие
— Сосудистые шумы или пульсация в области подколенной ямки, свидетельствующие об артерио-венозной фистуле
— Клинические симптомы ишемии конечности
Если есть сомнения в целостности артерии, то в обязательном порядке проводится или ангиография (на операционном столе), или хирургическая ревизия, так как выжидательная тактика может привести к тяжелым последствиям.

Повреждения малоберцового или большеберцового нервов с двигательными и/или чувствительными расстройствами могут сочетаться с окклюзией артерии. Такие повреждения периферических нервов затрудняют диагностику ишемической боли, обусловленной окклюзией сосуда или острыми проявлениями подфасциального гипертензионного синдрома.
Оказание помощи при вывихе голени с повреждением подколенной артерии производится в операционной с участием сосудистого хирурга и травматолога. Необходимо соответствующее вправление вывиха с временной стабилизацией, обеспечиваемой наружной фиксацией. Простой наружный фиксатор может быть наложен очень быстро, что позволяет практически безотлагательно приступить к реконструкции магистрального сосуда. В качестве наружного фиксатора используется конструкция из двух саморезов, введенных в бедренную кость, и двух аналогичных стержней, установленных в большеберцовой кости, с перемычкой над передней поверхностью коленного сустава.
Конструкция легко регулируется и позволяет менять положение коленного сустава во время операции, что облегчает работу сосудистого хирурга. В послеоперационном периоде наружный фиксатор служит иммобилизирующей шиной, которая не сдавливает мягкие ткани и защищает сосудистый трансплантат. Что касается повреждений связочного аппарата, то большинство специалистов отдают предпочтение оперативному лечению в ранние сроки, но не в экстренном порядке. Хирургический доступ для восстановления целостности артерии должен выбираться сосудистым хирургом, но с учетом предстоящего оперативного вмешательства на связках, необходимо решить вопрос о последующем доступе, а также обсудить возможные риски и целесообразность совмещения операции с экстренной реконструкцией поврежденного сосуда.
Врачи-травматологи, занимающиеся такими относительно редкими повреждениями, могут организовать процесс лечения более эффективно, если будет разработан единый алгоритм оказания помощи при вывихах голени с сопутствующими повреждениями подколенной артерии. После оперативного восстановления проходимости артериального ствола желательно во всех случаях вскрыть все четыре фасциальных футляра, так как ишемически-реперфузионные повреждения могут спровоцировать вторичное развитие компартмент-синдрома.
Повреждения связок и менисков, не вызванные вывихом голени, могут встречаться как в составе множественной травмы, так и в виде изолированных повреждении. Типичные клинические проявления включают гемартроз, отечность, болевой синдром, локальную болезненность и ограничение движений в суставе. Обследованию коленного сустава на ранней стадии могут препятствовать расположенные в непосредственной близости переломы. В таких случаях выявление нестабильности, вызванной повреждением связочного аппарата, следует отложить до стабилизации переломов.
Повреждению связок нередко сопутствуют переломы бедра или большеберцовой кости, особенно их одновременный ипсилатеральный перелом (так называемое «флотирующее колено»). Невозможность пассивного разгибания голени свидетельствует о механической блокаде сустава, как правило, оторванным фрагментом мениска, тогда как нестабильность является признаком повреждения связок. Для сравнения необходимо исследовать оба коленных сустава, что позволяет учитывать биомеханические особенности пациента.
При напряженном гемартрозе сустав пунктируют в условиях стерильности. Аспирация содержимого уменьшает болевые ощущения. Более полное обследование может потребовать проведения артроскопии или МРТ Эти методы исследования позволяют дать более точную оценку повреждений связок и менисков, хотя необходимость в неотложном проведении возникает редко. Многие острые повреждения связочного аппарата можно лечить консервативными методами, но иногда для восстановления функций требуется проведение расширенной хирургической реконструкции. От точности поставленного диагноза зависит выбор способа лечения. Относительно редко встречающийся разрыв заднебокового связочного комплекса должен быть устранен в течение первых двух недель.
Изолированные разрывы внутренней боковой связки хорошо поддаются консервативному лечению с использованием шарнирного ортеза.
Оперативная реконструкция в более поздние сроки показана при разрывах крестообразных связок, кроме случаев их отрыва вместе с костным фрагментом, что имеет место при переломовывихах проксимального отдела большеберцовой кости (классификация Moore).
— Читать далее «Перелом проксимального отдела большеберцовой кости. Диагностика, лечение»
Оглавление темы «Травмы нижних конечностей»:
- Переломы проксимального отдела бедра. Диагностика, лечение
- Переломы шейки бедра. Диагностика, лечение
- Вертельные переломы бедра. Диагностика, лечение
- Переломы подвертельной зоны бедра. Диагностика, лечение
- Реабилитация больных при переломах проксимального отдела бедра. Рекомендации
- Переломы диафиза бедра. Диагностика, лечение
- Переломы дистального отдела бедра. Диагностика, лечение
- Переломы надколенника. Диагностика, лечение
- Вывихи в коленном суставе и повреждения связок. Диагностика, лечение
- Перелом проксимального отдела большеберцовой кости. Диагностика, лечение
Источник
