Переднелатеральный доступ к тазобедренному суставу
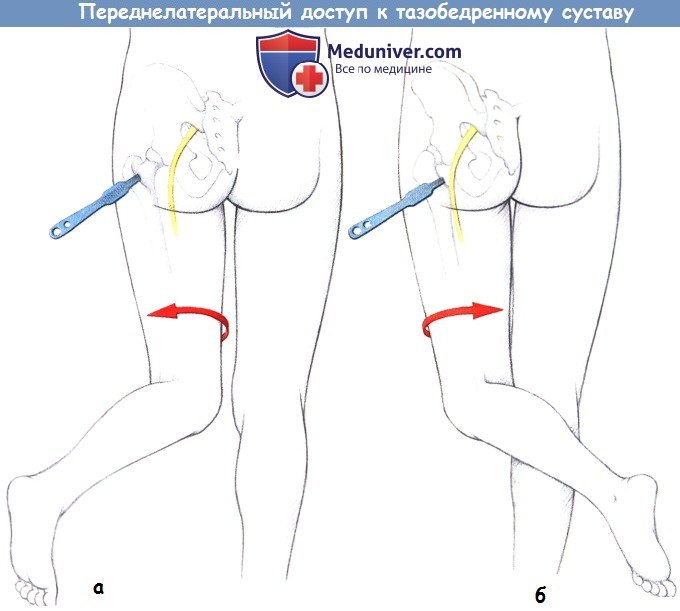
Техника переднелатерального доступа к тазобедренному суставу
а) Основные показания:
• Тотальное эндопротезирование
• Субтотальное эндопротезирование
• Переломы шейки бедра
• Эпифизиолиз головки бедра
• Остеотомии шейки бедра
б) Положение пациента и разрез для переднелатерального доступа к тазобедренному суставу. Пациента укладывают на спине с маленькой подушкой под ягодицами. Разрез кожи начинается примерно на 2-3 см ниже и на ширину ладони кзади от верхней передней ости и ведется в дистальном направлении по латеральной поверхности большого вертела.
Разрез выполняется несколько дугообразно с отклонением на несколько сантиметров в области большого вертела и далее по латеральной поверхности бедра в дистальном направлении. После рассечения подкожного слоя выделяется переход между напрягателем широкой фасции бедра и расположенной под ней ягодичной мускулатурой. Широкая фасция рассекается параллельно разрезу кожи в проксимальном направлении.
Разрез должен идти между мышечными долями напрягателя широкой фасции и большой ягодичной мышцы. После этого тупо разделяют пространства между ягодичной мускулатурой и напрягателем широкой фасции. Дорзальную часть фасции отводят назад ретрактором Хомана, вентральную крючком Лангенбека. На переднем крае средней ягодичной мышцы обычно находится сосудистый пучок, идущий к напрягателю широкой мышцы, его необходимо лигировать и пересечь.
Конечность сгибают и ротируют кнаружи, для выделения суставной сумки устанавливают крючки Хомана.
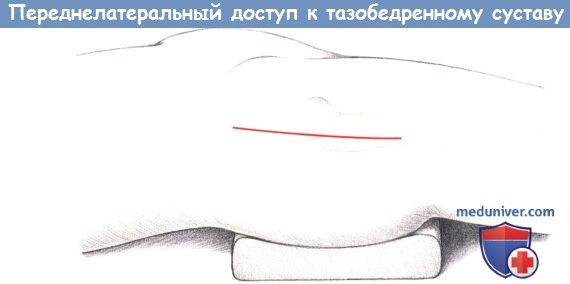
Переднелатеральный доступ к тазобедренному суставу.
Линия разреза.
в) Выделение суставной капсулы тазобедренного сустава. Распатором Кобба отделяют переднюю часть суставной капсулы от фасции и мышц. Вначале распатором выделяется слой между прямой головкой и передней стенкой вертлужной впадины. Здесь устанавливается широкий изогнутый ретрактор Хомана. После этого тем же инструментом отделяют слой между суставной капсулой и подвздошно-поясничной мышцей. Устанавливают острый ретрактор Хомана.
Сухожильное прикрепление средней и малой ягодичных мышц у большого вертела отсекается с дистальной стороны на коротком расстоянии до появления расположенной под ним капсулы. После выделения проксимальных порций сумки распатором в этом месте также устанавливается прямой ретрактор Хомана. Суставную сумку тазобедренного сустава можно открыть Т-образным разрезом. Теперь можно провести вывих головки в приведении и наружной ротации.
д) Ушивание раны. При закрытии раны важно восстановление отведенных средней и малой ягодичных мышц.
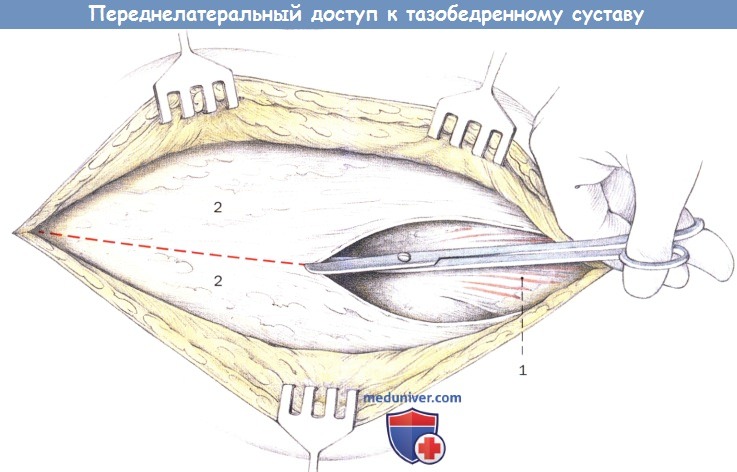
Разделение широкой фасции параллельно разрезу кожи между напрягателем широкой фасции и большой ягодичной фасцией.
1. Латеральная широкая мышца бедра
2. Широкая фасция (большеберцовый тракт)
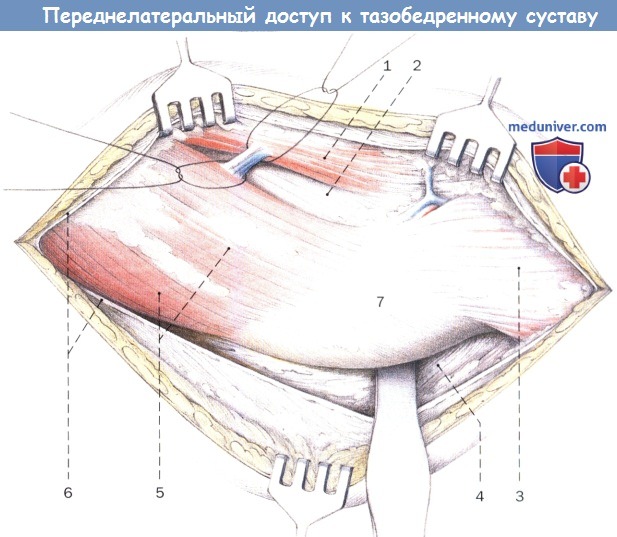
Широкая фасция отведена. Диссекция между напрягателем широкой фасции и средней ягодичной мышцей.
Расположенные здесь обычно сосудистые анастомозы лигируют или коагулируют.
1. Напрягатель широкой фасции
2. Малая ягодичная мышца
3. Латеральная широкая мышца бедра
4. Большая ягодичная мышца
5. Средняя ягодичная мышца
6. Широкая фасция
7. Большой вертел
е) Риски. Достаточно проксимально между средней ягодичной мышцей и напрягателем широкой фасции в поперечном направлении проходит ветвь верхнего ягодичного нерва,иннервирующего одноименную мышцу. В этом месте нерв может быть поврежден или пересечен во время операции, что повлияет на функцию напрягателя широкой фасции.
На рисунках ниже показано положение дорзального ретрактора Хомана и его расстояние до седалищного нерва. При дистальной установке и одновременной максимальной ротации конечности кнаружи нерв может быть поврежден.
На рисунке ниже показано положение ретрактора Хомана на переднем крае вертлужной впадины и его близость к нервно-сосудистому пучку. При чрезмерной тяге среднего, расположенного с вентральной стороны, ретрактора возникает опасность растяжения бедренного нерва, особенно если этот ретрактор введен не под мышцу, а установлен на мышцу кончиком. Неправильная установка этого ретрактора может вызвать также повреждения бедренной артерии или глубокой артерии бедра.
Слишком глубокое введение дистального ретрактора или установка на мышцу дистальнее сопряжены с риском повреждения медиальной огибающей бедренную кость артерии.
ж) Примечание. Свободный край средней ягодичной мышцы, особенно с проксимальной стороны, примыкает к напрягателю широкой фасции и даже соединяется с ней в направлении верхней передней подвздошной ости межмышечным апоневрозом. Примерно на уровне вертела обе мышцы вновь располагаются отдельно. Прямо перед большим вертелом находится угол между средней ягодичной мышцей, промежуточной широкой мышцей бедра и напрягателем широкой фасции, заполненный рыхлой соединительной тканью или жировой тканью. Эта область служит прямым доступом к проксимальной трети бедренной кости и к шейке бедра.
Частичное отслоение средней и малой ягодичных мышц от большого вертела не рекомендуется, чтобы не повредить ягодичные мышцы слишком сильной тягой крючка. Если адекватное выделение суставной капсулы тазобедренного сустава при таком доступе не достижимо, можно выполнить дополнительное рассечение ягодичных мышц у большого вертела или же, в редких случаях, остеотомию большого вертела (доступ по Charnley).
Выделение суставной капсулы тазобедренного сустава ретрактором по переднему краю вертлужной впадины, медиальнее прямой мышцы бедра облегчается отделением отражающей головки места присоединения прямой мышцы бедра.
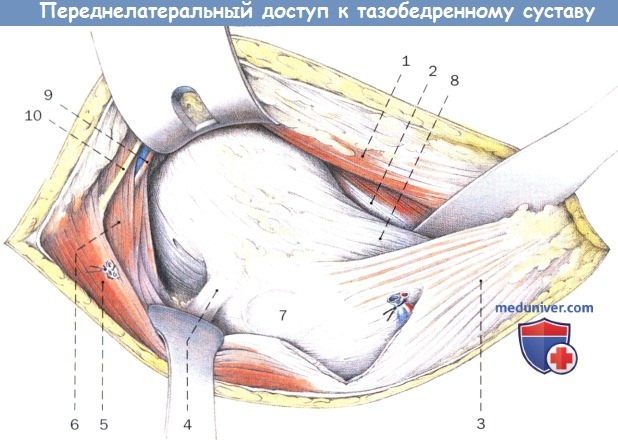
Выделение передней суставной капсулы тазобедренного сустава. Ретракторы Хомана установлены с вентральной, каудальной и краниальной стороны. Осторожно: верхний край доступа ограничен пересекающим его верхним ягодичным нервом.
1. Прямая мышца бедра
2. Подвздошно-поясничная мышца
3. Латеральная головка четырехглавой мышцы
4. Грушевидная мышца
5. Средняя ягодичная мышца
6. Малая ягодичная мышца
7. Сумка большого вертела
8. Подвздошно-бедренная связка
9. Верхние ягодичные сосуды
10. Верхний ягодичный нерв
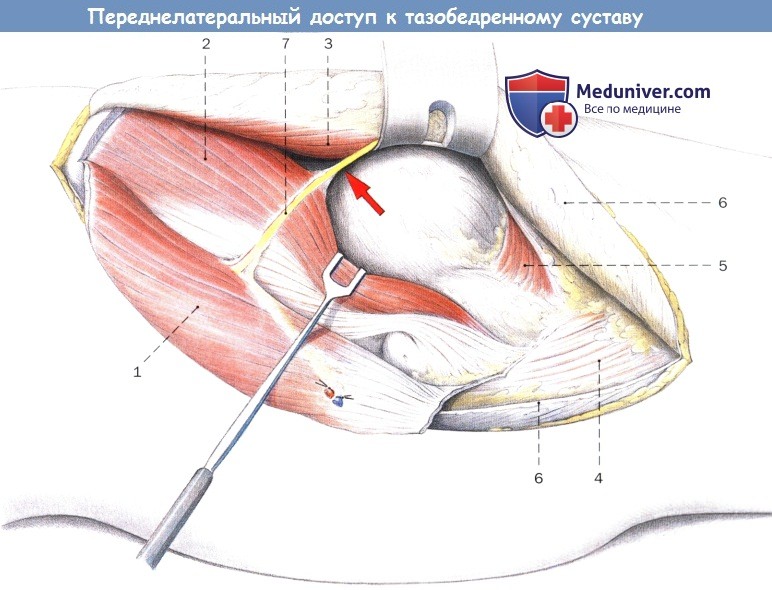
Средняя ягодичная мышца отделена и отведена от большого вертела, чтобы показать ход верхнего ягодичного нерва.
Красной стрелкой указано место, где нерв может быть поврежден во время операции.
1. Средняя ягодичная мышца
2. Малая ягодичная мышца
3. Напрягатель широкой фасции
4. Латеральная широкая мышца бедра
5. Промежуточная широкая мышца бедра
6. Верхний ягодичный нерв

а — Схематическое изображение положения дорзального ретрактора Хомана относительно седалищного нерва при ротации конечности кнутри.
б — Схематическое изображение положения дорзального ретрактора Хомана относительно седалищного нерва при ротации конечности кнаружи: при близком расположении ретрактора нерв может быть поврежден.

Расположение двух вентральных и дистального ретракторов Хомана при передне-боковом выделении суставной капсулы тазобедренного сустава.
Осторожно: риск повреждения бедренного нерва при перерастяжении и вероятность повреждения бедренной артерии и глубокой артерии бедра.
При слишком глубоком положении ретракторов может быть повреждена латеральная артерия огибающая бедренную кость.
1. Подвздошная мышца
2. Большая поясничная мышца
3. Подвздошно-поясничная мышца
4. Малая поясничная мышца
5. Паховая связка
6. Подвздошно-лобковая дуга
7. Наружная подвздошная артерия
8. Бедренная артерия
9. Глубокая артерия бедра
10. Латеральная артерия огибающая бедренную кость
11. Медиальная артерия огибающая бедренную кость
12. Бедренный нерв
— Читайте далее «Техника малоинвазивного переднелатерального доступа к тазобедренному суставу»
Оглавление темы «Оперативные доступы к тазобедренному суставу.»:
- Техника переднего доступа по Stoppa к вертлужной впадине
- Техника подвздошного доступа по Judet
- Техника доступа по Judet к вертлужной впадине (тазобедренному суставу)
- Техника дорзального доступа по Ganz с трохантеоростеотомией к тазобедренному суставу
- Техника заднего малоинвазивного доступа к тазобедренному суставу
- Техника трансглютеального доступа по Bauer к тазобедренному суставу
- Техника малоинвазивного трансглютеального доступа к тазобедренному суставу
- Техника переднелатерального доступа к тазобедренному суставу
- Техника малоинвазивного переднелатерального доступа к тазобедренному суставу
- Техника переднего доступа к тазобедренному суставу
Источник
Техника малоинвазивного переднелатерального доступа к тазобедренному суставу
а) Основные показания:
• Тотальное эндопротезирование
• Субтотальное эндопротезирование
• Хирургия вертлужной губы
• Удаление остеофита
• Переломы шейки бедра
• Эпифизиолиз головки бедра
• Синовэктомия
• Остеотомии шейки бедра
б) Положение пациента и разрез малоинвазивного переднелатерального доступа к тазобедренному суставу. Пациент лежит на спине. На вытянутой конечности пальпируется безымянный бугорок над большим вертелом. Как правило, он находится на высоте нижней границы вертлужной впадины. Разрез кожи начинается на 3 см вентральнее и 4-5 см проксимальнее бугорка с восхождением под острым углом 10-15° в дистальном направления. Длина разреза 6-10 см.
После разделения подкожного слоя параллельно разрезу кожи становится виден переход между большеберцовым трактом и напрягателем широкой мышцы. Примерно на 1 см дорзальнее перехода рассекают большеберцовый тракт параллельно направлению разреза кожи. Обычно на 1-2 см проксимальнее дистального полюса раны имеется сосуд, перфорирующий большеберцовый тракт в области перехода к напрягателю широкой мышцы.

Минимально инвазивный переднелатеральный доступ. Положение пациента и разрез.
в) Выделение суставной капсулы тазобедренного сустава. В дистальной части доступа после отделения большеберцового тракта от средней ягодичной мышцы выделяется подкожный жировой слой, заполняющий пространство между средней ягодичной мышцей и суставной капсулой. Его раздвигают зажимом поперек разреза. Примерно в середине доступа обычно имеется маленький сосудистый пучок, проходящий через этот слой от средней ягодичной мышцы к напрягателю широкой мышцы; его следует коагулировать или лигировать и пересечь.
Распатором Кобба высвобождается латеральный край суставной капсулой. Здесь часто выделяется латеральная артерия огибающая бедренную кость. При эндопротезировании ее коагулируют, в противном случае оставляют. Изогнутый гибкий ретрактор Хомана устанавливается на верхней медиальной границе шейки бедра, второй также изогнутый гибкий крючок у верхней латеральной границы. С вентральной стороны мягкие ткани защищаются крючком Лангебека. В качестве альтернативы можно поставить третий изогнутый крючок Хомана прямо на краю вертлужной впадины.
По выбору устанавливается крючок Хомана на нижнюю границу шейки бедра.
Для максимально рассабления ягодичных мышц у большого вертела конечность слегка отводят. После этого остро иссекают оставшиеся интактные части описанного жирового слоя до места прикрепления ягодичных мышц у большого вертела.
Суставную сумку рассекают L-образно (правое бедро) или Г-образно (левое бедро). Разрез ведется от верхнего края вертлужной впадины до латерального края шейки бедра и оттуда продолжается в дистальном направлении. Тем самым от бедра отделяется полное переднее прикрепление сумки.
Конечность сгибают примерно на 20°, чем расслабляется вентральная часть сумки. После этого передний ретрактор вставляется под переднюю капсулу на переднем крае вертлужной впадины. При подъеме выделяются дистальные сращения суставной капсулы с калькаром бедренной кости.
Теперь суставную капсулу, если это требуется для выделения, мобилизуют распатором Кобба как можно далее дистально в направлении малого вертела под визуальным контролем.
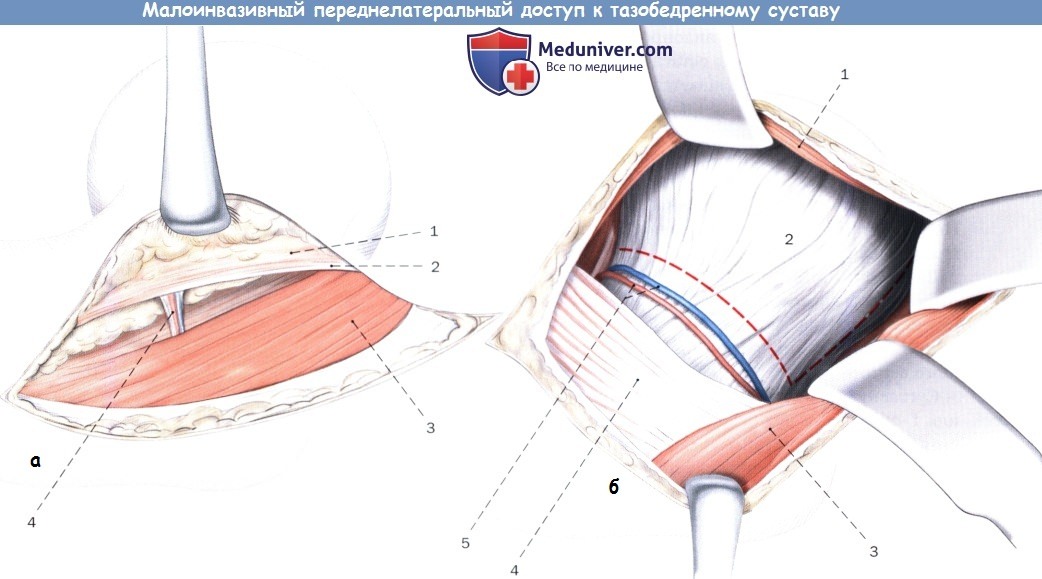
а — Рассечение широкой фасции примерно на 1 см дорзальнее напрягателя широкой фасции параллельно ходу мышцы.
1. Напрягатель широкой фасции
2. Широкая фасция
3. Средняя ягодичная мышца
4. Проходящий обычно между средней ягодичной мышцей и напрягателем широкой фасции сосудистый пучок в средней части доступа
б — Выделение латеральной и краниальной порций суставной сумки тазобедренного сустава. Крючки Хомана устанавливаются с вентральной и краниальной сторон. С их помощью выполняется осторожная ретракция напрягателя широкой мышцы и средней ягодичной артерии. Выполняется лигирование или электрокоагуляция, как правило, имеющихся здесь мелких сосудов.
1. Напрягатель широкой фасции
2. Суставная сумка тазобедренного сустава
3. Средняя ягодичная мышца
4. Латеральная широкая мышца бедра
5. Латеральные сосуды огибающие бедренную кость
д) Анатомия. Этот доступ потенциально затрагивает множество мелких сосудов, которые по выбору нужно защищать или же коагулировать или пересекать. На это следует обращать внимание, в том числе и во избежание последующего кровотечения. Имеются ввиду следующие сосуды:
• Ветви верхней ягодичной артерии и вены выходят из переднего края средней ягодичной мышцы, пересекают межмышечный промежуток Watson-Jones и проходят к напрягателю широкой фасции бедра.
• Латеральная артерия, огибающая бедренную кость, из дистальных отделов идет в вентральном направлении по латеральному краю шейки бедра.
• Медиальная артерия, огибающая бедренную кость, проходит над нижней суставной сумкой и отклоняется затем в краниальном направлении, проходя с дорзальной стороны вдоль латеральной шейки бедра. Анастомозирует с латеральной огибающей бедренную кость артерией кра-ниальнее латеральной поврехности шейки бедра.
• Восходящая ветвь латеральной артерии, огибающей бедренную кость, идет в переднелатеральном направлении в проксимальной порции латеральной широкой мышцы бедра.
• Глубокая артерия бедра расположена дистальнее нижней границы сустава, от нее отходят медиальная и латеральная артерии, огибающие бедренную кость.
• Поверхностная артерия, огибающая подвздошную кость, расположена у верхней границы вертлужной впадины.
• Нижняя ветвь верхней ягодичной артерии расположена примерно на 3 см выше верхушки большого вертела в мышце.

а — L-образное рассечение суставной капсулы тазобедренного сустава.
б — Введение крючка Хомана в передний край вертлужной впадины. Конечность согнута примерно на 20°.
Поднадкостничная диссекция суставной капсулы в дистальном направлении до малого вертела выполняется распатором Кобба.
Локализация двойной остеотомии при плановом удалении головки бедра.
е) Ушивание раны. При закрытии раны с сохранением суставной сумки возможен адаптирующий шов краниального разреза. Закрытие фасции выполняется рассасывающимися узловыми швами, оберегая напрягатель широкой фасции.
ж) Риски. Слишком сильное давление вентрального крючка на напрягатель широкой фасции может вызвать повреждение мышцы. При слишком сильной тяге крючка может повреждаться верхний ягодичный нерв.
Поверхностное повреждение ягодичных мышц возможно при чрезмерной тяге крючка или применении крючков Хомана с относительно острыми краями.
з) Примечание. При плановом эндопротезировании область большого вертела располагается примерно на 5 см проксимальнее оси операционного стола, где могут быть опущены дистальные части стола. При дисплазиях или coxa vara может потребоваться разрез кожи, начинающийся дистальнее безымянного бугорка. Это расстояние определяют по рентгеновскому снимку.
Для предотвращения повреждений ягодичных мышц и напрягателя широкой фасции у пациентов с выраженной мускулатурой или при крупных костях возможно расширение доступа в проксимальном и дистальном направлениях. Это выполнимо также в комбинации с отслоением дистальных порций средней и малой ягодичных мышц, как при классическом переднелатеральном доступе. Суставную сумку можно резецировать и в виде перевернутого Т.
При использовании доступа для эндопротезирования тазобедренного сустава рекомендуется двойная остеотомия. Последовательно удаляют образовавшийся таким образом костный медальон и остаток головки бедра. Вывих бедра не проводится, так как в этом случае происходит перерастяжение ягодичных мышц.
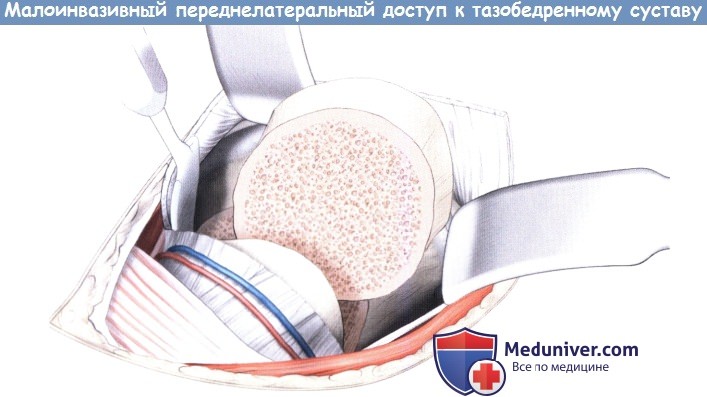
Двойная остеотомия шейки бедренной кости с удалением участка шейки при эндопротезировании.
Оставшуюся головку можно будет легко удалить.
— Читайте далее «Техника переднего доступа к тазобедренному суставу»
Оглавление темы «Оперативные доступы к тазобедренному суставу.»:
- Техника переднего доступа по Stoppa к вертлужной впадине
- Техника подвздошного доступа по Judet
- Техника доступа по Judet к вертлужной впадине (тазобедренному суставу)
- Техника дорзального доступа по Ganz с трохантеоростеотомией к тазобедренному суставу
- Техника заднего малоинвазивного доступа к тазобедренному суставу
- Техника трансглютеального доступа по Bauer к тазобедренному суставу
- Техника малоинвазивного трансглютеального доступа к тазобедренному суставу
- Техника переднелатерального доступа к тазобедренному суставу
- Техника малоинвазивного переднелатерального доступа к тазобедренному суставу
- Техника переднего доступа к тазобедренному суставу
Источник
International Orthopaedic (SICOT) (2007) 31:597-603
Prospective and comparative study of the anterolateral mini-invasive approach versus minimally invasive posteior approach for primary total hip replacement.
J.M. Lafosse, P. Chiron, F. Molinier, H. Bensafi, J. Puget
С тех пор, как малоинвазивный метод полного эндопротезирования тазобедренного сустава был внедрен в практику, интерес к нему со стороны и врачей, и пациентов с годами не ослабевает. Мы предлагаем результаты сравнительного анализа переднебокового (ALMI, 35 случаев первичного протезирования) и заднего (MIP, 43 случая) доступов при малоинвазивном методе протезирования тазобедренного сустава. Пациенты в группах — мужчины и женщины — не различались по возрасту и индексу массы тела, критериям классификации Charnley, диагнозу и предоперационным показателям.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Предоперационные критерии Харриса были значительно ниже у пациентов в группе ALMI, в то время как операция в этой группе была продолжительнее и кровопотери больше. Осложнения при операции также случались чаще при переднебоковом доступе. Так, например, были отмечены четыре трещины большого вертела, одна трещина калькара, три неудачно выбранных направления установки импланта по сравнению с одним случаем перелома бедренной кости при заднем доступе. Остальные постоперационные показатели (размещение протеза, послеоперационное обезболивание, продолжительность пребывания в клинике, условия выписки больных) были сравнимы, как и результаты на раннем этапе наблюдения. В течение 6 месяцев не было отмечено ни одного случая осложнения. При переднебоковом варианте доступ осуществляется через внутримышечное пространство между широкой фасцией и средне-ягодичной мышцей. Такой метод оставляет неповрежденной отводящую мышцу (абдуктор), заднюю капсулу и короткие внешние ротаторы. Ранние послеоперационные результаты оценивались как отличные. За счет того, что при малоинвазивном доступе мышцы не повреждаются, значительно сокращается период реабилитации и уменьшается вероятность осложнений.
Резюме
Для ряда специалистов вопрос о преимуществах малоинвазивного доступа при полном эндопротезировании тазобедренного сустава остается открытым. К настоящему времени разработаны несколько вариантов: задний малоинвазивный доступ [12], передний малоинвазивный доступ [14, 23], переднебоковой [3, 5, 13] и метод двух разрезов [4]. Первые результаты применения малоинвазивного доступа были весьма оптимистичны, однако этот метод применяли на пациентах без особых сопутствующих патологий, без избыточного веса и без особенностей строения тела. Не во всех случаях подтверждались преимущества малоинвазивного метода с применением заднего или прямого бокового доступа в сравнении с традиционным подходом. Некоторые авторы отмечали, что единственным преимуществом малоинвазивного метода при явных технических сложностях операции является маленький шрам. В некоторых публикациях даже сообщалось об осложнениях после операции.
Рис.2 Мини-инвазивный метод с задне-боковым доступом.
Для ряда авторов идея малоинвазивного доступа подразумевает особое отношение ко всем внутрисуставным структурам, и до недавнего времени только два метода, с прямым передним доступом и переднебоковым доступом, которые были описаны Bertin и Rottinger [5], и полностью соответствовали этой концепции. Мини-инвазивный метод с задним доступом требует рассечения коротких внешних ротаторов [8, 12]. При осуществлении прямого заднего малоинвазивного доступа внешняя треть сухожилия средней ягодичной мышцы должна быть отделена от большого вертела. Что касается доступа с двумя сечениями, Mardones [16] показал, что при таком доступе повреждается средняя ягодичная мышца и/или внешние короткие ротаторы.
До настоящего времени не было опубликовано ни одного серьезного сравнительного исследования разных доступов при малоинвазивном методе эндопротезирования, в частности не анализировались преимущества и недостатки переднебокового доступа, так называемого модифицированного метода Уотсона-Джонса (Watson-Jones). Этот метод предполагает использование внутримышечного пространства между широкой фасцией и средне-ягодичной мышцей. При использовании этого метода достигаются наилучшие результаты, поскольку средняя и малая ягодичные мышцы остаются неповрежденными, равно как и части заднего сухожилия и капсулы [20], и в итоге сокращается период реабилитации и восстановление двигательной функции конечности.
В публикации предложен сравнительный анализ ранне-срочных результатов малоинвазивного полного эндопротезирования тазобедренного сустава при переднебоковом (ALMI) [5] и заднем (MIP) [8] доступе.
Импланты и ход операции
Во всех случаях описывается первичное эндопротезирование. Не происходило дискриминации пациентов по весу, росту или индексу массы тела. Единственными критериями, по которым некоторые случаи были исключены, это значительные отклонения в строении тела или те случаи, когда требовалось удаление хирургического материала (переломы шейки бедра, переломы вертлужной впадины, остеотомия и прочее).
Все пациенты были поделены на две группы: постоянную и последовательную. Все пациенты были прооперированы одним хирургом. Группу с переднебоковым доступом составляли 35 пациентов (21 мужчина и 14 женщин). Техника операции описана Bertin и Rottinger [5]. Были использованы гидроксиапатитные бесцементные (в одном случае — с цементированием) бедренные стержни Omnicase (Zimmer, Centerpulse), соединенные с большой головкой Metasul и бесцементные вертлужные чашки Durom (Zimmer, Centerpulse). Вторую группу составляли 43 пациента (28 мужчин и 15 женщин), прооперированные с использованием заднего доступа [8]. Техника операции не отличалась от предыдущей, и всем пациентам установили вертлужную чашку Shuster (Zimmer, Centerpulse) и бесцементные бедренные компоненты с гидроксиапатитным покрытием Omnicase (Zimmer, Centerpulse), изогнутые в сагиттальной плоскости. Все пациенты после операции получили одинаковую программу реабилитации: ортезы не использовались, и пациенты начинали ходить на следующий день после операции (Д1), а с полной нагрузкой на второй день (Д2).
Во обеих группах показанием к операции был или артроз, или остеонекроз. Пациенты в группах не различались по возрасту, весу, росту, полу, диагнозу или предоперационным показателям (Postel и Merle d’Abigne, WOMAC показатели остеоартрита), индексу Charnley. Различия были только по модифицированным критериям Харриса [15], которые были хуже в группе переднебокового доступа. Все данные клинических наблюдений приведены в Таблице 1.
Ход операции
Фиксировался весь ход операции, возможные осложнения, период пребывания в стационаре, условия выписки, а также биохимические показатели пациентов до и после операции: уровень гемоглобина и гематокрит, количество перелитых эритроцитов, общие потери крови.
В первые 5 дней после операции болевой синдром купировали анальгетиками на базе морфина.
Оценку первых клинических результатов проводили в виде анкетирования, по которому интенсивность боли и удовлетворенность результатами оценивались по цифровой оценочной шкале NRS от 0 до 10 пунктов, двигательная функция по шкале WOMAC (оценка тяжести остеоартроза) или по модифицированной шкале Харриса.
Всем пациентам сразу после операции проводили переднебоковое рентгеновское обследование таза на предмет возможных осложнений в ходе операции, а также постоперационное рентгеновское обследование (снимок в положении лежа на спине, переднебоковой вид таза и боковой вид бедра). Таким образом проверялись правильное положение установленного протеза, угол отведения и центрирование вертлужной чашки по методу Pierchon [21] (считается, что положение хорошее если измеренное значение отклоняется от теоретического на 5 мм, удовлетворительное, если на 5-10 мм и неудовлетворительное, если более 10 мм).
Все анализы и замеры были выполнены одним специалистом. Статистический анализ проведен с использованием Statview. Для расчета статистических отклонений использовали двусторонний t-критерий Стьюдента, когда распределение признавалось нормальным. Когда отклонение было больше допустимого, использовали тест Wilcoxon. Статистические отклонения между двумя группами рассчитывали на основании двух-выборочного t-критерия Стьюдента или U-критерия Mанна-Уитни. Вероятность ошибки в установке импланта.
Результаты
Все данные по результатам операций приведены в Таблице 2.
- При переднебоковом доступе операция была более продолжительна, время составляло в среднем 80 мин по сравнению с 70 мин при заднем доступе. До- и постоперационные биохимические показатели были сравнимы в двух группах. Общие кровопотери при заднем доступе составили в среднем 450 мл по сравнению с 540 мл при переднебоковом доступе.
- Размещение имплантов было признано удовлетворительным в обеих группах. Угол отведения чашки был значительно больше при переднелатеральном доступе. Разница в длине ног также варьировалась в одних и тех же пределах по обеим группам. Следует отметить, что в группе заднебокового доступа были два пациента, у которых разница в длине ног после операции составляла 25 и 33 мм соответственно. Длину ног затем корректировали с помощью артропластики, и результаты были признаны удовлетворительными.
- Операция эндопротезирования с переднебоковым доступом сопровождалась более частыми осложнениями по сравнению с протезированием с задним доступом. Так, были отмечены 4 случая переломов большого вертела, три неудачных способа размещения протеза (которые потом были скорректированы) и один перелом калькара, что привело к необходимости в ходе операции заменить бесцементный протез на протез с цементированием. Бедренные стержни протезов Omnicase (Zimmer, Centerpulse) поставляются в обоих вариантах: бесцементном и с цементированием, и методы установки, включая оборудование и инструментарий, идентичны. В одном случае, когда вертлужный компонент был вставлен неправильно, потребовалась повторная операция. В группе пациентов, у которых протезирование осуществлялось при заднем доступе, был отмечен только один случай перелома у женщины с остеотомией искривления в анамнезе.
- В постоперационный период в группе с переднебоковым доступом были отмечены три гематомы и повторная операция на 5-ый день у пациента со смещением вертлужного компонента протеза при восстановлении полной нагрузки на конечность. В группе с задним доступом были отмечены четыре гематомы и один случай тромбоза без осложнений. Ни в одной, ни в другой группе не было отмечено ни одного случая развития инфекции. Развитие болевого синдрома и его купирование, период пребывания в клинике и условия выписки пациентов были идентичны в обеих группах.
- Касательно результатов по восстановление двигательной функции конечностей, также не было отмечено существенной разницы по истечении 6 недель, 3 и 6 месяцев. По истечении 6 месяцев треть пациентов сохраняла при ходьбе легкую хромоту; 4 пациентам из 35 (группа с переднебоковым доступом) требовалась при ходьбе помощь, в то время, как только один пациент из 43 (группа с задним доступом) не мог передвигаться самостоятельно. Резюмируя, все пациенты в обеих группах были удовлетворены результатами операции. Постоперационные показатели представлены в Таблице 3.
Обсуждение
Несмотря на то, что интерес к малоинвазивному эндопротезированию растет, существует сравнительно небольшое количество публикаций, посвященных сравнительному анализу разных доступов, включая широко применяемый переднебоковой доступ по методу Bertin и Rottinger [7, 19]. В данной работе приводится сравнительный анализ заднего и переднебокового доступа при малоинвазивном эндопротезировании тазобедренного сустава, выполненного одним хирургом. Оценка результатов операции была проведена независимым экспертом. Для оценки результатов использовали специальные опросники с цифровыми шкалами.
При выполнении протезирования по методу Bertin и Rottinger [5] доступ осуществляется через межмышечное пространство между напрягателем широкой фасции и средне-ягодичной мышцей. При таком доступе теоретически результаты должны быть идеальными, поскольку все мышцы остаются неповрежденными: отводящие мышцы (средний и малый глутеус), широкая фасция и короткие внешние ротаторы. По Jerosch [13] в ходе операции пациент лежит на спине. Проход в операционное поле осуществляется между волокнами напрягателя широкой фасции. Бедро дислоцировали тракцией, приведением к средней линии тела и внешним вращением. Наш опыт показывает, что передняя дислокация бедра сопряжена с определенными трудностями и требует усилий, иногда связанных с риском повреждения тканей. Однако авторы не сообщали о переломах или трещинах в ходе операции [13].
В нашем случае операция также обходилась без переломов, поскольку была возможность отсечь головку бедра in situ перед дислокацией. Тем не менее, мы отметили гораздо более высокий риск осложнений при переднебоковом доступе по сравнению с задним. Переход от заднего доступа к переднебоковому означает новую кривую обучения: выполнение протезирования с переднебоковым доступом требует от хирурга более высокой квалификации. Это связано с нанесением новых ориентиров и сужением пространства для маневра. При недостаточной квалификации и опыте хирурга возможен риск осложнений, таких как перелом/трещина большого вертела, который чаще случается у пациентов с остеопенией или плохо действующим бедренным суставом. Однако в нашем исследовании в двух случаях из 35 пришлось провести повторную операцию из-за смещения бесцементной вертлужной чашки при большой головке. Amstutz [1] в своей работе также отмечал, что при полном протезировании тазобедренного сустава традиционным методом с использованием заднего доступа в случае крупных головок иногда требуется повторная операция. При переднебоковом доступе смещения и повторной операции удается избежать из-за использования иного типа протеза.
Кровопотери были заметно меньше при заднем малоинвазивном доступе, и это объясняется менее длительным ходом операции и эффективным наложением лигатуры на среднюю огибающую бедренную артерию [8]. Некоторые мышечные волокна напрягателя широкой фасции могут быть повреждены циркулярной пилой при рассечении шейки бедра, что вызывает значительное постоперационное кровотечении.
Раннесрочные клинические результаты (наблюдение в течение 12 месяцев) при малоинвазивном переднебоковом доступе были так же удовлетворительны, как и при заднем доступе, соответствовали 90/100 пунктам по шкале Харриса и не отличались от результатов, опубликованных прежде [13]. Сравнение результатов эндопротезирования тазобедренного сустава малоинвазивным задним доступом со стандартным методом протезирования опубликовано в следующих источниках [7, 18, 19, 24]. Авторы отмечают небольшие кровопотери, редкие случаи переливания крови, ускоренный период реабилитации при заднем малоинвазивном доступе по сравнению со стандартным методом, лучшие результаты по шкале Харриса в течение трех месяцев [11] и исчезновение или редкие случаи хромоты в первые полгода после операции [7, 22]. Все авторы отмечают, что вероятность постоперационных или периоперационных осложнений не увеличивалась при малоинвазивном доступе по сравнению со стандартным методом.
При прямом переднем малоинвазивном доступе проход в операционное поле осуществляется через межмышечное пространство. Этот доступ считается наиболее предпочтительным и используются рядом хирургов, хотя и не имеет широкого распространения, поскольку требует специального ортопедического стола для размещения ноги и позиционирования бедра так, чтобы избежать дополнительн ых разрезов для доступа к вертлужной впадине, как это делается, например, методом двойного разреза. Метод двойного разреза, получивший распространение после того, как его внедрил в практику Berger [4], имеет свои преимущества, в частности позволяет контролировать правильность установки протеза и длину конечности в процессе операции. Однако этот метод имеет свои ограничения: например, длинную кривую обучения, высокую вероятность осложнений, невозможность установки цементных протезов и значительные повреждения мышц (средней ягодичной и коротких внешних ротаторов) по сравнению задним малоинвазивным доступом.
Заключение и выводы
Малоинвазивный метод эндопротезирования с передним доступом требует более высокой квалификации и может применяться хир?
