Отрыв костного фрагмента коленного сустава
Повреждения передней крестообразной связки (ПКС)
ПКС чаще других связок коленного сустава подвергается разрывам.
Полные или частичные разрывы самой связки в 90% происходят с проксимальной (феморальной) стороны. Большинство их вначале интерстициальные. Реже наблюдаются отрывы связки с костным фрагментом от места её прикрепления на большеберцовой кости (отрывные переломы). Последние обычно бывают у молодых пациентов.
Острый разрыв ПКС:
- отчетливо прервана или становится змеевидной,
- грубо вогнутым становится ее передний контур.
Косвенные признаки разрыва ПКС:
- неоднородность или отсутствие связки в её анатомическом положении в сагиттальной проекции в межмыщелковой ямке,
- волнистый или прерывистый контур связки,
- смещение большеберцовой и бедренной частей связки позволяют обнаружить её разрыв,
- увеличенная кривизна ЗКС.
Мелкие разрывы могут не изменять контуры ПКС, но приводят к нечеткости ее пучков. Более грубые разрывы изменяют и форму и ход связки, обусловливая её провисание кзади.
При полном разрыве связка может лежать горизонтально в межмыщелковой ямке. Однако полный разрыв может быть совместим с нормальным её положением, проявляясь только полным перерывом волокон с высоким сигналом за счёт отёка и кровоизлияния в месте перерыва.
Классической картиной в случае отрыва с костным или хрящевым фрагментом является напряженный суставной выпот с макроскопически видимым жиром на Т1ВИ.
Застарелые неполные разрывы ПКС могут обусловить потерю статики. Возможно диффузное негомогенное умеренное усиление сигнала в Т1 ВИ. Связка может иметь нечёткие края или не определяться. Иногда при разрыве значительной давности связка может выглядеть нормальной за счёт рубцов. При застарелом разрыве связка может вовсе не обнаруживаться артроскопически. Старый разрыв ПКС часто проявляется полным её отсутствием при МР-исследовании, она не выявляется в латеральном отделе межмыщелковой ямки.
Повреждения задней крестообразной связки (ЗКС)
Разрывы ЗКС обнаруживаются намного реже, чем ПКС.
ЗКС весьма прочная, редко встречаются полные её разрывы, а также отрывы на уровне прикрепления к большеберцовой или бедренной костям вместе с костными фрагментами. В большинстве случаев разрывы неполные и происходят в среднем отделе связки. В других случаях вовлекается прикрепление к большеберцовой кости, где могут быть отрывные переломы.
Механизм
- следствием воздействия на коленный сустав силы, направленной сзади, что приводит к заднему смещению большеберцовой кости,
— гиперэкстензионные повреждения.
Разрывы ЗКС могут быть изолированными, однако чаще сочетаются с другими серьёзными повреждениями сустава, включая разрыв заднелатерального участка капсулы и разрыв комплекса дугообразной связки.
Морфология
Часто отмечается локальное расширение связки, но разрывы не так напоминают патологическое образование, как разрывы ПКС.
При полном разрыве можно обнаружить промежуток, разделяющий связку. Связка при разрыве может иметь горбатый или S-образный вид.
При подострых разрывах могут обнаруживаться фокусы, характерные для кровоизлияний.
При застарелых разрывах с рубцами сигнал мало изменен и могут быть видны только легкие изменения контура или смещение большеберцовой кости.
Определяющим признаком может быть уменьшение интенсивности МР-сигнала от субхондрального слоя большеберцовой кости за счёт трабекулярного отёка.
Повреждения внутренней боковой связки
Вследствие нормального вальгусного положения колена внутренняя боковая связка более подвержена повреждениям, чем наружная.
Повреждения внутренней боковой связки делят на три клинические степени:
- I — разрыв небольшого количества глубоких капсулярпых волокон (растяжение). Связка выглядит при МРТ нормальной по толщине и очертаниям. Повышен МР-сигнал внутри связки за счёт отёка в Т2ВИ, но жидкость может и окутывать связку.
- II — разрыв до 50% волокон (неполный), изменённый МР-сигнал распространяется до поверхности связки. Повреждения II степени имеют черты и I и III степеней и менее точно характеризуются при МРТ.
- III — полный разрыв. При III степени повреждения имеется полный разрыв глубоких капсулярпых и поверхностных волокон. Проявляется перерывом связки, имеющей вид тёмной полосы с утолщением её проксимального и дистального отделов и змеевидно извитыми контурами. На Т2ВИ можно точно локализовать место разрыва.
Связка может отслаиваться от места её прикрепления к бедренной или большеберцовой кости. В этом случае кровоизлияние и отёк обнаруживаются медиальнее от связки.
Полные разрывы внутренней боковой связки чаще всего сопровождаются ушибами кости и трабекулярными микропереломами бедренной и большеберцовой костей. Разрывы ПКС также часто сочетаются с разрывами внутренней боковой связки и костными повреждениями.
Повреждения наружной боковой связки
Повреждения латеральных структур обнаруживаются реже, чем медиальных. Обычно возникают при тяжелой травме с варусным воздействием. Разрыв наружной боковой связки проявляется полным отсутствием или перерывом контуров. Характерен волнистый вид связки или локальные скопления жидкости.
Капсулярный разрыв можно обнаружить по скоплению жидкости в окружающих мягких тканях, чаще кнаружи от сустава в области подколенной мышцы и сухожилия.
Повреждения собственной связки надколенника
Пателлярный тендинит обычно развивается в области соединения связки с надколенником. Тендинит возникает в результате хронической нагрузки и является типичным для бегунов.
Повреждение сухожилий четырехглавой мышцы и связки надколенника, кроме травмы и хронической перегрузки, может быть вторичным поражением при системных заболеваниях (гиперпаратиреоз, подагра, ревматические болезни).
Для пателлярного тендинита характерны следующие изменения:
— утолщение более 7 мм связки на уровне нижнего края надколенника;
— повышение интенсивности МР-сигнала при любых импульсных последовательностях, чаще локализующееся в передней части проксимальных отделов связки;
— нечёткие края особенно позади утолщённой области;
— повышение интенсивности МР-сигнала от жировой подушки на Т1ВИ;
— одинаковая интенсивность МР-сигнала на Т2ВИ и на Т1ВИ при контрастировании в сочетании с болезнью Гоффы.
Полный разрыв собственной связки надколенника сопутствует извитой ход остаточных дистальных волокон и высокое расположение надколенника. Связка надколенника может иметь извитой вид также при наличии выпота в переднем завороте сустава и при разрыве ПКС, так как большеберцовая кость при смещении кпереди изменяет угол отхождения связки оттибиальной бугристости, изменяется и расстояние между бугристостью и надколенником.
Дистальный пателлярный тендинит отмечается при асептическом некрозе бугристости большеберцовой кости (болезнь Осгуда—Шлаттера). При МРТ определяется утолщение дистального отдела связки с нечеткостью контуров, имеющего повышенный МР-сигнал на Т2ВИ и при подавлении МР-сигнала от жира.
Повреждения удерживателя надколенника
Почти всегда отмечается полный или частичный разрыв внутреннего удерживателя надколенника.
Признаки:
- отёк удерживателя надколенника,
- удлинение удерживателя надколенника,
- подвывих надколенника.
Литература
- «АТЛАС МАГНИТНО-РЕЗОНАНСНАЯ ДИАГНОСТИКА ПОВРЕЖДЕНИЙ КОЛЕННОГО СУСТАВА» В.В.Чураянц, О.П.Филиппов, Москва 2006г.
Источник
Травмы поверхностных образований коленного сустава. Диагностика и лечение
Травматическая препателлярная невралгия. Как правило, при этом заболевании основная жалоба пациента — постоянные, ноющие боли над надколенником, которые усиливаются при малейшем давлении, например, одеждой. Заболевание обычно развивается после прямой травмы этой области с ушибом поверхностного препателлярного сосудисто-нервного пучка.
Со временем в результате повторных травм сосудисто-нервный пучок может подвергаться вторичному фиброзу. При пальпации больной ощущает локальную болезненность над серединой наружного края надколенника, в других отделах надколенника неприятных ощущений не отмечается. Большинству больных помогают инъекции смеси лидокаина и гидрокортизона.
Синдром жировой подушки. Жировая подушка, расположенная под сухожилием надколенника, может отекать, что вызывает припухлость тканей ниже надколенника и появление болей при разгибании. Возможной причиной этого заболевания считают предменструальную задержку жидкости.
Колено прыгуна. У больного обычно отмечается локальная болезненность у нижнего полюса надколенника, усиливающаяся при разгибании против сопротивления. Причиной развития этого заболевания считают локальный тендинит нижнего полюса надколенника. Рекомендуемое лечение включает салицилаты и изометрические упражнения для четырехглавой мышцы бедра.
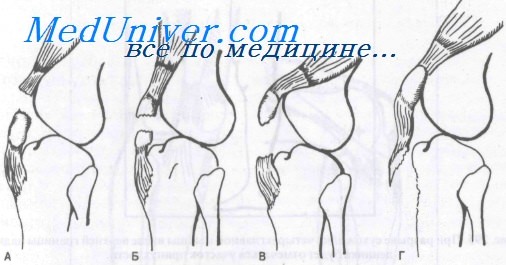
А. Разрыв сухожилия четырехглавой мышцы бедра.
Б. Перелом надколенника.
В. Разрыв сухожилия надколенника.
Г. Отрыв бугристости большеберцовой кости.
Повреждения разгибательного аппарата бедра в области коленного сустава
Существует четыре вида разрыва разгибательного аппарата бедра: разрыв сухожилия четырехглавой мышцы, перелом надколенника, разрыв сухожилия надколенника и отрыв бугристости большеберцовой кости. Факторы, предрасполагающие к этому повреждению, включают кальцификацию сухожилия, артрит, коллагенозы, жировую дегенерацию сухожилия и метаболические расстройства.
Разрыв сухожилия четырехглавой мышцы часто происходит у пожилых, в то время как разрыв сухожилия надколенника, хотя и редко, бывает у молодых спортсменов с закрывшимся апофизом бугристости большеберцовой кости.

При разрыве сухожилия четырехглавной мышцы выше верхней границы надколенника будет отмечаться участок припухлости
Механизм поверждения может быть как прямым, так и непрямым. Прямой механизм встречается реже и является результатом сильного удара по напряженному сухожилию четырехглавой мышцы. Чаще наблюдается непрямой механизм, возникающий при насильственном сгибании в коленном суставе при сокращенной четырехглавой мышце, например, когда индивид, идя вниз по лестнице, спотыкается или оступается с края тротуара.
Клиническая картина разрыва разгибательного аппарата характеризуется, как правило, внезапным появлением опухоли в области коленного сустава с очень сильной болью. После острого разрыва боль уменьшается. При обследовании следует оценить положение надколенника. Смещение надколенника вниз, кровоизлияние и припухлость проксимальнее места повреждения указывают на разрыв четырехглавой мышцы.
Смещение надколенника в проксимальную сторону, болезненность и припухлость по его нижнему полюсу указывают на разрыв сухожилия надколенника. В обоих случаях больной может иметь интактное, «активное» разгибание, но оно будет очень слабым по сравнению с неповрежденной конечностью. Разрыв сухожилия четырехглавой мышцы приведет к появлению припухлости выше надколенника.

Наиболее важным для диагноза показателем при клиническом обследовании больного с разрывом разгибательного механизма является потеря способности к активному разгибанию голени или невозможность удержать выпрямленную разогнутую ногу против силы тяжести. При частичных разрывах у пациента может сохраняться активное разгибание, но, как указывалось выше, оно значительно ослаблено; 38% этих больных при первичном обследовании ставится ошибочный диагноз. При раннем начале лечения с ушиванием разорванных концов и гипсовой иммобилизацией результаты хорошие.
Застарелый разрыв обычно проявляется наличием опухоли в области коленного сустава и неспособностью пациента подниматься по лестнице без опоры.
Рентгенологическое исследование этих повреждений может оказаться высокоинформативным. Смещение надколенника вниз и отрыв костного фрагмента от его верхнего полюса указывают на разрыв сухожилия четырехглавой мышцы бедра. Смещение вверх и отрыв костного фрагмента надколенника от нижнего полюса указывают на разрыв его сухожилия. При небольших смещениях надколенника диагностике могут помочь снимки в сравнительных проекциях.
Лечение частичных разрывов сухожилия четырехглавой мышцы включает срочное направление к ортопеду для наложения длинной циркулярной гипсовой повязки с коленным суставом в положении разгибания на 6 нед. Частичный или полный разрыв сухожилия надколенника, отрывной перелом надколенника и полный разрыв сухожилия четырехглавой мышцы лучше всего оперировать в ранние сроки, хотя некоторые авторы рекомендуют консервативный метод.
Повреждение двуглавой мышцы и внутреннего сгибателя бедра
Внутренние сгибатели (или аддукторы), включающие тонкую, портняжную и полусухожильные мышцы, прикрепляются к большеберцо-вой кости посредством «гусиной лапки». Кроме того, полуперепончатая мышца прикрепляется к внутренней и задней поверхностям коленного сустава. Сухожилие двуглавой мышцы прикрепляется к головке малоберцовой кости и наружной коллатеральной связке.
Внезапное сокращение против сопротивления, например при беге или прыжке, может привести к растяжению или разрыву этих мышц или их сухожилий.
Лечение этих повреждений требует покоя для предотвращения оссификации мышц или сухожилий. Растяжение средней степени тяжести характеризуется частичными надрывами волокон и проявляется болью и кровотечением. Это повреждение требует 3—4 нед иммобилизации, возможно, с наложением задней гипсовой лонгеты и применением анальгетиков и тепла (через 48 ч после травмы).
Полный разрыв является редкой травмой и лучше всего лечится хирургически.
— Также рекомендуем «Синдромы трения подвздошно-берцового тракта и Фабеллы. Диагностика и лечение»
Оглавление темы «Заболевания бедра»:
- Ушибы ягодиц, крестца, копчика. Диагностика и лечение
- Ушибы области гребня подзвздошной кости. Диагностика и лечение
- Ушиб четырехглавой мышцы бедра. Диагностика и лечение
- Оссифицирующий миозит. Диагностика и лечение
- Растяжения и разрывы мышц бедра. Диагностика и лечение
- Вывих бедра. Диагностика и лечение
- Функциональная анатомия коленного сустава. Особенности
- Травмы поверхностных образования коленного сустава. Диагностика и лечение
- Синдромы трения подвздошно-берцового тракта и Фабеллы. Диагностика и лечение
- Бурситы коленного сустава. Диагностика и лечение
Источник
В данной разделе мы хотим подробно остановиться на основных вопросах, касающихся особенностей диагностики повреждений передней крестообразной связки, а также рассмотреть технические особенности наиболее информативных клинических тестов. Как правило, причиной диагностических ошибок являются не только трудности обследования пациентов (особенно в остром периоде травмы), но и погрешности в тактике и технике выполнения клинических тестов. С нашей точки зрения, целенаправленное исследование коленного сустава позволяет в большинстве случаев не только своевременно диагностировать повреждения передней крестообразной связки, но и предположить локализацию и характер её повреждения.
ТЕСТ ПЕРЕДНЕГО «ВЫДВИЖНОГО ЯЩИКА» (ПВЯ) направлен на диагностику повреждений передней крестообразной связки (ПКС) и основан на пассивном смещении голени кпереди. Тест следует выполнять в положении пациента лежа на спине, при согнутом под углом 60 и 90° коленном суставе. Обязательно тестирование сустава в трех положениях голени: нейтральном, наружной и внутренней ротации. Положительным следует считать тот тест, при котором смещение голени кпереди увеличивается более чем на 5 мм.
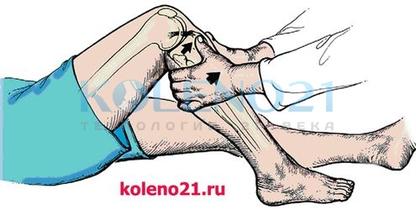 Схема выполнения теста переднего выдвижного ящика
Схема выполнения теста переднего выдвижного ящикаСледует помнить, что тест ПВЯ может быть положительным при выраженной гипотрофии четырехглавой мышцы бедра и без повреждения ПКС, что доказывает необходимость сравнительного исследования обоих коленных суставов.
В ряде случаев тест ПВЯ может быть отрицательным, что чаще связано с чисто механическими причинами: рефлекторным спазмом мышц конечности при выраженном болевом синдроме, блокадой сустава оторванным фрагментом мениска или свободным хондромным телом.
Для правильной интерпретации теста ПВЯ важно понимать биомеханику связочно-капсульного аппарата коленного сустава при различных положениях голени. Так, при наружной ротации голени в положении сгибания сустава под углом 90° происходит натяжение медиальных стабилизаторов (в то время как задняя крестообразная связка расслабляется), которые могут препятствовать смещению голени кпереди. При внутренней ротации голени медиальные стабилизаторы расслабляются, и их тормозящее действие прекращается. Напряженная в этом положении ЗКС также может мешать точному представлению о степени повреждения ПКС.
Особые трудности могут возникать при диагностике изолированных частичных повреждений ПКС, когда неповреждённый пучок связки, в положении нейтральной ротации препятствует переднему смещению голени. В этих случаях выполнение теста ПВЯ в двух положениях ротации голени позволит изменить биомеханику сохранившегося пучка связки, и более достоверно определить разрыв ПКС.
ТЕСТ LACHMAN является разновидностью теста ПВЯ. Он наиболее информативен для оценки состояния ПКС при невозможности сгибания коленного сустава до 90° и является одним из основных в комплексной клинической диагностике передней нестабильности коленного сустава. Особую ценность этот тест несет в случаях острых травм сустава. Тест Lachman выполняется в положении пациента лежа на спине при сгибании колена под углом в 15-30°. Исследователь располагается со стороны травмированного коленного сустава. Одноименной с поврежденной конечностью рукой он захватывает верхнюю треть голени, а другой рукой — нижнюю треть бедра, после чего производятся попытки смещения голени кпереди, а бедра кзади. При имеющемся повреждении ПКС и достаточном расслаблении мышц происходит отчетливо видимое и ощущаемое смещение голени кпереди.
При выполнении этого теста могут быть допущены ошибки. Так, внутренняя ротация голени может препятствовать её смещению кпереди, что неизбежно приведёт к диагностическим ошибкам. В то же, время по аналогии с тестом ПВЯ, наружная ротация голени будет способствовать большей информативности теста.
Положительный тест Lachman при свежем разрыве
Положительный тест Lachman при свежем разрыве
Pivot-shift тест наиболее информативен при изолированном повреждении ПКС. Сегодня этот тест признан одним из основных, для диагностики и документирования хронической передней нестабильности коленного сустава.
Pivot-shift тест проводится в положении больного лежа на спине. Исследователь поднимает стопу исследуемой конечности и создаёт внутреннюю ротацию голени с одновременным ее отведением. При имеющемся повреждении ПКС происходит подвывих латерального мыщелка большеберцовой кости кпереди. Сустав медленно сгибается. Тест считается положительным, если при угле сгибания коленного сустава в 20-30° отчетливо ощущается смещение (вправление) мыщелка кзади.
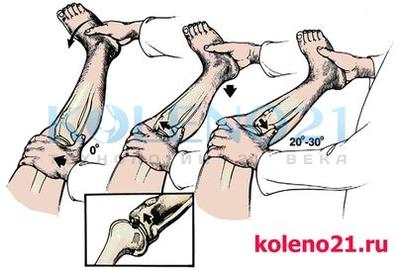 Схема выполнения pivot-shift теста
Схема выполнения pivot-shift тестаВажно понимать патогенез этого теста. В положении разгибания и внутренней ротации голени, илиотибиальный тракт располагаясь спереди от латерального надмыщелка бедра, не препятствует смещению латерального мыщелка большеберцовой кости кпереди. При сгибании коленного сустава, илиотибиальный тракт «перескальзывает» через надмыщелок и становится сгибателем голени, возвращая её в нормальное положение.
АКТИВНЫЙ ДИНАМИЧЕСКИЙ ТЕСТ ПЕРЕДНЕГО ВЫДВИЖНОГО ЯЩИКА основан на переднем смещении голени при активном сокращении четырехглавой мышцы бедра. Этот тест наиболее информативен при хронической нестабильности коленного сустава. Он выполняется в положении пациента лежа на спине при согнутом на 90⁰ коленном суставе и нейтральном положении голени. При активных сокращениях четырехглавой мышцы бедра происходит переднее смещение голени. Важно помнить, что далеко не все пациенты могут продемонстрировать этот тест. Как правило, активный динамический тест ПВЯ бывает положительным у пациентов с хорошим тонусом ЧГМБ.
Артроскопия
является наиболее информативным методом диагностики повреждений коленного сустава, позволяющим с наибольшей точностью определить характер разрыва или отрыва передней крестообразной связки, диагностировать сопутствующие повреждения менисков, хряща и др. Информативность артроскопии по данным мировой литературы приближается к 100 %.
Проксимальный (от бедра) отрыв ПКС.
Субсиновиальный срединный разрыв ПКС.
Разрыв ПКС 5 летней давности. Связка лизирована.
Частичный свежий отрыв ПКС от бедра.
Свежий дистальный отрыв ПКС
Полный свежий проксимальный отрыв ПКС (от бедра)
Полный проксимальный отрыв передней крестообразной связки 2-х месячной давности.
Субсиновиальный разрыв передней крестообразной связки.
Источник
