Остеотомия коленного сустава при вальгусной деформации

Корригирующая остеотомия коленного сустава является проверенным методом хирургического лечения деформаций большеберцовой и бедренной костей. Эта операция снижает нагрузку на суставные поверхности, устраняет уже имеющиеся патологии и замедляет дегенерацию нижней конечности.
Схематичное изображение проведения операции.
Что такое остеотомия коленного сустава?
Корригирующая остеотомия коленного сустава — операция, устраняющая врожденные и приобретенные костные деформации. Во время хирургического вмешательства врач иссекает заранее обозначенный участок костной ткани и соединяет свободные фрагменты костей имплантатами. В результате ось механической нагрузки переносится на здоровый участок сустава. Операция проводится под полной или спинальной анестезией. После лечения ортопед фиксирует нижнюю конечность пациента гипсовой повязкой на время восстановления. Проводится реабилитация.
Остеотомия с металлоконструкцией.
Описанный метод коррекции традиционно сравнивается с эндопротезированием коленного сустава. Остеотомия — менее травматичный способ лечения. Эта медицинская манипуляция отлично подходит молодым пациентам, страдающим от поздних стадий гонартроза. Выбор остеотомии в качестве способа восстановления подвижности нижней конечности позволяет отсрочить проведение эндопротезирования на длительный срок.
Остеотомия применяется на протяжении двух веков. После открытия методов заместительной артропластики это оперативное вмешательство отошло на второй план, однако такой способ лечения применяется до сих пор. В начале 21 века были разработаны современные способы закрепления костных участков, уменьшающие длительность реабилитации.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Показания к операции
Главным показанием к оперативному вмешательству является гонартроз. Это дегенеративное заболевание коленного сустава, проявляющееся постепенным разрушением хрящевой ткани и деформацией нижней конечности. На поздних стадиях гонартроза у пациентов формируются вальгусные и варусные деформации. Объем движений ограничивается, возникает хронический болевой синдром.
Артроз мыщелка.
Другие показания:
- Врожденная деформация нижней конечности.
- Искривление костей после травмы.
- Подготовка к эндопротезированию коленного сустава.
- Смещение оси нижней конечности при патологиях суставных связок.
- Рахит, деформирующий остеит и другие болезни костной ткани.
Вмешательство рекомендуется проводить при удовлетворительном состоянии хрящевой поверхности костей и изолированном поражении одного участка коленного сустава. Такой метод коррекции дает возможность сохранить подвижность нижней конечности у молодых пациентов.
В каких случаях остеотомия не поможет?
Эффективность лечения зависит от возраста, пола и массы тела пациента. Неудовлетворительные результаты операции могут быть обусловлены пожилым возрастом больного, значительным поражением костей и разрушением гиалинового хряща.
Состояния, при которых проведение вмешательства нецелесообразно:
- ревматоидный артрит;
- остеопороз;
- внесуставные патологии;
- недостаток кровоснабжения нижней конечности;
- нарушение роста костной ткани;
- отсутствие мениска;
- выраженное ожирение (ИМТ: 40 и выше).
При неправильной оценке показаний остеотомия может ускорить дегенерацию коленного сустава. Перед лечением врачи проводят лабораторные исследования, получают снимки нижней конечности на протяжении и назначают дополнительные диагностические манипуляции.
Виды хирургических техник
Вмешательства классифицируют по месту проведения, способу иссечения тканей и характеру костной пластики. Исправляется структура большеберцовой или бедренной кости. Классификация по характеру пластики включает открытую, закрытую, латеральную и прямую остеотомии. Коррекция большеберцовой кости может быть высокой или низкой. Конкретная хирургическая техника подбирается врачом индивидуально по результатам предварительного обследования.
Основные виды остеотомии:
- Клиновидная закрытая. Разрез кожи производится в латеральной или передней области колена для доступа к верхнему эпифизу большеберцовой кости или нижнему эпифизу бедренной кости. После иссечения ткани свободные поверхности кости фиксируют металлическими пластинами или скобами.
- Клиновидная открытая. После разреза кожи в передней или боковой области колена проводится неполная остеотомия. Концевой отдел большеберцовой кости разъединяется на две части с формированием диастаза. Далее костные участки соединяют металлической пластиной и аутотрансплантатом из таза пациента.
Остеотомия коленного сустава: визуальное изображение процедуры.
Костная ткань удаляется с помощью остеотома. Для предотвращения повреждения сосудов и нервов, проходящих через коленный сустав, коррекция проводится под контролем флуороскопа или рентгеновского аппарата. После пластики кожный покров сшивается, и нижняя конечность фиксируется гипсовой повязкой или шиной.
Не существует единого метода оперативного вмешательства, подходящего при любых показаниях. При выборе хирургической техники врач учитывает запланированный угол коррекции. Методы визуализации помогают точнее восстанавливать ось нижней конечности. В современной ортопедии чаще всего проводится открытая клиновидная остеотомия большеберцовой кости выше уровня бугристости.
Реабилитация
Результаты лечения в долгосрочном периоде зависят от реабилитационных мероприятий. После хирургического вмешательства врач проводит контрольные обследования и подбирает методы восстановления подвижности коленного сустава. Цели реабилитации включают устранение боли, предупреждение послеоперационных осложнений и восстановление мышечного аппарата нижней конечности.
Методы реабилитации:
- Физиотерапия: электростимуляция, криотерапия и тепловое воздействие. Физическая терапия облегчает боль и уменьшает отечность тканей в послеоперационном периоде.
- Лечебный массаж. Мануальная терапия улучшает кровоток в тканях, облегчает боль и нормализует мышечный тонус.
- Лечебная физкультура. Упражнения можно проводить в домашних условиях. Главной задачей является восстановление сгибательных и разгибательных движений в коленном суставе.
- Ортопедическая реабилитация для предупреждения рецидива болезни. Пациенту рекомендуется носить наколенник или эластичный бинт для фиксации сустава. В первое время после операции необходимо использовать трость и носить обувь с ортопедическими стельками для снижения нагрузки на суставные поверхности.
Схема реабилитации составляется ортопедом и врачом ЛФК. Подбирается медикаментозная терапия. Полное восстановление двигательной активности происходит в течение года.
Жизнь после лечения
Прогноз определяется изначальным диагнозом, выбранной техникой хирургического лечения, квалификацией хирурга, возрастом пациента и другими критериями. По данным медицинского центра имени Г. А. Илизарова, положительные результаты были отмечены у 95% пациентов после вмешательства. В течение 10 лет после костной пластики наблюдается отсутствие боли и других симптомов гонартроза. Молодые люди, перенесшие остеотомию, после реабилитации возвращаются к полноценной жизни. Последующее проведение заместительной артропластики облегчается.
Долгосрочные результаты коррекции предсказать сложно. Пациентам рекомендуется регулярно посещать ортопеда и проходить обследования для контроля состояния сустава. Остеотомия в качестве самостоятельного метода лечения не устраняет артроз полностью, а только замедляет развитие дегенеративных процессов. У некоторых больных рецидив возникает уже через 4 года после вмешательства.
Цены на остеотомию коленного сустава
Стоимость лечения зависит от квалификации врача, хирургической техники и диагноза.
Средние цены:
- Москва: от 7 до 22 тысяч рублей.
- Санкт-Петербург: от 10 до 23 тысяч рублей.
- Средняя цена по России — 15 тысяч рублей.
Информацию о ценах необходимо уточнять в конкретной клинике.
Источник
Вальгусная деформация коленных суставов у детей и взрослых – проблема, которую ортопеды начинают решать на этапе артрозов или разрушения хрящей. Считается, что колени разворачиваются внутрь у женщин с дегенеративными заболеваниями суставов. Но физиологический вальгус, который присутствует у детей, подсказывает, что причина в слабости мышц ног.
Что такое вальгусная деформация коленных суставов?
Вальгусной деформацией коленных суставов называют Х-образные ноги – положение, при котором коленные чашки направлены внутрь друг к другу, а ступни – наоборот развернуты наружу.
Деформация является переходным этапом развития мышц таза у 75% детей в возрасте 3-5 лет. Практически у 99% к 7-8 годам мускулатура балансируется, и колени выпрямляются.
Визуальная оценка деформации
Вальгус — разворот бедренных костей внутрь. Ноги на фото выглядят так, будто голени находятся на большем отдалении друг от друга по сравнению с бедрами. Расстояние может достигать 8 см и более. Колени наоборот приближены, кажется, будто человек старается свести ноги и прикрыться.
Внешне кажется, словно деформация вызвана спазмом приводящих мышц. На самом деле это далеко не так, поскольку приводящие мышцы выполняют наружную ротацию и приведения бедра.
Причины вальгусной деформации коленных суставов
Официально ортопедия признает несколько причин деформации:
- травмы или инфекции в колене или нижней конечности;
- костные изменения на фоне рахита, обусловленного недостатком витамина D и кальция;
- другие костные заболевания;
- ожирение, которое усиливает нагрузку на колени;
- артрит коленных суставов.
Из перечисленных признаков видно, что врачи обращают внимание только на сустав, который претерпевает изменения. Однако костями управляют мышцы, которые могут разворачивать их в зависимости от увеличения или уменьшения тяги.
Вальгус — результат мышечного дисбаланса, и развивается он по двум сценариям:
- При длительном сидении укорачивается поясничная мышца, пережимая глубокую бедренную артерию. Наблюдается эффект «ножниц», при котором медиальная широкая головка четырехглавой мышцы расслабляется. Визуально это выглядит, как разворот бедра внутрь и голени наружу. При этом ноги постоянно согнуты в тазобедренных и коленных суставах.
- Слабость большой ягодичной мышцы приводит к переразгибанию поясничного отдела и напряжению в двуглавой мышце бедра. Через ее фасцию проходит большеберцовый нерв к полусухожильной и полумембранозной мышцам. Нарушение иннервации разворачивает бедренную кость внутрь и голень наружу. При этом поясничный прогиб усилен, а колени постоянно переразогнуты.
В зависимости от положения коленей можно отыскать истинную причину деформации.
Последствия вальгусной деформации коленных суставов
Разворот бедренной кости внутрь, а большеберцовой – наружу нарушает биомеханику коленного сустава. На раннем этапе дисфункция проявляется легким хрустом при значительном сгибании, например, приседании. Со временем, когда происходит смещение в поясничном отделе, расслабляются другие мышцы бедер, нагрузка на сустав возрастает.
Основными последствиями вальгусной деформации являются:
- артрит гусиной лапки (по внутренней стороне колена), где крепится полусухожильная мышца;
- боли в коленном суставе;
- развитие коксартроза тазобедренного сустава из-за проблем кровоснабжения;
- боли в пояснице;
- артроз коленного сустава, нарастание остеофитов – как отложение ионов кальция в ответ на воспаление.
Часто признаком хронического воспаления являются шишки в области колена, киста Бейкера – мягкое образование в подколенной ямке.
Лечение вальгусной деформации коленных суставов
У детей, которые в возрасте 5-7 лет являются активными, дисбаланс компенсируется, становится менее заметным. Он отражается на осанке, вызывая увеличение или усиление поясничного изгиба, склонность к разгибанию или переразгибанию коленных суставов.
Если у ребенка в возрасте 7-8 лет, сохраняется вальгус колена, возможно два варианта развития событий:
- деформация прогрессирует, вызывает осложнения – боли, проявления артрита или артроза, нарушает движение в суставе, то тогда, скорее всего, она действительно связана с системным поражением мышц или суставов ног, требует диагностики и лечения;
- если деформация не прогрессирует, а является «косметическим дефектом», то ее развитие полностью зависит от силы мышц таза и бедра.
В первом случае возможно проведение хирургической коррекции вальгуса, во втором – отдают предпочтение лечебной физкультуре. Лечение состоит в укреплении отстающих мышц и растяжке спазмированных.
Необходимо увеличивать силу большой ягодичной мышцы и обязательно следить за правильной постановкой ступней при тренировках. Вместо растяжки стоит выбирать миофасциальный релиз с помощью фоам-роллера для задней и передней поверхности бедра.
У взрослых
Вальгус, который появляется во взрослой жизни, чаще встречаются у женщин. Мышечный дисбаланс может появиться после родов, меняющих положение костей таза и расслабляющих большую ягодичную мышцу.
В результате происходит нарушение кровоснабжения мышц бедра и защемление седалищного нерва на уровне двуглавой мышцы бедра.
Женщинам, имеющим проблему с обоими коленями, необходимо выполнять упражнения, чтобы предотвратить износ сустава.
Рекомендовано посетить остеопата, чтобы восстановить трофику тканей, убрать связочные нарушения после беременности и родов. Оценкой функции мышц занимаются прикладные кинезиологи.
Необходимо выполнить три упражнения для решения проблемы вальгуса:
- Взять теннисный мячик, сесть на стул и промассировать мышцы, идущие от копчика к седалищным буграм (кости, на которых мы сидим).
- Лежа на спине, положить руки на паховые связки (место, где ноги присоединяются к тазу), подтянуть слегка кожу на себя без сильного давления. Дождаться расслабления.
- Используя любой ремень для брюк, стянуть кости таза на уровне крестца. После этого выполнить подъемы ног лежа на животе поочередно для укрепления ягодичных мышц.
Чаще всего у женщин вальгус осложняется стрессовым недержанием мочи при чихании, прыжках или смехе. Причиной является натяжение связок крестца из-за слабости ягодичных мышц.
Узнайте, что делать при разрыве и растяжении ахиллова сухожилия.
В здесь почему мерзнут колени и что делать в таких случаях.
У детей
С позиции прикладной кинезиологии, которая изучает взаимосвязи мышц и органов через симпатическую иннервацию, у детей вальгус может развиваться в результате запоров и нарушения функции толстого кишечника. Например, после аппендицита и проведения операции.
Причиной становится падение на копчик, которое вызывает слабость большой ягодичной мышцы. Адекватные физические нагрузки помогут компенсировать патологию.
Хирургическое лечение вальгусной деформации коленных суставов
Остеотомия
Операция по исправлению внутренней ротации коленей практически никогда не требуется. Хирургическое лечение вальгусной деформации коленных суставов рекомендовано, если отклонение мешает функции сустава и провоцирует боли.
В детском возрасте проводят одну из двух процедур:
- имплантируют металлические пластины на внутренней поверхности костей в области коленного сустава, корректируя рост на протяжении года, после чего скобы удаляются;
- проводится остеотомия – отщепление части большеберцовой кости для достижения нормальной формы сустава, использование пластин и винтов для фиксации.
Дети, которые находятся в фазе роста, требуют проведения нескольких экскурсионных остеотомий. Но чаще всего операции нужны взрослым с артрозами, и касаются замены части коленного сустава, очистки поверхностей от остеофитов.
Заключение
Вальгусная деформация – отражает работу мышц всего тела, но не является проблемой только коленного сустава. Исправлять только костные нарушения нет смысла, нужно определить причину патологии. Плоскостопие, увеличение поясничного лордоза и наоборот его уплощение способствуют развитию деформации.
Ортопед. Стаж: 4 года.
Образование: Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело) «, Ижевская государственная медицинская академия (2015 г.)
Курсы повышения квалификации: «Ортопедия», Ижевская государственная медицинская академия (2019 г.)
Источник
Корригирующая остеотомия — один из видов оперативного вмешательства, направленный на устранение деформационных изменений в костной ткани. Если рассматривать суть хирургического вмешательства подобного плана, то это искусственное ломание кости на необходимом участке. Корригирующая же операция назначается, чтобы исправить неправильное сращение костей. На самом деле существует множество методик остеотомии костей, которые зависят от различных факторов — участка, сложности, сопутствующих патологий и др.
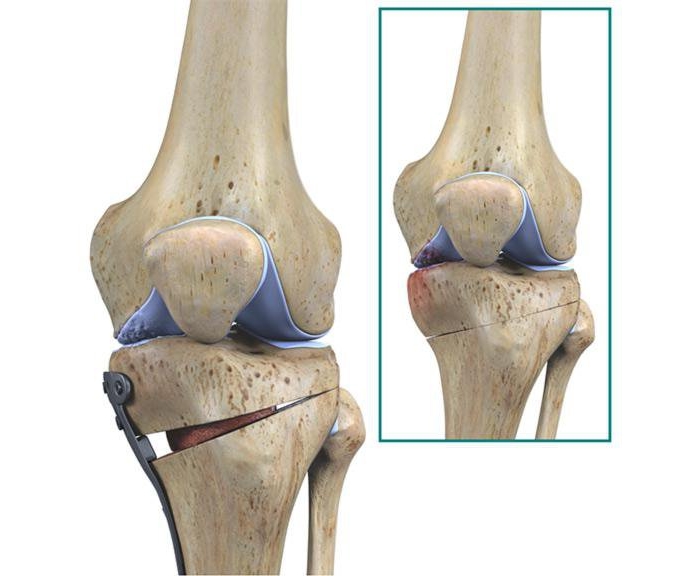
В каких случаях назначается?
Остеотомия верхних или нижних конечностей назначается в следующих случаях:
- если человек перенес перелом кости, но его срастание произошло неправильно;
- при дефектах костей, которые не связаны с травмами (обычно они происходят из — за патологического развития костной ткани);
- при неправильном положении суставов (ложных суставов, анкилозе);
- если произошла деформация стоп и из-за болезни они стали располагаться неправильно.
 Корригирующие процедуры могут назначаться для достижения косметических эффектов, если деформация костей произошла на фоне болезней и для удлинения ног. Корригирующую остеотомию назначают при врожденных дефектах большеберцовых, бедренных костей, возникших на фоне болезней вроде рахита.
Корригирующие процедуры могут назначаться для достижения косметических эффектов, если деформация костей произошла на фоне болезней и для удлинения ног. Корригирующую остеотомию назначают при врожденных дефектах большеберцовых, бедренных костей, возникших на фоне болезней вроде рахита.
Что же касается удачного возраста для проведения оперативного вмешательства, то при деформации кости у детей ее рекомендуют проводить с 12 до 16 лет. Во взрослом возрасте свои ограничения. Желательно, чтобы пациент был не старше 65 лет.
Разные типы процедуры
Операции проводят при использовании общего наркоза и лишь на тканях конечностей. К исключениям относится межкортикальная остеотомия, при которой происходит исправление дефектов нижней челюсти. Различают несколько типов остеотомии:
- Z-образную. Эту методику еще называют scarf остеотомия, она позволяет устранять частую патологию стопы — вальгусное деформирование, возникающее на большом пальце. В этом случае на кости образуется шишка, доставляющая массу неудобств и дискомфорт. При помощи скаф — методики излишнюю костную ткань удаляют, а обломки фиксируют при помощи винтов из титана. Операцию назначают при умеренной или тяжелой форме недуга. Кроме того, scarf остеотомия дает возможность коррекции разворота пораженного пальца относительно его продольной оси, подобное явление характерно для вальгусной болезни.
- Линейную (поперечную или косую). При данном оперативном вмешательстве кость надрезают, чтобы ее выровнять при помощи внедренного трансплантата.
- Клиновидную (akin). Этот метод заключается в удалении части кости, в результате которого оставшаяся кость выравнивается. Самой распространенной операцией этого плана является клиновидная остеотомия акин, которую делают на основной фаланге первого пальца. В основном этот способ применяют для коррекции его оси.
- Угловую. Костные ткани вырезают под определенным углом с 2 сторон и благодаря такой коррекции устанавливают их в необходимом положении.

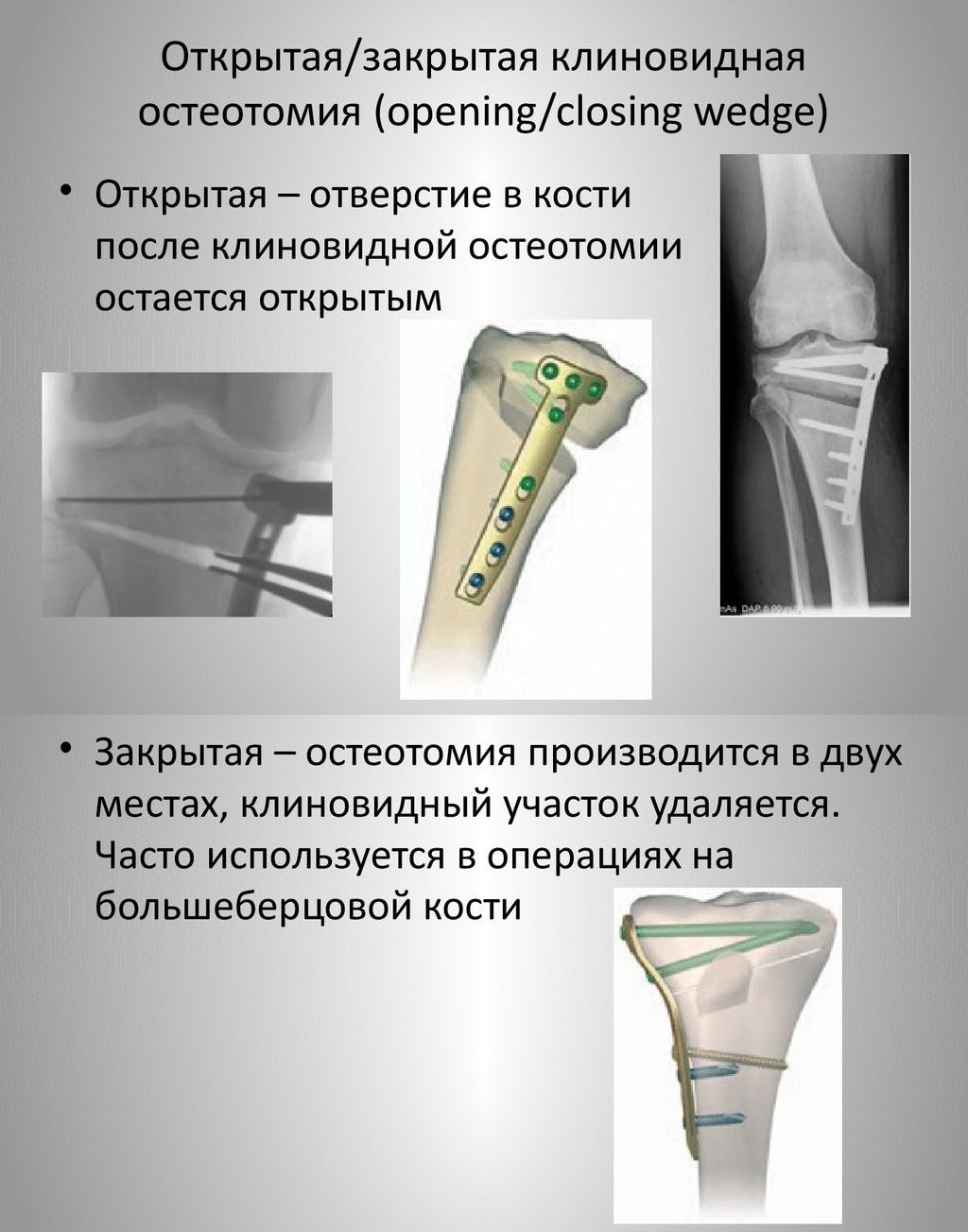
Существует 2 способа проведения хирургического вмешательства:
- Закрытая остеотомия. Метод позволяет совершать операцию, сделав небольшой разрез (1 — 2 см) на кожном покрове. Специалист практически вслепую пересекает кости, используя долото. Естественно, что подобное вмешательство требует осторожности, чтобы в конце процедуры аккуратно переломить сохранившийся костный мостик. При неправильном проведении операции возможно повреждение сосудистых и нервных тканей, расположенных глубже осуществляемого перелома.
- Открытая остеотомия. Более распространенная методика, при которой хирург проводит операцию при полной визуализации поврежденного участка. В этом случае делается разрез кожи длиной в 10 — 12 см, открывающий кость. Иногда требуется предварительное просверливание отверстий, по которым впоследствии рассекается кость.
Методы операции на ступне
Кости ступни довольно часто становятся жертвами переломов (особенно пятка и большой палец), а учитывая нагрузку, на них возложенную, нередко процессы срастания нарушаются. Костные ткани этой области подвержены частым деформациям травматического или наследственного характера.
Именно поэтому остеотомия пяточной кости является распространенным оперативным вмешательством. Медиализирующий тип операции назначается при плосковальгусных деформациях стоп и косолапии, с ее помощью хирург может корректировать биомеханику этой части нижних конечностей, нормализуя соотношение суставов, что снижает риски развития суставных артрозов стоп на фоне возрастных изменений.

Еще одна область стопы, часто попадающая под инструменты хирурга — большой палец ноги, подверженный вальгусным деформациям. В этом случае используется шевронная остеотомия, но только если речь идет о незначительных изменениях костных тканей. Ее применение оправдано для уменьшения более серьезных деформаций, но методика не позволит полностью от них избавиться.

В процессе операции хирург делает надрез на конце длинной кости, ведущей к большому пальцу (плюсне) и помещает его ближе к внутренней части стопы, устраняя имеющееся смещение. Шевронная остеотомия может сопровождаться обработкой мягкой ткани, расположенной около сустава ноги. Заключительным этапом является накладывание швов таким образом, чтобы придать большому пальцу правильное положение.
Операция на суставах колен
Остеотомия коленного сустава — еще одна популярная операция, связанная с распространением деформирующего артроза. Подобное заболевание довольно серьезное, так как нередко поврежденное колено становится причиной нетрудоспособности пациента.
В современной медицине при данной запущенной патологии все чаще используют метод эндопротезирования, но подобный способ до сих пор является недоступным для широких масс. Поэтому в качестве восстановительной процедуры, улучшающей статико — динамическую функциональность нижней конечности, применяется подмыщелковая корригирующая остеотомия большеберцовой кости по методике Илизарова.

Подобное мероприятие нацелено на нормализацию соотношений поверхностей суставов и для улучшения кровообращения в костных тканях. При этом с пораженного сустава снимается нагрузка и перекладывается на здоровый, что обеспечивает стабильность функций.
Корригирующая остеотомия большеберцовой кости включает ее пересечение, благодаря которому устраняется застой крови в венах — это одна из самых серьезных причин, приводящая к патологическим изменениям в составе хрящевой ткани сустава. Подобный вид оперативного вмешательства назначается при деформирующих артрозах коленного сустава 2 — 3 степеней, сопровождающихся угловой деформацией и прочими осложнениями.
Результат корригирующей остеотомии большеберцовой кости зависит от того, насколько хирург правильно рассчитает угол деформации и оперативно ее откорректирует. Чтобы исключить последующие рецидивы патологии, врач проводит гиперкоррекцию в пределах 3 — 4 градусов.
Различные методики оперирования таза
Остеотомия тазобедренного сустава — корригирующая процедура, направленная на коррекцию бедренных или тазовых костей. Операция направлена на то, чтобы головка сустава, расположенная в верхней бедренной кости, подходила под гнездо. А для этого врачу приходится изменить сам сустав.

В зависимости от происхождения недуга и степени тяжести используют различные методики. Остеотомия таза по Хиари проводится при подвывихах бедра у ребенка, при подвывихах головки сустава, развившегося на фоне коксартроза 1 и 2 стадий у взрослых пациентов. Эта техника, включающая медиализацию тазобедренного сустава, была разработана еще в 1950 году.
Принцип хирургической манипуляции заключается в том, что совершается полное рассечение подвздошной кости на участке, расположенном над вертлужной впадиной. Затем смещается тазовый сустав, медиально и горизонтально сделанный срез проксимальной части становится надежным щитом над суставной головкой. Бедро оперируют при использовании эндотрахеального наркоза.
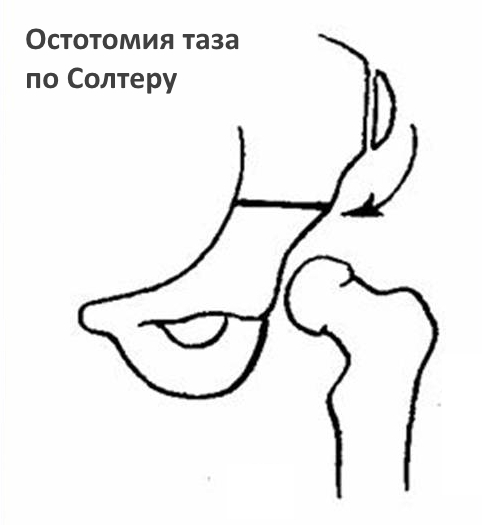 Если речь идет о первичной терапии вывихов бедра у детей от 1,5 до 6 лет, которые носят врожденный характер, или лечении врожденного подвывиха до наступления половой зрелости, то в этих случаях успешно применяется остеотомия таза по Солтеру. Эта же методика используется для вторичного лечения любых типов остаточных или рецидивирующих вывихов, когда прочие способы лечения не помогли достигнуть избавления от недуга. Подобная операция позволяет изменять направление вертлужной впадины таким образом, чтобы она покрывала головку со всех сторон.
Если речь идет о первичной терапии вывихов бедра у детей от 1,5 до 6 лет, которые носят врожденный характер, или лечении врожденного подвывиха до наступления половой зрелости, то в этих случаях успешно применяется остеотомия таза по Солтеру. Эта же методика используется для вторичного лечения любых типов остаточных или рецидивирующих вывихов, когда прочие способы лечения не помогли достигнуть избавления от недуга. Подобная операция позволяет изменять направление вертлужной впадины таким образом, чтобы она покрывала головку со всех сторон.
Подобные корригирующие остеотомии при правильном проведении дают высокую результативность. Специалист должен устранить мышечные контрактуры, полностью вправить головку бедра в вертлужную впадину.
Противопоказания и возможные осложнения
Существует ряд ситуаций, когда проводить подобного роды операции не рекомендуется. К противопоказаниям относят следующие:

- Ревматоидный артрит в острой стадии.
- 3-я стадия пателлофеморального артроза.
- Артрозные изменения, затрагивающие коллатеральный отдел суставов.
- В истории болезни пациента указано наличие остеопороза.
- Ожирение.
- Заболевания костей инфекционного характера.
- Снижение регенерационных процессов в костных тканях.
Перед назначением операции врач должен выяснить, нет ли показаний для ее отмены. Любое оперативное вмешательство несет в себе определенные риски, это же относится и к корригирующей остеотомии. Пациент должен быть предупрежден, что во время и после операции может возникнуть следующее:
- попадание инфекции в рану (требует дополнительной антибиотикотерапии);
- смещение костных отломков (исправляется дальнейшей репозицией и фиксированием);
- медленный процесс сращения поврежденных костей (специалист может назначить поливитамины с кальцием, фосфором и другими микроэлементами);
- образование ложного сустава (назначается дополнительное оперативное вмешательство);
- нарушается чувствительность кожного покрова, но дополнительной терапии не требуется, так как это состояние проходит со временем само;
- если использовались импланты, то существует риск их отторжения, тогда рекомендуется проведение эндопротезирования.
Отзывы пациентов, прошедших данную операцию, говорят о том, что процедура довольно серьезная и подходить к ней нужно очень ответственно.

Екатерина: «Не так давно перенесла корригирующую остеотомию нижней части бедренной кости с установлением пластины — имплантата. Внешне все выглядит довольно хорошо, но болезненность сохранялась довольно долго. Восстановление потребовало определенного внимания, следую всем рекомендациям».
Светлана: «Косточки на ногах достались по наследству, ими страдают мама и бабушка. И хотя они не болели, очень портили стопу, делая ее безобразной. Это и сподвигло на операцию (остеотомию по методу СКАРФ). Процедуру проводили под наркозом, она длилась около 2 часов. Все прошло хорошо, уже через полтора месяца смогла надеть обычные туфли и отправиться пешком на работу».
Николай: «Длительное занятие травматичным спортом стало причиной патологии коленного сустава. Сначала беспокоил незначительный дискомфорт, затем появился хруст и боли. За медицинской помощью обратился, когда стало невмоготу. Как оказалось, еще чуть-чуть и помогло бы только протезирование. Но врач рекомендовал провести остеостомию, операция помогла».
Остеотомия — серьезное оперативное вмешательство, которое назначается, когда прочие традиционные методики не могут избавить от возникшей деформации.
Учитывая, что некоторые патологии способны стать причиной инвалидности, специалисты рекомендуют не затягивать с операцией. Однако врачи не советуют использовать подобное оперативное вмешательство в погоне за красотой.
Источник
