Остеопатия для лечения дисплазии тазобедренных суставов
Дисплазия тазобедренных суставов у детей – это патология развития одного или обоих суставов. Она проявляется в том, что головка бедренной кости находится вне своего физиологического места (вертлужной впадины) или выпадает оттуда. При отсутствии коррекции это может привести нарушению опорной функции ноги. Своевременная комплексная терапия дает возможность полностью избежать негативных последствий дисплазии в будущем.
Содержание:
- Причины дисплазии
- Диагностика
- Если не лечить
- Лечение остеопатией
- Профилактика
Причины дисплазии ТБС у новорожденных и детей до года
Нарушения развития всех элементов сустава чаще всего возникает в пренатальном периоде. Причины дисплазии можно поделить на несколько категорий:
- Наследственность. В 25% случаев диагноза дисплазии у детей такая же патология наблюдалась и у их родителей. Это позволяет говорить об определенном влиянии генетического фактора.
- Гормональное воздействие. У беременных женщин в больших объемах вырабатывается гормон прогестерон. Он отвечает за состояние связок, суставов и хрящей, способствуя их расслаблению. Также он влияет и на связочный аппарат плода. Негативные последствия чаще наблюдаются при ягодичном предлежании.
- Нарушение формирования тканей у ребенка. Его вызывают различные вредные вещества, которое попадают в организм матери: радионуклиды, химикаты, в том числе и те, что входят в состав лекарств.
- Инфекции, перенесенные в первом триместре – это серьезный фактор риска возникновения ДТБС.
Наличие гинекологических заболеваний у матери, неправильное питание с дефицитом витаминов и минералов, маловодие, поздняя беременность и крупный или слишком маленький плод также могут быть причинами болезни. Девочки страдают от заболевания в 4-7 раз чаще мальчиков.
Диагностика дисплазии тазобедренного сустава у ребенка
Признаки незрелости тазобедренных суставов могут быть замечены родителями, неонатологом или педиатром в первые недели жизни малыша. Тревожные симптомы проявляются таким образом:
- одна ножка ребенка короче другой;
- складки на ягодицах и бедрах имеют ассиметричное размещение или разное количество;
- ножки не разводятся полностью в положении лежа;
- во время сгибания ног слышен щелчок.
Наличие этих показателей – повод показать ребенка остеопату. Специалист проведет детальный клинический осмотр.
Диагностика дисплазии у детей первого года жизни состоит из таких тестов:
- асимметрия кожных складок;
- укорочение бедра;
- симптом соскальзывания Маркса-Ортолани;
- ограничение отведения бедра.
Эти признаки в совокупности указывают на дисплазию, хотя по отдельности ассиметричные складки или соскальзывание головки сустава может встречаться и у здоровых детей.
Для подтверждения диагноза назначается УЗИ. Точным методом для оценки степени недоразвитости и состояния сустава является рентгенография (у детей старше 3 месяцев).
Для удачного лечения заболевания важно выявить его как можно раньше. С этой целью маме обязательно нужно провести несложные манипуляции с малышом. Следует сравнить положение складок и высоту колен при согнутом состоянии ножек. При разведении бедер в стороны они должны без усилий и дискомфорта для малыша расходиться под углом 90°.
Если одну из ножек отвести тяжелее чем другую, угол получается острый, во время процедуры слышен щелчок вероятность дисплазии довольно высока. В этом случае нужно немедленно обратиться к врачу.
Если не лечить
Первичная дисплазия ТБС – это физиологическая незрелость их развития. Если вовремя не принять необходимые меры она перерастет в серьезную болезнь. Различают три стадии патологии:
- предвывих бедра – головка сустава не имеет стабильного положения, что может привести к ее повреждению;
- подвывих – головка смещена относительно вертлужной впадины;
- вывих – полное несовпадение элементов сустава.
При отсутствии лечения или его преждевременном прерывании степень дисплазии будет увеличиваться. Появится боль при ходьбе, нарушение осанки, воспалительный процесс.
Со временем заболевание может перейти в диспластический коксартроз. Это тяжелая дегенеративная прогрессирующая болезнь, ведущая к деформации сустава. Она сопровождается постоянными болевыми ощущениями, уменьшением подвижности сустава, хромотой, атрофией мышц бедра.
Единственный способ избежать инвалидизации – как можно раньше начать комплексное лечение дисплазии. Оно включает в себя ряд мероприятий:
- широкое пеленание;
- лечебную гимнастику;
- применение ортопедических приспособлений;
- массаж;
- физиотерапию;
- лечебную физкультуру.
В крайних случаях нужна операция.
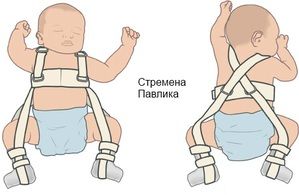
Традиционные методики лечения обычно предусматривают использование стремен Павлика, подушки Фрейка или шины-распорки. Их предназначение – фиксация тазобедренных суставов в самом оптимальном положении. Ношение распорок не всегда оправдано. Они могут замедлить развитие двигательных навыков ребенка.
Эффективным методом устранения дисплазии на ранних стадиях является остеопатия, для которой характерен системный подход к проблеме.
Лечение дисплазии тазобедренных суставов остеопатией
Остеопатия при дисплазии тазобедренных суставов – это современный и действенный способ лечения. Этот вид терапии, несмотря на свою «молодость», отлично зарекомендовал себя как метод восстановления нормального функционирования опорно-двигательного аппарата и других систем организма. Он основан на принципах биодинамики. Методика не предусматривает приема медпрепаратов, не несет риска травмирования, относительно безболезненна. Поэтому ее можно применять для лечения детей с рождения.
Остеопатия при дисплазии помогает устранить главный симптом заболевания – аномальное расположение головки сустава.
Дисплазия и остеопатия на стадии диагностики
Этот этап состоит из изучения данных исследований, опроса родителей и осмотра. Опытный остеопат способен прощупать с помощью рук все отклонения в локации костей, связок и суставов.
Процедура остеопатии тазобедренного сустава
Действия терапевта направлены на возвращение сустава в нормальное физиологическое положение. Это дает возможность вернуть ему естественную подвижность.
Очень важно, что, при дисплазии ТБС у новорожденных остеопатия помогает быстро устранить незрелость тканей. Ведь применяя специальные методики, остеопат устраняет перенапряжение мышц, нормализуя их тонус. Также наблюдается улучшение кровоснабжения хрящей и костей, восстановление иннервации сустава, налаживается лимфооброт. Благодаря нормализации обмена веществ удается стимулировать развитие ТБС до физиологической нормы.
В сочетании с остеопатией более эффективно действует физиотерапия. В большинстве случаев удается сократить срок ношения ортопедических приспособлений. Применение терапии существенно уменьшает вероятность хирургического вмешательства. Преимущество остеопатии – отсутствие дискомфорта для малыша во время процедуры.
Чем раньше вы приступите к лечению у остеопата, тем выше шанс избежать рецидива. Продолжительность курса обычно составляет около 3-6 месяцев для новорожденных детей. Специалист может диагностировать болезнь на начальной стадии и успешно ее излечить. Иногда для этого достаточно несколько сеансов. Для детей старше года процесс лечения является очень длительным, сложным и не всегда удачным. Поэтому стоит немедленно обратиться к терапевту, если ваш ребенок находится в зоне риска или у него заметны даже незначительные признаки дисплазии.
Профилактика
Для профилактики рецидива или развития дисплазии необходимо отказаться от тугого пеленания. Желательно делать специальную гимнастику. Нельзя ставить ребенка на ноги без разрешения врача-ортопеда. Нужно максимально поощрять ползание, так как при этом виде активности укрепляются мышцы и связки, которые удерживают на месте бедренную кость.
Детей, которые находятся в группе риска по дисплазии, не рекомендуется ставить в ходунки и прыгунки. Также необходимо тщательно подходить к выбору переноски-кенгуру. Она должна иметь эргономичную конструкцию, чтобы ножки малыша были немного разведены, а колени согнуты под прямым углом. Не желательно пользоваться этим приспособлением больше чем полчаса в день.
Важно регулярно посещать профилактические осмотры и при необходимости повторять курс лечения.
Источник
Всем привет!
Надеюсь, наша история поможет мамочкам и деткам преодолеть такой недуг, как «дисплазия тазобедренных суставов».
У меня дочка. В 2 месяца сделали УЗИ, ортопед нам поставил диагноз «ДТС», а именно предвывих на правой ноге и подвывих на левой. Врач-ортопед из местоной поликлиники (мы живем в Московской обл.) отправила нас становиться на учет в «Московскую областную детскую клиническую травматолого-ортопедическую больницу» (ГБУЗ МОДКТОБ) в Сокольниках.
До 9 месяцев мы носили подушку Фрейка, прошли 3 курса электрофореза, 4 курса массажа, ходили пару месяцев в бассейн, хвойно-солевые ванны, витамин Аквадетрим по 4-7 капель. Долечились дол того, что вроде как подвывих исправили, предвывих тоже, но никак не нарастала «крыша» над тазобедренными головками-ядрами, так же показания ацетабулярных углов не соответствовали норме по возрасту (разница была на каждой ноге по 2 градуса выше нормы). В диагнозе написали «Остаточная дисплазия т/б суставов».
После 9 месяцев нам прописали круглосуточное ношение шины Виленского и далее все по кругу вышеописанное. Учить ходить нельзя категорически, учить вставать в кроватке тоже, можно было только если ребенок сам до этого дошел, в общем не помогать. Мы все процедуры проделали, но шину одевали только во время сна (утреннего, обеденного, ночного). В 1 год и 2 мес. моя Кируся пошла сама. Где-то через пару недель после того, как она начала ходить, мы поехали на очередной плановый прием к ортопеду в Сокольники (с рентгеном). Диагноз тот же, ничего не изменилось, врач сказала шину Виленского одеть и вообще не снимать. Я спросила как это возможно, если уже ребенок понял, что такое «ходить самой». Она ответила «ничего страшного, привыкнет, будет и в шине ходить». Приехала домой я в удрученном состоянии, одела на Киру шину. Два дня истерик, развязывания шнурков на шине, плач, визги и полный отказ ее одевать днем, на ночь еще более менее, но ночью она научилась ее снимать, ручками развязывала шнурки и хоть с одной ноги, но снимала. Я сдалась (пусть меня тут кто-то осудит, кто прошел или проходит через такое же), но шину Виленского и никакую другую шину я больше на Киру не одела. Кстати, я прочитала, что после шины Виленского, потом лечат сами стопы у детей, потому что развивается вальгусная деформация. И врач нам это подтвердила, что деформация может быть, но типа ее лечить уже не так сложно как т/б суставы. Я была возмущена этим, т.е. одно лечит, другое калечит.
Стала изучать альтернативные методы лечения. Мой выбор пал на остеопатию.
Здесь на ББ нашла врача-остеопата. Она проработала 25 лет детским педиатором, 5 лет у нее опыт как врача-остеопата.
По ее рекомендации, чтобы не смазать картину выздоровления и лечения, на период пока мы у нее лечились, были исключены все воздействия на организм как то: электорфорез, массаж, шина Виленского. Витамины можно и нужно было пить, еще можно было заниматься в бассейне, но у нас на тот момент (март 2012г.) не было возможности в него ходить, я отложила бассейн до сентября 2012г. Сеансы у остеопата проходили раз в три-четыре недели, по 40-50 минут. Всего сеансов мы прошли семь.
После третьего сеанса у нас опять был плановый осмотр у ортопеда в Сокольниках, где посмотрев наш ренгеновский снимок, врач сказал, что на правой ноге ухудшение, но так бывает, не волнуйтесь и т.п.. Типа кирочкины кости не успевают расти за общим физическим развитием. Ацетабулярные углы он мерить не стал, сказал, что «всё и так понятно», добавил еще что ядра головок у нас децентрированы. Когда услышал, что мы лечимся у отстеопата, скривился и ответил, что эти врачи хороши как массажисты и только для взрослых, детям они и вовсе могут навредить. Далее нам была выписана шина по «Джону и Корну» (еще называется бедренный отводящий ортез). Он крепится не к щиколоткам, как шина Виленского, а над коленками. Стоит эта шина без малого 12 000р. Приехав домой, я полезла читать описание, увидела, что эта шина носится до 1 года 6 мес (а Кире на тот момент было 1,5г.). Звоню в больницу, чтоб уточнить у врача, не ошибся ли он. Поподаю на нашего лечащего врача, в день приема ее не было. Она говорит, что они как раз с Иван Иванычем (например) обсуждали нашу историю болезни и метод выбранного мной лечения. И начала на меня тоже оказывать всяческое психологическое воздействие, типа не боюсь ли я сделать неправильный выбор в методе лечения. Врать не буду, зерно сомнения было посеяно в моей душе. Но шину я покупать не стала, решила, что доезжу сколько положено к остеопату, если результата не будет, буду делать массажи, ходить в бассейн и т.д.
Рассказала о своем визите к ортопеду нашему остеопату, она меня не разубеждала, но сказала уверенно, что еще мало времени прошло, трех сделанных сеансов было недостаточно. Я с ней посоветовалась насчет шины, массажа, электрофореза, она ответила, что на моем месте пока ничего бы не предпринимала. Я доверилась. Не знаю почему, ну вот такое впечатление на меня она произвела. Это не развод на «бабки», я видела, что она знает свое дело.
После седьмого занятия, было нам сказано, что лечение закончено. «Я больше не вижу никаких поводов для беспокойства, у вас абсолютно здоровый ребенок.» Рентгеновский снимок был запланирован почти через 2 месяца, после нашего последнего сеанса. И врачом быть не надо, чтобы увидеть разницу как было и как стало (рентгенолог написала в диагнозе, что дисплазия не подтвердилась)!!!! Но я всё ж не врач….
25.09.12г. на приеме у ортопеда, посмотрев наш снимок, нам сняли диагноз «дисплазия т/б суставов», в Сокольники больше ездить не нужно. Конечно, мы еще под наблюдением, но контрольный снимок через год. А так посоветовали ездить на велосипеде летом, не забывать про хвойно-солевые вынны и конечно физкультура:). К врачу-ортопеду мы ходили к нашему местному, потому что на прием в Сокольники можно попасть только за месяц записавшись, а врач из нашей поликлиники как раз работала в этих Сокольниках. Ей можно доверять в правильности диагноза, что моя доченька абсолютно ЗДОРОВА!
P.S. Про нашего остеопата я еще напишу в соответствующем разделе. Я не делаю рекламу, просто опишу сами сеансы.
Так же я никого не побуждаю к действиям и методам, которыми мы воспользовались. Просто будте уверены, что у вас всё получится! Главное желание и терпение!!!
Источник
Дисплазия тазобедренного сустава – это редкое состояние у новорожденных, связанное с нарушением положения бедренной кости в суставе. Откуда оно берется и что делать родителям в такой ситуации?
Распространена дисплазия по большей части среди новорожденных девочек, особенно тех, кто родился в тазовом предлежании. Без лечения болезнь прогрессирует, и может приводить к инвалидности, но современные методы позволяют полностью избавить от нее большинство детей при своевременно начатом лечении. В России частота дисплазии ТБС составляет около 1-2% среди новорожденных.
Виды дисплазии ТБС
Врачи выделяют несколько видов дисплазии тазобедренных суставов, различая их по степени тяжести, которая зависит от соотношения головки бедренной кости и суставной ямки.
- Лёгкая дисплазия – характеризуется неплотным прилеганием связок и мягких тканей к суставу, от чего бедренная кость сдвигается больше нормы, находясь всё же в пределах ямки тазобедренного сустава.
- Подвывих – головка бедренной кости (по форме напоминает шар) частично выходит из ямки сустава (вертлужной впадины). Способствует этому недоразвитие ямки, её малая глубина.
- Вывих – головка бедренной кости полностью выходит из ямки, при этом формируется ложный сустав. Сама ямка может быть настолько малой глубины, что бедренная кость по сути не удерживается в ней без внешних ограничителей даже после вправления.
Причины и факторы риска дисплазии
Точные механизмы и причины развития этого недуга остаются неизвестны. Можно лишь констатировать, что некоторые факторы увеличивают риск её развития у новорожденного ребенка. В первую очередь к ним относится пол ребенка: девочки страдают дисплазией в 4 раза чаще, чем мальчики, составляя 80% от всех новорожденных с этой патологией.
Тазовое предлежание увеличивает риск дисплазии в несколько раз. Частота родов в тазовом предлежании среди детей с дисплазией составляет около 20%, в то время как в популяции она не превышает 2-4%.
Наследственность и порядок родов также имеют весьма большое значение. Максимально высокий риск развития дисплазии имеют девочки от первых родов, в тазовом предлежании, у которых родители имели в детстве дисплазию тазобедренных суставов.
Как ставится диагноз дисплазии ТБС
Маленький ребенок никак не ощущает наличие дисплазии, поскольку она не причиняет ему боли или неприятных ощущений. В то же время лечение нужно начинать как можно раньше, от этого напрямую зависит степень восстановления функции нижних конечностей и дальнейшая жизнь малыша. Поэтому главную роль в профилактике и диагностике дисплазии занимает осмотр врача, который должен проводиться своевременно.
До того, как ребенок начнет ходить, его обязательно нужно показать ортопеду или остеопату. В ходе несложных тестов, таких как отведение ножки, пальпация области сустава, врач определяет есть признаки дисплазии или нет. Если подозрения на дисплазию появились, доктор назначит более точно обследование – УЗИ суставов или рентген.
У необследованных детей, которые уже начали ходить, дисплазия может проявляться ходьбой на цыпочках, прихрамывающей походкой, раскачиванием из стороны в сторону («утиная походка»). Без лечения дисплазия всегда приводит к хромоте.
Методы лечения дисплазии тазобедренных суставов
Успех лечения дисплазии напрямую зависит от того, как рано выявлена болезнь и приняты меры. Идеально, если остеопат осмотрит ребенка еще в роддоме и сразу же назначит терапию. В любом случае, лечение нужно начинать не позднее 3 месяцев возраста ребенка.
Суть всех методик лечения дисплазии тазобедренных суставов – постановка головки бедренной кости в правильное положение с дальнейшим удержанием ее в нём по мере роста. Врачи ортопеды разработали для этих целей несколько различных приспособлений, в зависимости от возраста малыша. Хирургическое лечение применяется только в самых тяжелых случаях и довольно редко.
Анатомия тазовых костей такова, что полное соответствие головки бедра и ямки сустава достигается, когда ножки разведены в стороны. Это положение и является лечебным при дисплазии, его же можно использовать в профилактических целях.
Широкое пеленание – прекрасное профилактическое средство для детей из групп риска по дисплазии. Если малыш родился в тазовом предлежании, имеет нестабильность тазобедренного сустава, либо у родителей в детстве был этот недуг, широкое пеленание должно использоваться вместо обычного. При широком методе вместо одной используются две пеленки, ножки ребенка фиксируются ими в положении разведения в стороны.

Отводящие штанишки – специальное белье, которое фиксирует ножки разведёнными при низкой подвижности тазобедренных суставов. Позволяют в течение 4-6 недель улучшить подвижность ножек у большинства детей.
 Стремена Павлика – ортопедическое средство, применяемое в более тяжелых случаях, когда более мягкими методами не удается достичь эффекта. Использовать их имеет смысл только до 6 месяцев, время ношения составляет полтора – два месяца.
Стремена Павлика – ортопедическое средство, применяемое в более тяжелых случаях, когда более мягкими методами не удается достичь эффекта. Использовать их имеет смысл только до 6 месяцев, время ношения составляет полтора – два месяца.
Шина Виленского– еще более жесткое средство, применяющееся у более взрослых детей, обычно после операции по вправлению вывиха бедра.
К хирургическому лечению врачи вынуждены прибегать гораздо чаще, если вывих или дисплазия тазобедренных суставов обнаружены поздно, после 2 лет, после чего назначается длительное ношение шины. Всего этого можно избежать, если показать малыша остеопату раньше, сразу после рождения.
Источник
