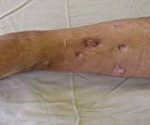
Остеомиелит коленного сустава свищевая форма

Остеомиелит – воспаление костного мозга, при котором обычно поражаются все элементы кости (надкостница, губчатое и компактное вещество). В зависимости от этиологии остеомиелита он подразделяется на неспецифический и специфический (туберкулезный, сифилитический, бруцеллезный и т. п.); посттравматический, гематогеный, послеоперационный, контактный. Клиническая картина зависит от вида остеомиелита и его формы (острая или хроническая). Основу лечения острого остеомиелита составляет вскрытие и санация всех гнойников, при хроническом остеомиелите — удаление полостей, свищей и секвестров.
Общие сведения
Остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) – воспаление костного мозга, при котором обычно поражаются все элементы кости (надкостница, губчатое и компактное вещество). По статистике, остеомиелит после травм и операций составляет 6,5% всех болезней опорно-двигательного аппарата. Чаще поражает бедренную и плечевую кость, кости голени, позвонки, нижнечелюстные суставы и верхнюю челюсть. После открытых переломов диафиза трубчатых костей посттравматический остеомиелит возникает в 16,3% случаев. Мужчины болеют остеомиелитом чаще женщин, дети и пожилые – чаще людей молодого и среднего возраста.
Классификация
Выделяют неспецифический и специфический остеомиелит. Неспецифический остеомиелит вызывают гноеродные бактерии: золотистый стафилококк (90% случаев), стрептококк, кишечная палочка, реже – грибки. Специфический остеомиелит возникает при туберкулезе костей и суставов, бруцеллезе, сифилисе и т. д.
В зависимости от пути, которым микробы проникают в кость, различают эндогенный (гематогенный) и экзогенный остеомиелит. При гематогенном остеомиелите возбудители гнойной инфекции заносятся через кровь из удаленного очага (фурункул, панариций, абсцесс, флегмона, инфицированная рана или ссадина, тонзиллит, синусит, кариозные зубы и пр.). При экзогенном остеомиелите инфекция проникает в кость при ранении, операции или распространяется с окружающих органов и мягких тканей.
В начальных стадиях экзогенный и эндогенный остеомиелит различаются не только по происхождению, но и по проявлениям. Затем отличия сглаживаются и обе формы болезни протекают одинаково. Выделяют следующие формы экзогенного остеомиелита:
- посттравматический (после открытых переломов);
- огнестрельный (после огнестрельных переломов);
- послеоперационный (после проведения спиц или операций на костях);
- контактный (при переходе воспаления с окружающих тканей).
Как правило, остеомиелит вначале протекает остро. В благоприятных случаях заканчивается выздоровлением, в неблагоприятных – переходит в хронический. При атипичных формах остеомиелита (абсцессе Броди, альбуминозном остеомиелите Оллье, склерозирующем остеомиелите Гарре) и некоторых инфекционных болезнях (сифилисе, туберкулезе и др.) острая фаза воспаления отсутствует, процесс носит первично-хронический характер.
Острый остеомиелит
Проявления острого остеомиелита зависят от пути проникновения инфекции, общего состояния организма, обширности травматического поражения кости и окружающих мягких тканей. На рентгенограммах изменения видны спустя 2-3 недели с начала заболевания.
Гематогенный остеомиелит
Как правило, развивается в детском возрасте, причем треть пациентов заболевает в возрасте до 1 года. Достаточно редкие случаи развития гематогенного остеомиелита у взрослых на самом деле являются рецидивами болезни, перенесенной в детском возрасте. Чаще поражает большеберцовую и бедренную кости. Возможно множественное поражение костей.
Из удаленного очага воспаления (абсцесс мягких тканей, флегмона, инфицированная рана) микробы с кровью разносятся по организму. В длинных трубчатых костях, особенно – в их средней части хорошо развита широкая сеть сосудов, в которой скорость кровотока замедляется. Возбудители инфекции оседают в губчатом веществе кости. При неблагоприятных условиях (переохлаждение, снижение иммунитета) микробы начинают усиленно размножаться, развивается гематогенный остеомиелит. Выделяют три формы заболевания:
Септико-пиемическая форма. Характерно острое начало и выраженная интоксикация. Температура тела поднимается до 39—40°, сопровождается ознобом, головной болью и повторной рвотой. Возможны потеря сознания, бред, судороги, гемолитическая желтуха. Лицо больного бледное, губы и слизистые оболочки синюшны, кожа сухая. Пульс учащенный, давление снижено. Селезенка и печень увеличиваются, иногда развивается бронхопневмония.
На 1-2 сутки болезни появляется точно локализованная, резкая, сверлящая, распирающая или рвущая, усиливающаяся при малейших движениях боль в области поражения. Мягкие ткани конечности отечны, кожа горячая, красная, напряженная. При распространении на близлежащие суставы развивается гнойный артрит.
Через 1-2 недели в центре поражения формируется очаг флюктуации (жидкость в мягких тканях). Гной проникает в мышцы, образуется межмышечная флегмона. Если флегмону не вскрыть, она может вскрыться самостоятельно с образованием свища или прогрессировать, приводя к развитию параартикулярной флегмоны, вторичного гнойного артрита или сепсиса.
Местная форма. Общее состояние страдает меньше, иногда остается удовлетворительным. Преобладают признаки местного воспаления кости и мягких тканей.
Адинамическая (токсическая) форма. Встречается редко. Характеризуется молниеносным началом. Преобладают симптомы острого сепсиса: резкое повышение температуры, тяжелый токсикоз, судороги, потеря сознания, выраженное снижение артериального давления, острая сердечно-сосудистая недостаточность. Признаки костного воспаления слабые, появляются поздно, что затрудняет постановку диагноза и проведение лечения.
Посттравматический остеомиелит
Возникает при открытых переломах костей. Развитию болезни способствует загрязнение раны в момент травмы. Риск развития остеомиелита увеличивается при оскольчатых переломах, обширных повреждениях мягких тканей, тяжелых сопутствующих повреждениях, сосудистой недостаточности, снижении иммунитета.
Посттравматический остеомиелит поражает все отделы кости. При линейных переломах зона воспаления обычно ограничена местом перелома, при оскольчатых переломах гнойный процесс склонен к распространению. Сопровождается гектической лихорадкой, выраженной интоксикацией (слабость, разбитость, головная боль и т. д.), анемией, лейкоцитозом, повышением СОЭ. Ткани в области перелома отечны, гиперемированы, резко болезненны. Из раны выделяется большое количество гноя.

МРТ стопы. Остеомиелит таранной и большеберцовой кости с наличием обширной зоны деструкции костной ткани.
Огнестрельный остеомиелит
Чаще возникает при обширных поражениях костей и мягких тканей. Развитию остеомиелита способствует психологический стресс, снижение сопротивляемости организма и недостаточная обработка раны.
Общие симптомы сходны с посттравматическим остеомиелитом. Местная симптоматика при остром огнестрельном остеомиелите нередко выражена слабо. Отек конечности умеренный, обильное гнойное отделяемое отсутствует. О развитии остеомиелита свидетельствует изменение раневой поверхности, которая становится тусклой и покрывается серым налетом. В последующем воспаление распространяется на все слои кости.
Несмотря на наличие очага инфекции, при огнестрельном остеомиелите обычно наступает сращение кости (исключение – значительная раздробленность кости, большое смещение отломков). При этом гнойные очаги оказываются в костной мозоли.
Послеоперационный остеомиелит
Является разновидностью посттравматического остеомиелита. Возникает после операций по остеосинтезу закрытых переломов, ортопедических операций, проведения спиц при наложении компрессионно-дистракционных аппаратов или наложении скелетного вытяжения (спицевой остеомиелит). Как правило, развитие остеомиелита вызвано несоблюдением правил асептики или большой травматичностью операции.
Контактный остеомиелит
Возникает при гнойных процессах окружающих кость мягких тканей. Особенно часто инфекция распространяется с мягких тканей на кость при панариции, абсцессах и флегмонах кисти, обширных ранах волосистой части головы. Сопровождается увеличением отека, усилением болей в области повреждения и образованием свищей.
Лечение
Только в стационаре в отделении травматологии. Выполняют иммобилизацию конечности. Проводят массивную антибиотикотерапию с учетом чувствительности микроорганизмов. Для уменьшения интоксикации, восполнения объема крови и улучшения местного кровообращения переливают плазму, гемодез, 10% раствор альбумина. При сепсисе применяют методы экстракорпоральной гемокоррекции: гемосорбцию и лимфосорбцию.
Обязательным условием успешного лечения острого остеомиелита является дренирование гнойного очага. На ранних стадиях в кости делают трепанационные отверстия с последующим промыванием растворами антибиотиков и протеолитических ферментов. При гнойных артритах выполняют повторные пункции сустава для удаления гноя и введения антибиотиков, в некоторых случаях показана артротомия. При распространении процесса на мягкие ткани образовавшиеся гнойники вскрывают с последующим открытым промыванием.
Хронический остеомиелит
При небольших очагах воспаления, комплексном и своевременном лечении, преимущественно у молодых пациентов восстановление костной ткани преобладает над ее разрушением. Очаги некроза полностью замещаются вновь образованной костью, наступает выздоровление. Если этого не произошло (примерно в 30% случаев), острый остеомиелит переходит в хроническую форму.
Примерно к 4 неделе при всех формах острого остеомиелита происходит секвестрация – образование омертвевшего участка кости, окруженного измененной костной тканью. На 2-3 месяц заболевания секвестры окончательно отделяются, на месте разрушения кости формируется полость и процесс становится хроническим.
Симптомы
При переходе острого остеомиелита в хронический состояние пациента улучшается. Боли уменьшаются, становятся ноющими. Формируются свищевые ходы, которые могут выглядеть, как сложная система каналов и выходить на поверхность кожи далеко от места повреждения. Из свищей выделяется умеренное количество гнойного отделяемого.
В период ремиссии состояние пациента удовлетворительное. Боли исчезают, отделяемое из свищей становится скудным. Иногда свищи закрываются. Продолжительность ремиссии при остеомиелите колеблется от нескольких недель до нескольких десятков лет, зависит от общего состояния и возраста больного, локализации очага и т. д.
Развитию рецидива способствуют сопутствующие заболевания, снижение иммунитета и закрытие свища, приводящее к скоплению гноя в образовавшейся костной полости. Рецидив болезни напоминает стертую картину острого остеомиелита, сопровождается гипертермией, общей интоксикацией, лейкоцитозом, повышением СОЭ. Конечность становится болезненной, горячей, краснеет и отекает. Состояние пациента улучшается после открытия свища или вскрытия гнойника.

КТ стопы. Посттравматический хронический остеомиелит пяточной кости с наличием секвестра (красная стрелка) и свищевого хода (синяя стрелка).
Осложнения
Хронический остеомиелит часто осложняется переломами, образованием ложных суставов, деформацией кости, контрактурами, гнойным артритом, малигнизацией (злокачественным перерождением тканей). Постоянно существующий очаг инфекции влияет на весь организм, вызывая амилоидоз почек и изменения внутренних органов. В период рецидива и при ослаблении организма возможен сепсис.
Диагностика
Постановка диагноза при хроническом остеомиелите в большинстве случаев не вызывает затруднений. Для подтверждения проводят МРТ, КТ или рентгенографию. Для выявления свищевых ходов и их связи с остеомиелитическим очагом выполняют фистулографию.
Лечение
Операция показана при наличии остеомиелитических полостей и язв, гнойных свищей, секвестров, ложных суставах, частых рецидивах с интоксикацией, выраженной болью и нарушением функции конечности, малигнизации, нарушении деятельности других органов и систем вследствие хронической гнойной инфекции.
Выполняют некрэктомию (секвестрэктомию) – удаление секвестров, грануляций, остеомиелитических полостей вместе с внутренними стенками и иссечение свищей с последующим промывным дренированием. После санации полостей проводят костную пластику.
Источник
Опасным заболеванием, способным привести к летальному исходу, является остеомиелит суставов. Эта патология характеризуется нагноением в структуре костных элементов.
Если произошло инфицирование, действовать нужно немедленно, пока гнойный процесс не распространился на всю кость и не спровоцировал генерализированный сепсис.

Остеомиелит сочленений – грозное заболевание, которое может привести при неправильном и несвоевременном лечении к летальному исходу.
Механизм развития заболевания
Остеомиелит является тяжелым воспалительным заболеванием опорно-двигательной системы. Суставы страдают довольно часто, так как именно они являются особенно уязвимыми перед воздействием внешних и внутренних факторов, способных спровоцировать патологию.
Например, заработать остеомиелит коленного сустава можно в результате падения и повреждения мягких тканей с последующим инфицированием сочленения. При проникновении грибка или бактерий, способных провоцировать гнойные процессы, в кости начинается пиемия. Гной способен прорываться через надкостницу или распространяться непосредственно внутри кости.
Существует 3 теории относительно природы возникновения остеомиелита:
- Аллергическая. При попадании бактерий организм реагирует на это повышением уровня лейкоцитов в очаге воспаления. Асептические процессы вызывают отечность и нарушают нормальное кровоснабжение тканей. В результате наиболее изолированные участки подвергаются некрозу, что при условии попадания патогенного агента перерастает в остеомиелит.
- Сосудистая. Нарушение кровоснабжения кости происходит вследствие наличия патологий кровеносной системы, например, ишемии, склонности к тромбообразованию и т. д. Попадание на проблемный участок патогенной микрофлоры или гноя с кровотоком вызывает остеомиелит.
- Нервно-рефлекторная. В этом случае причиной нарушения кровообращения становится спазм сосудов. Для сокращения риска развития остеомиелита у людей с подобными проблемами рекомендовано использование спазмолитических лекарственных препаратов.
Провоцирующие факторы и осложнения
Основной причиной развития остеомиелита является проникновение в костную ткань пиогенных микроорганизмов. Иммунная система способна побороть их, но на это не всегда хватает ресурсов организма.
В таких случаях спровоцировать болезнь способны следующие факторы:
- травмы суставов;
- аллергия;
- патологии кровообращения;
- простуда или другое инфекционное заболевание;
- термическое повреждение тканей;
- заболевания инфекционной природы скрытого течения;
- переохлаждение организма;
- онкология, прохождение курса химиотерапии;
- прием некоторых медикаментозных препаратов;
- наличие хронических заболеваний;
- общее ослабление иммунитета.
Если не заботиться об укреплении своего здоровья, любой воспалительный процесс может привести к развитию суставного остеомиелита.
Это приводит к возникновению тяжелых последствий:
- анкилоз;
- перелом;
- деформация сустава;
- образование свищей;
- растворение кости;
- распространение инфекции.
В конечном итоге больной может остаться инвалидом на всю жизнь. В особенно тяжелых случаях цена допущения такого заболевания – это жизнь человека.
Симптомы проявления
Важно заметить наличие проблемы как можно раньше, пока патологический процесс сохраняет местное течение.
Например, указывать на остеомиелит голеностопного сустава могут следующие признаки:
- повышение температуры тела за пределы субфебрилитета;
- локальное повышение температуры;
- выраженная припухлость в области голеностопа;
- затруднения в движении;
- болезненные ощущения;
- покраснение кожи над суставом;
- образование свищей с гнойными выделениями.
Когда заболевание прогрессирует и гнойный процесс выходит за пределы сустава, распространяясь с кровотоком по всему организму, состояние больного резко ухудшается.
В этом случае его беспокоят такие симптомы:
- скачок температуры тела до 40 градусов;
- тошнота и рвота;
- спутанность сознания;
- озноб и лихорадка;
- интенсивные боли в воспаленном суставе;
- приобретение кожей нездорового оттенка;
- снижение показателей артериального давления;
- синюшность губ;
- судороги;
- учащенное мочеиспускание, сопровождаемое дискомфортными ощущениями;
- липкий пот;
- нарушение сердечного ритма;
- одышка;
- потеря сознания.
Виды и формы
Существует обширная сложная классификация разновидностей остеомиелита, ориентированная на разные критерии. В связи с этим можно выделить основные формы заболевания.
Рассмотрим их подробнее в таблице ниже:
| Название и фото | Краткое описание |
| Острый
При остром развитии гнойного процесса в суставах у больного ярко выражена симптоматика: боль, отек, покраснение в области поражения. | Симптомы ярко выражены, происходит образование гнойника с последующим выходом наружу его содержимого. |
| Хронический
При хроническом остеомиелите симптомокомплекс недуга выражен не столь ярко. | При невылеченном остром остеомиелите болезнь переходит в хроническую форму. Симптомы при этом проявляются не так интенсивно, но сохраняются признаки интоксикации организма. |
| Локальный
Локальный гнойный патпроцесс сочленения имеет четкие границы. | Патология имеет четко ограниченную область протекания в пределах одной кости, например, остеомиелит тазобедренного сустава. |
| Генерализованный
Генерализованный патпроцесс возникает при распространении инфекции по всему организму. | Происходит распространение гнойного процесса на соседние ткани, инфекция разносится по организму по системе кровотока, вызывая интоксикацию и ухудшение клинической картины. |
| Неспецифический
При неспецефическом остеомиелите причиной недуга становятся различные патогенные микроорганизмы. | Возбудителями остеомиелита становятся «стандартные» патогенные бактерии: стафилококки, различные грибки, стрептококки и кишечная палочка. |
| Специфический
Спецефический гнойный патпроцесс в суставных тканях вызывают определенные инфекционные агенты. | Провокаторами патогенного процесса являются специфические инфекционные агенты: бледная спирохета, палочка Коха, бруцеллы и т. д. |
| Местный
При местном процессе возникает поражение тканей определенного участка. | Обнаруживаются признаки локального воспаления тканей, но при этом не происходит общее ухудшение состояния больного. |
| Септико-пиемический
Септико-пиемический тип остеомиелита – агрессивная форма недуга, которая развивается быстро и в короткие сроки может привести к сепсису. | Развивается стремительно, сопровождаясь выраженной интоксикацией и образованием флегмоны или свища. Может осложняться, вплоть до сепсиса. |
| Токсический
При токсическом остеомиелите сочленений локальных признаков недуга практически не обнаруживаются, зато быстро прогрессирует ухудшение общего состояния больного. | Присутствуют симптомы острого сепсиса, состояние больного резко ухудшается, но при этом нет ярко выраженных локальных признаков остеомиелита. |
| Посттравматический
Посттравматический гнойный воспалительный процесс в суставных тканях является следствием какой-либо травмы. | Является следствием попадания инфекции через рану при повреждении сустава, например, после открытого перелома. |
| Послеоперационный
Послеоперационный патпроцесс в сочленении может стать следствием неправильно проведенной хирургической манипуляции или ненадлежащим уходом за прооперированной областью в дальнейшем. | Возникает после проведения остеосинтеза с установкой спиц при условии несоблюдения норм антисептической обработки или после других хирургических манипуляций на суставе. |
| Огнестрельный
При огнестрельном поражении возможно попадание в рану инфекции. | Причиной заболевания становится огнестрельное ранение. |
| Контактный
При контактном суставном остеомиелите первопричиной инфекционного процесса является близлежащий паточаг. | При наличии прогрессирующего воспалительного процесса в соседних тканях возможно его распространение на костные структуры. |
Методы диагностики
При малейшем подозрении на остеомиелит, необходимо как можно скорее обратиться в больницу. После осмотра беспокоящего пациента сустава врач назначит ряд дополнительных исследований.
Для проведения полноценной диагностики могут потребоваться следующие процедуры:
- общий и биохимический анализ крови;
- анализ мочи;
- рентген;
- УЗИ сустава;
- томография;
- инфракрасное обследование;
- фистулография, если имеются свищи.
Важно не только опровергнуть или подтвердить диагноз, но и выяснить насколько обширным является гнойный процесс. От этого зависит дальнейшее лечение и вероятность обнаружения осложнений.
Принципы лечения
Для успешного проведения лечения необходимо использовать все доступные направления терапии. Прежде всего, инструкция предполагает иммобилизацию поврежденного сустава.
Это позволит снизить болевые ощущения и избежать усугубления патологического процесса. До выздоровления необходимо соблюдать режим покоя и полноценно питаться для поддержания ресурсов организма.
Медикаментозная терапия и физиопроцедуры
Основное влияние на проблему оказывается с помощью медикаментов. Их применяют в виде таблеток, инъекций и инфузий.
Используемые препараты можно разделить на несколько категорий, в зависимости от целей их приема:
- Симптоматические. Их задачей является облегчение течения заболевания за счет устранения симптомов его проявления. Сюда относятся анальгетики и противовоспалительные препараты, глюкокортикоиды, средства от тошноты.
- Антибактериальные. Основной инструмент в борьбе с возбудителями гнойного процесса. Предпочтительнее использовать антибиотики широкого спектра действия. При выявлении грибковой инфекции требуются специальные противомикотические препараты.
- Дезинтоксикационные. Продукты жизнедеятельности бактерий и гной – это источники токсинов, отравляющих организм человека. Важно вывести яд из организма и предотвратить развитие сепсиса. Для этого используют физраствор и витамином С, глюкозой, сорбенты, а также проводят гемсорбцию или переливание плазмы.
- Иммуностимуляторы. Чтобы ускорить выздоровление и сократит риск развития осложнений следует укрепить иммунитет и стимулировать защитные функции организма с помощью витаминов и иммуностимуляторов.
Физиопроцедуры позволяют усилить действие лекарственных препаратов и восстановить нормальное кровообращение в проблемной области.
Чаще всего назначаются следующие направления физиотерапевтического лечения:
- электрофорез;
- ультрафиолетовое облучение крови;
- УВЧ;
- гипербарическая оксигенация.
Также для восстановления нормального функционирования больного сустава необходимо ввести занятия ЛФК, но только после устранения гнойного процесса и прохождения периода первичной регенерации поврежденных тканей.
Хирургическое лечение
В тяжелых случаях не обойтись без хирургического вмешательства. Показаниями к операции могут стать:
- свищи;
- распространение некроза;
- секвестры;
- неоднократные рецидивы;
- нетипичная форма заболевания;
- флегмона надкостницы и подобные процессы.
В современной хирургии для борьбы с суставным остеомиелитом применяется два основных метода. Для удаления локальных гнойных образований производится их вскрытие и санация. Если заболевание удалось выявить на начальных этапах его развития, назначается трепанация.
В этом случае в просверленные в кости отверстия устанавливаются дренажные трубки. Они помогают вывести гной наружу, а также используются для проведения антисептической обработки.
Для ознакомления с дополнительной информацией по теме суставного остеомиелита смотрите видео в этой статье.
Источник












