Остеохондральное повреждение коленного сустава
Остеохондральные переломы и рассекающие остеохондриты это группы сходных заболеваний суставного хряща и субхондральной пластинки. Коленный сустав их «излюбленное» место. Поражается, как правило, один из мыщелков бедра, межмыщелковая фасетка или медиальная фасетка надколенника и, как следствие, это ведет к трению суставной поверхности расположенного напротив надколенника.
а) Остеохондральные переломы. В анамнезе вывих надколенника или травма передней поверхности колена. Сустав отечен, пунктат с кровью и жировыми включениями.
Стандартные прямые и боковые рентгенограммы обычно без признаков костно — травматической патологии. Если диагноз установлен, необходимо проведение рентгенографии в осевой проекции, и даже в этом случае перелом будет трудно заметен, так как повреждение локализовано в толще суставного хряща. Более оправдано выполнение МРТ или артроскопии.
Лечение. Маленькие фрагменты необходимо удалять, так как они могут давать симптоматику. Большие фрагменты, особенно те, на которые ложится нагрузка, должны быть оставлены и фиксированы винтами (винты без головок и должны быть утоплены в толщу кости). Перед началом движений после операции накладывается длинный лонгет на две недели.
Иногда на межмыщелковом участке спереди определяется большая площадь повреждения суставного хряща, или даже углубление. В прошлом такие состояния лечились заглаживанием рваных участков и просверливанием углубления для стимуляции воспалительного ответа («микро-переломы»). Современная трансплантация хряща в зоны повреждения показала многообещающие результаты.
б) Рассекающий остеохондрит. У подростков и юношей, которых беспокоят интермиттирующие боли в коленном суставе, часто обнаруживают небольшой сегмент остеохондрального некроза, обычно с латеральной стороны медиального мыщелка бедра. Это обычно травматическое повреждение вследствие повторяющегося контакта с высоко стоящим надколенником или выступающей частью суставной поверхности большеберцовой кости.
Рассекающий остеохондрит коленного сустава — болезнь Кенига
Рассекающий остеохондрит. Обычно костно-хрящевой фрагмент остается около суставной поверхности.
Наиболее распространенные локализации рассекающего остеохондрита (а) медиальный мыщелок бедренной кости, (б) таранная кость, (в) головчатое возвышение плечевой кости.
— Читать далее «Симптомы перелома проксимального конца большеберцовой кости и его лечение»
Оглавление темы «Травмы коленного сустава и костей голени.»:
- Симптомы перелома межмыщелкового возвышения и его лечение
- Симптомы вывиха коленного сустава и его лечение
- Симптомы травмы разгибателя коленного сустава и его лечение
- Симптомы перелома надколенника и его лечение
- Симптомы вывиха надколенника и его лечение
- Симптомы остеохондральных повреждений коленного сустава и его лечение
- Симптомы перелома проксимального конца большеберцовой кости и его лечение
- Симптомы соскальзывающего перелома эпифиза большеберцовой кости и его лечение
- Симптомы перелома проксимального конца малоберцовой кости и его лечение
- Симптомы вывиха проксимального межберцового синдесмоза и его лечение
Источник
Повреждения суставного хряща (остеохондральные повреждения) коленного сустава являются распространенной патологией у детей, способствующей развитию посттравматических дегенеративно-дистрофических состояний, и составляют до 30% всех повреждений коленного сустава, а в отдаленном периоде после травмы процент поражений хряща, сочетанный с другой внутрисуставной патологией или существующих изолированно, достигает более 60%. Предрасполагающими факторами развития остеохондральных повреждений (ОХП) могут быть интенсивные занятия спортом, хроническая нестабильность либо привычные вывихи надколенника на фоне недостаточности медиальных стабилизирующих пателло-феморальный сустав структур и др.
Необходимо отметить, что в связи с отсутствием либо низкой доступностью достоверных методов диагностики патологии коленного сустава, многие случаи внутрисуставных костно-хрящевых повреждений у детей и подростков диагностируются и лечатся как повреждения менисков либо капсульно-связочного аппарата, в особенности на амбулаторном уровне.
Диагностику ОХП коленного сустава, как и любой другой патологии, следует начинать с выяснения жалоб пациента. Самая частая жалоба при таких повреждениях – острая, резкая боль в коленном суставе сразу после травмы. Кроме того, боль при повреждении суставного хряща может иметь специфическую характеристику в зависимости от локализации дефекта, т. е. усиливаться при определенных движениях либо сгибании на определенный угол, и отсутствовать при иных диагностических манипуляциях. Также возможно блокирование коленного сустава с ограничением разгибания, выраженной болезненностью при пассивных движениях и нагрузке конечности в результате отделения в полость сустава свободного хрящевого фрагмента, ущемляющегося между структурами сустава.
После сбора анамнеза следует приступить к осмотру области сустава и всей конечности. Осмотр проводится сравнительно со здоровой ногой. Обращают внимание на форму сустава: вследствие частого развития гемартроза или выпота контуры сустава сглаживаются, окружность его увеличивается. Для ОХП характерен ненапряженный гемартроз, однако в некоторых случаях, при значительной травме, величине и глубине остеохондрального дефекта, а также при повреждении синовиальной оболочки сустава, может развиваться и напряженный гемартроз. При анализе пунктата коленного сустава возможно также наличие в суспензии жировой ткани.
Вслед за осмотром сустава исследуют активные и пассивные движения в нем. При наличии гемартроза все виды движений ограничены. Пальпация надколенника или мыщелков резко болезненна, и в случае развития перелома на фоне вывиха надколенника отмечается нестабильность и болезненность при латеральной мобилизации последнего. Пальпация сустава заканчивается исследованием наличия крепитации при движении: слабый хруст при трении разволокненного хряща может быть пальпаторно неразличим, однако пациент, как правило, отмечает субъективное ощущение «трения в суставе». Характерным признаком внутрисуставных повреждений хряща коленного сустава в области пателло-феморального сочленения является положительный симптом трения надколенника, который заключается в появлении резкой болезненности в очаге хрящевого дефекта во время пассивных движений надколенника кнутри и кнаружи при разогнутом коленном суставе.
Инструментальные исследования имеют различную диагностическую значимость в определении внутрисуставных костно-хрящевых повреждений. При патологии суставного хряща рентгенография малоэффективна, хотя и дает информацию для диагностики диспластических и дегенеративно-дистрофических процессов в суставе, предрасполагающих к повреждению хрящевой ткани. Также метод эффективен в случаях миграции отделившихся остеохондральных рентгенпозитивных фрагментов в полость сустава.
Хорошее изображение отделившегося фрагмента, вне зависимости от его локализации, может обеспечить компьютерная томография с 3D-реконструкцией, хотя хрящевые фрагменты удается идентифицировать не всегда. Наиболее эффективным диагностическим инструментом в обнаружении хондральных повреждений является магнитно-резонансная томография (МРТ). С расширением использования этого метода удалось выделить особый тип повреждений, получивший название «скрытых» переломов. Данная патология представляет собой субхондральные внутрикостные переломы, при которых коленный сустав на рентгенограмме представляется неповрежденным, однако, как правило, присутствует гемартроз с выраженным болевым синдромом. При этом на МРТ-изображении визуализируется субхондральный перелом в виде подхрящевого отека и нарушения костно-балочной структуры. Гистологически такие очаги субхондральных повреждений характеризуются размягчением, растрескиванием, некрозом субхондральных остеоцитов, отеком, геморрагиями, воспалительными изменениями в ткани.
Необходимо отметить, что на сегодняшний день диагностика «скрытых» переломов у детей и подростков возможна только посредством МРТ, поскольку остальные методы визуализации, в том числе артроскопия, не позволяют обнаружить такие повреждения.
Лечение. При выборе метода лечения ОХП учитывается размер повреждения, его стабильность, локализация и срок с момента травмы. Небольшие стабильные повреждения вне нагружаемой зоны суставного хряща лечат консервативно фиксационным методом с ограничением осевой нагрузки на конечность. В остальных случаях необходимо рассматривать показания для оперативного лечения. Хирургическое лечение ОХП в случаях ранней их диагностики должно быть выполнено на возможно более ранних сроках с использованием одной из двух методик: фиксации или удаления фрагментов. При этом следует учитывать более высокие репаративные возможности детского организма в сравнении со взрослыми, в связи с чем приоритет должен отдаваться органосохраняющим вмешательствам. В последнее время наметился переход от практики удаления отделившегося фрагмента посредством артротомии к его артроскопической (либо полуартоскопической) фиксации при расположении повреждения в нагружаемой зоне тибио-феморального сустава либо в зоне контакта пателло-феморального сустава. При наличии стабильных повреждений, не требующих рефиксации, показано проведение остеоперфорации под артроскопическим контролем с целью стимуляции регенерации, однако как в этом случае, так и в случае проведения рефиксации с использованием металлоконструкций, следует быть осторожным для предупреждения повреждения метафизарной зоны роста.
Источник
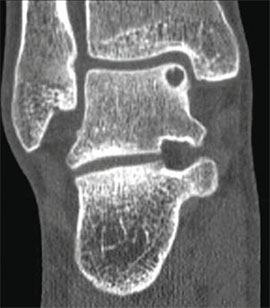
Остеохондральные повреждения голеностопного сустава встречаются чаще, чем любого другого. В литературе и поныне распространено разделение этих повреждений на рассекающие остеохондриты, остеохондральные и трансхондральные переломы.
С точки зрения дифференциальной диагностики и лечения такая классификация бесполезна, лучше характеризовать эти состояния как «остеохондральные повреждения».
Этиология
Munro – первый хирург, наблюдавший и описавший в 1856 году свободные внутрисуставные тела в голеностопном суставе. Он связал их образование с травмами. Для описания подобного состояния, наблюдаемого в коленном суставе, Konig в 1888 году ввел термин «рассекающий остеохондрит».
На данный момент точная причина возникновения остеохондральных переломов не выяснена. Травматическая этиология отделения остеохондральных фрагментов бесспорна.
Возникновение рассекающего остеохондрита медиального края таранной кости приписывают различным факторам (рост, эндокринные факторы, микроэмболы) и повторным травмам. Однократные или повторные травмы могут привести к субхондральным переломам и к переломам суставного хряща.
Анализ механизма травмы показал, что принудительная супинация одновременно с тыльным сгибанием и внутренней ротацией большеберцовой кости могут вызвать латеральные остеохондральные повреждения блока таранной кости.
К повреждениям медиальной части блока таранной кости могут привести принудительная супинация стопы в положении подошвенного сгибания с внешней ротацией большеберцовой кости по отношению к таранной.
Клиническая картина
Симптомы могут появиться сразу после острой травмы, но чаще имеет место хроническое течение.
Пациенты жалуются на боль, отёчность и/или постоянные или периодические блокады. Боль обычно появляется при нагрузке:
- Продолжительное хождение на ногах,
- Профессиональная деятельность,
- Занятия спортом.
Уменьшается и исчезает боль после отдыха (выходные). Также могут наблюдаться внутрисуставные щелчки и потрескивания.
Диагностика
Характерны типичные зоны болезненности, боль при движении, отёчность в области сустава. Необходимо оценить объем движений и исключить латеральную и медиальную нестабильность.
Повреждения можно оценить при рентгенографии в прямой проекции. Для оценки стадии трасхондральных повреждений может быть выполнена КТ. МРТ даёт важную информацию о распространённости и стадии повреждения. Anderson разработал в 1989 году следующую систему определения стадии остеохондральных переломов по МРТ:
Стадия 1 – субхондральная компрессия, не выявляемая на рентгенограммах (в прямой проекции), положительный результат при сканировании в костном режиме, отёк («ушиб кости»).
Стадия 2А – субхондральная киста.
Стадия 2Б – неполное отделение фрагмента.
Стадия 3 – фрагмент отделен, окружён синовиальной жидкостью, но пока не смещён.
Стадия 4 – фрагмент смещён (внутрисуставное свободное тело).
При МРТ можно определить локализацию остеохондральных повреждений. Повреждения медиального отдела блока таранной кости склонны располагаться в задней части, а повреждения латерального отдела – в передней. Это объясняет, почему многие медиальные повреждения не могут быть адекватно оценены при артроскопии через передний доступ.
Артроскопические данные
Состояние хряща варьирует от размягчения до формирования его дефекта со смещением фрагмента. Нередки случаи выявления хрящевых повреждений с участками отделения хряща. Если при пальпации под разорванным хрящом обнаружена полость, она может оказаться субхондральной кистой.
Лечение
Подход к лечению зависит от выявленных при артроскопии изменениий хряща, клинических симптомов и остро возникших или хронических жалоб.
При небольшом сроке после травмы успеха можно добиться с помощью рефиксации фрагмента к его ложу винтами или пинами (Ethipins), в зависимости от размера фрагмента. Небольшие, сильно смещенные фрагменты хряща удаляют, если не затронута субхондральная кость.
Локальное размягчение хряща
Если киста не выявлена, фрагмент стабилен, клинические проявления отсутствуют, то попытка консервативного лечения является оправданной. Пациенту запрещают носить тяжести. Через 6 месяцев проводят клиническое обследование с рентгенологическим контролем.
При тяжёлых клинических проявлениях рекомендуется антеградная или ретроградная туннелизация повреждённого участка. Часто подлежащая кость очень нестабильна, поэтому туннелизация в таких случаях может не обеспечить долгосрочный эффект. Следовательно, может оказаться необходимым удаление размягченных участков хряща для оголения и дебридмента субхондральной кости.
Размягченный, но неповрежденный хрящ, с малоподвижным костно-хрящевым фрагментом
Кроме выполнения антеградной и ретроградной туннелизации, крупные фрагменты при выраженных клинических проявлениях можно рефиксировать пинами или канюлированными винтами для мелких фрагментов. При больших нестабильных фрагментах, расположенных под незатронутым слоем хряща, рекомендуется ретроградная пересадка костной ткани. Альтернативным методом в таких случаях может послужить остеохондральная аутотрасплантация.
Частично отделившийся фрагмент
Небольшие хрящевые фрагменты с очень тонкими участками кости удаляют, их ложе сглаживают, выполняют микрофрактурирование субхондральной кости. Целесообразна попытка рефиксации крупных фрагментов, несмотря на то, что вероятность успеха чрезвычайна мала.
Смещенный фрагмент
Малые фрагменты удаляют, выполняют субхондральную абразию их ложа и микрофрактурирование. Для более крупных фрагментов следует рассмотреть возможность рефиксации, что может уменьшить размер дефекта таранной кости. Поверхности отделившегося фрагмента и его ложа должны быть предварительно тщательно освежены. Другой возможностью у молодых пациентов с большими дефектами может стать аутотрансплантация. Костно-хрящевой аутотрансплантат можно выделить из ненагружаемого участка коленного сустава той же конечности.
Техника операции
Удаление остеохондральных фрагментов:
Удаление свободных хрящевых или костно-хрящевых фрагментов, которые невозможно рефиксировать, выполняется так же, как и извлечение свободных внутрисуставных тел.
Туннелизация:
- Осмотр и пальпация,
- Туннелизация.
Послеоперационное ведение
Пациенту запрещается нагрузка на конечность в течение 4-8 недель, в зависимости от размера повреждения.
Рефиксация
- Осмотр и пальпация,
- Установка инструментального порта,
- Освежение повреждённой поверхности,
- Рефиксация фрагмента,
- Исследование щупом.
Исключается нагрузка на оперированную конечность в течение 8-10 недель. До разрешения осевой нагрузки винт удаляют во избежание повреждения хряща на суставной поверхности большеберцовой кости.
Источник
Основные факты:
- пациент с повреждениями хряща обычно испытывает болевые ощущения в глубине голеностопного сустава во время или после физической нагрузки;
- причиной болевого синдрома является повторяющееся увеличение давления внутри голеностопа во время ходьбы, которое приводит к раздражению болевых рецепторов кости на дне дефекта хряща;
- для диагностики повреждений хряща и предоперационного планирования предпочтительно использование КТ;
- выбор метода лечения при остеохондральных повреждениях зависит от продолжительности заболевания и размеров дефекта;
- первоочередным методом лечения является иссечение, дебридмент и стимуляция костного мозга, что позволяет добиться хороших/отличных результатов в 90% случаев.
Что такое остеохондральные повреждения голеностопного сустава и как часто они встречаются?
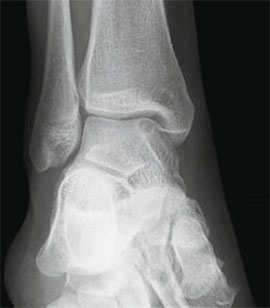
Частота (остео) хондральных дефектов блока таранной кости у пациентов со свежими повреждениями голеностопного сустава составляет 7-9%. Эти остеохондральные дефекты становятся причиной длительно сохраняющегося отека, ограничения объема движений и боли при нагрузке. Дефект может быть виден на рентгенограммах, однако чаще они оказываются неинформативными. Травматические остеохондральные повреждения отличаются низкой способность к регенерации поэтому требуют специального хирургического лечения.
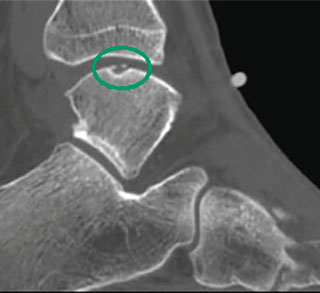

Выделяют также дефекты хряща в голеностопном суставе, причины которого напрямую не связаны с травмой. Здесь могут иметь значение нарушение кровобращения в кости, некроз и, возможно, генетические факторы. Большинство из них долго протекают бессимптомно. Однако в дальнейшем они могут проявится болью и отеком, например, после эпизода травмы.
Остеохондральные дефекты обычно локализуются в области передней части блока таранной кости. При остеохондральных дефектах часто образуются свободные тела в голеностопном суставе.
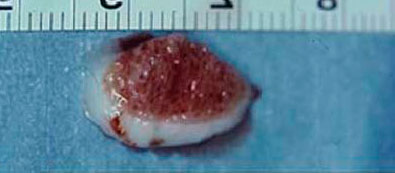
Повторяющиеся перегрузки поврежденного суставного хряща могут вести к дальнейшей локальной гибели хрящевых клеток.
О хряще голеностопного сустава
Голеностопный сустав – это наиболее конгруэнтный сустав нижней конечности, а хрящевой покров образующих его костей отличается наименьшей толщиной.
Средняя толщина хрящевого покрова блока таранной кости у человека составляет 1,5 мм.
Толщина суставного хряща коленного сустава, согласно исследованиям составляет 2,2 мм (1,7-2,6 мм), а средняя толщина суставного хряща тазобедренного сустава – 1,8 мм.
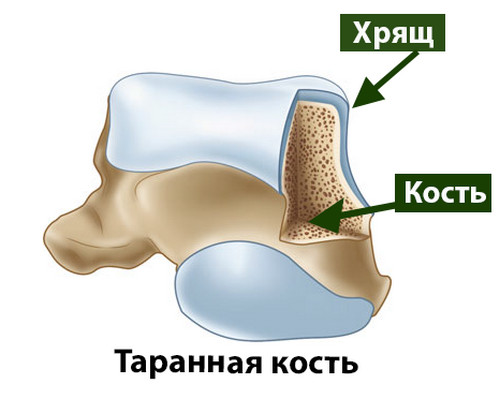
Хрящ образован клетками (хондроцитами), коллагеновыми волокнами (образуют аркадные структуры) и водой. На водный компонент суставного хряща человека приходится примерно 80% его массы. Благодаря своему строению суставной хрящ очень гладкий, это облегчает движения костей друг относительно друга в суставе.
Причина болей при разрушении хряща голеностопа
Предполагается, что в формировании болевого синдрома при остеохондральных дефектах голеностопного сустава участвуют несколько механизмов. При увеличение давления в полости голеностопного сустава и внутри таранной кости формируется костная боль, а при воспалении — синовиальная боль.
Под синовиальной болью подразумевается боль от воспаленной и утолщенной синовиальной выстилки стенок сустава.
Также установлено, что надкостница и костный мозг таранной кости являются хорошо иннервируемыми тканями. Увеличение давления внутри голеностопного сустава является мощным раздражителем нервных окончаний костного мозга. Вот почему пациенты с поврежденным хрящом таранной кости периодически испытывают значительные костные боли.
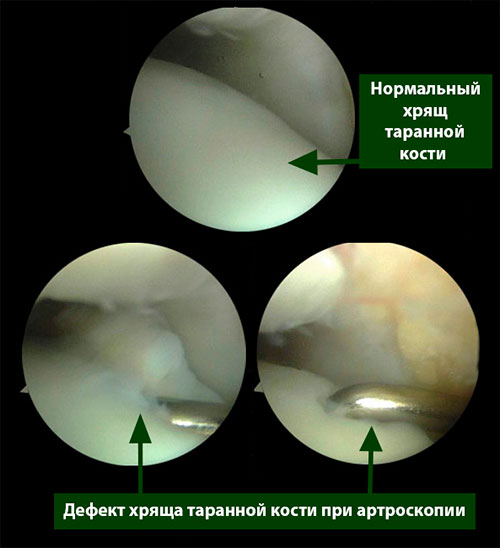
Методы обследования пациентов с дефектом хряща
Рентгенография
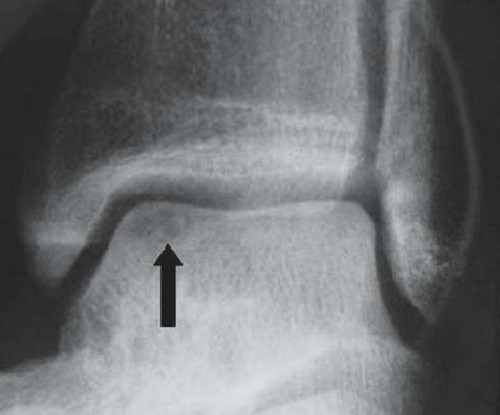
Рутинное рентгенологическое исследование включает рентгенографию обоих голеностопных суставов в прямой и боковой проекциях. На рентгенограммах можно увидеть отслоенный костный фрагмент. Изначально, на начальных стадиях болезни, площадь повреждения может быть очень мала, в связи с чем она не будет видна на рентгенограммах. Иногда изменения становятся видны только при рентгенологическом исследовании в динамике.
КТ и МРТ
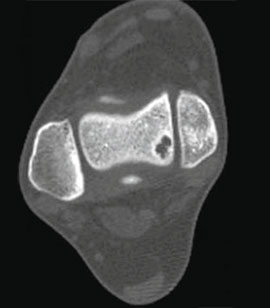
Для предоперационного планирования, однако, предпочтительно использование компьютерной томографии (КТ). КТ включает исследование с шагом 0,5 мм и ЗD реконструкцией поврежденного сустава. МРТ полезно для диагностики сопутствующих повреждений мягких тканей (мышц, связок и сухожилий).

Консервативное лечение
Бессимптомно существующие или минимально проявляющие себя повреждения лечатся консервативно: покой, лед, временное ограничение нагрузки и, при ощущениях нестабильности в суставе, ортезирование.
Варианты оперативного лечения
Мы используем несколько хирургических методик лечения остеохондральных повреждений голеностопного сустава. Все они чаще всего основываются на одном из следующих принципов:
- дебридмент и стимуляция костного мозга (микрофрактуринг, абразивная хондропластика, перфорация); При этом за счет выхода стволовых клеток из костно-мозгового канала в область дефекта нарастает новый суставной хрящ.
- фиксация оторванного фрагмента хряща обратно к блоку таранной кости, если он большого размера;
- стимуляция формирования суставного хряща путем имплантации аутологичных хондроцитов;
- перемещение хряща из коленного сустава (мозаичная хондропластика) или замещение дефекта искусственным хрящом.
Выбор метода лечения остеохондральных повреждений таранной кости зависит от продолжительности жалоб пациента, размеров дефекта и от того, с каким дефектом, первичным или вторичным, мы имеем дело.
По нашему опыту первичный и наиболее оптимальный метод лечения повреждений хряща голеностопа является артроскопический дебридмент и стимуляция костного мозга. Такая тактика лечения в 87% случаев позволяют добиться хороших и отличных результатов.
В острых ситуациях (от травмы прошло до 4 недель) при размерах фрагмента 18 мм и более предпочтительна фиксация его на место с использованием специальных винтов. В подростковом возрасте всегда следует отдавать предпочтение фиксации отколовшегося фрагмента даже при размерах дефект менее 18 мм. При крупных кистозных дефектах таранной кости может быть показано заполнение дефекта костным материалом.
В большинстве первичных случаях весь необходимый объем вмешательства может быть выполнен артроскопически.
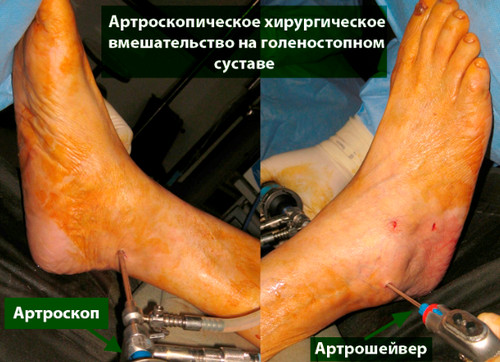
При неэффективности первичного вмешательства может быть показана мозаичная хондропластика или замещение дефекта искусственным хрящом. Эти операции обычно выполняются открыто.
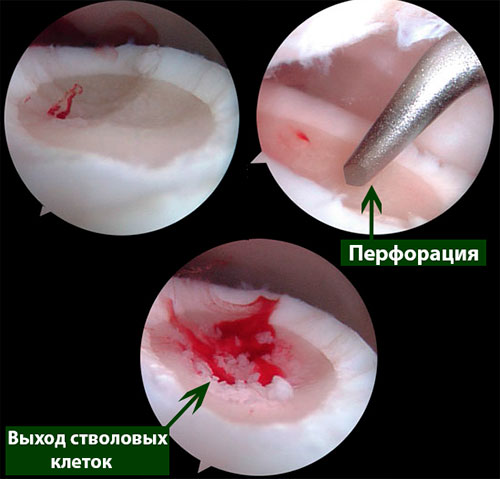
Артроскопический дебридмент и стимуляция костного мозга
Методика заключается в удалении всех отколовшихся фрагментов хряща и подлежащей некротизированной (умершей) кости. Если в кости под хрящом имеются кисты, они вскрываются и специальным образом обрабатываются. Затем особым интструментом выполняется микро перфорация кости. Это приводит к высвобождению факторов роста, которые заполняют дефект хряща таранной кости.
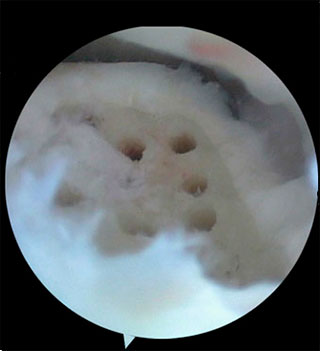
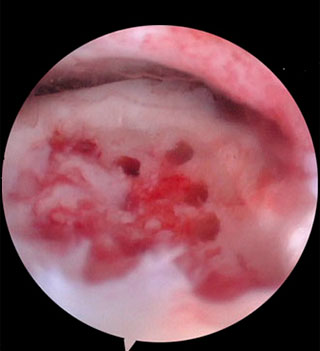
Происходит стимуляция образования новых сосудов, в остеохондральный дефект выходят стволовые клетки костного мозга таранной кости, и он в последующем заполняется хрящом.
Во время операции снижается внутрисуставное давление на хрящ, что приводит к блокированию стимуляции нервных окончаний и уменьшению выраженности болевых ощущений у пациента.
Хорошие и отличные результаты отмечены у 86% пациентов.
Реабилитация после артроскопического дебридмента
После артроскопического дебридмента и перфорации пациентам рекомендуют активное сгибание стопы в голеностопном суставе. В течение ближайших 5-6 недель после операции допускается лишь дозированная нагрузка на стопу. Полная нагрузка разрешается через 6 недель. Бег по ровной поверхности возможен через 12 недель после операции. Возвращение к полноценной активности и занятиям спортом обычно происходит через 4-6 месяцев после операции.
Фиксация крупных фрагментов отколовшегося хряща
При размерах фрагмента 18 мм и более предпочтительным методом является его фиксация одним или двумя 2,0 мм винтами.
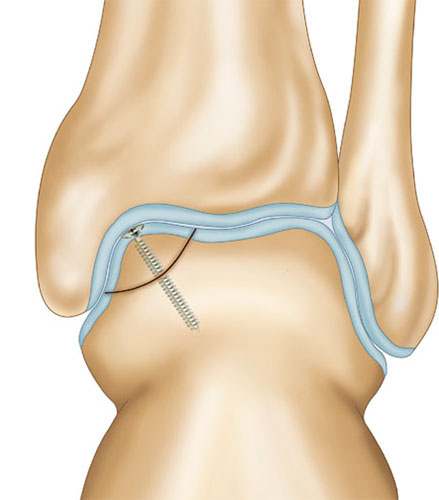
У подростков при (достаточно длительном) неэффективном консервативном лечении также следует отдавать предпочтение рефиксации отколовшегося куска таранной кости. Считается, что наличие крупного остеохондрального дефекта отрицательным образом сказывается на здоровье сустава.
Для того, чтобы оценить точные размеры и локализацию дефекта, обязательно проведение спиральной КТ.
Во время операции выполняется микроперфорация некротизированного (умерешего) участка таранной кости. После репозиции, фрагмент фиксируется 2-мя стягивающими винтами.
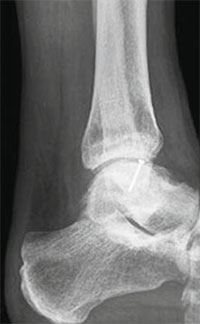
В качестве альтернативы металлическим винтам можно использовать биодеградируемые пины или якори.
Мозаичная хондропластика таранной кости
Размеры дефекта таранной кости оценивают по результатам рентгенологического и КТ-исследования.
Перед операцией пациента информируют о возможных вариантах лечения и их результатах. Пациентам старше 55 лет предлагать мозаичную остеохондропластику следует с большой осторожностью, то же касается пациентов с многократными ранее перенесенными вмешательствами на голеностопном суставе и пациентов с признаками артроза и истончения суставного хряща.
Мозаичная хондропластика выполняется артроскопически или открыто, через небольшой кожный разрез в области голеностопного сустава. Если требуется небольшой трансплантат для заполнения дефекта хряща, то его забирают из переднего не нагружаемого отдела блока таранной кости. Однако чаще, костно-хрящевой цилиндр (трансплантат) берут из не нагружаемой зоны мыщелка бедра коленного сустава. При этом забор костно-хрящевого столбика из коленного сустава производится с применением артроскопической технологии через проколы кожи.

Операция выполняется под общей или спинальной анестезией. Выполняется стандартная артроскопическая ревизия голеностопного сустава, оцениваются размеры и локализация дефекта. Идеальным кандидатом на мозаичную остеохондропластику является пациент с дефектом хряща таранной кости диаметром более 10 мм. Важным является сохранение целостности остальных участков суставных поверхностей большеберцовой и таранной костей.
Противопоказанием к операции является дегенеративное, артрозное поражение голеностопного сустава.
Современный инструментарий для мозаичной остеохондропластики включает инструменты для точного определения диаметра и глубины требуемых трансплантатов.

Основным в операции является необходимость точно отмоделировать трансплантаты для максимального соответствия контуру суставной поверхности голеностопного сустава. От этого очень сильно зависит исход лечения.
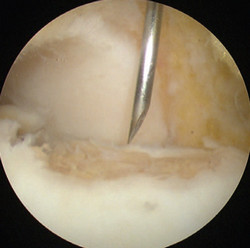
В ходе операции производят освежевание с помощью острого бора основания дефекта хряща таранной кости до появления кровоточащей поверхности
По завершении подготовки ложа таранной кости, хирург перемещает астроскоп в коленный сустав, где выполняется забор остеохондральных трансплантатов из мыщелков бедра.
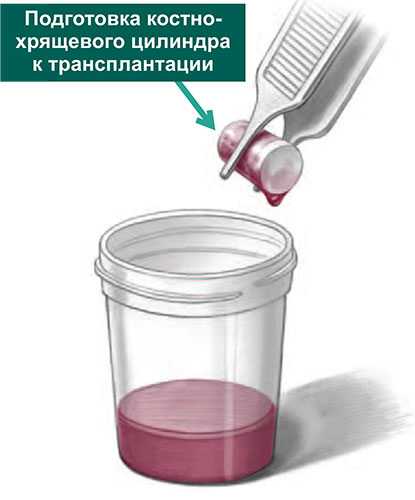
Трансплантаты забираются с помощью трубчатых полых сверил, которые обеспечивают забор трансплантата точного диаметра и длины.

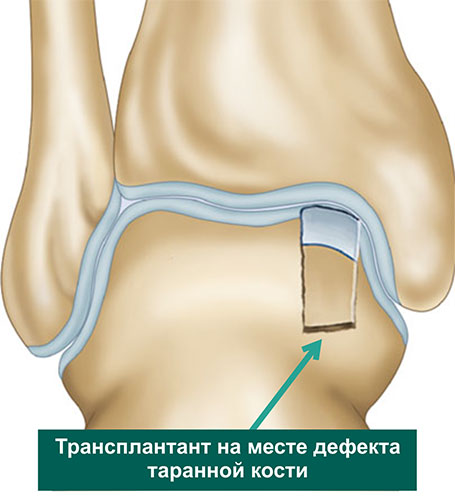
Далее переходят обратно на голеностопный суставе, где в области дефекта хряща таранной кости, специальными сверлами формируется костный каналы соответствующий трансплантатам из коленного сустава по длине и диаметру. В завершении трансплантаты взятые из коленного сустава впрессовывается в сформированный в таранной кости каналы и моделируется по уровню суставной площадки.
Реабилитация
Пациентам, рекомендуется исключить нагрузку на ногу на срок 3 недели. По истечении этого периода еще в течение 3 недель рекомендуется дозированная нагрузка, не превышающая 30 кг и способствующая дальнейшей интеграции остеохондральных трансплантатов в таранную кость. Использование ортопедической обуви поможет избежать дискомфортных ощущений. Рекомендуются упражнения, направленные на вос
