Остеоартроз коленных суставов формулировка диагноза
Справочник болезней
«Наш долг — для блага наших больных различать научную правду и элементы рекламы» P.Silvestre
Виды остеоартроза

ФАКТОРЫ РИСКА ОСТЕОАРТРОЗА
Механические факторы
• Ожирение.
• Дисплазия суставов.
• Травма.
• Профессия.
Другие факторы
• Возраст >50 лет.
• Женский пол.
• Наследственность, семейный анамнез (генерализованный, узелки Гебердена).
• Плотность кости (повышение, отсутствие остеопороза).
Повреждение хряща
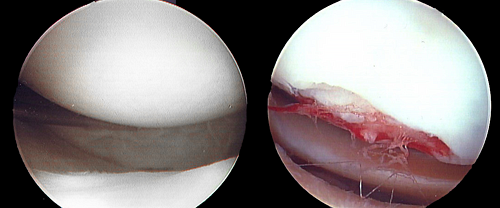
Нормальный и поврежденных хрящ коленного сустава.
КЛИНИКА ОСТЕОАРТРОЗА
• Боль в коленях, тазобедренных суставах: при нагрузке, может быть в покое и ночью.
• Кратковременная утренняя скованность (<30 мин).
• Функциональные ограничения: крепитации, уменьшение объема движения, увеличение кости.
• Выпот умеренный или отсутствует.
• Деформация: фиксированное сгибание, varus или реже valgus.
• Отсутствуют: выраженное местное и системное воспаление, эритема, прогрессирующая немеханическая боль.
КЛАССИФИКАЦИЯ ОСТЕОАРТРОЗА
• Этиология: первичный, вторичный.
• Локализация: коксартроз, гонартроз, артроз кистей (межфаланговый, запястно-пястный сустав I пальца), полиартроз.
• R cтадия: 1–4.
• Функциональная недостаточность: I степень (выполнение жизненно-важных функций без труда), II степень (с трудом), III степень (с посторонней помощью).
Динамика депрессии у малоподвижных пациентов с остеоартрозом
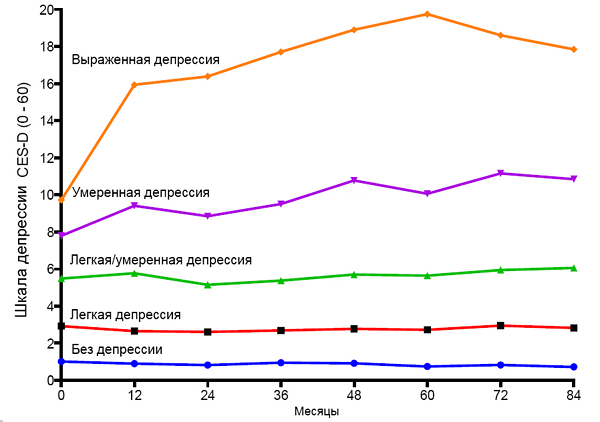
White D, et al. Arthritis Care Research. 2017;69:209–15.
R СТАДИЯ (Kellgren-Lawrence)
• 1 стадия: возможное сужение суставной щели, формирование остеофитов.
• 2 стадия: сужение суставной щели, остеофиты.
• 3 стадия: сужение суставной щели, субхондральный склероз, множественные остеофиты, возможная деформация костей.
• 4 стадия: значительное сужение суставной щели, большие остеофиты, выраженный склероз, деформация костей.
Рентгенография при гонартрозе
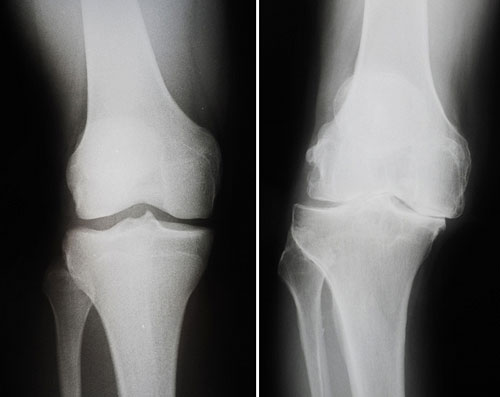
Слева нормальный суства, справа сужена межсуставная щель.
ФОРМУЛИРОВКА ДИАГНОЗА
• Остеоартроз коленных суставов, III стадия, ФН III. [M17.0]
• Остеоартроз межфаланговых суставов кистей (узлы Гебердена), коленных и тазобедренных суставов, II стадия, ФН II. [M15.0]
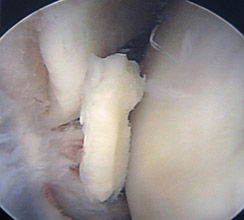
Фрагмент хряща в полости сустава при артроскопии
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
• Программы самопомощи.
• Физические нагрузки обязательно: ходьба, тред-милл, велотренажер, эластичные ленты, изокинетические, изометрические.
• Гимнастика Тай-чи.
• Адекватная обувь: туфли на низком каблуке.
• Защита суставов: ортезы для рук, брейсы тибиофеморальные, пателлофеморальные.
• Вспомогательные устройства: трость, костыль, ходок.
Селективность нестероидных противоспалительных препаратов
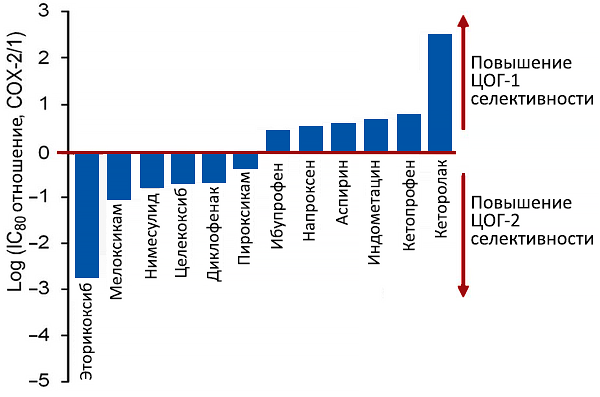
Концентрация подавляющая активность ЦОГ-1 и ЦОГ-2 на 80%. Schmidt M, et al. Eur Heart J. 2016;37:1015–23.
ТАКТИКА ЛЕЧЕНИЯ (ACR)
• НПВП: низкие → полные дозы, диклофенак 50 мг 3 раза.
• Местно: диклофенак/метилсалицилат (колени, руки), крем капсаицина (колени).
• Интраартикулярные инъекции кортикостероидов: гонартроз, коксартроз.
• Дулоксетин 60–120 мг/сут.
• Трамадол: противопоказания к НПВП, неэффективность лечения.
• Преднизолон 10 мг 6 нед при остеоартрозе рук и воспалении (HOPE).
• Хирургическая замена сустава.
• Лечение без доказанного эффекта: парацетамол, глюкозамин, хондроитин, гиалуроновая кислота внутрисуставно, артроскопическая хирургия коленного сустава.
Многодневная динамика боли при коксартрозе
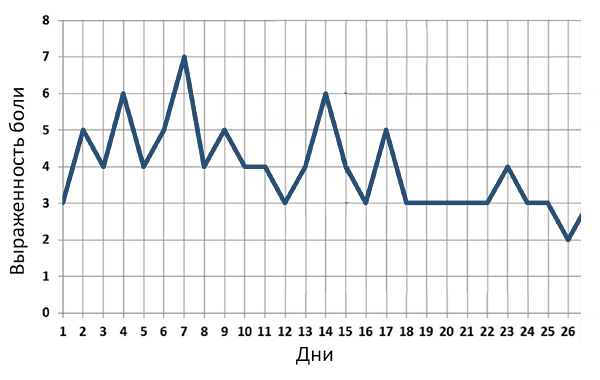
Teirlinck C, et al. Arthritis Care Res. 2019;6:768–76.
ПОКАЗАНИЯ ДЛЯ ЗАМЕНЫ СУСТАВА (NICE, BOA)
Рекомендовано
• Умеренная или выраженная боль неадекватно контролируемая без хирургии в течение ≥3 мес при 3–4 стадии поражения сустава.
Возможно
• Функциональные нарушения при наличии тяжелого поражения сустава (4 стадия).
• Прогрессирующая деформация колена (varus/valgus) с нарушением функции.
Возраст замены тазобедренных суствов
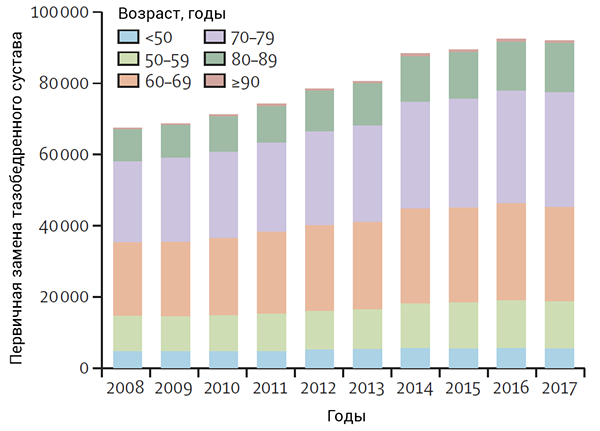
National Joint Registry for England, Wales, Northern Ireland and the Isle of Man. 2018.
ОТНОСИТЕЛЬНЫЕ ПРОТИВОПОКАЗАНИЯ ДЛЯ ЗАМЕНЫ СУСТАВА (AAOS)
• Инфекция.
• Коморбидность: ожирение, курение, диабет, цирроз, психические расстройства (депрессия, тревога), остеопороз.
• Несоблюдение инструкций: деменция, алкоголизм.
• Факторы пациента (возраст, пол, курение, ожирение, коморбидность) не должны быть барьерами для хирургии (NICE).
Эффективность замены коленных суставов
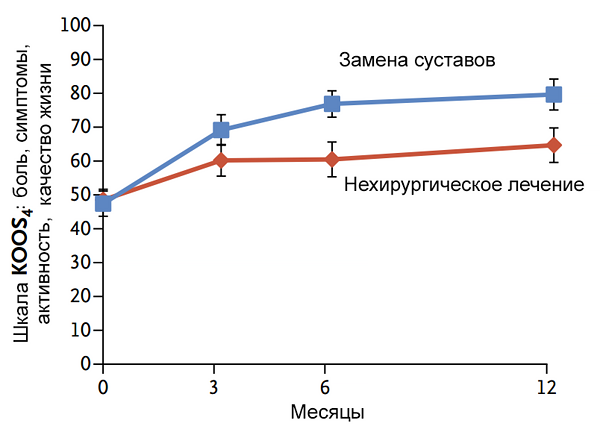
Skou S, al. New Engl J Med. 2015;373:1597–606.
Источник
Формулировка диагноза
При формулировке диагноза остеоартроз следует учитывать следующие его характеристики:
ограничение амплитуды движений, тип (сгибательный, разгибательный, приводящий) и степень выраженности контрактуры (незначительная, умеренная, выраженная и значительно выраженная), опорное укорочение конечности, гипотрофию мышц бедра и голени, рентгенологическую стадию процесса.
Нарушение функции суставов:
I степень — для плечевого и тазобедренного сустава ограничение амплитуды движения не превышает 20-30°; для локтевого, лучезапястного, коленного, голеностопного амплитуда сохраняется в пределах не менее 50° от функционально выгодного положения, для кисти — в пределах 110-170°;
II степень — для плечевого и тазобедренного суставов амплитуда движений не превышает 50°, для локтевого, лучезапястного, коленного, голеностопного — уменьшается до 45-20°;
III степень — сохранение амплитуды движений в пределах 15° либо неподвижность суставов, анкилоз в функционально выгодном положении;
IV степень — суставы фиксированы в функционально невыгодном (подтянутом) положении.
Функциональные возможности больного (функциональные классы — ФК):
I ФК — возможность выполнения всех повседневных обязанностей полностью, без посторонней помощи;
II ФК — адекватная нормальная активность, невзирая на затруднения вследствие дискомфорта или ограниченной подвижности в одном либо более суставов;
III ФК — невозможность выполнения малого числа или ни одной из обычных обязанностей и самообслуживания;
IV ФК — значительная или полная нетрудоспособность, прикованность к постели либо коляске, малое или полное отсутствие самообслуживания.
Рентгенологические изменения при остеоартрозе (Келлгрен и Лоуренс, 1957)
0 — изменения отсутствуют;
I — сомнительные рентгенологические признаки;
II — минимальные изменения (небольшое сужение суставной щели, единичные остеофиты);
III — умеренные проявления (умеренное сужение суставной щели, множественные остеофиты);
IV — выраженные изменения (суставная щель почти не прослеживается, выявляются грубые остеофиты).
Показания к проведению рентгенографического исследования коленных суставов при первом обращении пациента:
▪ молодой возраст;
▪ травма, предшествовавшая появлению боли в суставе (для исключения перелома);
▪ значительный выпот с выраженной дефигурацией сустава, особенно при поражении одного сустава;
▪ выраженное уменьшение объема движений в суставе;
▪ интенсивная боль в суставе, даже в случае, если диагноз остеоартроз ранее был установлен;
▪ планируемая консультация ортопеда;
▪ неэффективность адекватной консервативной терапии;
▪ повторное рентгенологическое исследование суставов при остеоартрозе должно использоваться только в клинических целях;
▪ повторное рентгенологическое исследование суставов при остеоартрозе проводится при подозрении на присоединение новой патологии или планируемое хирургическое вмешательство на суставе (при направлении на консультацию к ортопеду).
Нарушения статодинамической функции при остеоартрозе.
● Незначительное нарушение статодинамической функции — амплитуда движений в суставе уменьшена не более чем на 10% нормы, боли ноющего характера в области пораженного сустава появляются после длительной ходьбы (3-5 км) или значительной становой нагрузки, исчезают после кратковременного отдыха; темп ходьбы более 90 шагов в минуту; рентгенологически — I стадия процесса.
● Умеренное нарушение статодинамической функции:
▪ начальный этап — ноющие боли при ходьбе на расстояние 2 км, проходящие после отдыха, хромота при ходьбе; количество шагов не превышает 150 при 100-метровой функциональной пробе; темп ходьбы 70-90 шагов в минуту; умеренная артрогенная контрактура, опорное укорочение конечности не более 4 см; гипотрофия мышц бедра с уменьшением длины его окружности на 2 см; снижение мышечной силы на 40%; рентгенологически — I или II стадия деформирующего артроза пораженного сустава;
▪ прогрессирующий этап — постоянные боли, выраженная хромота при движении, стартовые боли, количество шагов при 100-метровой функциональной пробе не превышает 180; темп ходьбы — 45-55 шагов в минуту; выявляется выраженная артрогенная контрактура; опорное укорочение — 4-6 см; гипотрофия мышц бедра с уменьшением длины его окружности на 3-5 см, голени — на 1-2 см; снижение мышечной силы от 40 до 70%; рентгенологически — II-III стадия; анатомо-функциональные изменения в крупных суставах нижних конечностей и поясничного отдела позвоночника без вторичных неврологических расстройств.
● Выраженное нарушение статодинамической функции — постоянные интенсивные боли; выраженная хромота при ходьбе на расстояние не более 0,5 км без отдыха; количество шагов при 100-метровой функциональной пробе превышает 200, темп ходьбы — 25-35 шагов в минуту; артрогенная контрактура выражена значительно, опорное укорочение составляет 7 см и более, гипотрофия мышц бедра с уменьшением длины его окружности на 6 см и больше, голени — на 3 см и больше; снижение мышечной силы более 70%; рентгенологически — II-III стадия, выраженное дегенеративно-дистрофическое поражение крупных суставов и позвоночника с вторичным стойким болевым и корешковым синдромом.
● Значительное нарушение статодинамической функции — практическая неспособность к самостоятельному передвижению.
Варианты течения заболевания:
▪ медленно прогрессирующее течение (изменения в суставе (-ах) развиваются в срок 9 лет и более; обострения синовита редкие — 1 раз в 1-2 года);
▪ прогрессирующее течение (изменения развиваются в срок от 3 до 8 лет; признаки вторичного реактивного синовита — 2 раза в год);
▪ быстро прогрессирующее течение (изменения развиваются в срок до 3 лет, частый реактивный синовит — 3 раза и более в год).
Источник
Остеоартроз первичный, полиостеоартроз с преимущественным поражением коленных и голеностопных суставов, медленно прогрессирующее течение, III Rg-стадия. Реактивный синовит коленных суставов. ФНС II.
Лечение
Целями лечения остеоартроза являются: уменьшение боли, восстановление нарушенного метаболизма суставного хряща (базисная терапия), снижение риска вовлечения новых суставов, предотвращение развития деформации суставов, улучшение качества жизни больных.Возможное устранение причины (в т.ч. оперативная ортопедическая коррекция), ликвидация вторичного синовита.
Лечение ОА должно быть комплексным и включать нефармакологические, фармакологические и хирургические методы.
Нефармакологические методы включают обучение больных и физические методы воздействия. Повышение уровня знаний о заболевании уменьшает боль и улучшает функции суставов. Обучение больных и их супругов навыкам ежедневных тренировок приводит к уменьшению боли. Эти методы обладают невысокой стоимостью затрат. Физические упражнения при ОА снижают боль и сохраняют функцию суставов, особенно при сочетании с образовательными программами. Упражнения для укрепления силы четырёхглавой мышцы бедра достоверно уменьшают боль и сопоставимы по эффективности с НПВП. Необходимо учитывать противопоказания для занятий лечебной физкультурой у больных ОА, как абсолютные (неконтролируемая аритмия, блокада 3 степени, недавние изменения на ЭКГ, нестабильная стенокардия), так и относительные (кардиомиопатия, пороки сердца, плохо контролируемая артериальная гипертензия).
Простейший способ уменьшения нагрузки на сустав – использование трости или костыля. Также назначается локальная я — аппликации парафина, высокочастотную электротерапию, электрофорез с новокаином и анальгином, магнитотерапию и лазеротерапию. Для укрепления мышечно-связочных структур и улучшения двигательной функции суставов показана лечебная гимнастика, кинезотерапия, регулярное санаторное лечение и бальнеотерапия. Следует учитывать, что физиотерапевтические процедуры назначаются вне явлений вторичного синовита.
Медикаментозное лечение
Медикаментозные препараты, используемые в терапии остеоартроза, делятся на две основные группы: симптоматические лекарственные средства быстрого действия и медленного действия. Препараты первой группы направлены на подавление боли и нормализацию функции пораженных суставов. К ним относятся НПВС, анальгетики, миорелаксанты, а также глюкокортикоиды. Среди препаратов второй группы – симптоматических препаратов медленного действия первостепенная роль принадлежит естественным компонентам хрящевого межклеточного вещества – хондроитину и глюкозамину. Препараты второй группы обладают не только симптоммодифицирующим действием, но и замедляют темпы прогрессирования заболевания, препятствуют развитию структурных изменений в гиалиновом хряще и вовлечению в патологический процесс интактных суставов. В связи с этим они рассматриваются как препараты патогенетического (базисного, хондромодулирующего) действия в лечении остеоартроза. Данные препараты характеризуются более медленным развитием симптоммодифицирующего действия, выраженным последействием, когда после прекращения лечения эффект сохраняется еще в течение 4–8 и более недель, и обладают потенциальным структурно-модифицирующим действием.
Базисные препараты – хондропротекторы: хондроитин сульфат (структум) – капсулы по 500 мг 2 р/д в течение 6 мес.; глюкозамин сульфат (дона) – 1500 мг 1 р/д в течение 4-12 недель курсами 2-3 раза в год; артрон 2 мл в/м через день 25-30 инъекций курсами 2 раза в год; хондролон (хондроитин сульфат для инъекций) в/м по 100 мг (1 ампула) через день в/м 25-30 инъекций курсами 2 раза в год; румалон по 1 мл через день в/м 25-30 инъекций курсами 2 раза в год в/м; артепарон по 1 мл через день в/м 25-30 инъекций курсами 2 раза в год в/м. Эти препараты противопоказаны при артритах и опухолевых процессах, а также при аутоиммунных заболеваниях.
Для уменьшения болевого синдрома и при вторичном (реактивном) синовите применяют НПВС в виде местной терапии – гели, кремы – кетопрофен (фастум-гель), диклофенак. При неэффективности местной терапии применяют системное назначение НПВС: возможно применение ксефокама (лорноксикам), диклофенака, ибупрофена. Индометацин противопоказан больным с остеоартрозом, т.к. он разрушает суставной хрящ и приводит к прогрессированию остеоартроза.
Для улучшения переносимости НПВС и профилактики гастропатии одновременно назначают препараты, защищающие слизистую оболочку ЖКТ (омепразол), или используют комбинированные препараты (артротек – диклофенак натрия + мизопростол).
В настоящее время широко применяются селективные ингибиторы ЦОГ-2 (нимесулид, мелоксикам (мовалис), целекоксиб (целебрекс), рофекоксиб), которые значительно реже вызывают побочные эффекты со стороны ЖКТ и аллергические реакции и бронхоспазм (у больных с бронхиальной астмой).
При отсутствии эффекта от терапии возможно назначение внутрисуставных инъекций ГКС (кеналог, депо-медрол). Коррекция рефлекторного спазма – мидокалм.
При тяжелом инвалидизирующем поражении тазобедренного или коленного суставов выполняют эндопротезирование, в случае развития деформирующего остеоартроза голеностопных суставов эффективна операция полного обездвиживания сустава (артродез).
Прогноз и профилактика
Скорость и степень прогрессирования остеоартроза определяется его формой, локализацией, а также возрастом и общим фоном здоровья пациента. Коксартроз может серьезно нарушить функции конечности, стать причиной нетрудоспособности и даже инвалидности. При многих формах остеоартроза достигается устранение болевой реакции, улучшение функционирования сустава, однако полного восстановления хряща у взрослого пациента достичь невозможно. Профилактика остеоартроза состоит в ограничении перегрузок суставов, своевременном лечении травм (растяжений связок, ушибов), заболеваний костного аппарата (дисплазии, плоскостопия, сколиоза), регулярных занятиях гимнастикой, поддержании оптимальной массы тела.
Контрольные вопросы
1. Дайте определение остеоартроза.
2. Охарактеризуйте классификацию остеоартроза.
3. Опишите клинические критерии остеоартроза.
4. Перечислите рентгенологические критерии остеоартроза.
5. Перечислите принципы лечения остеоартроза.
6. Перечислите базисные препараты лечения остеоартроза.
7. Охарактеризуйте принципы профилактики остеоартроза.
Тестовые задания
Дата добавления: 2016-11-18; просмотров: 1847 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org — Контакты — Последнее добавление
Источник

Содержание:
- Определение
- Причины
- Симптомы
- Классификация
- Диагностика
- Профилактика
Определение
Остеоартроз (ОА) — хроническое и прогрессирующее заболевание суставов, при котором нарушаются метаболизм и структура суставного хряща, что приводит к его дистрофии и деструкции. На поздних стадиях заболевания разрушаются суставные поверхности, появляются остеофиты, определяются нарушения в организации субхондральной костной ткани.
Причины
По современным представлениям остеоартроз возникает как взаимодействие окружающей среды и генетических факторов. Болезнь имеет мультифакторный патогенез со многими признанными факторами риска.
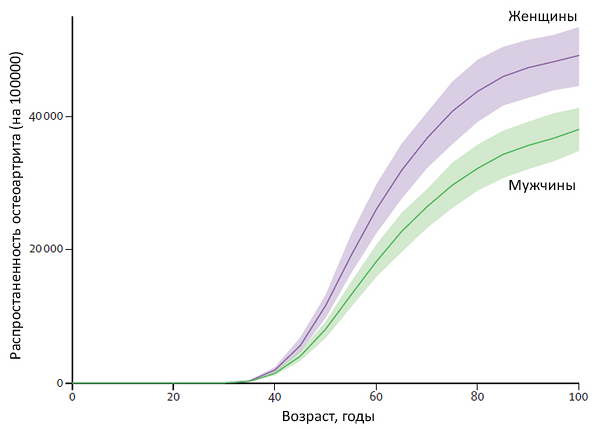
Остеоартроз (ОА) — самое распространенное заболевание суставов, на долю которого приходится около 60-70% всех ревматических заболеваний. Этим заболеванием страдают до 10-12% населения всех возрастов, а с увеличением возраста частота ОА растет. ОА поражает почти одинаково как мужчин, так и женщин, несколько чаще встречаясь у мужчин до 45 лет, а у женщин — после 55 лет. Однако ОА дистальных межфаланговых суставов, главным проявлением которого служат узелки Гебердена, среди женщин встречается почти в 10 раз чаще.
Ранее господствовали представления о том, что ОА — это болезнь пожилого и старческого возраста. В настоящее время эти представления полностью пересмотрены.
В зависимости от того, какие факторы преобладают, ОА традиционно подразделяют на первичный и вторичный. Под первичным (структурным) понимают ОА, развившийся в здоровом до этого суставе. Под вторичным понимают ОА, который возникает на фоне уже дегенеративно измененного хряща в результате различных причин — врожденной или приобретенной эпифизарной дисплазии, однократной травмы или хронической микротравматизации сустава, асептического некроза, эндокринных, метаболических нарушений, заболеваний крови, перенесенных артритов, инфекционных болезней. Такое деление в определенной степени условное, поскольку встречаются и смешанные формы.
Большое значение сейчас придается наследственности. В частности, при семейном ОА обнаружена мутация гена, кодирующего проколлаген типа II. Считается, что наследование у женщин происходит по аутосомно-доминантным, а у мужчин по аутосомно-рецессивным причинам. Так, узелки Гебердена встречаются в 2 раза чаще у матерей и в 3 раза чаще у сестер больного ОА.
Основной причиной ОА является несоответствие между механической нагрузкой, приходящейся на суставную поверхность хряща, и его возможностями сопротивляться этой нагрузке, в результате чего возникает дегенерация и деструкция хряща. Этому способствует тяжелая физическая нагрузка с стереотипными движениями, часто повторяющиеся (суставы позвоночника у грузчиков); чрезмерное занятие спортом (ОА коленного сустава у футболистов); выраженное ожирение, нарушение нормальной конгруэнтности суставных поверхностей здорового хряща (неравномерное распределение нагрузки по его поверхности при плоскостопии, сколиозе, кифозе, гиперлордозе т.п.).
В основе ОА, как системного дегенеративно-дистрофического заболевания суставов и околосуставных тканей, лежит различное сочетание целого ряда внешних и внутренних факторов.
Симптомы
- Боль, ригидность или чувство скованности в кистях, чаще всего днем.
- Плотное утолщение двух или более суставов (см. ниже).
- Менее 3 припухших пястно-фаланговых суставов или:
- твердое утолщение двух или более дистальных межфаланговых суставов;
- неправильное положение одного или нескольких суставов (см. ниже: II и III дистальные межфаланговые суставы; II и III проксимальные межфаланговые суставы; запястно-пястных суставы на обеих кистях).
Чувствительность — 93%, специфичность — 97%.
Коксартроз
Клинические симптомы
- Боль в тазобедренном суставе.
- Внутренняя ротация менее 15 °.
- СОЭ менее 45 мм/час. (при отсутствии СОЭ вместо сгибания тазобедренного сустава менее 115°) или:
- внутренняя ротация менее 15 °;
- боль на фоне внутренней ротации;
- утренняя скованность менее 60 мин.;
- возраст более 50 лет.
Чувствительность — 86%, специфичность — 75%.
Клинические и рентгенологические симптомы
Боль в тазобедренном суставе и, по меньшей мере, 2 из 3 признаков:
- СОЭ менее 20 мм/час.;
- Рентгенологически — остеофиты (головка или вертлужной впадины);
- Рентгенологически — сужение суставной щели (вверху, латерально и/или медиально).
Чувствительность — 89%, специфичность — 91%.
Гонартроз
Клинические симптомы
- Боль в коленном суставе:
- крепитация в течение большинства дней предыдущего месяца;
- утренняя скованность во время движения менее 30 мин.;
- возраст более 37 лет.
- крепитация;
- утренняя скованность минимум 30 мин.;
- костная деформация (вздутие).
- отсутствие крепитации;
- костная деформация.
Чувствительность — 89%, специфичность — 88%.
Клинические и рентгенологические симптомы
- Боль в коленном суставе в течение предыдущего месяца, чаще днем.
- Остеофиты или:
- типичная для артроза синовиальная жидкость (светлая, вязкая, число клеток меньше 2000/мл.), если нет сведений о синовиальную жидкость, в место этого учитывается возраст менее 40 лет;
- утренняя скованность менее 30 мин.;
- крепитация на фоне активных движений.
Чувствительность — 94%, специфичность — 88%.
Классификация
- Патологические варианты:
- первичный (идиопатический);
- вторичный.
- Клиническая форма:
- моностеоартроз;
- олигоостеоартроз;
- полиостероартроз.
- Локализация:
- коксартроз;
- гонартроз;
- межфаланговые и другие суставы кисти, подзвоночника,стопы и других локализаций.
- Рентгенологическая стадия: 0,I,II,III,IV.
- Наличие синовита:
- без реактивного синовита;
- з реактивным синовитом;
- з часто рецидивирующим синовитом.
- Функциональная способность: 1,2,3.
Диагностика
Анамнез: постепенное начало боли, усиление боли в положении стоя или под нагрузкой, боль в покое (это свидетельствует о присоединении воспалительного компонента) припухлость сустава за счет небольшого выпота или утолщение синовиальной оболочки; утренняя скованность менее 30 мин., (присоединение воспалительного компонента продлевает ее) крепитация во время движения в суставе; ограничение активных и пассивных движений в суставе, атрофия окружающих мышц; постепенные деформации конечностей (варусная деформация коленных суставов, «квадратная» кисть, узелки Гебердена и Бушара соответствии в дистальных и проксимальных межфаланговых суставах кистей).

 Физикальное обследование
Физикальное обследование
Обзор сустава может выявить: припухлость и сглаженность контуров в области сустава внутрисуставной выпот; дефигурации или деформацию сустава мышечную атрофию; нестабильность связочного аппарата; патологическое положение и укорочение конечности (на стороне поражения).
При пальпации обнаруживают: болезненность сустава и периартикулярной ткани; крепитацию и хруст в суставах; свободную жидкость в суставе гипертрофии синовиальной оболочки, состояние связочного аппарата и тонус мышц.
Для определения двигательной функции суставов и ее резервов изучают объем и качество активных и пассивных движений.
Лабораторные исследования
Лабораторных признаков, патогномоничных для этого заболевания, не существует. Однако обследование состоит из:
- Дифференциальной диагностикой (в случае остеоартроза отсутствуют воспалительные изменения в клиническом анализе крови, не проявляют РФ, концентрация мочевой кислоты в сыворотке крови соответствует норме);
- При необходимости перед началом лечения исключить возможные противопоказания относительно препаратов (общий анализ крови и мочи, креатинин сыворотки крови, сывороточные трансаминазы);
- Исследование синовиальной жидкости (СЖ) только при наличии синовиита с целью дифференциальной диагностики (для остеоартроза характерна невоспалительная СЖ: прозрачная, вязкая, с концентрацией лейкоцитов менее 2000 кл/мм3).
Инструментальные исследования:
Характерные рентгенологические признаки остеоартроза:
- сужение суставной щели;
- субхондральный остеосклероз;
- остеофитоз.
Стадию заболевания определяют преимущественно по классификации Келлгрена и Лоуренса. Новые инструментальные методы (спектроскопия ЯМР, КТ, остеосцинтиграфия, УЗИ суставов) помогают изучить поражения составляющих сустава, но для оценки эффективности лечения они не стандартизированы.
Образцы формулировки диагноза
- Остеоартроз с вовлечением в процесс коленных и тазобедренных суставов, II стадия, ПФС-II.
- Остеоартроз, узелки Гебердена, III стадия, ПФС- II.
- Вторичный (после травмы) остеоартроз левого коленного сустава, III стадий, ПФС- II.
- Узелковый полиостеоартроз с поражением позвоночника (преимущественно грудного и поясничного отделов) по полирадикулярным синдромом крупных суставов (преимущественно коленных), узлы Бушара, II стадия, ПФС-II.
Профилактика
Разгрузка суставов: ограничения хождения, стояния, подъема и спуска по лестнице, ношение грузов, снижение массы тела, изменение профессии.
Влияние на метаболизм хрящевой ткани: хондростимуляторы, хондропротекторы, биостимуляторы.
Лечение синдрома локальной капиляротрофической недостатности: сосудные препараты, дезагреганты, антагонисты кальция, локальная баротерапия, физиотерапевтические процедуры.
Лечение реактивного синовиита: НПВП, ГКС, местное применение физических факторов (УФ-облучение, УВЧ, фонофорез гидрокортизона, дециметровые волны, индуктотерапия, импульсные токи низкой частоты).
Лечение основного патологического процесса (по вторичного ОА): лечение метаболических сдвигов (подагра, хондрокальциноз), артрита, травм, остеохондрозов, неврологических и эндокринологических болезней.
Коррекция нарушений статики и врожденных аномалий: ортопедохирургическое лечение сколиоза, плоскостопия, аномалии развития и ложных положений суставов, остеотомия, эндопротезирование, укрепления мышц: массаж, ЛФК в облегченном положении (массаж, сидя в бассейне), плавание, велосипед.
Показания к госпитализации.Больные остеоартрозом в период обострения с выраженным синовитом подлежат стационарному лечению в специализированных ревматологических отделениях областных или городских больниц. В период ремиссии они могут быть под наблюдением ревматолога по месту жительства в районных поликлиниках.
Ориентировочная продолжительность лечения в стационаре (специализированные ревматологические отделения) — 8-14 суток при условии подбора адекватной эффективной фармакотерапевтической программы, улучшение клинических и лабораторных признаков заболевания.
Медикаментозное лечение. Терапия должна быть комплексной, длительной, систематической, направленной на устранение или снижение анатомо-функциональной неполноценности суставов, уменьшение их функциональной перегрузки, создание условий для компенсации нарушения кровоснабжения, стимуляции процессов регенерации и репарации хрящевой и костной ткани, подавление активности ферментов и медиаторов, которые разрушают хрящ, а также на активацию иммунологической реактивности.
Индивидуализация лечения базируется на оценке общего соматического состояния больного, медико-социальных факторов, течения патологического процесса.
Принципы фармакотерапии ОА предусматривают:
- блокировка воспалительных процессов в суставе;
- нормализацию биосинтетических процессов в хондроцитах;
- ингибирование катаболических процессов в хрящевой ткани;
- протекторным влияние на повреждение хряща.
По характеру действия противоартрозные препараты могут быть разделены на три категории: 1) противовоспалительные средства, 2) хондростимуляторы, 3) хондропротекторы.
Нестероидные противовоспалительные препараты.Различают следующие группы НПВП: производные кислот индолоцетовой, антраниловой (нифлумова, толфенамова, мефенамовая кислота), фенилоцетовой (диклофенак, наклофен, лоназак кальций, фентиазак), веноловой (пироксикам, изоксикам, теноксикам), арилпропионовой (ибупрофен, флугалин, кетопрофен, напроксен, сургам), гетероарилоцетовой (толметил, зомепират) и т.д..
По силе противовоспалительного действия средних доз НПВП могут быть расположены в такой последовательности:
индометацин -> флурбипрофен -> диклофенак натрия -> пироксикам -> кетопрофен -> напроксен -> фенилбутазон -> ибупрофен анальгин аспирин.
Доказано, что индометацин, ибупрофен, салицилаты, фенилбутазон в терапевтичных дозах подавляют биосинтез гликозаминогликанов в суставных хрящах, сулиндак и беноксапрофен – стимулируют. Итак, с одной стороны, НПВП тормозят воспалительные процессы в синовиальной оболочке, имеют анальгезирующее, цитостатическое и дезагрегантное действия, однако одновременно негативно влияют на суставной хрящ, блокируют обменные процессы в хондроцитах, нарушают организацию матрикса, стимулируют созревание коллагена, что существенно снижает толерантность хряща к нагрузки. Поэтому необходимо дифференцированно выбирать НПВП.
Необходимо помнить о побочных действиях НПВП: часто встречаются гастроинтенстинальные, почечные, аллергические, печеночные, неврологические, ототоксические.
Достаточно широко используются аппликации НПВП в виде гелей, мазей на участок пораженных суставов в период синовиита, а за усиление болевого синдрома без явлений синовиита — в виде фонофореза, ультразвука, диадинамофореза, бутадионовой, индометациновой, вольтареновой мазей и т.п..
Глюкокостероиды.Применение ГКС в лечении ОА остается спорным. ГКС приводят к нарушению формирования коллагеновых волокон, что способствует снижению роста и минерализации хряща. Несколько отличаются по характеру действия гидрокортизон и преднизолон. Если первый резко ингибирует биосинтез гликозаминогликанов в хряще, то второй в эксперименте вызывает к увеличению их содержания за счет усиления синтетических процессов в хондроцитах.
Показаниями к их применению являются постоянно или часто рецидивирующий синовит суставов, быстрое прогрессирование деструктивных изменений хряща.
Зависимости от продолжительности биологического действия (определяется временем угнетения секреции адренокортикотропного гормона) все ГКС делятся на три группы:
- короткодействующие (24-36 час.) — кортизон, гидрокортизон, преднизолон, метилпреднизолон, преднизон;
- средней продолжительности (до 48 час.) — триамцинолон;
- длительного действия (более 48 часов) — дексаметазон, бетаметазон.
Перспективным является в/с введения иммобилизованных в липосомы ГКС: действенность одной инъекции намного выше и обеспечивает длительный эффект.
В лечении необходимо сочетать ГКС и другие лекарственные средства. Поскольку ГКС применяются только в/с короткими курсами, системные побочные эффекты не возникают. Противопоказаниями к в/с введения ГКС являются инфекционные поражения суставов, тканей, которые к ним прилегают, а также септические состояния.
Хондростимуляторы.Эти препараты занимают важное место в программах лечения ОА. Положительно влияние фактора роста фибробластов, эпидермального фактора роста тромбоцитов. Факторы, которые индуцируют рост хряща, доведены экспериментально, но еще не перенесены в клинику, хотя есть основания полагать, что будущее в лечении ОА принадлежит именно этим хондростимуляторам.
Хондропротекторы.
Фармакологическое действие:
- замедление аутолитических процессов путем угнетения катаболических ферментов в хряще;
- блокировка гиалуронидазы, коллагеназы, эластазы системы папаинказаин;
- ускорение замедленного ГКС синтеза хондроитин сульфатов;
- ускорение синтеза связывающего белка, повышение «матригениновои» активности хряща;
- повышение синтеза хондроитин сульфатов после компрессионных нарушений;
- стимуляция синтеза протеогликанов в артрозных хрящях человека, здоровом хряще животных;
- влияние на дифференцировку культуры хрящевой ткани в сторону дифференциации хондроцитов.
Лечение хондропротекторами показано в I-II клинико-рентгенологических стадиях ОА, а в III стадии считается нецелесообразным.
Противопоказания:
- индивидуальная непереносимость, аллергические реакции;
- геморрагические диатезы;
- тяжелая гипертензия;
- ИБС;
- инсульты;
- декомпенсированные заболевания почек, печени, поджелудочной железы;
- инфаркты почек, легких, миокарда;
- детский возраст;
- в случае применения румалона могут быть
