Остеоартроз коленного сустава и ревматоидный артрит
Роза Исмаиловна Ягудина, д. фарм. н., проф., зав. кафедрой организации лекарственного обеспечения и фармакоэкономики и зав. лабораторией фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
Евгения Евгеньевна Аринина, к. м. н., ведущий научный сотрудник лаборатории фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
Поражения суставов широко распространены во всех возрастных группах, особенно в старшей. Причиной артралгий могут быть разные заболевания, дифференцировать которые иногда бывает достаточно трудно. Сегодня мы поговорим о двух наиболее распространенных патологиях суставов, а именно об остеоартрозе суставов и ревматоидном артрите.
Этиология и течение остеоартроза
Остеоартроз (ОА) — хроническое дегенеративно-дистрофическое заболевание суставов, в основе которого лежит нарушение процессов синтеза и деградации матрикса суставного хряща, при этом в патологический процесс, как правило, вовлекаются все структуры сустава. Причин развития остеоартроза несколько. Наиболее частая — механическое повреждение суставных поверхностей, связанное с длительной статической нагрузкой на сустав, а также нарушение региональной гемодинамики. Наиболее значимые факторы риска для развития остеоартроза (ОА) — это женский пол и пожилой возраст больных. Также в группе риска оказываются спортсмены, люди с ожирением, и те, чья деятельность связана с длительным пребыванием на ногах.
Различают первичный (идиопатический) и вторичный ОА. Этиология первичного ОА до настоящего времени неизвестна. Причинами вторичного ОА являются дисплазия суставов и костей, травмы, метаболические заболевания (охроноз, гемохроматоз, подагра и др.), эндокринные (гипотиреоз, акромегалия и др.) и другие факторы.
Поражение суставов при ОА бывает локальным (менее трех различных суставных групп) и генерализованным (более трех суставных групп). Генерализованный ОА чаще встречается у женщин и передается по наследству.
Охроноз (алкаптонурия) — наследственное заболевание, обусловленное избыточным отложением в различных тканях гомогентизиновой кислоты в связи с отсутствием фермента гомогентизиназы.
Компенсированная стадия ОА может долго протекать без клинических проявлений и выявляться только при рентгенографическом исследовании суставов. Как правило, данная форма наблюдается более чем у 80 % людей в возрасте старше 60 лет. Однако в определенных стадиях ОА возникают клинические проявления.
Основные симптомы остеоартроза:
- боль в суставах (стартовая боль);
- ограничение движений;
- утренняя скованность (до 30 мин.);
- крепитация (хруст) в суставах при движении;
- болезненность при пальпации;
- дефигурация или деформация суставов;
- неустойчивость/нестабильность сустава;
- нарушение функции суставов.
Ведущий клинический симптом при ОА — боль в суставе, источником которой могут быть: синовиальная оболочка, капсула сустава, периартикулярные связки и мышцы, надкостница и субхондральная кость. При ОА боль носит неоднородный характер и является одним из ранних симптомов болезни. Заболевание может сопровождаться утренней скованностью, припухлостью сустава, локальным повышением температуры. Присоединяющийся синовит усугубляет течение болезни. Постепенно развиваются деформация и тугоподвижность суставов.
Наиболее инвалидизирующими формами заболевания являются гонартроз (поражение коленного сустава) и коксартроз (артроз тазобедренного сустава). Третья по значимости локализация — артроз дистальных и проксимальных межфаланговых суставов кисти (узелки Гебердена и Бушара).
Лечение остеоартроза
Лечение больных остеоартрозом включает различные комбинации медикаментозных и немедикаментозных методов. Терапевтическая тактика направлена на решение следующих задач:
- механическая разгрузка пораженных суставов;
- купирование синовита и болевого синдрома;
- профилактика прогрессирования заболевания.
К немедикаментозным методам лечения ОА относятся: ЛФК, плавание, коррекция массы тела, использование ортезов (наколенников, ортопедических стелек и др.), физиотерапия, иглорефлексотерапия, массаж, бальнеотерапия (сульфидные, радоновые ванны и т. д.). При недостаточной эффективности этих мероприятий назначается лекарственная терапия.
Препараты от остеоартроза, применяемые в лечении, можно разделить на 3 группы:
1. Симптоматические препараты для лечения суставов быстрого действия:
- анальгетики. Парацетамол — препарат первого выбора для купирования болевого синдрома при ОА.
- нестероидные противовоспалительные средства (НПВС) — кеторолак, нимесулид, напроксен и др. Показаны пациентам, не ответившим на терапию парацетамолом. Препараты назначают перорально, а также парентерально или местно в виде мазей, кремов, гелей (подробнее об этом можно прочитать в статье «Боли в спине»).
- опиоидные анальгетики (трамадол). Применяются в течение короткого периода при неэффективности и/или плохой переносимости НПВП.
2. Симптоматические препараты замедленного действия:
- диацереин, гиалуроновая кислота, неомыляемые соединения авокадо и сои. Эти препараты способствуют уменьшению болей в суставах, позволяют снизить дозу НПВС и хорошо переносятся. Обезболивающий эффект сохраняется в течение нескольких месяцев после завершения лечения.
3. ЛС, модифицирующие структуру хряща:
- хондроитин сульфат, глюкозамин сульфат. Глюкозамин сульфат принимает участие в синтезе мукополисахаридов, введение препарата стимулирует синтез в хряще гликозаминагликанов и протеогликанов. Хондроитин сульфат — компонент матрикса суставного хряща, который проникает в структуры матрикса и оказывает влияние на метаболические процессы.
- дериваты гиалуроновой кислоты для внутрисуставного введения. Оказывают пролонгированное симптомомодифицирующее (анальгетическое) действие, а также улучшают подвижность суставов благодаря эффекту смазки и стимуляции выработки собственной гиалуроновой кислоты синовиальными клетками.
Если при ОА развивается реактивный синовит, рекомендуется внутрисуставное введение пролонгированных глюкокортикостероидов (гидрокортизон, триамцинолон, метилпреднизолон и др.)
Также можно отметить еще не вошедшие в широкую клиническую практику структурно-модифицирующие препараты, содержащие глюкозамин сульфат, ингибиторы матриксных металлопротеиназ, ингибиторы фермента конвертазы интерлейкина 1b и катепсина К.
Этиология и течение ревматоидного артрита
Ревматоидный артрит (РА) — хроническое аутоиммунное заболевание с преимущественным поражением периферических суставов по типу эрозивно-деструктивного артрита.
В качестве этиологических факторов рассматривают стрептококки группы А и В, микоплазмы, вирусы (Эпштейна — Барр, цитомегаловирус, ретровирусы и др.), интоксикации и т. д. Заболевание развивается у людей, имеющих генетическую предрасположенность к РА, и чаще встречается у женщин среднего и пожилого возраста.
В основе развития РА лежит генерализованный дефект иммунных механизмов, которые регулируют клеточные и гуморальные реакции, что приводит к хроническому прогрессирующему воспалению, которое затрагивает не только суставы, но и внутренние органы.
Основным проявлением РА является стойкий артрит мелких суставов кистей и стоп. Для РА характерно ощущение утренней скованности, симметричность поражения, боль, припухлость суставов, повышение температуры кожи в области сустава. В большинстве случаев РА развивается постепенно, отличается волнообразным течением и медленным прогрессированием суставного синдрома. Клиническая картина при РА — деформация пястно-фаланговых (сгибательные контрактуры, подвывихи), проксимальных межфаланговых, лучезапястных суставов с отклонением кисти во внешнюю сторону, а также плюснефаланговых суставов. К внесуставным проявлениям ревматоидного артрита относятся: подкожные (ревматоидные) узелки в области локтевого сустава, серозиты (плеврит и перикардит), лимфаденопатия, периферическая нейропатия, кожный васкулит и др. У 70–80 % больных в сыворотке крови выявляют ревматоидный фактор (РФ), такой РА называют серопозитивным.
Выделяют несколько степеней активности ревматоидного артрита:
а)Степень 0 — неактивный ревматоидный артрит. Боли в суставах отсутствуют. Температура, СОЭ, содержание С-реактивного белка и другие показатели в норме.
б) Степень I — минимальная активность. Умеренные боли в суставах и небольшая скованность по утрам. СОЭ и показатели С-реактивного белка несколько повышены.
в) Степень II — средняя активность. Боли в суставах не только при движении, но и в покое. Экссудативные явления (припухлость, выпот, бурсит) и выраженное ограничение подвижности в суставах. Субфебрильная температура, СОЭ 30–40 мм/ч, значительное увеличение уровня С-реактивного белка.
г) Степень III — высокая активность. Выраженная утренняя скованность, сильные боли в покое, выраженные экссудативные явления в суставах (припухлость, гиперемия и повышение температуры кожи над суставами), выраженное ограничение подвижности. Признаки активного воспалительного процесса во внутренних органах (плеврит, перикардит, миокардит). Температура тела высокая. Значительное повышение СОЭ (40–60 мм/ч) и показателей С-реактивного белка.
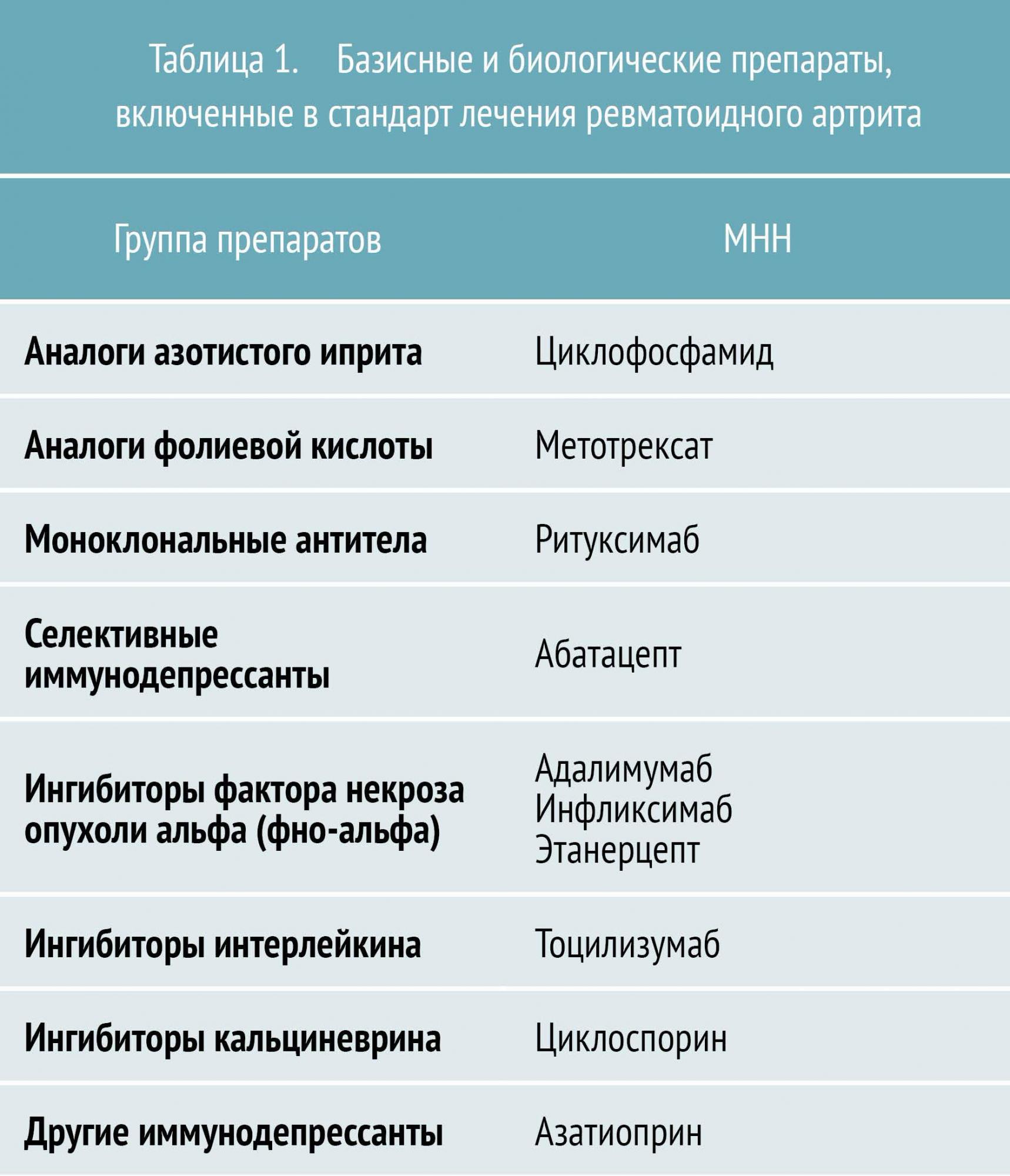
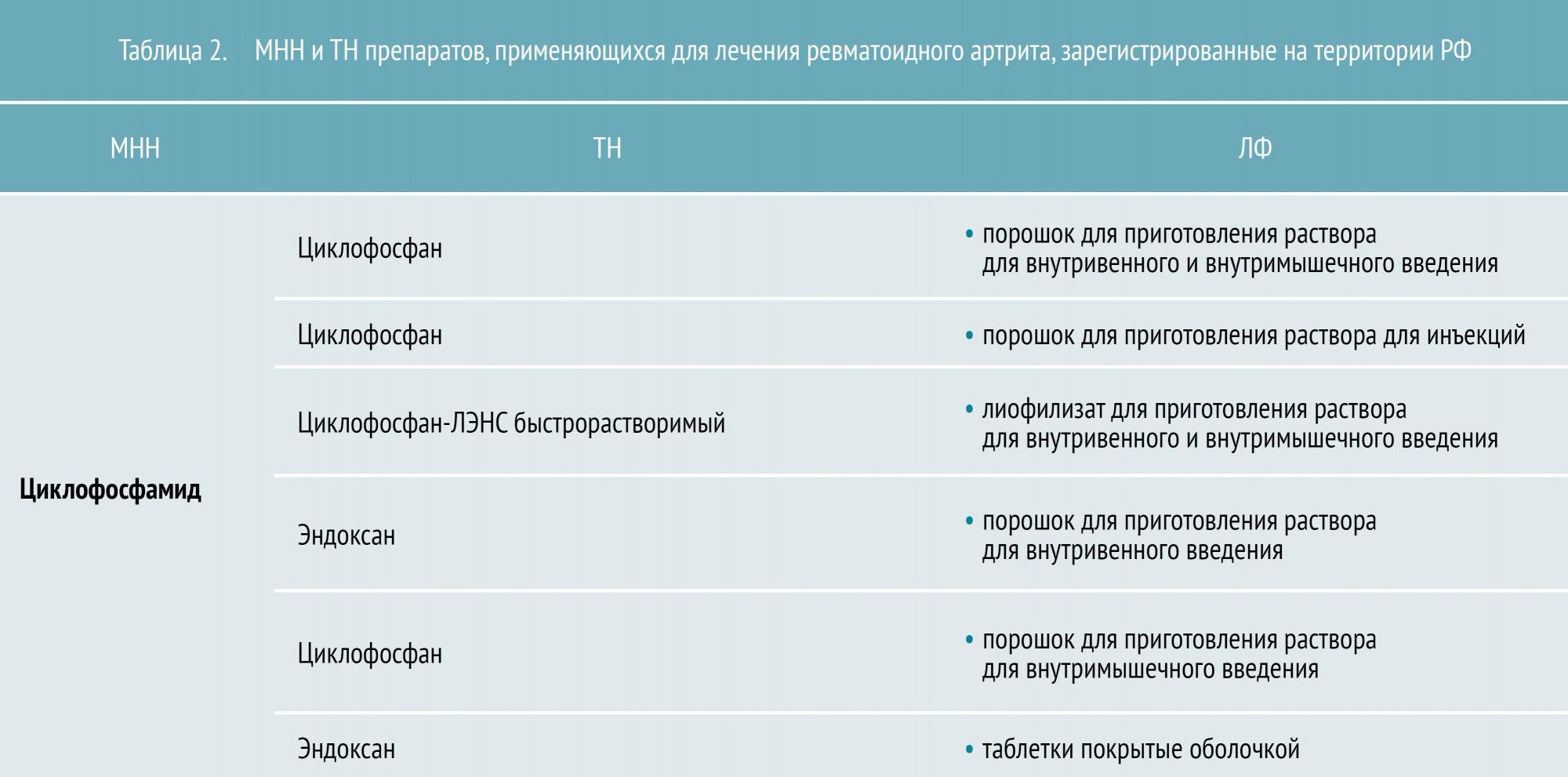
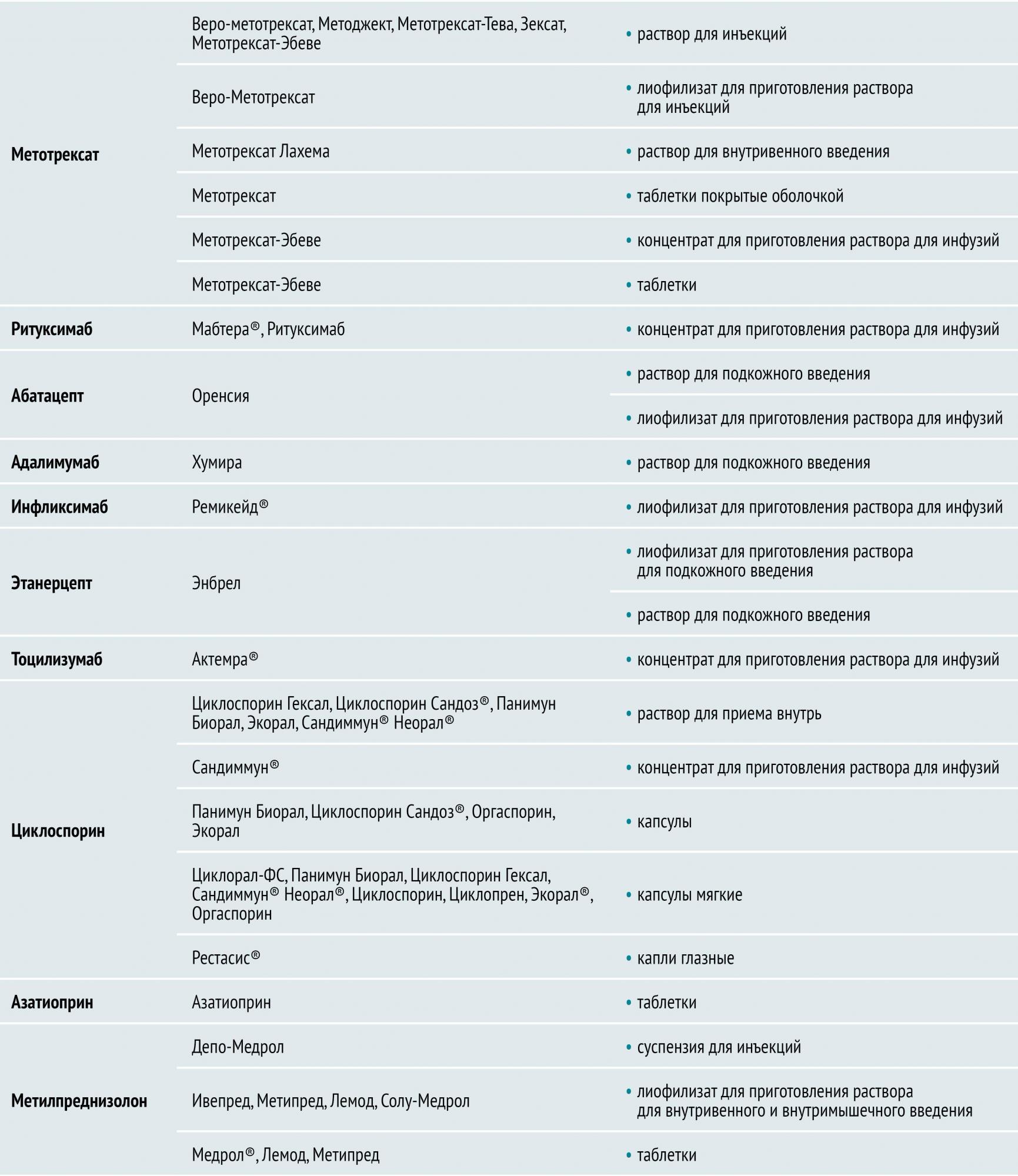
Таблица 1 — Лечение ревматоидного артрита: препараты

Лечение ревматоидного артрита лекарствами
Лечение РА направлено на подавление симптомов артрита и внесуставных проявлений, предотвращение костной деструкции и деформации суставов, сохранение качества жизни пациентов и достижение ремиссии заболевания.
Основу лечения ревматоидного артрита составляет медикаментозная иммуносупрессия. К группе иммуносупрессоров, применяемых для лечения, относятся базисные противовоспалительные препараты (БПВП), биологические препараты (см. таблицу 1) и глюкокортикостероиды (ГК).
Базисные противовоспалительные препараты (БПВП) в настоящее время являются основой лечения и назначаются после установления диагноза РА. БПВП подавляют активность и пролиферацию иммунокомпетентных клеток, замедляют прогрессирование эрозивного процесса в суставах, подавляют активность процесса (т. е. обладают иммуносупрессивным действием), а также пролиферацию синовиоцитов и фибробластов, что сопровождается выраженным снижением клинико-лабораторной активности РА и вызывает стойкую клиническую ремиссию.
БПВП различают по механизму действия и особенностям применения. Условно их разделяют на препараты первого и второго ряда. К БПВП первого ряда относятся метотрексат, лефлуномид и сульфасалазин. Препараты второго ряда (циклофосфан, азатиоприн, циклоспорин А) обладают большей токсичностью и менее эффективны, поэтому назначаются, как правило, при непереносимости БПВП первого ряда.
Глюкокортикостероиды при РА применяются системно и локально. Они обладают выраженным противовоспалительным действием, оказывают быстрый дозозависимый эффект, однако не влияют на основные патогенетические звенья РА и не обеспечивают полноценного контроля над течением заболевания. Как правило, их назначают вместе с БПВП. При высокой воспалительной активности, большом количестве пораженных суставов, недостаточной эффективности БПВП назначают системную терапию низкими дозами ГК (преднизолон, метилпреднизолон) на длительный период. Для лечения тяжелых системных проявлений ревматоидного артрита (выпотной серозит, гемолитическая анемия, кожный васкулит, лихорадка и др.) назначают средние и высокие дозы глюкокортикостероидов внутрь, а также пульс-терапию глюкокортикостероидами.
В качестве дополнительного метода купирования обострений РА применяют внутрисуставные и периартикулярные инъекции ГК (бетаметазон, триамцинолон, метилпреднизолон, гидрокортизон).
Биологические препараты для лечения ревматоидного артрита производятся с помощью биотехнологий и подавляют иммунное воспаление путем воздействия на определенные молекулы-мишени (фактор некроза опухолей, цитокины и др.).
Основными такими препаратами являются:
инфликсимаб, адалимумаб, этанерцепт (воздействуют на фактор некроза опухоли (ФНО-α));
ритуксимаб (воздействует на CD20 рецептор В-лимфоцитов);
абатацепт (воздействует на CD80, CD86, CD28).
Биологические препараты оказывают выраженный клинический эффект и тормозят деструкцию суставов, поэтому занимают второе по значимости место в лечении РА после БПВП.
Нестероидные противовоспалительные препараты — вспомогательные средства в терапии РА. Действие НПВП связано с подавлением активности циклоксигеназы (ЦОГ) и снижением синтеза простагландинов. НПВП оказывают выраженное противовоспалительное и обезболивающее действие, но не оказывают влияния на течение заболевания. Их применяют в качестве симптоматической терапии, как правило, в сочетании с БПВП.
Напомним, неселективные НПВП блокируют обе изоформы циклоксигеназы (ЦОГ-1 и ЦОГ-2), селективные — избирательно блокируют ЦОГ-2. Селективные НПВП (мелоксикам, нимесулид, целекоксиб и др.) реже вызывают НПВП-гастропатии и серьезные осложнения со стороны ЖКТ, но полностью не исключают возможность их развития. К наиболее часто применяемым при ревматоидном артрите НПВП относятся диклофенак, нимесулид, целекоксиб, мелоксикам, ибупрофен, лорноксикам (подробнее об этом также в статье «Боли в спине»)
Источник
Поэтому желательно все-таки разобраться получше. Тем более, что это вполне возможно.
Артрит – это всегда воспалительный процесс, причем при данном диагнозе он носит системный характер, т.е. распространяется в масштабах всего организма. Таким образом, боли в суставах и прочая специфическая симптоматика при артрите – это лишь одно из проявлений системного воспаления.
Артроз (более полное и корректное название «остеоартроз») – это не воспалительная, а метаболическая патология. В силу тех или иных нарушений обмена веществ в суставных тканях (прежде всего, в хрящевой) начинаются и прогрессируют дегенеративно-дистрофические процессы, появляются характерные костные разрастания, солевые отложения и т.д.
Артритом страдают примерно 1-2% населения земного шара. В большинстве случаев диагноз устанавливается в возрасте до 40 лет; в пожилых и старческих выборках доля больных увеличивается до 5%.
Артроз же относят к наиболее распространенным заболеваниям вообще: по разным оценкам, доля лиц с теми или иными проявлениями остеоартроза в общей популяции вдесятеро больше, чем доля больных с артритами, и составляет 10-20%. Заболеваемость и распространенность также зависят от возраста: по мере естественного износа суставов и возрастных изменений в обмене веществ процент больных артрозом увеличивается; после 70 лет остеоартрозом страдают практически все. Древние китайцы отразили эту тенденцию мудрым наблюдением: «возраст человека определяется тем, насколько здоровы его суставы». Иными словами, тот, кто сумел сохранить суставы здоровыми и подвижными – даже в глубокой старости остается молодым.
Причины
Как показано выше, артрит – заболевание воспалительное. Оно может быть вызвано жизнедеятельностью болезнетворных микроорганизмов (вирусов, бактерий, грибков), однако наибольшую известность и медико-социальную значимость имеет ревматоидный артрит, при котором воспаление суставов обусловлено аутоиммунными причинами: защитная система организма в силу того или иного сбоя начинает атаковать собственные клетки и ткани.
Остеоартроз, – равно как и остеохондроз, лигаментоз и пр., – медленно протекающий дегенеративный процесс. Его суть и причина состоит в дистрофических изменениях: ткани суставов недополучают или получают неправильное питание, поэтому сокращаются в объеме, утрачивают функциональную состоятельность, замещаются соединительной или окостеневшей тканями – что и формирует характерную клиническую картину. Фактором риска служит наследственная предрасположенность, перегрузки суставов, гиподинамия при некоторых профессиях, травмы и т.д.
Симптоматика
Отличительным признаком артрита является то, что воспалением поражаются не только суставы, но о околосуставные структуры, а также другие системы организма (напр., сердечнососудистая, пищеварительная, нервная и т.д.).
При артрите наблюдается покраснение и припухлость в области пораженного сустава; суставные боли мало (или вообще не) связаны с физическими нагрузками, могут возникать в ночное время и в состоянии покоя, а при возобновлении активности, наоборот, стихают. Зачастую артрит сопровождается общевоспалительными симптомами: субфебрилитетом, общим недомоганием, слабостью, снижением массы тела и т.д. Боли могут носить перемежающийся (от сустава к суставу) приступообразный характер и при приступах достигать очень интенсивной степени. Практически во всех случаях первые симптомы артрита замечаются в лучезапястных суставах и/или пальцах рук.
В отличие от сказанного, артроз обычно манифестирует в коленных, голеностопных, тазобедренных суставах. Типичной является пропорциональная зависимость интенсивности суставных болей от движения: в состоянии покоя боль успокаивается. По мере нарастания органических изменений (атрофия одних тканей и аномальное разрастание других) все более выраженной становится деформация суставов, ограничение их подвижности, тенденция к хрусту и щелчкам при движениях. На поздних этапах болевой синдром может присутствовать и при неподвижном положении тела.
Следует отметить, что длительно протекающее или хроническое воспаление (артрит) может запустить и/или ускорить тканевую дегенерацию в суставах (артроз), и наоборот: при занесении инфекции или отложении агрессивных соединений в артрозном суставе может начаться воспалительный процесс. Однако изучение анамнеза и динамики заболевания, данных лабораторного и инструментального обследования позволяет установить, какой процесс является первичным по отношению к другому, а какой носит характер вторичной, присоединившейся патологии.
Диагностика
Существует ряд разновидностей артрита (отличающихся между собой весьма существенно), а также различные формы и стадии артроза и, наконец, симптоматически сходные заболевания опорно-двигательного аппарата. Все это требует тщательной диагностики и дифференциации. Наибольшее значение в этом плане имеют клинический и биохимический анализ крови, ревмопробы, рентгенологические исследования. По мере необходимости и по конкретным особым показаниям могут назначаться радиоизотопное исследование, компьютерная или магнитно-резонансная томография, артроскопия и другие процедуры.
Лечение
Следует понимать, что оба заболевания относятся к хроническим, комплексным и потому сложным в курации патологическим процессам, которые на данном этапе развития медицины полностью вылечить практически нереально. Именно этим, к слову, объясняется склонность пациентов применять бесчисленные «народные методы лечения больных суставов» – в лучшем случае, параллельно с назначенной схемой и по согласованию с врачом, а то и вместо адекватной терапии. Соответственно, результаты варьируют очень широко: от существенного облегчения до тяжелых обострений.
И при артрите (особенно), и при артрозе, – первоочередной терапевтической задачей является купирование первичного или вторичного воспалительного компонента. С этой целью, как правило, назначаются нестероидные противовоспалительные средства, эффективность которых в отношении симптомов артрита значительно выше (один из дифференциальных признаков).
Общими и обязательными принципами являются также нормализация водно-солевого баланса и обмена веществ – с этой целью врач разрабатывает и предписывает индивидуальную диету с особым режимом потребления жидкости.
Другим стратегическим направлением терапии выступает максимально возможное устранение спазмов в зоне пораженных суставов, – тем самым нормализуется приток крови, питание и оксигенация тканей, что исключительно важно как при артрозе, так и при артрите.
Необходима также суставная гимнастика, массаж и другие физиотерапевтические процедуры; однако показания и назначения в каждом случае настолько индивидуальны, что давать какие бы то ни было рекомендации, – касательно лечения или профилактики обострений, – может только лечащий врач.
Источник
