Осмотр коленного сустава ортопедом

Специалистам / Практика / Практика (статья)
Статья |
14-07-2019, 14:47
|
 Коленный суставКоленный сустав (articulatio genus) – мыщелковый сустав, объединяющий эпифизы большеберцовой кости, бедренной кости и надколенника. Между мыщелками большеберцовой и бедренной костей расположены мениски – хрящевые пластинки полулунной формы (рисунок 1).
Коленный суставКоленный сустав (articulatio genus) – мыщелковый сустав, объединяющий эпифизы большеберцовой кости, бедренной кости и надколенника. Между мыщелками большеберцовой и бедренной костей расположены мениски – хрящевые пластинки полулунной формы (рисунок 1).
Капсула коленного сустава спереди укрепляется надколенником и сухожилием четырехглавой мышцы бедра, по бокам – латеральной и медиальной коллатеральными связками. Передняя и задняя крестообразные связки находятся внутри коленного сустава, они проходят от большой большеберцовой кости к латеральному и медиальному мыщелками бедренной кости. Крестообразные связки разделяются полость коленного сустава на передний и задние отделы, тем самым в определенной степени при патологии препятствуют распространению гноя из одного отдела в другой.
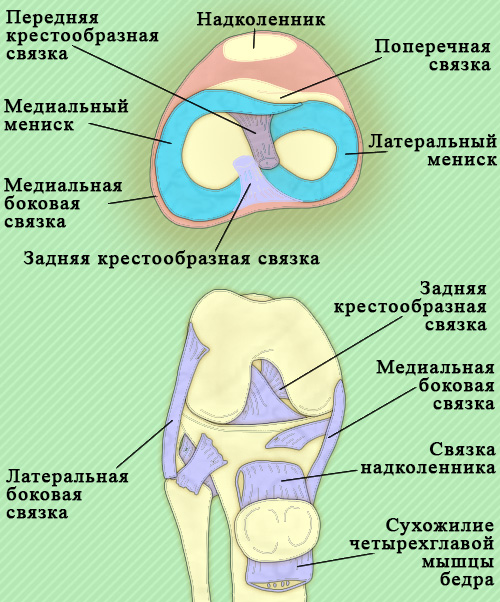
Рисунок 1. Связки коленного сустава
Поверхность суставной капсулы внутри выравнивается синовиальной оболочкой, которая также покрывает крестообразные связки. Синовиальная оболочка коленного сустава является самой большой (объем коленного сустава достигает в среднем 100 мл). Она состоит из подколенного (заднего) и надпателлярного (верхнего) заворотов, а также нескольких синовиальных сумок (рисунок 2).
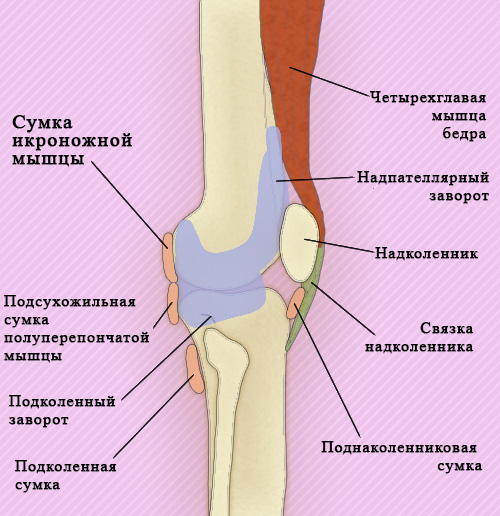
Рисунок 2. Коленный сустав – Синовиальные сумки
Коленный сустав выполняет следующие виды движений (рисунок 3):
- Сгибание: угол сгибания коленного сустава в норме составляет 125-135°
- Разгибание: незначительное переразгибание коленного сустава в норме составляет до 10-15°
- Ротация: в согнутом положении коленного сустава угол ротации может составлять 45°
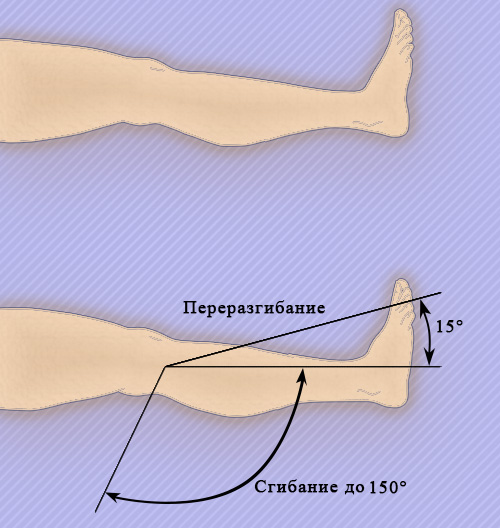
Рисунок 3. Движения коленного сустава
Таким образом, полная амплитуда движения коленного сустава в норме составляет примерно 135-150°.
К основным мышцам-сгибателям, ограничивающих подколенную ямку, относятся:
- Musculus semimembranosus (полуперепончатая мышца) с медиальной стороны сустава
- Musculus semitendinosus (полусухожильная мышца) с медиальной стороны сустава
- Musculus biceps femoris (двуглавая мышца бедра) с латеральной стороны сустава
Мощный разгибательный аппарат коленного сустава образован компонентами musculus quadriceps femoris (четырехглавой мышцей бедра).
В отличие от тазобедренного сустава (см статью «Обследование Тазобедренных суставов»), коленный сустав располагается поверхностно, поэтому он более доступен для обследования (также см статью «Общие принципы обследования суставов и мышц»). Осмотр коленного сустава позволяет обнаружить варусную (внутренний угол, образуемый бедром и голенью) и вальгусную (наружный угол, образуемый бедром и голенью) деформацию. У некоторых пациентов отмечается вогнутое колено (genu recurvatum – рекутивация или гиперэкстензия коленного сустава) вследствие гемартроза (кровоизлияния в полость сустава, например, при гемофилии).
Дальнейший осмотр коленных суставов продолжают в положении пациента лежа. Состояние четырехглавой мышцы бедра позволяет получить косвенную информацию о патологии сустава (например, гипотрофия). В этом случае врач должен сравнить объемы бедер на симметричных участках конечностей (например, на расстоянии 10 см выше коленного сустава). В случае образования выпота при осмотре отмечается припухлость (отечность) в углублении с внутренней стороны надколенника (по мере прогрессирования патологии, припухлость появляется на супрапателлярном завороте, образуя форму сустава «седло лошади).
Незначительное количество выпота в коленном суставе определяется только с помощью пальпации. В этом случае применяю тест баллотирования надколенника (patella natans): одной рукой врач выдавливает жидкость из верхнего заворота, а II и III пальцем другой руки вдавливает надколенник в бедренную кость. Значительный выпот в коленном суставе при этом тесте сопровождается своеобразной амортизацией надколенника и его обратным движением к пальцам врача (рисунок 4А). Малые объемы скопления жидкости характеризуются наличием симптома выпячивания: одной рукой врач выдавливает жидкость из верхнего заворота, фиксируя надколенник указательным пальцем, и осторожным толчком другой руки между мыщелком бедренной кости и надколенником смещают жидкость сначала в одну, потом в другую сторону. Если в суставе присутствует жидкость, во время толчка возникает характерное выпячивание с противоположной стороны надколенника (рисунок 4Б).
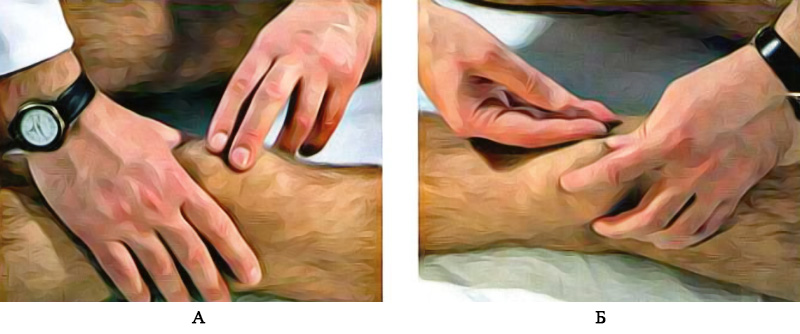
Рисунок 4. Выпот в коленном суставе. А – баллотирование надколенника; Б – выпячивание
Значительные выпоты в коленных суставах могут осложняться синовиальным разрывом (например, разрыв кисты Бейкера), симптоматическая картина которого напоминает тромбофлебит глубоких вен голени.
Для обнаружения локальной боли в коленном суставе и окружающих тканях также проводят пальпацию: определяют суставную щель большеберцово-бедренного сочленения (при этом колено должно быть немного согнуто) – находят бугорок большеберцовой кости (у подростков, страдающих болезнью Осгуда-Шляттера [Osgood–Schlatter disease] этот бугорок может быть болезненным), пальпирующий палец перемещают немного выше, где сбоку от сухожилия надколенника определяется суставная щель.
Для определения крепитации выполняют пальпацию коленного сустава во время его движения. Болезненность, возникающая при надколенно-бедренном остеоартрозе, определяется при медиальном и латеральном смещении надколенника относительно мыщелков бедренной кости.
Оценка подвижности коленного сустава проводится в положении пациента лежа на спине. Амплитуда сгибания коленного сустава в норме составляет примерно 150°, также в норме может отмечаться незначительное переразгибание сустава.
Чтобы выявить повреждение крестообразных и коллатеральных связок применяют несколько скрининговых тестов. Исследование стабильности суставов проводится в состоянии умеренного сгибания. Для оценки состояния коллатеральных связок врач одной рукой проводит медиальное смещение бедра, другой рукой – латеральное смещение голени. При нестабильной медиальной коллатеральной связке отмечается чрезмерное смещение голени. Исследование латеральной связки проводится, соответственно, путем медиального смещения голени и латерального смещения бедра (рисунок 5).
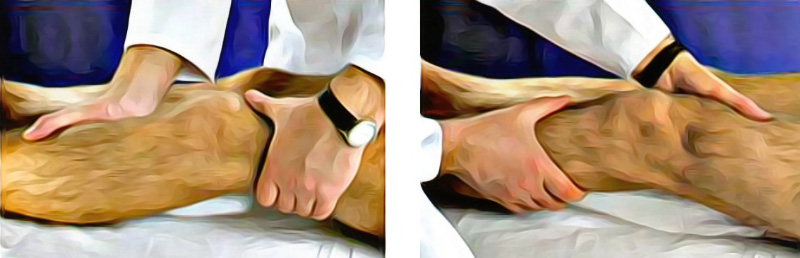
Рисунок 5. Диагностика боковых связок коленного сустава
Оценка крестообразных связок проводится при согнутом под небольшим углом коленом: нижнюю часть голени врач фиксирует одной рукой, другой рукой – пытается сместить верхнюю часть голени в передне-заднем направлении. Некоторые специалисты фиксируют стопу пациента, приседая на нее, что обеспечивает более лучшую фиксацию нижнего отдела голени (рисунок 6).
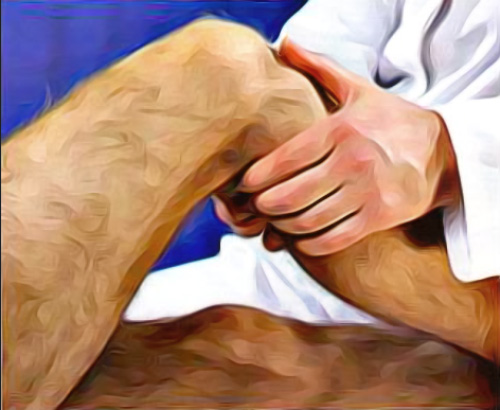
Рисунок 6. Диагностика крестообразных связок коленного сустава
При нестабильности передней крестообразной связки, общей гипермобильности суставов или разрушении хряща, у больного отмечается чрезмерная подвижности голени (симптом «выдвижного ящика»). Чрезмерное смещение голени назад свидетельствует о нестабильности задней крестообразной связки (часто обусловленной травмой). Разрыв связок часто вызывает геморрагический выпот в полость сустава.
Повреждение менисков (semilunar cartilage – полулунных хрящей) – частая патология. Для оценки их целостности пациента размещают в положение лежа на спине, нога сгибается на 90° в коленном и тазобедренных суставах, врач захватывает пятку одной рукой, другой рукой пальпирует область полулунных хрящей. После этого (пациент находится в том же положении) врач осторожно ротирует голень наружу и внутрь, при этом немного сгибает коленный сустав (рисунок 7). Если полулунный хрящ поврежден, при этих манипуляциях в момент соприкосновения бедренной и большеберцовой костей у больного возникает сильная боль, щелчки, а также может возникать блок коленного сустава (тест Мак-Марри).
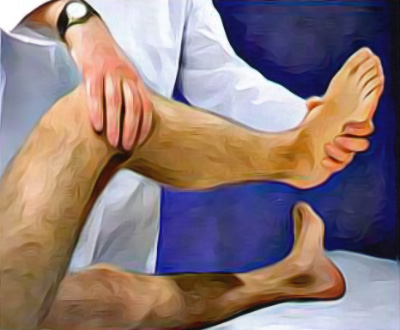
Рисунок 8. Диагностика мениска коленного сустава
Остеоартроз характеризуется важным симптомом – боль в местах фиксации капсулы и боковых (коллатеральных) связок. На более поздних стадиях заболевания при пальпации могут определяться остеофиты (костные утолщения), которые часто сочетаются с гипотрофией четырехглавой мышцы бедра.
При обследовании коленного сустава нельзя забывать о подколенной ямке, где могут выявляться синовиальные выпячивания (например, подколенная киста Бейкера, обусловленная растяжением полуперепончатой сумки, которое часто возникает при ревматоидном артрите или остеоартрозе).
Заканчивают обследование коленного сустава оценкой силы мышц, участвующих в сгибании и разгибании:
- Сила четырехглавой мышцы бедра (разгибателя коленного сустава), иннервируемой nervus femoralis (бедренным нервом) L2-L4, оценивается при разгибании голени, предварительно согнутой ноги в коленном и тазобедренном суставах, с сопротивлением движению и пальпацией мышцы в момент сокращения (рисунок 8А)
- Сила двуглавой мышцы бедра, полуперепончатой и полусухожильной мышц (разгибателей коленного сустава), иннервируемых nervus tibialis (большеберцовым нервом) L4-S1, исследуется в положении пациента лежа на животе: голень сгибается в пределах 15-160°, с вращением внутрь, при этом врач оказывает сопротивление движению (рисунок 8Б)
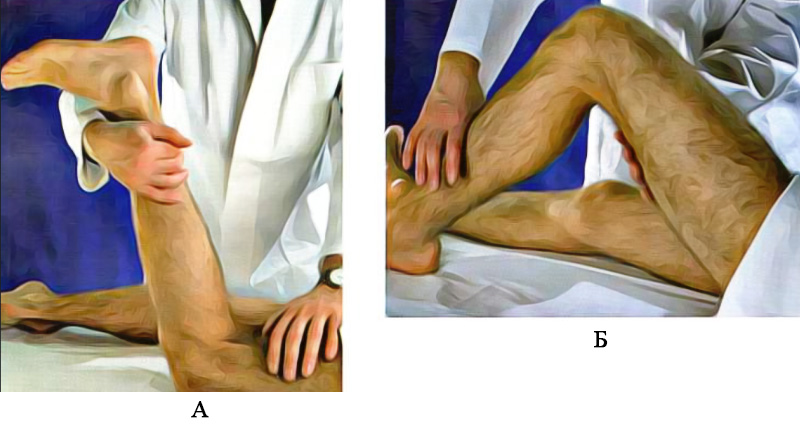
Рисунок 8. Оценка силы мышц, отвечающих за сгибание (А) и разгибание (Б) коленного сустава
Источник
При осмотре коленных суставов в горизонтальном положении обращается внимание на положение заинтересованной конечности, которая при патологии коленного сустава чаще бывает полусогнутой, что уменьшает натяжение связок и сухожилий и облегчает страдание. При длительном пребывании конечности в таком положении развивается сгибательная контрактура вследствие сращения сухожилий и капсулы. Нефизиологичнос положение конечности, выраженная ее деформация свидетельствуют о травме, неправильно сросшемся переломе.
Величина и естественная конфигурация коленного сустава в разной степени меняется при всех видах патологии: переломы со смещением костных отломков, вывихи, все варианты воспаления, дегенеративно-дистрофические процессы, опухоли. По чаще всего это обусловлено накоплением в полости сустава жидкости (экссудат, транссудат, кровь, гной), а также отеком синовиальной оболочки или мягких тканей в окружности сустава. При скоплении большого количества жидкости растягивается фиброзная капсула и синовиальная оболочка, появляются выпячивания по обеим сторонам надколенника в виде подковы или седла лошади (рис. 178).

Рис. 178. Изменение контуров коленного сустава при накоплении в нем жидкости. Небольшое количество жидкости приводит к сглаживанию контура сустава с внутренней стороны надколенника, при большом количестве жидкости она скапливается в верхнем завороте, где возникает припухлость, напоминающая подкову или седло лошади (А). При осмотре сбоку полусогнутой ноги у здорового проксимальнее чашечки видно небольшое западение (Б1). Скопление жидкости 8 завороте или значительное утолщение стенок заворота сглаживает западение, либо в этом месте возникает выпячивание (Б2)
Если количество жидкости большое, и она накопилась быстро, то сустав приобретает шаровидную форму. При длительном выпоте в сустав в подколенной ямке может образоваться киста Бейкера. Припухлость мягких тканей в окружении сустава без выпота в сустав следует расценивать как проявление утолщения синовиальной оболочки при хроническом, синовите.
Конфигурация коленного сустава существенно меняется при разрыве собственной связки надколенника, при этом надколенник смещается кверху и на его месте возникает «дефект ткани». При поперечном переломе надколенника между его фрагментами заметен провал, который хорошо определяется палыгаторно.
Изменение очертаний коленного сустава возможно при вывихе надколенника, при осмотре согнутого колена он отсутствует в типичном месте и находится слева или справа от бедренной кости.
Контуры коленного сустава значительно изменяются при наличии бурсита (рис.179):
• при подкожном препателлярном бурсите над чашечкой вырисовывается опухоль, эластичная на ошупь;
• при поднадколенниковом бурсите по бокам сухожилия надколенника видны выпячивания, здесь же определяется флюктуация;
• при бурсите «гусиной лапки» (между сухожилиями портняжной, нежной и полуперепончатой мышц) опухолевидное образование находится на внутреннезадней стороне коленного сустава (рис. 180).

Рис. 179. Варианты бурсита области коленного сустава: А — вид спереди: 1 — преднадколенниковый бурсит; 2 — глубокий поднадколенниковый бурсит (располагается по обеим сторонам сухожилия надколенника, значительно не выступает); 3 — поверхностный подкожный) поднадколенниковый бурсит (располагается ниже надколенника над его сухожилием), Б — вид сбоку; 1 — подвижный препателлярный бурсит; 2 — подкожный нфрапателлярный бурсит

Рис. 180. Локализация припухлости при бурсите «гусиной лапки» (А) и ее пальпация (Б). Припухлость располагается ниже медиального отдела суставной щели. При пальпации определяется болезненность, возможна флюктуация
Осматривая подколенную ямку в положении больного стоя и лежа на животе можно выявить три вида опухолевидных образований (рис. 181):
• медиально и чуть выше уровня суставной щели — место бурсита полуперепончатой мышцы, при сгибании колена опухоль становится мягкой на ощупь;
• на уровне суставной щели в центре подколенной ямки, нередко на обеих ногах, хорошо просматривается киста Бейкера, при длительной компрессии пальцами она становится более мягкой из-за оттока жидкости в полость сустава;
• чуть ниже суставной щели в центре — место расположения аневризмы подколенной артерии, при пальпации она пульсирует.

Рис. 181. Припухлости в подколенной ямке: 1 — сумка полуперепончатой мышцы; 2 — киста Бейкера; 3 — аневризма подколенной артерии
Покраснение коленного сустава — типичный признак воспалительного процесса любого генеза, оно всегда сочетается с болезненностью и отечностью. Покраснение может быть ограниченным, распространяться на весь сустав или быть на обоих суставах. Ограниченное одностороннее покраснение, сочетающееся с припухлостью и болезненностью, чаще бывает травматического генеза ушиб, разрыв связок, капсулы сустава, мениска, травматический бурсит. Распространенное покраснение одного или двух суставов свидетельствует об артрите.
Бледная окраска кожных покровов над суставом, сочетающаяся с его увеличением в объеме, болезненностью, наблюдается при туберкулезном поражении сустава («белая опухоль»), сифилитическом артрите, гидрартрозе.
Коленный сустав является излюбленным местом для различных кожных, подкожных образований и некоторых высыпаний. Они легко воспринимаются на глаз или выявляются пальпаторно. Здесь могут быть геморрагические точечные или сливные высыпания (пурпура), что характерно для системного аллергического васкулита — болезни Шенлсйна—Геноха. На коже коленных суставов и голеней часто локализуется центробежная кольцевидная эритема. Она имеет инфекциопно- или токсико-аллергическую природу, выглядит в виде розовых, слегка приподнимающихся над поверхностью кожи, безболезненных, кольцеобразных пятен до 3-5 см в диаметре с нормальной кожей в центре. Иногда она образует дуги, гирлянды.
При осмотре коленных суставов и голеней можно обнаружить узловую эритему, она также имеет токсико-аллергический генез, наблюдается при инфекционных заболеваниях. Узлы разной величины, достигающей порой нескольких сантиметров в диаметре, располагаются в толще кожи, имеют ярко-красный, синюшный или зеленовато-желтый цвет, плотные на ощупь, оолезпенны при пальпации, обычно локализуются на симметричных участках.
Под кожей колейных суставов могут располагаться ревматические узлы величиной от нескольких миллиметров до 2 см. Это плотные малоподвиленые, безболезненные образования. Они могут: располагаться и в суставных сумках, фасциях, апоневрозе, в периосте. Узлы при ревматоидном артрите — частый признак этой патологии.
Обычно они находятся под кожей, чаще подвижные, безболезненные, плотные при ощупывании, их величина колеблется от 3 мм до размеров величиной с грецкий орех, на каждом суставе их может быть по 2-3.
При осмотре коленного сустава можно выявить классический признак хронической подагры — тофусы. Они представляют собой локатьное тканевое скопление мочекислых соединений величиной от едва уловимых узелков до величины яблока. Тофусы могут располагаться на любой глубине — внутрикожно, подкожно и в более глубоких тканях. Они имеют белесовато-желтую окраску, плотность их может быть различной — от умеренной до каменистой, поверхность зерписто-шероховатая, они безболезненные, но в период обострения подагры становятся пурпурно-малиновыми и болезненными. Целостность тофуса иногда нарушается, через образовавшийся дефект начинает выделяться пастообразная масса мочекислых соединений.
Околосуставиые узловатости могут быть обусловлены сифилисом, саркоидозом. У подростков в области бугристости болынеберцовой кости возможна припухлость с покраснением, при пальпации она болезненна (рис. 182). Если припухлость эластичная, то это бурсит поверхностной инфрапателлярной сумки; если плотная, неподвижная — это болезнь Осгуда—Шлаттера.

Рис. 182. Пальпация бугристости большеберцовой кости. Проводится при вытянутой расслабленной конечности, либо при согнутой в колене до 90. Указательным или II и III пальцами правой руки отыскивается проксимальный край большеберцовой кости, а чуть ниже — ее бугристость
На коже коленных суставов и вблизи от них возмолены псориатические высыпания. Они представляют собой единичные или сливные папулезные образования, иногда напоминающие географическую карту. Папулы розового цвета, безболезненные, не зудящие, поверхность их покрыта серебристо-белыми чешуйками, которые легко снимаются, при этом обнажается просвечивающаяся легкоранимая пленка.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
Опубликовал Константин Моканов
Источник
Стопа и все элементы ее сложной структуры – важный анатомический участок. Список возможных повреждений в этой небольшой зоне чрезвычайно обширный. Соответственно и осмотр должен быть развернутым, сосредоточенным на множестве пунктов. Столь же детальным должно быть и пальпирующее обследование стопы и соседних зон.
При обследовании стопы проверяется положение задней части и подвижность зоны носка (выявление возможного вывиха или перелома).
Учитываются опухоли и гематомы. С одной стороны, они указывают на участок травмирования. С другой стороны (особенно если расположены на икроножной мышце и вообще на голени), могут быть признаком так называемого компартментного синдрома – нарушения кровоснабжения мышц из-за повышенного тканевого давления на сосуды, что ведет к повреждению не только мышц, но и управляющих ими нервов.
Такие опухоли или места отечности могут указывать также на тромбоз, на разрыв бейкеровой кисты (бурсит подколенной ямки).
На участке от стопы до колена имеется около двух десятков зон пальпирования, обозначающих самые разные расстройства, функциональные нарушения, воспаления, равно как и указывающих на характер тех или иных травматических повреждений, от метатарсалгии (болевой синдром в среднем пальце ноги, признак ревматизма, артроза, подагры и других заболеваний) до перелома берцовых костей.
Пальпирование сопровождается различными тестами, цель которых – выявить функциональные нарушения в суставах и других зонах опорно-двигательного аппарата. Так, проверяется активная и пассивная подвижность суставов. Тест на сжатие (Sqiezze-Test), проводимый со свободно висящей голенью, ниже коленного сустава, позволяет выявить повреждение синдесмоза (мембранного соединения между берцовыми костями). Тест Томпсона, тоже на голени, только со стороны икры, позволяет выявить разрыв ахиллова сухожилия.
Осмотр коленного сустава
Область колена – это, с точки зрения внимательного ортопеда, целая вселенная, требующая пристального и многофакторного изучения. Достаточно сказать, что стандартизированная в немецкой спортивной медицине методика пальпирования коленного сустава подразумевает изучение семнадцати точек и зон. Практически столько же пальпируется при обследовании повреждений стопы и голени – а ведь это многократно больший анатомический регион, чем «одно-единственное» колено. А кроме того, если, например, выявлено повреждение мениска, то применяется целая система диагностических тестов для уточнения характера повреждения. Плюс дополнительная система тестов для определения целостности (или повреждений) связок. При обследовании менисков основным показателем является болевой симптом при надавливании или шевелении. При инспектировании связок врач фиксирует реакции на сгибание-разгибание, наклоны и повороты в различных направлениях и с различными углами. Этот комплекс действий позволяет выявить различные виды повреждений, от нарушения стабильности до разрыва связок. Выявляется и дислокация повреждений: связка надколенника, боковые связки, передняя крестообразная или задняя крестообразная связки.
Отдельный комплекс исследований необходим для надколенника (коленной чашечки), если возникли подозрения на его травмирование. Надколенник – это не просто элемент коленного сустава, но и уникальное анатомическое образование: самая крупная сесамовидная кость человеческого скелета. Сесамовидные кости образуются в толщах сухожилий, в местах, где сухожилия образуют суставные перемычки (запястья, стопы, колени). У сесамовидных костей две основные функции: они обеспечивают защиту сухожилий и сообщают суставу дополнительное плечо силы, поскольку дают рычаговую отводку сухожилию от центра сустава. Повреждение надколенника значительно нарушает функциональность коленного сустава.
Попутно проверяется тонус бедренной мускулатуры, сопряженной с коленным суставом.
Источник
