Осложнения артроза коленного сустава
Над статьей доктора
Сакович Н. В.
работали
литературный редактор
Елена Бережная,
научный редактор
Сергей Федосов
Дата публикации 24 ноября 2017Обновлено 23 июля 2019
Определение болезни. Причины заболевания
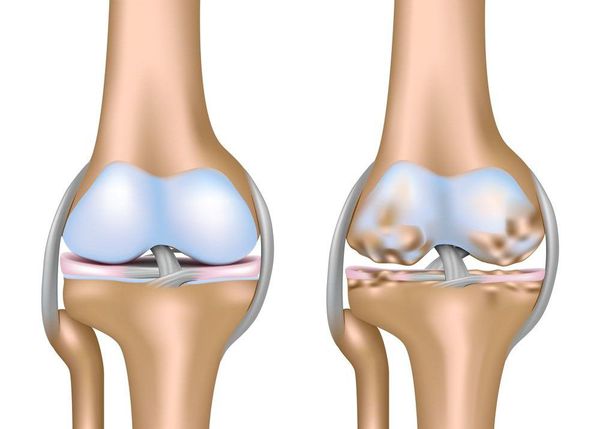
Артроз коленного сустава (гонартроз) — это прогрессирующее хроническое заболевание коленных суставов с повреждением, истончением и разрушением его хрящевой части (суставные поверхности бедренной и большеберцовой костей), а также поражением субхондральной кости.[2][5][16] Доказано исследованиями (артроскопия и МРТ), что помимо поражения суставного хряща в процесс вовлекаются мениски и синовиальная оболочка. Гонартроз — одна из самых распространенных ортопедических патологий.[4][6][9][22] Существуют его синонимы — остеоартроз (ОА), деформирующий артроз. Заболевание является важной социально-экономической проблемой, так как широко распространено и значительно ухудшает качество жизни больных из-за постоянного болевого синдрома и, кроме того, становится причиной высокой инвалидизации.[15][27]
До середины восьмидесятых годов прошлого века не было унифицированного определения заболевания. Только к 1995 году комитетом по остеоартрозу Американского колледжа ревматологии заболевание было охарактеризовано как результат действия механического и биологического факторов, приводящих к дисбалансу между процессами деградации и синтеза внеклеточного матрикса суставного хряща.[11][19] В итоге происходит его разволокнение и дегенерация, образуются трещины, остеосклероз и уплотнение кортикального слоя субхондральной кости, растут остеофиты и формируются субхондральные кисты.[12][29]
К гонартрозу приводит множество факторов, среди которых:
- хроническая травматизация (нарушение режима физических нагрузок, лишний вес);
- эндокринные, воспалительные, метаболические и ишемические заболевания;
- наличие врожденных или приобретенных нарушений соотношений, формы или структурной организации суставных концов.[22]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы артроза коленных суставов
Артроз коленного сустава характеризуется:
- постепенным началом;
- неинтенсивными болями в суставе при движении, особенно — при спуске и подъеме по лестнице;[5][21]
- «стягиванием», скованностью и «стартовой болью», возникающей во время первых шагов и уменьшающейся или исчезающей, если пациент «расходится», после значительной физической нагрузки она возобновляется.[6]
- внешний вид колена остается прежним. Иногда отмечается небольшая отечность, или в суставе происходит скопление жидкости (возникает развитие синовита). При этом колено увеличивается в объеме, раздувается, становится сглаженным, чувствуется ограничение движений и тяжесть.
При прогрессировании болезни болевые ощущения приобретают более интенсивный характер, появляясь уже при незначительных нагрузках и длительной ходьбе. Локализуются по передне-внутренней поверхности сустава.[22] Продолжительный отдых обычно способствует исчезновению боли. Может уменьшаться объем суставных движений, появляться хруст, и при максимальном сгибании ноги появляется резкая боль. Конфигурация сустава изменяется, он как-будто расширяется. Синовиты беспокоят чаще, более длительно протекают и с большим количеством жидкости.
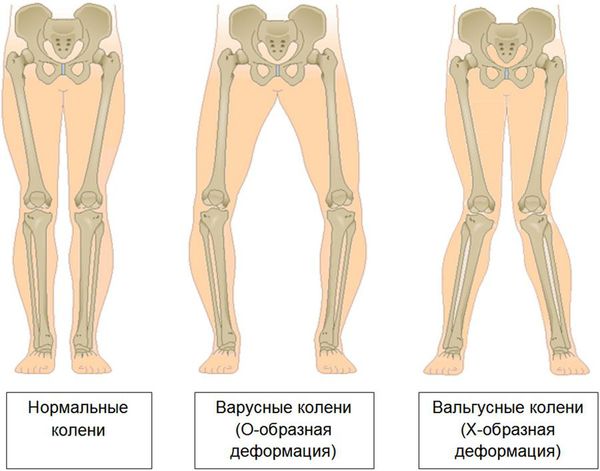
Последняя стадия гонартроза отличается тем, что боли приобретают практически постоянный характер, вызывая беспокойство уже не только во время ходьбы, но и в покое, и даже ночью,[10][18] когда больным приходится искать удобное положение для сна. Движения более ограничены: трудно сгибать и разгибать ногу до конца. Сустав деформируется и увеличивается в объеме. Нередко наблюдается возникновение вальгусной (Х-образная) или варусной (О-образная) деформации ног.[8][24] Походка становится неустойчивой, переваливающейся. В тяжелых случаях необходима трость или костыли.
По данным исследователей, у 76% пожилых людей, предъявляющих жалобы на боль в коленях, на рентгенограммах обнаруживается гонартроз.[2][7][17] По статистике, чаще заболеванием страдают женщины, что связано с гормональной перестройкой после 45 лет.[12][19]
Патогенез артроза коленных суставов
Выделяют первичный и вторичный остеоартроз.[8][15][20]
Первичный артроз:
- суставной хрящ постоянно разрушается и обновляется, в норме эти процессы уравновешены. С возрастом обновление хряща замедляется и начинает преобладать разрушение, которое называют процессом деградации или дегенерации.[12] Важную роль играет вес человека, так как с массой 70 кг за 20 шагов мы переносим на каждой ноге по 700 кг (70 кг х 10 шагов), а при массе 120 кг на ногу приходится уже 1200 кг. Поэтому, слабый хрящ изнашивается в разы быстрее;
- необходимо помнить: сустав получает питательные вещества и восстанавливается, пока двигается; Малоподвижный образ жизни снижает обменные процессы, и до хряща не доходят необходимые элементы;[18]
- имеются спорные данные о наследственной роли в возникновении заболевания. Если у родителей был артроз, то вероятность его возникновения у детей повышается;
- возникает вследствие аутоиммунного синовиального воспаления.
Вторичный артроз имеет причиной:
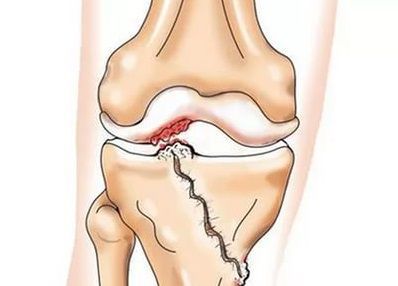
- травмы (переломы, разрыв менисков и передней крестообразной связки).[15][19] К сожалению, у любого человека, независимо от возраста, данные повреждения приводят к излишней нагрузке на хрящ. Перелом любых участков костей, покрытых хрящом, сопровождается образованием неровности — «ступеньки».[26] В этой зоне при движении происходит истирание, и формируется артроз;
- ревматоидный артрит, болезнь Кёнига (рассекающий остеохондрит), последствия гнойного воспаления в суставе (гонит) и т. д.;
- регионарные сосудистые нарушения;
- хронические экссудативно-пролиферативные и рубцово-спаечные процессы в суставе.

При артрозе (остеоартрозе) кроме прогрессивного разрушения хряща, потери его эластичности и амортизирующих свойств, в процесс постепенно вовлекаются кости.[7][29] Под нагрузкой возникают заострения по краям (экзостозы), которые по ошибке считают «отложениями солей» — при классическом артрозе никакого отложения солей не происходит. Прогрессируя, артроз продолжает «съедать» хрящ. Затем деформируется кость, там происходит образование кист, поражаются все структуры сустава, и нога искривляется.[11][17]
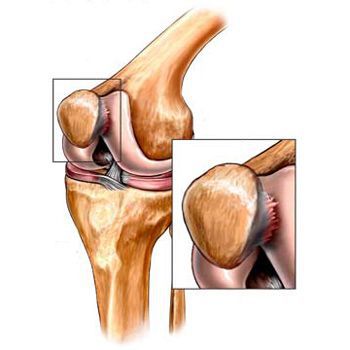
Помимо внутреннего или наружного отдела колена артроз может поражать и поверхности между надколенником и межмыщелковой бороздой бедренной кости. Такой вариант называется пателло-феморальный артроз.[16]
Его причиной, как правило, становится подвывих, перелом или латерализация надколенника.
Классификация и стадии развития артроза коленных суставов
Независимо от причины возникновения выделяют три стадии заболевания:
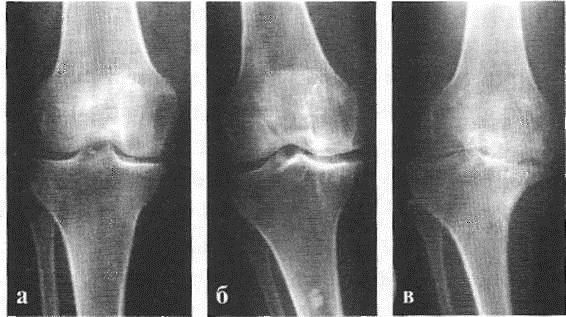
- I стадия — начальные проявления. Она характеризуется первичными изменениями в гиалиновом хряще.[12][18] Костные структуры не затрагиваются. Во внутрикостных сосудах и капиллярах нарушается кровоснабжение. Становится сухой поверхность хряща, и он утрачивает свою гладкость. Если заболевание сопровождается постоянным напряженным синовитом, то развивается киста Бейкера (грыжевое выпячивание капсулы сустава подколенной области).[15] После значительной нагрузки на сустав возникают тупые боли. Возможна небольшая отечность, которая проходит после отдыха. Деформации нет.
- II стадия — хрящевая прослойка резко истончается, а местами и вовсе отсутствует.[22] Появляются остеофиты по краям суставных поверхностей. Изменяются качественные и количественные характеристики синовиальной жидкости сустава — она становится гуще, более вязкой, что приводит к ухудшению питающих и смазывающих свойств.[14][16] Боли более продолжительные и интенсивные, часто при движении появляется хруст. Отмечается незначительное или умеренное ограничение движений и небольшая деформация сустава. Прием анальгетиков помогает снять болевой синдром.
- III стадия — отсутствие хряща на большинстве поражённых участков, выраженный склероз (уплотнение) кости, множество остеофитов и резкое сужение или отсутствие суставной щели.[8][15] Боли практически постоянные, походка нарушена. Подвижность резко ограничена, заметна деформация сустава. Препараты НПВС, физиопроцедуры, другие стандартные методы лечения неэффективны.[11]
В зависимости от количества пораженных суставов выделяют односторонний и двусторонний гонартроз.
Осложнения артроза коленных суставов
Наиболее частым осложнением II и III стадии является тендовагинит приводящей группы мышц бедра.[22][24] Это проявляется болью по внутренней поверхности сустава, которая усиливается при движении. Причиной является мышечный дисбаланс и деформация. При длительном снижении объема движений развивается контрактура.[11][14] Кроме того, нередко возникает синовит. Запущенный гонартроз затрагивает весь опорно-двигательный аппарат, нарушая биомеханику позвоночного столба и других крупных суставов нижних конечностей. Это может привести к грыже межпозвоночных дисков и артритам прочих суставов.[16] Перегружается второй коленный сустав (если заболевание одностороннее), так как пациент щадит больную ногу, перенося вес на другую, здоровую.
Диагностика артроза коленных суставов
Диагноз устанавливает врач травматолог-ортопед, и в подавляющем большинстве случаев достаточно осмотра и рентгенограммы коленного сустава в двух проекциях (прямой и боковой).[2][19] Клинические данные и снимки позволяют определить стадию заболевания.
На ранних стадиях заболевания, при незначительных изменениях в костной ткани, рентгенологическое обследование не настолько ценно.[5][8] На этом этапе гонартроз возможно диагностировать благодаря артроскопии.[5][8] Точность метода очень высока, останавливать может только его инвазивный характер и цена.
УЗИ не позволяет произвести четкую визуализацию изменений суставного хряща и внутрисуставных структур.[15] С помощью МРТ можно с 85% точностью выявить изменения костных, хрящевых и мягкотканых структур сустава, а также субхондральной кости.[15] С помощью сцинтиграфии можно оценить метаболическую активность периартикулярной костной ткани.
Повышенное содержание фосфора и кальция в дегидратированной синовиальной жидкости является свидетельством деструкции костно-хрящевой ткани сустава и накопления продуктов деградации. Также исследуют кровь — общий анализ и скорость оседания эритроцитов (СОЭ); определяют уровень фибриногена, мочевины и других биохимических показателей крови и мочи.[16]
Лечение артроза коленных суставов
Консервативное — противовоспалительные препараты, обезболивающие, миорелаксанты, сосудистые, хондропротекторы, компрессы, кинезотейпирование, лечебная физкультура, физиолечение, ортезы.
Малоинвазивное — параартикулярные блокады (новокаин + лекарственный препарат снимают боль и воспаление), введение искусственной смазки в сам сустав, плазмолифтинг.
Хирургическое — артроскопия (малотравматичный метод лечения внутрисуставных патологий и удаления поврежденных структур), эндопротезирование.
Консервативные методы наиболее эффективны на начальной стадии заболевания.[9][16] Они способствуют уменьшению болей и временному замедлению разрушения хряща. При II стадии необходимы более действенные методы.[8][23] Введение в полость сустава препаратов гиалуроновой кислоты используется для уменьшения трения и травматизации хряща. Однозначных данных за восстановление хряща нет, но для смазывания поверхностей подходит хорошо. “PRP-терапия” (плазмолифтинг) — введение в коленный сустав обогащенной тромбоцитами плазмы, которую получают из собственной крови пациента путем центрифугирования.[4][13][18] Она питает хрящ и способствует его восстановлению, так как в тромбоцитах аутоплазмы содержатся многочисленные факторы роста и цитокины, которые способствуют регенерации поврежденных тканей.
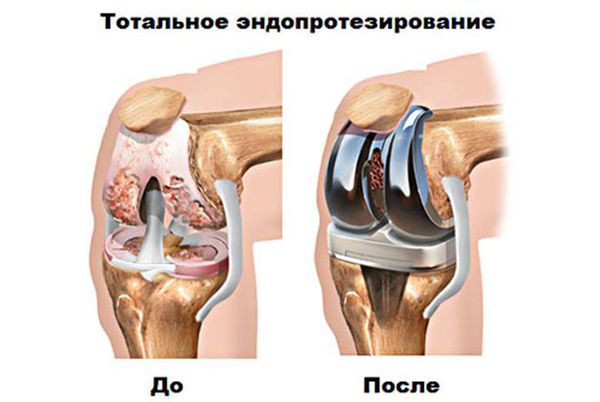
Эндопротезирование — распространённый и эффективный хирургический метод лечения тяжелого гонартроза,[16][24][25] который позволяет сохранить подвижность конечности и возможность ведения полноценной жизни впоследствии. Это высокотехнологичная операция длительностью примерно полтора часа. В послеоперационном периоде необходима длительная реабилитация и разработка сустава.[16][18] Через 25-30 лет, когда искусственный сустав изнашивается, нужно снова производить его замену.
Прогноз. Профилактика
Нужно понимать, что если артроз начал развиваться, то его нужно сразу начинать лечить.[6][18][22] Если вы относитесь к группе риска данного заболевания, можно отсрочить начало, для этого рекомендуется:
- снизить нагрузки на коленный сустав;
- плавать — вода снимает нагрузку;
- самостоятельно делать массаж мышц голени и бедра;
- избегать переохлаждения и переутомления;
- поддерживать нормальный вес;
- отказаться от курения и алкоголя;
- женщинам носить удобную обувь на низком каблуке;
- заниматься лечебной физкультурой
Перед началом лечебной гимнастики обязательно нужно проконсультироваться с врачом. Упражнения выполняются в медленном темпе. При возникновении боли или дискомфорта во время гимнастики занятия нужно прекратить.
Необходимо использовать только эффективные препараты. Малоэффективны растирки, компрессы и другие народные методы, которые не действуют на причину заболевания, а лишь помогают отвлечься от боли. Избегать травм и перегрузок — прыгать, носить тяжести, подолгу стоять или сидеть в неудобной позе.[2][20][21] Это ускоряет прогрессирование болезни.
Также необходимо вовремя диагностировать и лечить ревматоидный артрит, подагру и системные заболевания.
Прогноз зависит от стадии, в которой пациент обратился к врачу, и правильно проводимой терапии.[23] Чем раньше начать грамотное лечение, тем выше шансы избежать операции.
Источник
Однажды научившись ходить, мы начинаем воспринимать эту способность как нечто обыденное. Однако заболевания опорно-двигательного аппарата заставляют нас пересматривать отношение к двигательной активности, а порой — прилагать колоссальные усилия, чтобы ее восстановить. Особенно часто объектом лечения становятся коленные суставы.
Как сохранить подвижность на долгие годы и что делать, если двигательная активность снизилась из-за артроза колена? Давайте разбираться по порядку.
Причины остеоартроза коленного сустава
Остеоартроз колена, или гонартроз, — патология дегенеративно-дистрофического характера, поражающая и деформирующая все структуры сустава, в конечном итоге приводящая к утрате его подвижности. Гонартрозом страдает 15–30% населения планеты, но, несмотря на развитие медицины, статистика не улучшается. Артроз коленного сустава — это болезнь лишнего веса, наследственности, возраста и образа жизни. Заболевают им преимущественно пожилые люди, особенно часто — тучные женщины старше 40 лет. Болезнь провоцирует чрезмерная нагрузка на колени. После 65-ти лет, когда коленный хрящ сильно изнашивается, в том числе по причине гормональных изменений, гонартроз в той или иной степени наблюдается у 65–85% людей. Возможны и врожденные дефекты коленного сустава, ведущие к заболеванию в раннем возрасте, например, недостаточность внутрисуставной смазки. Любые травмирующие воздействия на колено, включая хирургические операции, повышают риск развития гонартроза. В группу риска также входят люди, занятые однообразным физическим трудом, и спортсмены.
Симптомы деформирующего артроза коленного сустава
Болезнь развивается медленно и может доставлять небольшой дискомфорт с годами. В самом начале артроз не сопровождается болезненными ощущениями, но перейдя в более «зрелую» стадию, провоцирует усиливающиеся боли и двигательные ограничения в суставе. Больное колено постепенно начинает менять форму, увеличивается в размере, нога может принять неестественный изгиб влево или вправо.Становится затруднительно выполнять даже элементарные движения, связанные с ходьбой, менять положение тела с вертикального на горизонтальное и обратно, садиться и вставать. При отсутствии лечения артроз коленного сустава ведет к инвалидности.
Не следует путать артрит и артроз, это разные заболевания, хотя артрит может сопутствовать артрозу и даже помогать его выявить на ранней стадии. Артрит — это воспаление сустава, как правило, острое, а остеоартроз — медленное истощение и разрушение хрящевой и костной ткани, протекающее в хронической форме.
Стадии заболевания
Выделяют три степени тяжести артроза коленного сустава. Чем раньше будет выявлено заболевание, тем проще его будет лечить.
- 1 степень. Клиническая картина в этот период редко заставляет больных обращаться к врачу. Они ощущают легкий дискомфорт в колене после длительной ходьбы, быстро устают. Боль может возникнуть только после высоких физических нагрузок (например, после работы на дачном участке) или при максимальном сгибании-разгибании колена. Однако, если сделать рентгеновский снимок, будет видно небольшое сужение суставной щели и появление первых остеофитов — костных отростков внутри сустава. Проблема обычно выявляется случайно, при профосмотрах или других обследованиях, может быть довольно быстро разрешена при помощи консервативного лечения.
- 2 степень. Появляются более выраженные признаки патологии, которые сложно игнорировать. Боль в колене ощущается постоянно, особенно сильно по утрам и вечером, даже в состоянии покоя она полностью не проходит. Походка замедляется, движения в колене затрудняются и сопровождаются характерным глухим хрустом. Возможно осложнение в виде попадания кусочка хряща или осколка кости в суставную полость, что усиливает боль и блокирует подвижность. Это состояние называют «суставной мышью». Прощупывание колена вызывает боль, деформация сустава становится видимой. Может присоединиться воспаление, тогда возникает отек колена. Рентген показывает сильно суженную суставную щель, разрастание остеофитов, деформацию и утолщение кости. Требуется комплексная терапия, иногда необходимо хирургическое вмешательство.
- 3 степень. Запущенная стадия заболевания, стойкая инвалидность. Боль в колене постоянная, сильная, ходьба и особенно преодоление лестничных маршей мучительны. При любых движениях ноги колено издает громкий хруст. Сустав сильно деформирован, увеличен из-за скопления жидкости, практически лишен подвижности. На рентгене видно разрушение связок и менисков, истирание хряща, разрастание соединительной ткани. Суставная щель может частично срастись. Решить проблему можно только заменой пораженного сустава искусственным (эндопротезом).
Чаще всего пациенты обращаются за помощью при второй степени гонартроза, некоторые — уже ближе к третьей. Особенно это характерно для пожилых людей, привыкших к тем или иным недомоганиям, считающих происходящее возрастными издержками и склонных бессистемно применять народные средства.
Как лечить деформирующий артроз коленного сустава
Терапия должна быть комплексной и последовательной, с соблюдением всех рекомендаций врача. Первая попавшаяся мазь, на время снимающая боль, здесь в принципе помочь не в состоянии. Схема лечения подбирается индивидуально — в зависимости от клинической картины и набора методик, доступных в конкретном медицинском учреждении. Лучше, если это будет специализированная ортопедическая клиника или современный медицинский центр с опытными ортопедами.
Методы консервативного лечения гонартроза
Консервативное лечение артроза коленного сустава сводится к двум основным составляющим: медикаментозной и физиотерапевтической. Их обязательно дополняют диета, лечебная физкультура и ортопедическая поддержка.
Препараты для лечения артроза коленного сустава
Медикаментозные средства применяются для снятия воспаления, боли, отеков, а также нормализации обмена веществ и активизации восстановительных процессов. Используются нестероидные противовоспалительные препараты (НПВС) в виде мазей, таблеток и инъекций (диклофенак, пироксикам, нимесулид), инъекции глюкокортикостероидов («Флостерон», гидрокортизон, «Кеналог»), анестезирующие блокады (новокаин, лидокаин, тримекаин), хондропротекторы в виде таблеток («Артифлекс», «Дона» и пр.). Инъекции делаются напрямую в сустав.
Терапевтические методы
Огромное количество разнообразных методов свидетельствует о внимании современной медицины к патологиям коленного сустава и сложности их лечения.
- УВТ. Наиболее прогрессивный метод неинвазивного лечения заболеваний опорно-двигательного аппарата. Ударно-волновая терапия способствует рассасыванию фиброзной ткани и удалению солевых отложений, снимает воспаление, улучшает кровоток, повышает эластичность связок. Процедура почти безболезненна, напоминает аппаратный массаж, длится 10–40 минут. При гонартрозе необходим курс из 4–10 процедур в зависимости от степени тяжести заболевания. Воздействие ударными звуковыми волнами осуществляется локально, с помощью компактного излучателя.
- Плазмотерапия (плазмолифтинг сустава).Это инъекции в сустав собственной плазмы крови пациента, богатой тромбоцитами. Эффективно снимают воспаление, активизируют регенерацию суставных хрящей. Курс состоит из 4–6 процедур, которые проводятся 1–2 раза в неделю.
- Миостимуляция. Воздействие электрическими импульсами позволяет снять спазмы и предотвратить атрофию мышц вокруг пораженного сустава. Способствует восстановлению двигательной активности и снижению болевых ощущений.
- Фонофорез. Физиотерапевтический метод, использующий свойства ультразвука и лечебных мазей. При артрозе коленного сустава выполняется, например, с гидрокортизоном, оказывающим выраженное противовоспалительное и болеутоляющее действие. Ультразвук способствует лучшей проницаемости кожных покровов и быстрому всасыванию медикаментозных средств.
- Озонотерапия. Озон обеспечивает противовоспалительный и обезболивающий эффект. Этот вид терапии обычно назначается при противопоказаниях к приему медикаментозных средств.
- Массаж (в т.ч. лимфодренаж) и мануальная терапия. Курс массажа из 5–10 сеансов назначают при отсутствии воспалительных процессов. Полезен лимфодренажный массаж, предотвращающий скопление жидкости в суставе. Мануальная терапия сочетает поглаживания и растирания с движениями сустава. Наиболее эффективна после сеанса лечебной физкультуры.
- Сероводородные, радоновые и скипидарные ванны. Обладают обезболивающим и противовоспалительным действием, позитивно влияют на опорно-двигательный аппарат в целом. Сероводородные и радоновые ванны являются элементом санаторно-курортного лечения, скипидарные могут быть организованы в домашних условиях по назначению врача.
- Гирудотерапия. Медицинские пиявки, поставленные вокруг поврежденного сустава, снимают отечность и оказывают обезболивающее действие. В их слюне содержатся биоактивные вещества, стимулирующие процессы регенерации тканей. Эффективность лечения можно оценить после трех процедур. Лечение пиявками эффективно на начальной стадии артроза, эффект держится до одного года.
- ЛФК. Лечебная физкультура необходима для предотвращения атрофии мышц и застойных явлений в суставе. Первые упражнения делаются по утрам, часто в постели. Далее следует выполнять небольшой комплекс упражнений еще 3–4 раза в день. Полезно плавание.
- Иглорефлексотерапия. Если сустав еще не деформирован, иглоукалывание может восстановить его подвижность за счет снятия отека и боли.
- Механотерапия. Упражнения с применением тренажеров, позволяющих разрабатывать суставы эффективно, но без чрезмерных перегрузок. Самый популярный вид механотерапии — велотренажер. Рекомендуется в период реабилитации после лечения запущенного артроза, в качестве профилактики болезней суставов. Назначается индивидуально в зависимости от веса, возраста, истории болезни.
- Вытяжение суставов. Полость сустава и суставная щель могут быть увеличены методом механического вытяжения. Развитие артроза после курса этих процедур замедляется.
- Диетотерапия. Должна быть направлена на снижение веса, чтобы уменьшить нагрузку на колено, улучшить обмен веществ, предотвратить отложение солей, обеспечить питание хрящевой ткани.
- Ортопедическое лечение. Использование специальных стелек для обуви, наколенников и тростей позволяет снять излишнюю нагрузку с больного сустава и облегчить ходьбу.
Консервативное лечение способно затормозить развитие гонартроза коленного сустава на долгие годы, но иногда все же требуется хирургическое вмешательство.
Методы хирургического лечения
Оперативное вмешательство направлено не столько на снятие симптомов заболевания, сколько на устранение его причин. Применяется при 2–3 степенях тяжести артроза.
- Пункция.Это откачивание жидкости из суставной полости с помощью шприца. В результате снижается давление на сустав, восстанавливается подвижность, уменьшается воспаление. Процедура проводится амбулаторно. Данный метод относится к малоинвазивному вмешательству.
- Артроскопия. Если требуется очистить сустав от элементов разрушенных хрящей, проводится эндоскопическая операция под контролем микровидеокамеры. Такое вмешательство переносится легче, чем традиционное хирургическое, и не требует длительной реабилитации.
- Околосуставная остеотомия. Метод классической хирургии. Деформированное колено распиливается для придания ему правильной формы и фиксируется при помощи аппарата Илизарова или металлических пластин. Остеотомия требует нескольких месяцев реабилитации.
- Эндопротезирование. Замена больного сустава биосовместимой (обычно титановой) конструкцией, позволяющей вернуть пациенту нормальную подвижность. Реабилитация может занять около года.
Врачи-ортопеды советуют бережно относиться к коленным суставам, если вы находитесь в группе риска. После 40 лет следует следить за своим весом, избегать физических перегрузок и травм, носить удобную обувь на небольшом устойчивом каблуке, заниматься плаванием.
Источник
