Ортопед лечение коленного сустава

- Ортопедические заболевания

Артроз коленного сустава – заболевание, в основе которого лежит истончение и разрушения хряща. Патологический процесс сопровождается болью и ограничением подвижности ноги вплоть до полной обездвиженности.
По статистике женщины страдают от артроза коленного сустава в 10 раз чаще мужчин.
Как развивается заболевание?
Сустав – сложный механизм, каждая часть которого выполняет свою функцию. Хрящи «работают» амортизаторами и обеспечивают скольжение суставных поверхностей костей во время движений.
Однако при артрозе этот процесс нарушается. Хрящи истончаются, становятся хрупкими и не могут выполнять роль амортизатора. В итоге при движении в суставе появляется боль и развивается воспаление. С течением времени патологический процесс переходит на кости, вызывая их деформацию и появление шипов-остеофитов. Все это ограничивает движение в суставе вплоть до полной обездвиженности.
Причины артроза коленного сустава
Причиной артроза могут стать:
- Возрастные изменения – у пожилых ухудшается кровообращение и, как следствие, питание суставных хрящей. В результате они утрачивают способность к восстановлению. Проблемы с суставами могут возникать и у молодых людей в период полового созревания, что связано с изменением гормонального фона.
- Повышенная нагрузка на колени, например, у людей определенных профессий (танцоры, грузчики, спортсмены и др.).
- Беременность – увеличивающийся вес создает большую нагрузку на колени, что в сочетании с меняющимся гормональным фоном может стать причиной артроза.
- Сахарный диабет – нарушение кровоснабжения и питания хрящевой ткани приводит к ее истончению и истощению. Также причиной артроза могут стать другие эндокринные патологии, например, заболевания щитовидной железы.
- Лишний вес – ожирение в разы повышает риск возникновения артроза, так как с каждым килограммом повышается нагрузка на коленные суставы.
- Дисплазия соединительной ткани
- Малоподвижный образ жизни
- Плоскостопие
Степени артроза коленного сустава
В медицинской практике на сегодняшний день принята следующая классификация артроза коленных суставов:
1 стадия артроза
На первой стадии заболевании симптомы заболевания отсутствуют. Может появляться усталость в ногах или небольшое ограничение подвижности после сна или продолжительного отдыха.
В этот период на рентгенограмме доктор может увидеть небольшое сужение просвета между суставными поверхностями костей и незначительные изменения хряща.
2 стадия артроза
На данной стадии заболевания симптоматика уже заметна и не вызывает сомнений у опытного ортопеда. Скованность и утомляемость становится выраженной, а при попытке согнуть-разогнуть колено человек испытывает боль.
3 стадия артроза
Колено меняет свою форму, появляются отек и воспаление. Боль беспокоит человека уже не только при движении, но и в состоянии покоя и даже во время сна.
4 стадия артроза
Самая тяжелая стадия артроза. Изменения в суставе настолько сильные, что без хирургического лечения человек теряет возможность нормально ходить.
Симптомы артроза коленного сустава

Для артроза коленного сустава характерны боль, изменение формы сустава, хруст при движении и ограничение подвижности.
Боль
На начальных этапах артроза боль появляется при длительной физической нагрузке. На второй стадии заболевания она становится заметной, усиливается при занятиях спортом и других видах физической активности. По мере развития патологии боль становится постоянным спутником, не исчезая даже во время отдыха.
Изменение формы колена
На начальных этапах развития заболевания изменения формы сустава заметны только на рентгене, на поздних – визуально при обычном осмотре.
Скопление жидкости в суставе
При обострениях заболевания выраженное воспаление сопровождается скоплением в полости сустава жидкости. Это в свою очередь приводит к усилению болевого синдрома и затруднению движений.
Хруст при движении
Хруст при движении в колене возникает на поздних стадиях заболевания. Чаще всего он сопровождается усилением болевого синдрома.
Ограничение подвижности
Ограничение подвижности в колене развивается на поздних стадиях заболевания. Попытки разогнуть или согнуть ногу взывают сильнейшие, нестерпимые боли. В итоге колено может становиться полностью неподвижным.
Диагностика артроза коленного сустава

Как правило, опытному ортопеду не составит труда заподозрить артроз на основании жалоб пациента и осмотра колена.
Для уточнения степени разрушения сустава и выбора тактики лечения назначаются следующие варианты исследований:
- Рентген
Исследование позволяет доктору увидеть структуру сустава изнутри, оценить степень разрушения хряща и обнаружить костные выросты. - УЗИ
УЗИ позволяет выявить жидкость в суставной сумке и оценить состояние мягких тканей. - МРТ
Самый информативный способ исследования, позволяющий визуализировать даже минимальные изменения в суставе, включаю деформацию и истощение хрящей - Артроскопия
Малоинвазивное лечебно-диагностическое вмешательство, во время которого через небольшой прокол в полость сустава вводят мини видеокамеру. Исследование позволяет доктору оценить состояние сустава, хрящей и костей изнутри и при необходимости устранить эти нарушения.
Лечение артроза
Ортопеды выделяют три основных направления:

- В первую очередь необходимо уменьшить боль и воспаление. Для этого назначаются нестероидные противовоспалительные препараты (НПВС). Они не только уменьшают боль, но также оказывают противовоспалительное действие. К сожалению, эти препараты не рекомендованы к длительному использованию, так как могут вызывать осложнения со стороны желудка и кишечника.
- Второй важный момент – восстановление и поддержание состояния хрящей. Для этого назначаются хондропротекторы. Препараты применяются длительным курсом, способствуют улучшению состояния сустава и профилактируют его дальнейшее разрушение. Лучшего эффекта удается добиться при введении средства в суставную сумку. Доставка лекарственного вещества непосредственно в источник проблемы позволяет ему работать на «месте воспаления». Улучшение состояния хрящевой ткани способствует повышению ударопрочности сустава и увеличению объема движений.
- Третий момент: применение протезов синовиальной жидкости, препаратов на основе гиалуроновой кислоты, которые при внутрисуставном введении выполняют роль «смазки», облегчающей скольжение костей. В итоге уменьшается боль и улучшается движение в колене. Однако такие инъекции наиболее эффективны на начальной стадии заболевания.
Помимо основных направлений лечения могут использоваться дополнительные средства:
- Введение гормональных препаратов в полость сустава и в околосуставные ткани. Они способствуют снижению воспаления, уменьшают боль и отек. Терапия назначается только в сложных случаях, так как имеет ряд противопоказаний
- Лечебная физкультура – метод, закрепляющий эффект от проведенной терапии
- Физиотерапевтические процедуры – в период стихания обострения в комплексной терапии артроза используются методы физиотерапевтического лечения: электромагнитное воздействие, ультразвук, электрофорез
Эндопротезирование

При выраженном разрушении хрящевой ткани единственным эффективным вариантом лечения может быть эндопротезирование, то есть установка искусственного сустава.
Искусственный сустав состоит из полимеров и металлической конструкции и является прочной и надежной заменой коленного сустава на долгие годы. Средний срок службы составляет 15-20 лет.
В течение первого месяца рекомендуется использовать костыли, а затем еще 2-3 месяца – трость. С выбором вспомогательного устройства поможет определиться доктор. Это зависит от состояния колена и типа установленного искусственного сустава. Использование костылей и помогает снизить нагрузку на оперированное колено, правильно восстановить функциональные возможности и избежать возможных трудностей.
Послеоперационный период в стационаре

Первый день после операции пациент должен провести в постели, не нагружая ногу. Для облегчения боли к прооперированному колену прикладывают холод, например, грелку со льдом. Также по назначению врача применяются препараты для снижения боли и профилактики возможных осложнений, чаще всего это НПВС.
На вторые сутки можно аккуратно, с помощью медсестры встать и немного походить. Для того, чтобы не перегружать ногу, нужно использовать костыли.
При отсутствии осложнений удаляется дренаж. Обязательно выполняется контрольный снимок, чтобы оценить результат протезирования.
Возможные осложнения эндопротезирования
Если процедуру выполняет опытный доктор, то риск возникновения осложнений при эндопротезировании сводится к минимуму. В некоторых случаях возможны следующие ситуации:
Тромбофлебит
Образование тромбов – весьма опасное осложнение после операции на колене. Для профилактики ортопеды назначают специальные препараты, разжижающие кровь, а также рекомендуют ношение специальных чулок в течение 1-3 месяцев.
Инфекции
Риск инфицирования и воспаления несет любая операция. Для профилактики пациенту назначаются антибиотики до и после операции.
Вывих
Такое осложнение, как правило, происходит в первые дни после операции в результате неловких или излишне резких движений.
Скованность ноги
В постоперационном периоде очень важно разрабатывать ногу по методике, которой обучает доктор. Если пропускать занятия или не уделять им должного внимания, движения в полном объеме будут невозможны.
Дополнительные методы лечения в домашних условиях

Для того, чтобы максимально помочь своим суставам, недостаточно только сделать операцию или пройти курс лечения. Очень важно правильно организовать образ жизни и ежедневно выполнять рекомендации доктора.
- Комплекс лечебной физкультуры – ее подбирает врач соответствующего профиля индивидуально с учетом возраста и самочувствия пациента, степени тяжести заболевания и состояния сустава. По возможности рекомендуется посещать аквааэробику, занятия в воде оказывают благоприятное воздействие на суставы, мышцы и связки.
- Механотерапия – упражнения на специальных аппаратах, которые помогают улучшить подвижность ноги и улучшить состояние мышц
- При стихании обострения хорошо снять напряжение и боль помогают согревающие компрессы.
- Самомассаж колена легкими движениями (поглаживание, растирание и вновь поглаживание) по круговой стрелке помогает улучшить кровообращение, профилактирует отечность и улучшает питание хряща. По завершении массажа можно прогреть колено
- Рациональное питание является одним из важнейших моментов для суставов. Важно отказаться от кофе и крепкого чая, алкоголя, шоколада и жирного мяса. Регулярно на столе должны присутствовать фрукты и овощи, нежирная рыба и кисломолочные продукты. Цитрусовые, клюква и красная смородина, богатые витамином С, борются с воспалением. Шпинат, листья салата и овощи, содержащие витамин Е, способствуют восстановлению хряща.
Рекомендации по организации правильного образа жизни

В постоперационном периоде снизить вероятность осложнений и неприятных последствий можно, следуя простым рекомендациям:
- важно контролировать вес тела, лишние килограммы создают дополнительную нагрузку и ускоряют изнашивание искусственного сустава
- нельзя поднимать тяжести
- полезно регулярно плавать и ежедневно выполнять подобранный доктором комплекс лечебной физкультуры
- нужно отдавать предпочтение удобной обуви, с устойчивым, квадратным, невысоким каблуком
- не стоит вставать на колено, выполняя уборку или какие-либо работы по дому
- при появлении любого воспалительного заболевания в организме после эндопротезирования (например, ангина, холецистит, кариес и др.), необходимо со всей серьезностью отнестись к их лечению. Инфекция ситуация создает серьезную угрозу для протеза
- нельзя сидеть, положив ногу на ногу, в таком положении существует риск смещения искусственного сустава
- в течении 4 месяцев после операции не рекомендуется совершать длительные перелеты
- важно соблюдать правильный для коленного сустава двигательный режим. Под запретом длительные пешие прогулки, не рекомендованы подъемы по лестницам и ношение тяжелых предметов и вещей.
- имеет смысл приобрести стулья и кресла с подлокотниками, чтобы, вставая, можно было опираться на руки, а не создавать нагрузку на больное колено
- полезно использовать ортопедические стельки (доктор подбирает их индивидуально для каждого человека), а также во время физической нагрузки фиксировать колено специальными повязками или эластичным бинтом
Когда нужно обратиться к врачу?
Если Вы почувствовали даже небольшой дискомфорт при сгибании колена или страдаете от боли в суставе, не откладывайте визит к доктору. Чем раньше остановить патологический процесс, тем меньше необратимых повреждений в суставе! Грамотные ортопеды сети клиник «Столица» смогут в кратчайший срок поставить диагноз и подобрать комплексную терапию. Такой подход позволяет замедлить разрушение хрящей коленного сустава, вернуть ноге подвижность, устранить боль и профилактировать осложнения.
Сделайте выбор в пользу профессиональной медицины!
Наши клиники в Москве
Запишитесь на прием к врачу
Источник
Травматолог-ортопед > Лечение > Лечение коленного сустава
Разрыв мениска коленного сустава
Разрыв передней крестообразной связки
Вывих надколенника
Повреждения хряща травматического генеза
Деформирующий артроз коленного сустава (гонартроз)
Разрыв мениска коленного сустава.
Мениск – это хрящеподобная прокладка полулунной формы внутри коленного сустава. Функцией его является амортизация нагрузок, стабилизация сустава, чувствительная функция. Мениски располагаются на поверхности большеберцовой кости с наружной стороны сустава (латеральный мениск) и с внутренней стороны (медиальный мениск).
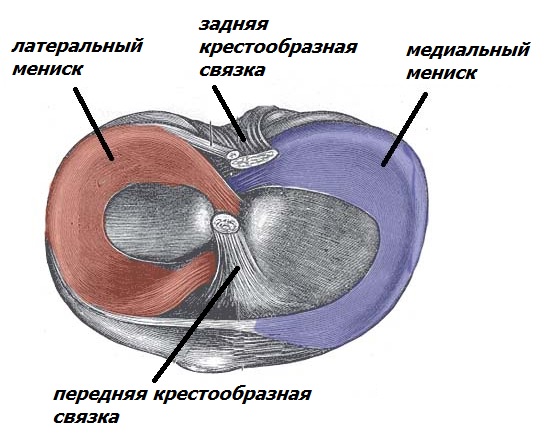
Повреждение мениска является самой частой травмой коленного сустава. Его разрывы могут происходить при ротационных движениях в коленном суставе или при резком сгибании и резком выпрямлении ноги.
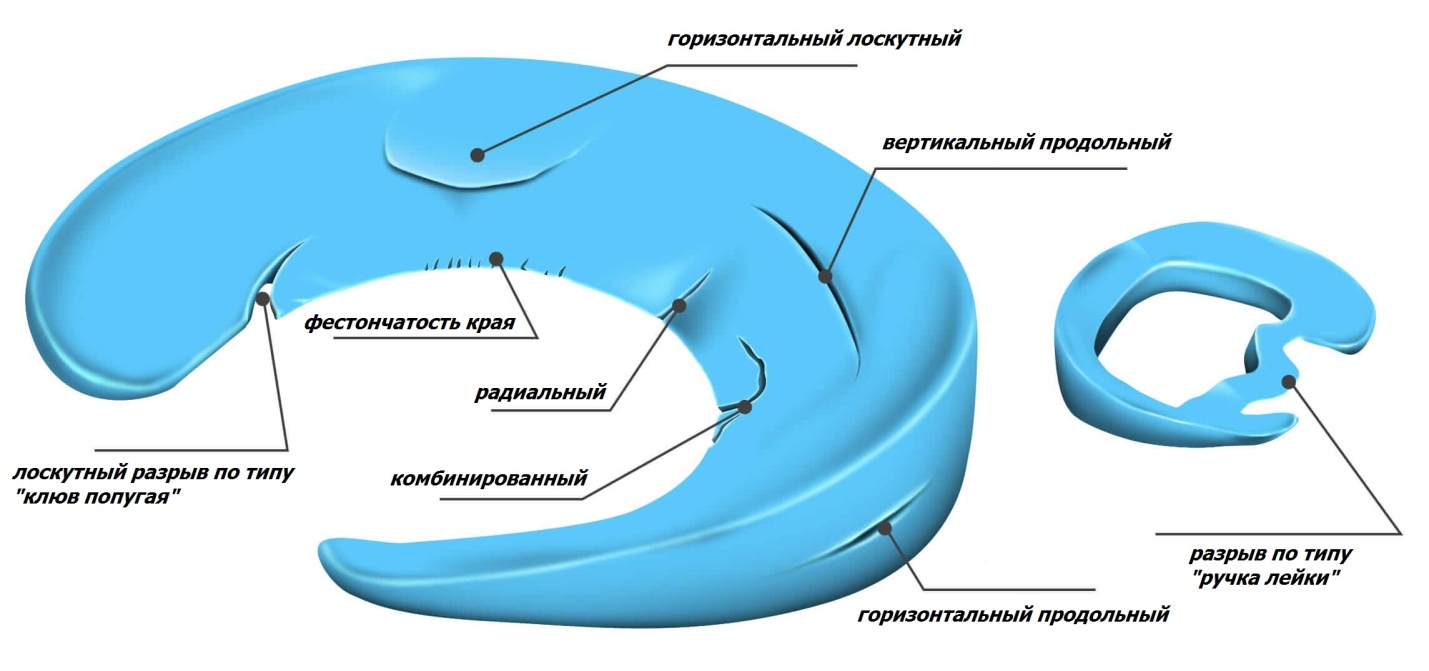
Виды разрывов достаточно разнообразны. Мениск может расслоиться, порваться вдоль или поперек, а также может быть комбинация повреждений. Оторванная часть мениска может смещаться при движениях и блокировать коленный сустав. Постоянное перемещение фрагмента мениска вызывает щелчки в суставе и хруст, сопровождаясь простреливающей болью. При стабильных разрывах без смещения фрагмента боль в суставе постоянная ноющая, усиливающаяся при физических нагрузках.
Заподозрить разрыв мениска можно на основании жалоб пациента, анамнеза травмы и проведении клинического осмотра, выявив положительные симптомы и тесты при осмотре коленного сустава. Однако, подтвердить диагноз следует данными магнитно-резонансной томографии. Показания к операции выставляются с учетом МРТ исследования, где визуализируется характер и вид повреждения мениска, локализация разрыва.
В последнее время основным методом оперативного лечения разрывов мениска является артроскопия. Открытые операции слишком травматичны и не приносят желаемого результата. Во время артроскопической операции выполняются 2-3 прокола по 5мм в области коленного сустава. В полость сустава вводится камера и мини-инструменты для обработки мениска. В зависимости от характера повреждения поврежденная часть мениска резецируется (частично иссекается) или по возможности сшивается.
В послеоперационном периоде пациент может сразу наступать на ногу при резекции мениска или назначается ходьба с костылями без опоры на ногу при шве мениска. Сроки ограничения нагрузки назначаются непосредственно после вмешательства и зависят от выполненной операции, характера повреждения мениска, активности пациента, его возраста и возможных сопутствующих повреждений в суставе.
записаться на прием
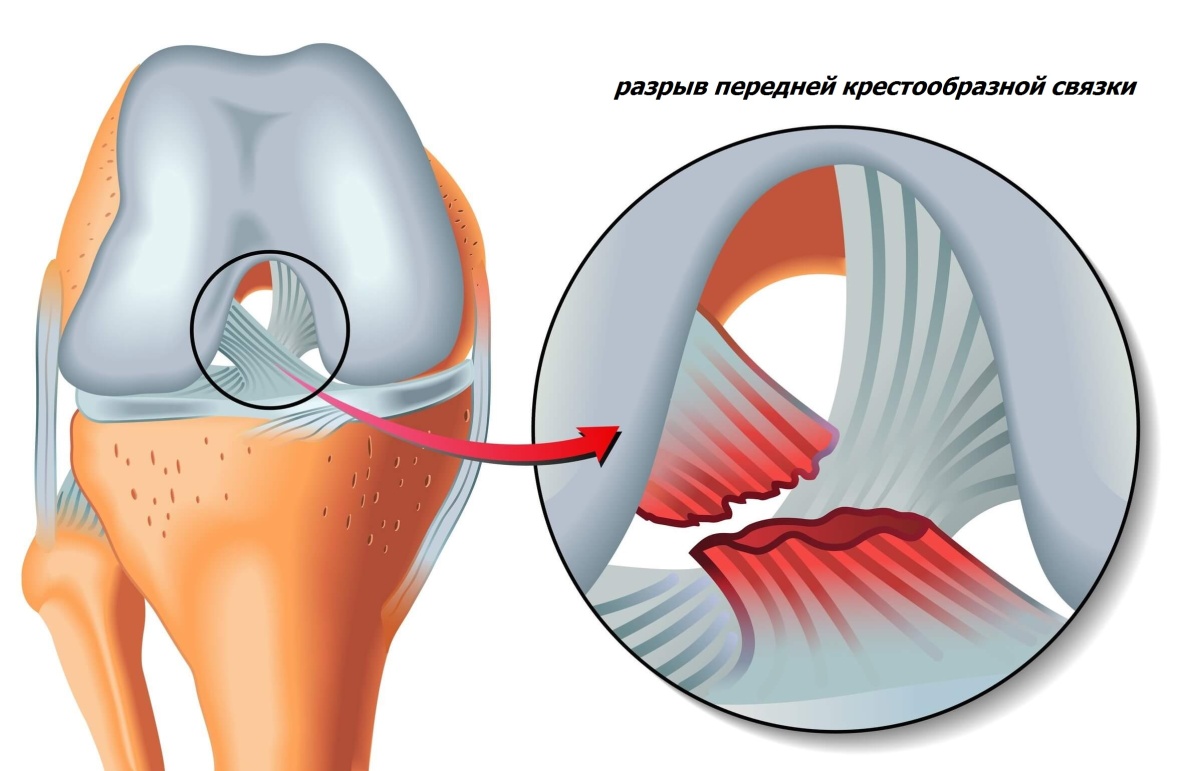
Разрыв передней крестообразной связки.
Связки придают стабильность коленному суставу и удерживают его в правильном положении во время движений. Наиболее часто повреждаемой связкой, требующей оперативного вмешательства, является передняя крестообразная связка (ПКС). Данная связка представляет собой прочный тяж соединительной ткани, который направляется от передней поверхности голени к задней поверхности межмыщелковой вырезки наружного мыщелка бедра. ПКС обеспечивает передне-заднюю, ротационную стабильность, является важным элементом проприоцепции в чувствительной цепи (проприоцепция – способность воспринимать положение и перемещение в пространстве собственного тела или его отдельных сегментов).
Клиническими проявлениями разрыва ПКС являются: боль, ограничение движений в коленном суставе, отек, гемартроз (кровь в суставе), покраснение области сустава. При небольших повреждениях данные проявления минимальны, отек и гемартроз могут не развиваться. При осмотре врач проверяет состоятельность связочного аппарата, выполняя некоторые тесты на стабильность сустава.
Выделяются несколько степеней разрыва ПКС, исходя из количества поврежденных волокон и величины смещения голени:
- I степень – частичный разрыв, при котором повреждается незначительная часть волокон, а общая анатомия ПКС сохраняется. Такую степень повреждения еще называют растяжением, но данный термин не совсем корректен, так как связка не растягивается, а происходит неполный разрыв ее волокон.
- II степень – повреждение около 50% волокон, но анатомическая целостность еще сохраняется, при этом длина связки увеличивается. Нестабильность 1+.
- III степень – полный разрыв, нарушение целостности всех волокон, что приводит к нарушению анатомии ПКС и нарушению функций сустава. Нестабильность от 2+ до 3+.
Для инструментальной диагностики используется рентгенография с целью исключить возможную костную патологию, а для непосредственной визуализации связочного повреждения применяется МРТ. Сравнивая клинические проявления с результатами исследований принимается решение о необходимости операции.
Операция выполняется с помощью артроскопии. Восстановление собственной разорванной связки в настоящее время малоприменимо. Однако работы по сохранению своей ПКС набирают обороты. В большей степени распространена пластика передней крестообразной связки из сухожилий пациента различных локализаций нижней конечности (сухожилия «гусиной лапки», сухожилие длинной малоберцовой мышцы, собственная связка надколенника, сухожилие 4-хглавой мышцы бедра).
В послеоперационном периоде рекомендуется ходьба с костылями без опоры на ногу в течение 2-3 недель, фиксация коленного сустава в туторе (ортез, который не дает согнуть колено), компрессионные чулки, занятия с реабилитологом, курс антибиотиков, обезболивающие и противовосталительные препараты.
записаться на прием
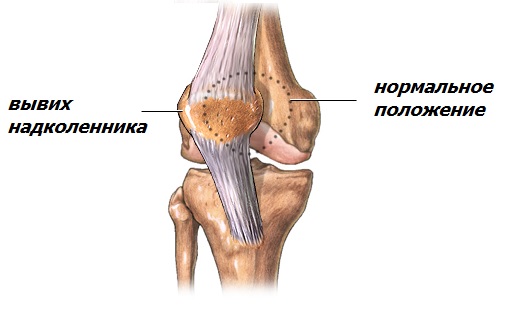
Вывих надколенника.
Во время сгибания и разгибания в коленном суставе надколенник движется по блоку бедренной кости, как поезд по рельсам. Однако, существуют причины для неправильного движения и поезд сходит с рельсов – происходит вывих надколенника.
Причины: неправильное развитие блока и мыщелков бедренной кости, анатомические нарушения, разрыв медиального удерживателя надколенника, patella alta (высокое положение надколенника из-за избыточно длинной собственной связки надколенника), слабость 4-хглавой мышцы, неправильное положение бугристости большеберцовой кости.
Применяется большой комплекс консервативного лечения для коррекции анатомических нарушений с хорошим результатом лечения. Но при отсутствии эффекта или при большом количестве вывихов показано оперативное лечение.
Существуют открытые и артроскопические методики стабилизации надколенника, которые определяются на основании обследования и причин нестабильности. Для диагностики важны рентгенограммы коленных суставов в 2-х стандартных проекциях и аксиальной (skyline view), МРТ, а также может понадобиться компьютерная томография (КТ).
После операции назначается ношение специального ортеза, ограничивающего движения в коленном суставе, ходьба с костылями, занятия с реабилитологом, ЛФК и ФЗТ.
Восстановление функции сустава можно ожидать через 2 месяца с момента операции, возврат к спорту ближе к 4 месяцам.
записаться на прием
Повреждения хряща травматического генеза.
Во время травмы коленного сустава связочный аппарат и мениски в силу своей растяжимости могут не пострадать. А вот наоборот твердые структуры, такие как хрящ, могут разрушиться. Хрящевая ткань является очень трудной в восстановлении, и поэтому при возникновении дефектов прибегают к пластическим операциям. Дефекты хряща площадью до 1-1,5см2 в не нагружаемых поверхностях сустава и с хорошим хрящевым бортиков вокруг чаще всего подвергаются туннелизации или микрофрактурированию. Свободные фрагменты удаляются, дефект зачищается до кости (освежается) и по всей его площади формируются каналы для возможного поступления крови из костного мозга. Данная методика обеспечивает регенеративный васкулярный ответ, способствуя заполнению дефекта фиброзно-хрящевым рубцом.
Дефекты в нагружаемых зонах могут рассматриваться показанием для мозаичной хондропластики. С помощью специального инструментария с донорских мест забираются цилиндрические столбики высотой около 2см и диаметром 6-8мм, состоящие из здорового хряща и подлежащей кости. Данные столбики помещаются на место дефекта после соответствующей подготовки и как мозаика заполняют необходимое пространство. Возможности методики ограничены размерами самого дефекта и количеством донорского материала. Наилучшие результаты отмечаются при величине дефекта не более 3см2.
Альтернативной методикой, которая может закрыть большие дефекты, считается имплантация коллагеновой матрицы. Дефект также освежается и в нем выполняются каналы для выхода на поверхность крови и элементов костного мозга. Для их удержания на поверхности дефекта и нужна данная матрица, которая может быть приклеена специальным медицинским клеем или пришита по периметру к здоровому хрящу. Пропитанная элементами костного мозга матрица будет основой для заполнения пространства фиброзно-хрящевым рубцом.
Методики хондропластики в основном подразумевают открытое оперативное лечение, т.е. с выполнением разреза. Тогда как туннелизация небольших дефектов производится артроскопически.
После завершения столь сложных операций требуется проведение грамотного реабилитационного периода восстановления. Длительность ограничения осевой нагрузки на конечность и ходьба с костылями составляет до 12 недель. В этот период назначается пассивная разработка движений под контролем реабилитолога, комплекс физиотерапевтических программ, медикаментозная терапия для стимуляции регенерации тканей. Дополнительно для поддержания жизнеспособности трансплантата рекомендуются внутрисуставные инъекции PRP, SVF, BMAC. Для защиты хряща в дальнейшем применяются инъекции препаратов гиалуроновой кислоты.
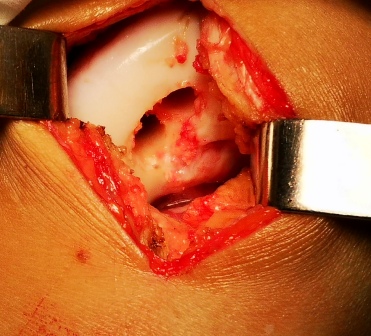
Подготовленные каналы для донорских столбиков
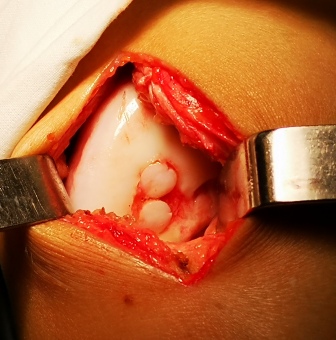
Установленные в дефект столбики.
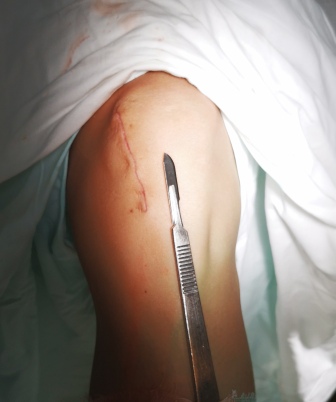
Косметический шов после мозаичной хондропластики.
записаться на прием
Деформирующий артроз коленного сустава (гонартроз).
Это дегенеративно-дистрофическое заболевание, которое поражает хрящ, покрывающий бедренную и большеберцовую кости в коленном суставе. Заболевание характеризуется постоянным прогрессированием и приводит к постепенному поражению всего сустава, при этом происходит поражение кости с ее патологическим разрастанием и уплотнением. Данные процессы затруднят нормальную ходьбу и постепенно ведут к инвалидности.
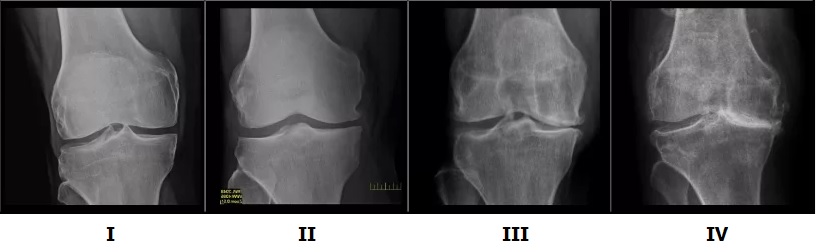
I стадия
Заболевание начинается с незначительного характера боли, чувства скованности сустава и натяжения под коленом. Боли могут возникать после длительной ходьбы, длительного положения стоя или сидя. Чаще всего боль проходит, когда человек «расхаживается» — стартовые боли. Визуально колено не изменено или слегка отечно, но отеки быстро проходят. Отмечается незначительное ограничение движений и возможно чувство тяжести в ногах.
На рентгенограммах изменений не выявляется.
II стадия
Боли становятся более интенсивные, усиливаются при нагрузках. Отдых помогает избавиться от болей, но при начале движений они вновь возникают. Наиболее характерная локализация болей это внутренняя сторона коленного сустава.
Визуально сустав увеличивается в объеме из-за отека и скопления жидкости внутри сустава. Движений в суставе постепенно ограничиваются, человек ходит на полусогнутых. При движениях ощущается хруст.
На рентгенограммах минимальные изменения в виде сужения суставной щели и наличия мелких остеофитов.
III стадия
На этой стадии боли уже постоянные не только при движении, но и в покое. В ночное время пациенты долго ищут положение, чтобы уложить конечность и облегчить боль.
Сустав резко деформирован и увеличен в размерах, формируются Х- или О-образные деформации ног. Объем движений резко ограничен, нога полностью не выпрямляется. Для ходьбы требуется трость или костыли, походка становится неустойчивой.
На рентгенограммах умеренное сужение суставной щели, множественные остеофиты на краях суставных поверхностях, субхондральный остеосклероз.
IV стадия
Движения в суставе практически отсутствуют на фоне значительной деформации. Нога приобретает вынужденное положение. Опороспособность резко снижена.
На рентгенограммах грубые массивные остеофиты, суставная щель практически не определяяется, эпифизы костей, образующих сустав, деформированы, резко уплотнены.
В начале заболевания хорошо действуют методы консервативного лечения. Но нужно сразу отметить, что лечение артроза это длительный период и подход должен быть комплексным. В первую очередь подбирается обезболивающая и противовоспалительная терапия, ограничиваются нагрузки. После стихания болевого синдрома назначается лечебная физкультура и физиотерапия, корректируется двигательный режим. Особое место уделяется нормализации питания и снижению веса. Как только признаки отека сустава и синовита проходят (через 1-2 недели) можно рекомендовать внутрисуставные инъекции обогащенной тромбоцитами плазмы (PRP) и препаратов гиалуроновой кислоты.
Для предотвращения возможных обострений рекомендуется санаторно-курортное лечение, динамическое наблюдение у ортопеда. Для поддержания жизнеспособности сустава целесообразно сохранять правильный двигательный режим и здоровое питание, повторять курсы внутрисуставных инъекций обогащенной тромбоцитами плазмы (PRP) и препаратов гиалуроновой кислоты.
В последнее время для лечения деформирующего артроза активно применяется методика введения в сустав стромально-васкулярной фракции (SVF), а для лечения развивающегося асептического некроза кости на фоне артроза – введение концентрата костного мозга (BMAC).
III и IV стадии артроза плохо поддаются консервативному лечению. Поэтому для лечения данной патологии предложены хирургические методы. С целью исправления деформации конечности применяется корригирующая остеотомия кости при относительно сохранном суставе. А уже при IV стадии и выраженном разрушении суставных поверхностей показано только эндопротезирование коленного сустава.
записаться на прием
Источник
