Опух локтевой сустав покраснел горячий
Из этой статьи вы узнаете: причины, почему может появиться опухоль на локтевом суставе, что делать, если сустав опух, горячий, покраснел, болит или без боли. Характеристика болезней, которые могут сопровождаться отеком на локте, описаны их диагностирование и лечение.

Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности «Лечебное дело».
Дата публикации статьи: 09.05.2019
Дата обновления статьи: 19.01.2020
Содержание статьи:
- Основные причины опухоли на локте
- Как определить заболевание по отеку и его свойствам
- Бурсит
- Эпикондилит
- Травмы локтевого сустава
- Артрит
- Тендинит
- Синовиальный хондроматоз
- Опухоль локтя как проявление онкологии
- Прогноз при отеке сустава
- Первоисточники информации, научные материалы по теме
Достаточно часто на прием врача приходят пациенты с жалобами на опухоль локтя. Преимущественно речь идет об увеличении размеров сустава, а не наличии новообразований, крайне редко появляющихся в этой области.
Отек локтя возникает по разным причинам. Самые частые из них – последствия травмы и воспаления.
Увеличенный объем локтя левой или правой руки может свидетельствовать:
- о накоплении жидкости в структурах, связанных с суставом (например, при бурсите – воспалении околосуставной сумки);
- об отеке мягких тканей.
Подобная опухоль может являться причиной боли и ограничения подвижности локтевого сустава.
Опасность этого состояния зависит от того, какие причины его вызывают:
- в одних ситуациях отек проходит бесследно, почти не создавая неудобств пациенту (например, при тендинитах или растяжении связок);
- в других – болезнь может почти полностью ограничить подвижность локтевого сустава и быть невосприимчивой к лечению. К этому могут привести синовиальный хондроматоз или злокачественное новообразование.
В зависимости от причин, которые вызвали появление отека локтя, этой проблемой могут заниматься травматологи или ревматологи.

Основные причины опухоли на локте
Для понимания причин увеличения локтя в объеме нужно базовое минимальное знание о его строении.
Локтевой сустав – соединение 3 костей, между которыми расположена суставная щель с синовиальной жидкостью. Полость сустава ограничена капсулой, состоящей из прочной фиброзной ткани.
 Строение локтевого сустава. Нажмите на фото для увеличения
Строение локтевого сустава. Нажмите на фото для увеличения
Возле сустава локтя размещены бурсы (синовиальные сумки) – герметичные карманы с жидкостью. Они уменьшают трение, возникающее между костями и сухожилиями мышц, предотвращая таким образом дегенеративные процессы. Вокруг сустава локтя также находятся связки и другие мягкие ткани.
 Нажмите на фото для увеличения
Нажмите на фото для увеличения
Локоть может опухать при увеличении объема любой из этих структур. Самые частые причины этого явления – травмирование или воспалительные процессы.
Примеры патологий с общим признаком – распуханием локтя:
- Бурсит.
- Эпикондилит.
- Травмирование локтевого сустава.
- Артриты.
- Тендинит.
Намного реже локоть опухает из-за злокачественных образований или синовиального хондроматоза (доброкачественная хрящевая опухоль).
 Злокачественная опухоль локтя
Злокачественная опухоль локтя
Как определить заболевание по отеку и его свойствам
Сустав распухает по различным причинам, поэтому до того, как лечить этот симптом, нужно определить заболевание, вызвавшее его.
| Симптомы | Вероятный диагноз |
|---|---|
Локоть распух Болевые ощущения отсутствуют | Бурсит |
Припухшая область и кожа над ней покраснела На ощупь стала горячей и резко болезненной | Артрит – подагрический или инфекционный |
Локоть распух сразу после удара или падения Локоть деформирован, вокруг него появились кровоизлияния | Травма – вывих или перелом |
Локоть распух Похрустывание при движении в суставе Ограничение подвижности | Остеоартроз |
Рука распухла в локте из-за поднятия тяжелых предметов | Растяжение связок |
Бурсит
Бурсит локтевого сустава – воспаление в околосуставной сумке, которая находится рядом с локтевым отростком (на задней локтевой поверхности).

В норме бурса имеет плоскую форму, но когда она воспалена, ее стенки утолщаются, внутри нее накапливается больше синовиальной жидкости.

Эти изменения приводят к увеличению объема околосуставной сумки, что приводит к появлению шишки на задней поверхности локтевого сустава под кожным покровом.
Болезнь может начаться по следующим причинам:
- Травма – мощный удар по локтю способен спровоцировать выработку избыточной жидкости в бурсе.
- Долгое давление. Риск развития бурсита есть у тех, кто долго опирает голову на руку, а локоть находится на твердой поверхности. Обычно болезнь прогрессирует постепенно, на протяжении нескольких месяцев. Чаще всего локоть опухает без боли. Эта причина особенно распространена у студентов, бурсит у них чаще поражает локтевой сустав на левой руке.
- Инфекционный процесс. Если травма нарушает целостность кожи, внутрь околосуставной сумки могут попадать бактерии и провоцировать начало гнойного бурсита. В этой ситуации стенки бурсы начинают вырабатывать избыток жидкости, она краснеет и болит.
- Подагра (накопление в суставах кристаллов мочевой кислоты), ревматоидный артрит (аутоиммунное поражение суставов).
Отек – главный симптом бурсита. На задней части локтя нет большого количества подкожной клетчатки и мышц, поэтому опухоль сразу заметна.
На начальных стадиях боли может не быть, она появляется лишь тогда, когда стенки бурсы начинают растягиваться под давлением. Опухоль может вырасти до таких размеров, что начинает ограничивать подвижность локтя.
При прогрессировании гнойного бурсита на коже возникает покраснение, она становится горячей. Если отсутствует своевременное лечение, инфекция может переходить на весь локоть и попасть в кровоток, спровоцировав опасное осложнение – сепсис, который также называют «заражение крови».
Врачу для установления верного диагноза обычно бывает достаточно сделать осмотр пациента. Чтобы исключить наличие других патологий, которые могут привести к подобным симптомам, проводят рентгенографию локтевого сустава.
 Гнойный бурсит локтя
Гнойный бурсит локтя
Методы лечения бурсита
Лечение бурсита локтевого отростка назначается в зависимости от причины его появления.
При инфекционном бурсите проводится забор гнойной жидкости из сумки посредством пункции. Это помогает облегчить симптомы болезни, а у врача появляется образец жидкости для лабораторного обследования.
Одновременно с этим врач назначает антибиотики (чаще всего цефалоспорины или защищенные пенициллины), предотвращающие прогрессирование инфекции.
Если причина бурсита не в инфекции, его лечат с помощью таких методов:
- Налокотники – позволяют защитить локоть от дальнейшего повреждения.
- Изменение физической активности – надо ограничить прямое давление на распухший сустав.
- Медикаментозная терапия – для уменьшения отека и облегчения других признаков бурсита часто используют НПВС с выраженным противовоспалительным действием (индометацин, диклофенак, ибупрофен).
Если симптомы бурсита не облегчаются при такой терапии за 3–4 недели, врач может сделать пункцию околосуставной сумки. Он удаляет из нее жидкость и вводит кортикостероиды – противовоспалительные лекарства, которые эффективно облегчают боль и снижают отечность. Для внутрисуставного введения используют гидрокортизон, преднизолон, метилпреднизолон, бетаметазон, триамцинолон.
При неэффективности консервативного лечения врач может назначить хирургическое удаление пораженной бурсы. Спустя 3 месяца после оперативного вмешательства у пациентов обычно восстанавливается нормальная околосуставная сумка, так как ее стенки способны к регенерации.
 Проведение пункции при гнойном бурсите
Проведение пункции при гнойном бурсите
Эпикондилит
Эпикондилит – повреждение сухожилий, которые присоединяются к надмыщелкам плечевой кости.
 Латеральный эпикондилит. Бордовым цветом отмечено повреждение сухожилий
Латеральный эпикондилит. Бордовым цветом отмечено повреждение сухожилий
Эпикондилит может быть:
- латеральным – страдают сухожилия, присоединяющиеся к латеральному надмыщелку;
- медиальным – поражаются сухожилия, присоединяющиеся к медиальному надмыщелку.
 Нажмите на фото для увеличения
Нажмите на фото для увеличения
Заболевание является результатом реакции костно-мышечной системы на повторяющиеся повреждения сухожилий, которые присоединяются к надмыщелкам.
Эти повреждения приводят к утолщению сухожилий и нарушению их структуры, из-за чего развивается воспаление и появляются симптомы эпикондилита.
Повторяющаяся нагрузка на сухожилия локтя может наблюдаться при занятиях теннисом, гольфом, фехтованием, греблей. Именно поэтому латеральный эпикондилит называют «локтем теннисиста», а медиальный – «локтем гольфиста».
Эпикондилит проявляется болями, которые локализуются над пораженными надмыщелками.
При латеральном эпикондилите боль размещается по боковой локтевой поверхности, при медиальном – по внутренней.
Возникновение болевых ощущений провоцируют движения в локтевом суставе и предплечье, вызывающие сокращение мышц, чьи сухожилия были повреждены. А над больной областью появляется болезненная опухоль локтевого сустава.
Врач для установления диагноза после осмотра может назначить прохождение магнитно-резонансной томографии или рентгенографии локтевого сустава, чтобы понять, чем лечить болезнь.
Лечение эпикондилита начинается с ограничения той деятельности, из-за которой появилась болезнь.
Для борьбы с болью и отеком применяют нестероидные противовоспалительные средства (индометацин, диклофенак, ибупрофен, кеторолак, нимесулид), а в сложных случаях – инъекции кортикостероидов (гидрокортизон, преднизолон, метилпреднизолон, бетаметазон, триамцинолон) в болезненную область около локтя.
Для успешной реабилитации после острого периода эпикондилита большую помощь оказывает лечебная физкультура, упражнения которой направлены на усиление мышц предплечья.
 Упражнения на мышцы предплечья для реабилитации после эпикондилита. Нажмите на фото для увеличения
Упражнения на мышцы предплечья для реабилитации после эпикондилита. Нажмите на фото для увеличения
Травмы локтевого сустава
Травмирование локтя – одна из частых причин возникновения опухоли на суставе. Это вывихи, растяжения и разрывы связок, переломы костей.
 Перелом локтевого сустава
Перелом локтевого сустава
Обычно они развиваются вследствие удара по локтю или неудачного падения на руку.
Основные проявления:
- Боли в локтевом суставе.
- Отекание мягких тканей, окружающих его.
- Ограниченность подвижности локтя и его деформация.
- Появление кровоизлияний.
Врач устанавливает верный диагноз по рентгенографии локтевого сустава. Иногда нужны магнитно-резонансная томография или ультразвуковое исследование.
Лечение травм локтевого сустава выбирается в зависимости от их вида:
- Вывих – проводится вправление костей с дальнейшим обездвиживанием (иммобилизацией) руки в гипсе. В сложных ситуациях предпочтительно хирургическое вмешательство.
- Перелом – возможно консервативное лечение (обездвиживание руки в гипсе) или хирургическое (фиксация отломков кости пластиной или винтами).
- При разрыве связок или их растяжении нужно обеспечить руке покой (обездвиживание, гипс). В сложных случаях проводят реконструкцию связок с помощью хирургических методов.
Для снятия боли и отека при травме локтя применяют НПВС, если их эффекта недостаточно — наркотические анальгетики.
 Процесс наложения гипса на локтевой сустав
Процесс наложения гипса на локтевой сустав
Артрит
Артрит – группа воспалительных болезней, способных поразить любой сустав, включая колено или локоть.
В эту группу входит более 100 видов болезней, из которых самые распространенные:
- остеоартрит – разрушение суставного хряща, на фоне которого возникло воспаление сустава;
- ревматоидный артрит.
 Здоровый сустав и пораженный артритом на примере коленного сустава. Нажмите на фото для увеличения
Здоровый сустав и пораженный артритом на примере коленного сустава. Нажмите на фото для увеличения
Примеры других возможных видов артрита: септический, подагрический.
Основные симптомы артрита:
- Болезненность пораженного локтя.
- Отекание мягких тканей вокруг сустава.
- Ограниченная подвижность сустава.
При ревматоидном, подагрическом и септическом артритах кожный покров вокруг больных суставов может становиться красным и горячим на ощупь.
Диагноз устанавливается путем осмотра. Для его подтверждения используются дополнительные обследования:
- инструментальные методы – рентгенография, магнитно-резонансная томография, ультразвуковое исследование;
- лабораторные методы – определение ревматоидного фактора, антинуклеарного фактора, мочевой кислоты и других показателей в анализе крови.
Врачи лечат артрит в зависимости от типа заболевания. В основном лечение заключается в изменении активности и в назначении медикаментозной терапии.
Для облегчения боли и снятия припухлости сустава чаще всего используют нестероидные препараты (индометацин, диклофенак, ибупрофен), имеющие противовоспалительный эффект.
Тендинит
Тендинит – воспалительный процесс в сухожилиях, развивающийся вследствие их острого повреждения (травмы).

Симптомы тендинита:
- боль или дискомфортность в области локтя, которые становятся сильнее при сокращении пораженной мышцы;
- отек и краснота кожи над патологическим очагом.
Обычно врачу для установления верного диагноза достаточно осмотра. Но для исключения других патологических процессов локтевого сустава могут понадобиться МРТ, рентгенография или УЗ-исследование.
Лечение тендинита предусматривает:
- Минимизацию нагрузки на больной сустав.
- Прием НПВС с целью облегчения боли и уменьшения отека (индометацин, диклофенак, ибупрофен, кеторолак, нимесулид).
Если воспаление долгое и протекает тяжело, проводятся:
- инъекции кортикостероидов (гидрокортизон, преднизолон, метилпреднизолон, бетаметазон, триамцинолон) рядом с поврежденными сухожилиями;
- ударно-волновая терапия (улучшение процессов восстановления тканей под действием низкочастотных звуковых волн).
Иногда для того, чтобы болезнь была вылечена, могут понадобиться и хирургические методы лечения.
Синовиальный хондроматоз
Синовиальный хондроматоз – патология, поражающая синовиальную оболочку и связки. Синовиальная оболочка покрывает изнутри суставную капсулу, а связки проходят через сустав. При хондроматозе синовиальная оболочка патологически разрастается, создавая хрящевые узелки. Эти узелки иногда отрываются от оболочки, после чего начинают свободно плавать внутри сустава.
 Рентген снимок сустава при синовиальном хондроматозе. A – коленный сустав, B – локтевой. Нажмите на фото для увеличения
Рентген снимок сустава при синовиальном хондроматозе. A – коленный сустав, B – локтевой. Нажмите на фото для увеличения
Со временем они могут затвердевать или окостеневать, повреждая при движениях мягкий суставный хрящ и вызывая остеоартроз.
Точная причина этого заболевания неизвестна, оно может затронуть любой сустав.
Самые распространенные симптомы синовиального хондроматоза:
- боли в пораженном суставе;
- опухание локтя;
- ограниченность движений.
Обычно боль при синовиальном хондроматозе длится месяцами и даже годами. Она не облегчается физическими упражнениями и инъекциями кортикостероидов.
Другие признаки:
- Скопление жидкости в полости сустава.
- Щелчки или хруст, возникающие при движении.
Симптомы синовиального хондроматоза идентичны признакам остеоартроза, поэтому для обнаружения узелков и установления верного диагноза необходимо дополнительное исследование: рентгенография, компьютерная или магнитно-резонансная томография.
Лечение оперативное, при операции удаляют узелки из полости сустава. Иногда эту операцию дополняют частичным или полным иссечением синовиальной оболочки.
Опухоль локтя как проявление онкологии
Злокачественные новообразования костей и мягких локтевых тканей нечасты. Они могут спровоцировать боль и появление опухоли на локте, высокую температуру тела и интоксикацию.
Болевой синдром носит тупой и распирающий характер, он ухудшается ночью. Увеличение локтя в объеме не прекращается, опухоль на ощупь плотная и болезненная.
Для установления верного диагноза необходимы дополнительные лабораторные и инструментальные процедуры:
- рентгенография;
- компьютерная или магнитно-резонансная томография;
- биопсия опухоли.
Лечение злокачественных новообразований локтевой области зависит от вида и размеров рака. Оно может включать: хирургические операции, химиотерапию и лучевую терапию.
Прогноз при отеке сустава
Если у человека опух локтевой сустав, прогноз для его качества жизни, трудоспособности и возможности полного восстановления напрямую зависит от причины проблемы и способа ее устранения.
Например, онкологические болезни в области локтя несут опасность для жизни пациента, а нетяжелые травмы специалисты полностью вылечат в большинстве случаев.
Первоисточники информации, научные материалы по теме
- Бурсит локтевого сустава. Клинические рекомендации АТОР, 2013.
https://mzur.ru/upload/%D0%91%D1%83%D1%80%D1%81%D0%B8%D1%82%20%D0%BB%D0%BE%D0%BA%D1%82%D0%B5%D0%B2%D0%BE%D0%B3%D0%BE%20%D1%81%D1%83%D1%81%D1%82%D0%B0%D0%B2%D0%B0.pdf - Болезни суставов. Пропедевтика, дифференциальный диагноз, лечение. Ивашкин В. Т., Султанов В. К.
- Эхографическое исследование локтевого сустава у детей в норме и при травматических повреждениях. Литературный обзор. Королева Н. Ю.
https://vestnik.rncrr.ru/vestnik/v10/papers/korol_v10.htm - Острый болевой синдром при повреждениях и заболеваниях области локтевого сустава. Бойков В. П., Чермаков К. С.
https://www.fesmu.ru/elib/Article.aspx?id=357157 - Лечение повреждений области локтевого сустава. А. В. Скороглядов, 2015.
https://sechenov.ru/upload/222331.pdf - Боль в локте: руководство по диагностике и первой помощи. Elbow pain: a guide to assessment and management in primary care. Mustafa Javed et al.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4617264/
Загрузка…
Источник
Локтевой сустав характеризуется сложным строением и состоит из трех простых суставов (плечелоктевого, плечелучевого и проксимального лучелоктевого), которые имеют общую суставную капсулу. За движение, вращение и фиксацию локтевого сустава отвечают вспомогательные элементы: связки, мышцы и околосуставные ткани.
При механическом или дегенеративно-воспалительном повреждении любой анатомической структуры локтя возникают болезненность, отечность, гематомы, контрактура. Что делать, если локоть опух и болит? С подобной проблемой необходимо обращаться к специалисту. Локтевой сустав обеспечивает подвижность руки, поэтому важно сохранить его функциональность, что возможно при раннем и грамотно подобранном лечении.
Причины
Среди причин отека локтя рассматривают разнообразные факторы: иммунные, сосудистые, наследственные, механические, метаболические, инфекционные.
Наиболее распространенной теорией, согласно которой происходит изменение объема и физических свойств мягких тканей в зоне локтевого сустава, является воспалительный процесс, функциональное перенапряжение и повреждение костно-мышечных структур внешними воздействиями.
Возможные болезни
Состояние, когда опухла рука в локтевом сгибе, будет общим признаком в клинике ряда заболеваний:
-
Невропатия локтевого нерва. Патология сопровождается нарушением моторики и функций нерва плечевого сплетения. Наиболее частыми механизмами возникновения болезни называют травматическое повреждение (ушиб, перелом, вывих) и компрессию нерва в локтевом канале.
- Эпикондилит. Дегенеративно-воспалительное поражение сухожилий локтевого сустава. Определенное значение в патогенезе имеют повторяющиеся движения в дистальных отделах, перегрузки, травмы. Пациента беспокоит боль, интенсивность которой увеличивается при попытках движений. Усиление болевого синдрома происходит при надавливании на проблемное место.
- Хондроматоз. Диспластический процесс, протекающий с формированием хрящевых тел в синовиальной мембране локтевого сустава. Болезнь характеризуется артралгиями, припухлостью, хрустом, частичным или полным ограничением подвижности верхних конечностей.
- Артрит. Это воспаление анатомических элементов локтевого сустава, вызываемое полиэтиологическими факторами. Заболевание начинается остро. Пациенты сообщают об интенсивных болях пульсирующего и стреляющего характера. В области сустава наблюдается выраженная отечность, гиперемия и локальное повышение температуры. Движения рукой затруднены, в некоторых случаях даже невозможны.
- Туберкулез локтевого сустава. В начале заболевания происходит формирование множества туберкулезных гранулем, образующих первичный очаг поражения в костной ткани. По мере прогрессирования состояния в воспалительный процесс вовлекается синовиальная оболочка локтевого сустава, которая отекает и покрывается туберкулезными гранулемами. Ранняя стадия протекает с жалобами на слабость, недомогание, отсутствие аппетита, раздражительность. В последующем отмечается атрофия мышц верхних конечностей, ухудшение функций сустава, боль и мышечный гипотонус.
- Рассекающий остеохондрит. В основе заболевания лежит асептический некроз, вследствие которого хрящ отделяется от подлежащей костной ткани и смещается в суставную полость. Возникновение болезни связано с травмами, постоянными физическими перегрузками. Признаки патологии: слабовыраженная суставная боль, небольшой отек, снижение двигательной активности. По мере прогрессирования состояния симптокомплекс приобретает постоянный и выраженный характер, движения сопровождаются хрустом, ощущением «заедания».
- Артроз. Заболевание ведет к формированию дегенеративно-дистрофических изменений в суставе. Развивается в результате какого-либо патологического процесса или под влиянием динамических и статических перегрузок, лишнего веса, генетических факторов, возрастных изменений. Доминирующими признаками в клинической картине являются болевой синдром, утренняя скованность, нестабильность сустава, ощущение напряжения, ограничение функциональных возможностей.
- Плексит. Поражение нервного сплетения, проявляющееся болезненными ощущениями в патологической зоне и распространяющееся на периферию по нервным стволам. Из-за нарушения чувствительности изменяется состояние эпидермиса и подкожной клетчатки, появляется отек, кожа становится неестественно бледной, снижается эластичность, определяются трофические нарушения в тканях верхних конечностей.
- Хондрокальциноз. Хроническое заболевание характеризуется накоплением солей кальция в суставной жидкости и хрящевой ткани. В основе возникновения патологии лежит генетический компонент и нарушение обмена веществ. Состояние сопровождается болью, отечностью в области локтя, гиперемией мягких тканей, ограниченными движениями.
Справка! Припухлость и болезненность локтевого сустава могут быть обусловлены ростом злокачественных новообразований.
При рассмотрении возможных причин того, что локоть покраснел и горячий, важное значение придают внесуставным поражениям периартикулярных тканей: фасцииту, бурситу, тендиниту, тендовагиниту, энтезопатии, апоневрозиту, лигаментиту.
Другие причины

Увеличение объема мягких тканей характерно для механического повреждения анатомических элементов локтевого сустава.
Механизм травмы может быть любой: ушиб, надрыв и разрыв связок, вывих и подвывих, закрытый перелом.
Происхождение болезненных ощущений и выраженной отечности кожи связывают с чрезмерными физическими нагрузками, стереотипными движениями в локтевом суставе, что в большей степени свойственно спортсменам, лицам определенных профессий (грузчикам, машинистам, шахтерам).
Симптомы
Клиническая картина нестабильная и зависит от этиологических факторов и вариантов течения заболевания. С дегенерацией или воспалением структурных элементов локтевого сустава связано возникновение следующего симптокомплекса:
- болевой синдром,
- мышечный спазм,
- отечность,
- изменение цвета кожных покровов над проблемной зоной,
- локальное повышение температуры,
- контрактура,
- хруст,
- ограничение движений.

Параметры боли могут изменяться, а периоды относительного удовлетворительного состояния —, чередоваться с рецидивами.
Как правило, по мере развития патологии болезненные ощущения усиливаются и вынуждают больного удерживать руку в полусогнутом положении.
У пациентов с ослабленным иммунитетом, беременных, детей и лиц пожилого возраста течение болезни усугубляется ухудшением общего самочувствия: слабостью, быстрой утомляемостью, апатией, головной болью.
Симптомы механического повреждения: резкая боль, отечность, подкожные кровоизлияния, покраснение кожи, онемение или покалывание.
В зависимости от степени повреждения могут определяться изменение контуров сустава (деформация), соответствующие звуки при движении верхней конечности, иногда невозможность пошевелить рукой.
Справка! Заболевания инфекционного генеза протекают со рвотой, тошнотой, ознобом и лихорадкой.
Методы диагностики
Дифференциально-диагностическая схема выстраивается с учетом выявленных клинических признаков и жалоб со стороны пациента.
Первоначально доктор обследует больного с изучением анамнеза, субъективных ощущений.
При сборе сведений задача специалиста —, выяснить характер боли, обстоятельства ее возникновения, факторы, усиливающие или ослабляющие неприятные ощущения. На основании данных формулируется предварительный диагноз.
Для выяснения вида и степени травматических повреждений используют инструментальные методы исследования: рентгенографию, УЗИ, КТ, МРТ.
При подозрении на ревматические заболевания, чтобы прийти к выводу, чем болен пациент, обращаются к лабораторным и инструментальным методикам.
В диагностике помогают общий и биохимический анализы крови, микробиологическое и иммунологическое исследования синовиальной жидкости.
Для оценки визуализации состояния околосуставных тканей и костно-хрящевых структур локтевого сустава применяются неинвазивные методики сканирования анатомических структур. Хорошо рассмотреть возможную патологию позволяет мультиспиральная компьютерная томография, рентгенография, КТ, МРТ.
Лечение
Приступая к лечебно-реабилитационному процессу, необходимо представлять, что лечение состояния требует разных подходов и различных по механизму действия фармацевтических препаратов. При назначении терапии важно понимать клиническую фазу и этиологию заболевания.
При предъявлении жалоб на выраженную боль в области локтевого сустава требуется проведение эффективной анальгезирующей терапии. У пациентов с дегенеративно-дистрофическими процессами проводят лечение патологии базисными препаратами: хондропротекторами, противоподагрическими, антибактериальными средствами, мышечными релаксантами, ангиопротекторами, глюкокортикоидами.
Первая помощь при механических повреждениях сводится к иммобилизации локтевого сустава, обезболиванию и воздействию холодом. Лед помогает остановить кровотечение, предотвратить или уменьшить выраженность отека, прекратить боль, купировать мышечный спазм. При сильных травмах и переломах пациента необходимо доставить в больницу или вызвать бригаду скорой помощи.
Совет. Нельзя прикладывать холод непосредственно к коже, чтобы не спровоцировать обморожение тканей. Правильным будет кубики льда поместить в полиэтиленовый пакет, а кожу накрыть тканью.
Медикаменты
При острых болях эффективны будут нестероидные противовоспалительные препараты, которые должны назначаться с момента возникновения клинических симптомов. Разнообразие лекарственных форм позволяет использовать принцип ступенчатой терапии: в остром периоде лечение проводят инъекциями с последующим переходом на таблетки.
Пероральные формы не должны применяться длительным курсом, так как их употребление связано с риском развития патологий со стороны желудочно-кишечного тракта и сердечно-сосудистой системы. Препаратами выбора остаются селективные ингибиторы ЦОГ-1 и ЦОГ-2:
- «Нимесулид»,
- «Мелоксикам»,
- «Целебрекс»,
- «Найз»,
- «Мовалис».
При сильной боли и неэффективности НПВП показаны лечебные блокады, основными препаратами для которых являются кортикостероиды и анальгетики.
Важным элементом в купировании болевого синдрома называют локальные средства. Они проникают в глубокие слои кожи, блокируя болевые импульсы. Мазевые и гелевые формы не определяются в плазме крови, за счет чего сокращается риск возникновения нежелательных токсических и аллергических реакций.
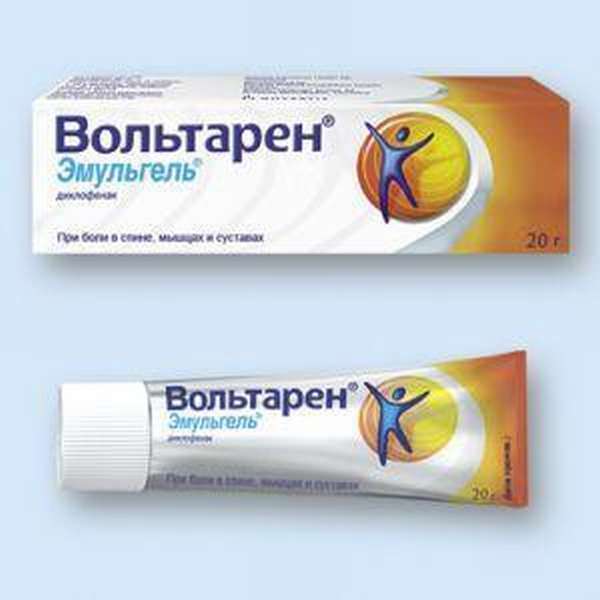
В зависимости от терапевтических задач, выбирают фармацевтические средства с разным механизмом действия:
- НПВП: «Диклофенак», «Ортофен», «Вольтарен Эмульгель»,
- противоотечные: «Троксевазин», «Гепариновая мазь», «Лиотон 1000»,
- охлаждающие: «Эфкамон», «Гевкамен», «Ментоловая мазь»,
- согревающие: «Капсикам», «Финалгон», «Никофлекс».
В комплексную схему могут быть включены глюкокортикостероиды в таблетках или мазях, иммуномодуляторы, витамины группы В, миорелаксанты, сосудосуживающие и противоэпилептические средства.
Совет. Мази и гели с охлаждающим эффектом назначают в первые 2-3 дня с момента механического повреждения локтевого сустава. Они вызывают ощущение прохлады, обеспечивают локальную анестезию, снимают отечность. Начиная с 3-4 дня лечения, производят их замену согревающими наружными препаратами, которые ускоряют процесс регенерации мягких тканей, стимулируют кровообращение.
По показаниям врача проводят хирургические операции. К оперативному вмешательству предрасполагает скопление экссудата, неэффективность консервативной терапии, тяжело и длительно протекающие патологии.
Для удаления воспалительной жидкости врач проводит надрез полости, дренирование, промывание антибактериальными или антисептическими растворами. Более надежным способом будет иссечение очаговой зоны поражения.
Ускорить процесс выздоровления помогут физиотерапевтические процедуры. В период ремиссии показаны дозированная физическая нагрузка, ЛФК, массаж, грязевые и парафиновые аппликации, УВЧ, ультразвук.
Народные средства
При незначительных механических повреждениях или во время наступления стойкой ремиссии помощь в устранении боли и признаков воспаления может оказать нетрадиционная медицина. Что делать, если локоть опух и болит? В этом случае могут помочь следующие средства:
- Сырой картофель. Корнеплод нарезать тонкими слайсами. Проблемную зону застелить марлевой тканью, выложить картофель, накрыть вощеной бумагой, зафиксировать бинтом, оставить на ночь. Для усиления лечебного действия укутать теплым шерстяным платком. Картофель выводит лишнюю воду из организма, снимает отечность, стимулирует метаболизм на тканевом уровне. Аналогично используют компресс, приготовленный из измельченной свеклы, капусты.
- Хвойные ванны. 1-1,5 кг сырья сосновой хвои (ветки, иголки, шишки, почки) залить 5 л воды, кипятить на медленном огне в течение 30 минут. Когда отвар остынет, процедить, добавить в ванну. Процедуру повторять через день.
-

Компресс из глины. Сухую глину (лучше голубую) развести с водой комнатной температуры, чтобы на выходе получилась смесь, по консистенции напоминающая густую сметану. Массу выложить на ткань, сложенную в несколько слоев, приложить к месту, откуда исходит боль, утеплить. Процедуру проводят раз в два дня. После того как приступы острой боли будут купированы, можно переходить на глиняные ванны. В 1000 мл теплой воды растворить 1 ст.л. глины, держать локоть 15-20 минут. Остатки глины удалить водой, надеть кофту с длинным рукавом, чтобы дольше сохранить тепло.
- Настойка прополиса. В стеклянную емкость налить 200 мл спирта, добавить 5 г прополиса, закрыть крышкой, оправить в холод на шесть суток. Лекарство использовать для растирания или постановки лечебных повязок. На основе прополиса можно приготовить мазь из 50 г подсолнечного масла и такого же количества прополиса. Ингредиенты прогреть на водяной бане. В течение 10 дней перед сном втирать в область локтя под пленку.
Совет! Чтобы не получить обратного эффекта от лечения растительными и животными продуктами, любые действия должны согласовываться с лечащим врачом.
Хорошие результаты в лечении боли и воспаления дает мед. Выбирать лучше натуральный продукт. В область больного сустава массирующими движениями втирают мед в течение 10-15 минут, после чего прикладывают лист подорожника, лопуха или капусты, фиксируют к телу несколькими оборотами бинта, утепляют шарфом. Такой компресс способствует рассасыванию инфильтрата, уменьшению отека и боли.
Профилактика
Состояние, когда опух локоть и болит, характеризуется полиэтиологичностью факторов, поэтому полностью исключить все группы риска невозможно.
Задача пациента —, быть внимательным к своему здоровью, избегать физических перегрузок, правильно питаться, планово посещать врача, проводить лечение заболеваний с момента определения первых признаков до полного выздоровления.
Заключение
Вопрос о том, как лечить припухлость на внутренней стороне локтя, должен обсуждаться со специалистом. Выбор терапевтической тактики затрудняет разнообразие механизмов, лежащих в основе возникн?
