Операция по замене коленного сустава и тромб
30.10.2011
Осложнения после замены сустава
В обновленных клинических руководствах, выпущенных Американской академией хирургов-ортопедов (AAOS), содержатся рекомендации, направленные на уменьшение вероятности образования тромбов после операций по эндопротезированию тазобедренного и коленного суставов.
Новое руководство предполагает использование профилактических процедур и советует регулярно проводить скрининг пациентов, перенесших хирургическое вмешательство, с применением ультразвукового изображения.
«Эндопротезирование тазобедренного и коленного суставов — прогрессивные медицинские процедуры, помогающие восстановить функции суставов и минимизировать боль. Тем не менее, одним из возможных осложнений, которым наиболее всего обеспокоены хирурги-ортопеды, является венозная тромбоэмболия», — пишет Джошуа Джейкобс, доктор медицинских наук из Rush University Medical Center в Чикаго.
Тромбоэмболические заболевания включают в себя две группы: тромбоз глубоких вен (ТГВ) и тромбоэмболию легочной артерии (ТЭЛА), возникающую в результате отрыва тромба от стенки вены и заноса его током крови в систему легочной вены. В большинстве случаев ТЭЛА протекает в легкой степени и клинически не проявляется. При средней степени тяжести у пациента отмечаются одышка, боль в груди, кашель, головокружение.
В очень редких случаях после эндопротезирования коленного или тазобедренного сустава у пациента может развиться массированная ТЭЛА, что чаще всего приводит к летальному исходу. ТГВ может протекать как бессимптомно, так и с жалобами пациента на боли в ногах и их отек.
Цель хирурга-ортопеда предотвратить, насколько это возможно, возникновение ТЭЛА и ТГВ после тотального эндопротезирования тазобедренного и коленного суставов.

Известно, что при отсутствии профилактики тромбоз глубоких вен встречается у 37% пациентов. У большинства из них ТГВ протекает бессимптомно, и не требует дополнительного лечения. Недавние исследования, проведенные в Дании, показали, что лишь 0,7% прооперированных по поводу эндопротезирования тазобедренного сустава и 0,9% пациентов, перенесших эндопротезирование коленного сустава, нуждаются в госпитализации из-за тромбоза глубоких вен в первые три месяца после операции.
«Изучив все имеющиеся данные научных исследований, мы разработали рекомендации, которые призваны помочь практическим врачам в профилактике этих потенциально опасных осложнений», — сказал Джейкобс.
Среди превентивных мер, проанализированных экспертами на безопасность и эффективность, находятся механические устройства сжатия, предназначенные для улучшения кровотока в ногах после операции, а также медикаментозная терапия. Медикаментозная терапия включает в себя антикоагулянты, которые обычно называют разбавителями крови, и аспирин, препятствующий свертыванию крови путем воздействия на тромбоциты.
Рабочая группа также внесла предложения для проведения будущих исследований, чтобы возместить пробелы, которые не смог заполнить исчерпывающий и систематический обзор медицинской литературы. Дальнейшие исследования должны разработать оптимальную стратегию для предотвращения венозной тромбоэмболии наиболее безопасным и эффективным способом.
Этапы подготовки пациентов к операции тотального эндопротезирования
В настоящее время ученые предлагают следующие рекомендации для врачей по подготовке пациентов к операции тотального эндопротезирования коленного или тазобедренного суставов:
- Пациентам нужно прекратить прием антитромбоцитарных препаратов, таких как антикоагулянты, аспирин и клопидогрель (Плавикс), из-за повышенного риска потери крови во время хирургического вмешательства, связанного с действием этих лекарств.
- Пациенту следует обсудить сроки прекращения приема каких-либо лекарств со своим лечащим врачом.
- Существуют дополнительные факторы риска развития ТГВ или ТЭЛА, которые врач должен активно выявлять до назначения операции.
- Пациенты могут иметь право выбора метода анестезии при операции эндопротезирования суставов. При этом следует учитывать, что региональные методы анестезии не оказывают влияние на возникновение тромбоза глубоких вен, однако они увеличивают величину кровопотери.
Исследователи также предложили рекомендации по уходу за пациентами, перенесшими тотальное эндопротезирование тазобедренного или коленного суставов:
- Обследование пациентов после эндопротезирования крупных суставов нижних конечностей не должно быть рутинным. В послеоперационном периоде показано выполнение доплерографии (УЗИ, которое показывает, как кровь движется по артериям и венам).
- Пациенты должны получать антикоагулянтную терапию (если они не имеют медицинских противопоказаний, таких как нарушение свертываемости крови или активное заболевание печени) и/или механические устройства сжатия после операции по эндопротезированию тазобедренного или коленного сустава.
- После эндопротезирования тазобедренного или коленного сустава, пациентам рекомендовано встать с постели и начать ходить, как можно раньше.
Существует, однако, недостаточно данных, чтобы рекомендовать какую-либо конкретную стратегию профилактики и ее длительность. Пациентам необходимо обсудить продолжительность и вид профилактического лечения со своим врачом.
Ссылки по теме:
- Осложнения после операции на позвоночнике
- Осложнения при ортопедических операциях
- Ошибки и осложнения при стабилизирующих операциях на позвоночнике
Автор материала Елена Васильева, врач общей практики специально для Spinet.ru
Также стоит почитать:
Медицинские центры, врачи
Опросы, голосования
Источник
анонимно, Женщина, 67 лет
После эндопротезирования попала в сосудистую хирургию.Лечение — 7 дней — гепарин через 4 часа и капельницы пентоксифиллина 2 раза в день. Дома пью Прадаксу 300 в день 2 раза на 3 месяца и флебодиум-2 месяца. Эластичное бинтование ног круглосуточно, затем только в дневное время. Рекомендован контроль креатинина. Терапевт не знает, как следить за креатинином. !-й раз был 58. Что должно изменяться при разных показаниях креатинина? Через 3 месяца рекомендовано УЗИ оперированной ноги и решение ангиохирурга об отмене Продаксы. Это при условии, что тромб рассосется. А если этого не произойдет? Нужно ли будет оперативно удалять тромб.?
Здравствуйте.
Не видя Вас и Ваших выписок, не зная сопутствующих заболеваний, мне сложно судить с какой именно целью был назначен контроль креатинина. На каком уровне у Вас тромбоз, может это нижняя полая вена, когда произошел тромбоз, было рентгеноконтрастное исследование, есть ли нарушения функции почек? Очень много вопросов, без ответа на которые нельзя давать какие-либо советы.
Вам следует обратиться к лечащему врачу. Обычно высокий уровень креатинина говорит о нарушении функции почек (почечной недостаточности).
Удалять тромб не нужно будет. Тромбоз вен нижних конечностей постепенно регрессирует и проходимость вен восстанавливается. Соответственно, если регресс будет хороший, то прадаксу отменят, если необходимо, то продолжат, до тех пор пока не будет хорошей реканализации (восстановления проходимости вены).
Здоровья Вам!
анонимно
Здравствуйте! Тромб на 13 икры от подошвы ноги. рентгеноконтрастного исследования не было, было только Узи нижней части ноги (ниже оперированного колена), о нарушении почек мне ничего не говорили. Какое именно значение креатинина позволит судить о нарушении функции почек.Сечас у меня 68. Гемоглобин повысился с 90 до 130. Но чувствую себя неважно. Появилась одышка В последние 3 дня я ощущаю боль в месте нахождения тромба, но сильного затвердения икры нет. Приходится на ночь бинтовать ногу, тогда боль к утру стихает.Что это, возможно ли образование нового тромба, Соблюдаю диету, нужную для разжижения крови.Съедаю головку лука, 2 зубчика чеснока. Кусочек имбиря с помидорами, огурцами и болг. перцем., а также фрукты.Не ем жирного, жареного. Сейчас перешла на компрессионные чулки 2-го класса компрессии. Что мне нужно еще делать, чтобы регрессия тромба наступила, и я не жила как на пороховой бочке. Сколько в среднем может тянуться этот процесс? Спасибо.
Здравствуйте!
Норма креатинина 53–97 мкмоль/л, но с какой целью был назначен его контроль ответить сложно, надо быть Вашим лечащим врачом. Сейчас у Вас все в порядке с креатинином.
Носите компрессионный трикотаж и тромб постепенно реканализуется. Вы все делаете правильно.
Беспокоиться не о чем, поскольку тромб опасен пока он новый, рыхлый и легко может фрагментироваться. Обычно за 10-14 дней нахождения в стационаре опасность уменьшается. Назначаются антикоагулянты (для разжижения крови), пациент выписывается на амбулаторное лечение.
Дальше надо ждать, соблюдая рекомендации. Антикоагулянты и Ваша диета поддерживают кровь в «жидком» состоянии, компрессия ускоряет кровоток по венам, все это снижает риск повторного тромбообразования, а тромб, который уже был при выписке, не опасен, так как за время пребывания в стационаре хорошо прикрепился к венозной стенке.
Если со стороны эндопротезирования Вам разрешено полноценно ходить, то ходите, это тоже будет хорошо для вен. Обычно в случае тромбоза вен голени нужно 3 месяца для наступления хорошей реканализации. Не беспокойтесь.
анонимно
Здравствуйте, Евгений Викторович! Очень благодарна за подробный ответ — Вы меня успокоили, а то я жила как на пороховой бочке. И еще вопрос. Мне нужно разрабатывать колено после его эндопротезирования. Можно ли мне начинать разрабатывать его? Сейчас я на свой страх и риск потихоньку сгибаю и разгибаю колено,но, конечно, это маловато, а надо по рекомендации ортопеда делать это 200раз в день. Могу ли я без серьезных опасений выполнять его рекомендации? Мне назначено пить Флебодиа 2 месяца и Прадаксу 300мг 3 месяца . Не нужно ли мне более действенное лекарство вместо Прадаксы? Большое спасибо за ответ. Румянцева Татьяна Николаевна. Воронеж.
Татьяна Николаевна, на мой взгляд Вам уже можно разрабатывать колено. Что касается лекарств, то не надо что-либо менять. Прадакса – антикоагулянт, заменяющий гепарин в амбулаторных условиях.
анонимно
Большое спасибо. Здоровья Вам и счастья!!!
Консультация врача флеболога на тему «Осложнение после эндопротезирования коленного сустава — тромбоз глубоких вен нижней части голени оперированной ноги» дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний.
Задать вопрос
Источник
анонимно
Уважаемый Евгений Анатольевич мне 60 лет 31.08.11 была проведена операция эндопротезирования коленного сустава. Нога с трудом сгибалась, после проведения курса реабилитации, был сделан снимок, отмечено сужение щелей. Травматологом было дано заключение на проведение повторной операции. При направлении на операцию проведено ДИ вен нижних конечностей -диагноз варикозное расширение вен нижних конечностей 1 ст. Больше ничего не нашли. 20.12.11 проведена повторная операция с проведением мягкотканного релиза с заменой вкладыша. При ходьбе появились боли в этой икроножной мышце. 28.12.11 провено снова ДИ вен нижних конечностей Слева- в в/3 голени регистрируется расширение мышечного синуса до 5,6 мм на протяжении 19 мм, в просвете лоцируется тромб пониженной эхогенности 19х5,6 мм, без признаков флотации, окклюзирующего характера (кровоток в ЦДК режиме не регистрируется). Status localis: В бассейне БПВ с обеих сторон имеются ВРВ до 0,4 см в диаметре с единичными телеангиоэктазиями на бедре, голени слева, справа. Имеется умеренный отк левой н/конечности до с/3ее. С-омы Мозеса,Хоманса положительны слева. Трофических расстройств нет. Диагноз- варикозноное расширение вен нижних конечностей 1 ст. Тромбоз сурального синуса слева. Хроническая венозная недостаточность 2 ст. Принимаю варфарин 2,5 мг ежедневно, контроль МНО 10.01.12-1,95. сейчас 2,41 не надо ли уменьшить дозу и сколько времени его надо будет принимать? А также принимаю трентал по 1 табл.3 р в день, детралекс по 1 табл. 2 р. в день. ношу компрессионные бинты, троксевазин на заднюю поверхность голени 2 раза в день. У меня вопрос можно использовать для массажа ленточный деревянный ручной массажер, не ограничивать ли себя в ходьбе, хотя для разработке коленного сустава нужно. Какие необходимы ограничения при разработке коленного сустава, чтобы не повредить тромбу. на 01.02.12 я записалась на повторный осмотр сосудов. Конечно весь комплекс препаратов отрицательно действует на мой желудок, но и тромб не хочется иметь. А может ли он исчезнуть? И принимать ли дополнительно кардиомагнил 75 мг. Огромное спасибо за то, что Вы меня выслушали.
сосудистый хирург, флеболог
В данном случае, чтобы понять, как правильно Вас лечить, необходимы четкие и полные данные заключения цветового дуплексного сканирования.
Тромбоз сурального синуса не столь опасное для жизни состояние. Если вы будите носить компрессионные изделия 2 класса, то несомненно тромб рассасется.
анонимно
Здравствуйте Евгений Анатольевич! Спасибо Вам за внимание. Для продолжение разговора, я направляю Вам сканер проведенных дуплексов от 28.12.11 и от 01.02.12 уже на фоне лечения. Еще 1 файл не поместился, поэтому я направлю вторым вопросом. Скажите пожалуйста, как осуществлять разработку коленного сустава после эндопротезирования, чтобы не навредить в данном случае моим сосудам. И как в дальнейшем предотвратить данное заболевание. Еще раз огромное Вам спасибо за внимание.
анонимно
Евгений Анатольевич, пожалуйста, посмотрите ответ по проведенному дуплексу. Еще раз спасибо Вам!!!
Ничего страшного. Это тромбоз не опасный и требующий меньших волнений. Самое главное- это компрессия 2 класса.
анонимно
Огромное Вам спасибо Евгений Анатольевич! Вы меня успокоили. Значит я могу полноценно разрабатывать свое колено. Да, я приобрела компрессионые чулки 2 класса и с 01.02.12 их ношу. Поначалу как то некомфортно было, ногу стягивало, а теперь мне нравится. Ушла краснота со шва на колене и оно не стало так отекать. Скажите пожалуйста, а надо ли принимать таблетки (фарфарин, трентал, детралекс, тромбоасс) или как я поняла, ограничиться одной компрессией. И носить их постоянно мне? Еще раз, огромное спасибо Вам за совет. Да, не надо на этом зацикливаться и продолжать жить полноценной жизнью. Всего Вам доброго!
Живите полноценной жизнью! Несомненно, детралекс необходимо принимать по 2 таблетки в сутки — 2 месяца 2 раза в год. Для Вас главная защита= компрессия 2 класса. Будите пользоваться ей, все будит хорошо.
анонимно
Уважаемый Евгений Анатольевич!!! Я благодарна Вам за Вашу консультацию, за ваши добрые слова! Еще раз огромное, огромное Вам спасибо и всего Вам доброго!
Источник
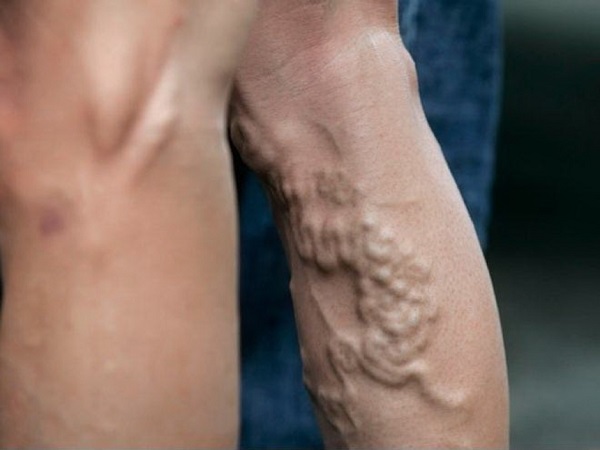
Варикоз — относительное противопоказание к проведению операции по замене коленного сустава искусственным имплантатом. Это означает, что эндопротезирование возможно, но только после консервативного или хирургического лечения варикозной болезни. Решение об установке искусственного сустава принимает врач-ортопед с учетом тяжести сосудистой патологии, выраженности симптоматики, общего состояния здоровья пациента.

Эндопротезирование коленного сустава при варикозе
Варикозное расширение вен нижних конечностей чаще диагностируется у пациентов старше 45 лет. Особенно подвержены развитию заболевания женщины в период естественной менопаузы. Варикоз становится причиной расстройства кровообращения в суставах ног, образования дефицита питательных веществ в костных и хрящевых тканях, провоцирующих их разрушение. В некоторых случаях прогрессирование именно этой патологии послужила толчком для возникновения гонартроза. А деформирующий остеоартроз коленного сустава высокой степени тяжести — основное показание к эндопротезированию.
Пока не проведено лечение варикоза замена коленного сустава не имеет смысла. Он будет функционировать с нарушениями из-за чрезмерно медленного восстановления мягких, хрящевых и костных структур колена. После эндопротезирования пациент должен вставать уже спустя пару дней, что затруднительно при варикозе. Возникнут проблемы и во время интенсивной реабилитации, длящейся от 3 до 6 месяцев.
Предварительное обследование
Для выявления абсолютных или относительных противопоказаний проводится комплексное обследование больного. Оно обязательно даже при предоставлении пациентом результатов недавних лабораторных и инструментальных исследований. Варикозное расширение вен нижних конечностей диагностируется следующим образом:
- цветное дуплексное сканирование вен — ультразвуковое исследование, позволяющее визуализировать распределение скоростей потоков крови, текущих по венам в разных направлениях;
- УЗИ вен ног — эхографический метод оценки анатомии сосудов и регионального кровотока по венозной кровеносной системе.
Стадия варикоза, развившиеся осложнения устанавливаются по результатам рентгенологических, радионуклидных методов диагностики, а также реовазографии нижних конечностей (исследование гемодинамики и особенностей микроциркуляции). Если у пациента обнаружена патология 1 степени тяжести, то решение об эндопротезировании принимает хирург-ортопед с учетом возможных постоперационных рисков.
Почему больным с варикозом не заменяют коленный сустав протезом
Даже у людей со здоровыми сосудами велика вероятность развития осложнений, обусловленных замедлением тока крови во время эндопротезирования. А при изначально поврежденных венах риск тромбоза и тромбоэмболии повышается многократно.
Для улучшения доступа к операционному полю хирург рассекает кожу, мышцы, мягкие, ткани. Открывшиеся кровотечения устраняется незамедлительно, но успевает возникнуть защитная реакция организма — сгущение крови для уменьшения ее потери. Это предрасполагает к образованию тромбов в венах нижних конечностей в ходе и после операции, а также в период реабилитации.
На фоне уже развившегося варикоза формирование кровяных сгустков повышается вероятность тромбоэмболии легочной артерии. Патология возникает внезапно — оторвавшийся тромб закупоривает кровеносный сосуд, нарушая ток крови. Клинически тромбоэмболия проявляется болями за грудиной, удушьем, цианозом (посинением) лица и шеи, коллапсом, расстройством сердечного ритма. Если пациенту не будет оказана немедленная медицинская помощь, то возможен летальный исход.
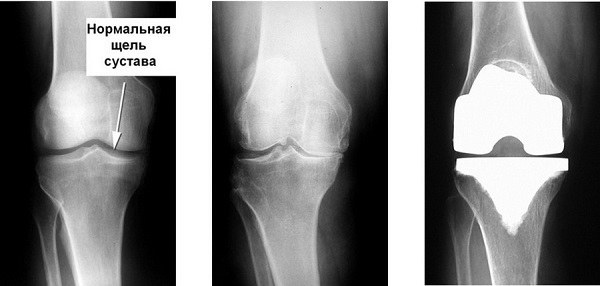
Что делать при отказе в эндопротезировании коленного сустава
Установка искусственного сустава не выполняется при варикозе средней и высокой степени тяжести. Основаниями для отказа становятся часто возникающие симптомы стадии субкомпенсации или декомпенсации:
- постоянная тяжесть в ногах, тупые боли, повышенная утомляемость, ночные судороги;
- кожный зуд, предшествующий трофическим расстройствам;
- выраженное расширение вен.
После диагностирования патологии сосудистой сети ног назначаются мероприятия для более детального изучения свертывающей системы крови. Коррекция выявленных нарушений проводится вне ортопедического стационара. Дальнейшим лечения больного занимается флеболог. Терапия варикоза направлена не только на ослабление выраженности симптоматики. Должна быть обнаружена и устранена причина сосудистой патологии — избыточная масса тела, повышенное артериальное давление, изменение гормонального фона.
После успешного консервативного или хирургического лечения, компрессионной склеротерапии препятствий для эндопротезирования коленного сустава нет. Пациент готовится к плановой установке искусственного имплантата.
Особенности профилактики постоперационных осложнений пациентов с варикозом в анамнезе
Несмотря на восстановление работы венозной кровеносной системы, пациентам с варикозом в анамнезе уделяется особое внимание. Сразу после эндопротезирования им назначается ношение ортопедических чулок с компрессионным эффектом для снижения нагрузок на вены нижних конечностей.
В дооперационном периоде показана фармакологическая профилактика и использованием антиагрегантов и антикоагулянтов — лекарственных средств, разжижающих кровь и препятствующих образованию тромбов. Например, в клинике в Чехии применяются низкомолекулярные гепарины (Фраксипарин, Клексан и Фрагмин). Их начинают использовать за 12 часов до установки искусственного сустава, а затем вводят подкожно раз в сутки. Это становится надежной профилактикой тромбозов и легочной тромбоэмболии у пациентов с варикозом в анамнезе.
Источник
