Операция на тазобедренный сустав при варикозе
Ранее считалось, что ожирение, ишемическая болезнь сердца, сердечная недостаточность и хроническая венозная недостаточность повышают риски при эндопротезировании крупных суставов. Однако последние научные исследования доказали обратное. Оказывается, нет четкой взаимосвязи между частотой развития тромбозов и наличием у пациентов сопутствующей патологии.
Это значит, что тромбоэмболические осложнения возникают отнюдь не потому, что человек страдает варикозом или имеет лишний вес.
Основным фактором риска является нарушение свертываемости крови, которое возникает в ходе операции. При этом адекватная своевременная профилактика позволяет предупредить развитие тромбоэмболических осложнений (ВТЭО).
В чем опасность операции при варикозе
Операции по замене крупных суставов (коленного, тазобедренного) сопряжены с высоким риском тромбозов. По данным разных авторов, вероятность развития тромбоэмболических осложнений у разных пациентов колеблется в пределах 3,4-50%. Причем в 0,7-30% случаев тромбоз сопровождается тромбоэмболией легочной артерии (ТЭЛА), которая в 1-3% случаев приводит к летальному исходу.
Основной причиной тромбоза являются функциональные изменения в системе гемостаза, а именно — преобладание свертываемости крови над процессами фибринолиза. Гиперкоагуляция развивается в результате массивного повреждения костных и мягких тканей в ходе хирургического вмешательства. Причем у пациентов с варикозом и хронической венозной недостаточностью она более выражена, чем у мужчин и женщин без сопутствующей сосудистой патологии.
В связи с этим пациенты с варикозом и ХВН относятся к группе высокого риска тромбоэмболических осложнений. По данным некоторых авторов, вероятность возникновения тромбоза у них составляет 40-70%. Однако причиной этого являются не сами болезни, а сопутствующие изменения в системе гемостаза, которые имеются у таких пациентов.
Фото ноги с тромбозом.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Можно ли делать эндопротезирование с варикозом
Варикоз и хроническая венозная недостаточность не являются противопоказаниями к эндопротезированию. Однако при их наличии могут возникнуть определенные сложности во время и после операции. Ведь пациенты с сосудистой патологией больше остальных рискуют получить тромбоэмболические осложнения в раннем послеоперационном периоде.
И тем не менее при варикозе и ХВН оперироваться можно. Главное — делать это в хорошей клинике, где используются адекватные алгоритмы обследования и тактики ведения данной категории пациентов.
Что делать, если отказали врачи
Перед операцией врачи обязательно обследуют каждого пациента и оценивают риски. При высокой вероятности осложнений в операции могут отказать. В таком случае следует искать клинику и специалиста, который согласится выполнить эндопротезирование. Но нужно быть готовым к тому, что перед операцией придется пройти курс лечения. А в послеоперационном периоде — курс сосудистой терапии и тромбопрофилактики по схеме высокого риска.
При индивидуальном подходе и адекватной профилактике риск тромбоэмболических осложнений будет сведен к минимуму. А послеоперационный период и восстановление пройдут максимально успешно.
Как исключить тромбоз
Чтобы провести эффективную профилактику тромбоза, врачам необходимо сначала оценить риск его развития. Как мы уже сказали, сопутствующие заболевания не являются факторами, определяющими появление осложнений. Так как же оценить возможные риски?
Большую роль в прогнозировании играют такие показатели:
- фибринолитическая активность крови;
- скорость оседания эритроцитов (СОЭ);
- количество эритроцитов в периферической крови;
- показатель гематокрита;
- этаноловый тест.
Большое значение в оценке рисков также имеет обследование ангиохирурга и ультразвуковое ангиосканирование (УЗАС) сосудов нижних конечностей. На основании результатов этих исследований можно с высокой вероятностью спрогнозировать послеоперационные осложнения еще на этапе подготовки к операции. После этого специалисты могут с большей эффективностью подобрать схему профилактики и тактику ведения больного.
Пациентам с патологией вен нижних конечностей требует особенно тщательная подготовка к эндопротезированию. Более того, в связи с высоким риском им необходим индивидуальный подход. Им подбирают оптимальную схему тромбопрофилактики (парентеральные + пероральные антикоагулянты), а также назначают курс сосудистой терапии. В некоторых случаях больным выполняют санирующую флебэктомию, что позволяет значительно снизить вероятность тромбоэмболии.
Отметим, что эндопротезирование коленных суставов сопряжено с большим риском, чем замена ТБС. И в этом случае требуются еще более тщательное планирование и подготовка.
Меры предосторожности после
Для профилактики тромбозов крайне важно ношение компрессионного белья подходящего класса компрессии. Чулки всегда подбирает специалист, учитывая степень варикоза и стадию венозной недостаточности. Компрессионное белье требуется носить в течение как минимум 30 дней после операции.
Итоги
Наличие варикоза и ХВН не должно быть поводом для отказа от эндопротезирования. Ведь операция является единственным способом, который позволяет избавиться от хронических болей и вернуться к привычному образу жизни. Так что оперироваться в любом случае необходимо.
Но, поскольку операция может быть сопряжена с рисками, делать ее следует только в хорошей клинике. При выборе учреждения следует поинтересоваться, как там оценивают возможные риски и какие схемы профилактики используют. Очень важно, чтобы в раннем послеоперационном периоде там проводилась адекватная тромбопрофилактика.
Не менее важно и ношение подходящего компрессионного белья после хирургического вмешательства.
Источник
Эндопротезами называют искусственно произведенные приспособления, предназначенные для замены определенных внутренних органов человека и полноценно выполняющие их функцию. Так протезы тазобедренных суставов позволяют пациентам, перенесшим операцию, выполнять весь тот комплекс движений, который выполняют люди без патологий в этой области. Кроме того, протезирование избавляет от болей и дискомфорта, благодаря чему становиться возможным возвращение к полноценной активной жизни.
Такой вид вмешательства может быть показан во многих случаях: при заболеваниях опорно-двигательного аппарата или после перелома шейки бедра, если его двигательная функция была частично или полностью утрачена.
Несмотря на все результаты, которых достигают при помощи операции, назначают ее не всегда. Дело в том, что она имеет множество противопоказаний и факторов риска.
Основные (абсолютные) противопоказания
Абсолютными противопоказаниями считаются те, наличие которых однозначно препятствует проведению операции. В данных ситуациях она либо бесполезна, либо существует высокая вероятность усугубления уже имеющихся патологий.
К таким случаям относят:
- Клинические состояния, при которых пациент не имеет способности самостоятельно передвигаться, но причина этого не связана с дефектом тазобедренного сустава. Проводить процедуру нецелесообразно, так как возобновить двигательную активность человека она не поможет.
- Хронические заболевания в стадии декомпенсации (этап, при котором приспособительные механизмы какого-либо органа исчерпали свои возможности, и он больше не может функционировать нормально из-за присутствующего дефекта). Препятствием к хирургическому вмешательству может быть наличие:
- сердечной недостаточности (3-я ступень);
- тяжелых пороков сердца с выраженным нарушением ритма;
- трехпучковой или предсердно-желудочковой блокады 3-ей степени (патология проводимости);
- расстройств мозгового кровообращения на фоне неврологического дефицита;
- болезней мочевыделительной системы, при которых, в том числе, нарушена азотовыделительная функция почек;
- почечной недостаточности 2-ой или 3-ей степени;
- печеночной недостаточности 2-ой или 3-ей степени;
- патологии органов эндокринной системы (щитовидная железа, надпочечники и др.), не поддающихся лечению (например, сахарный диабет);
- хронических заболеваний легких, при которых ярко выражена дыхательная недостаточность (астмы, эмфиземы, пневмосклероза, бронхоэктатической болезни и т.д.);
- воспалительных процессов в области пораженного тазобедренного сустава (кости, кожа или мягкие ткани);
- инфекции в прилегающей к суставу зоне в активной или латентной фазе (давность до трех месяцев);
- очагов хронических инфекций в организме, требующих санации (гайморит, отит, кариес, кожное заболевание, тонзиллит и др.);
- ВИЧ-инфекции;
- септических реакций и состояний (связано с высоким риском возникновения нагноения в районе эндопротеза);
- пареза или паралича конечности;
- выраженного остеопороза на фоне недостаточной прочности костей или незрелости скелета (операция по эндопротезированию не сможет уберечь таких пациентов от опасности переломов);
- полиаллергии (перекрестных аллергических реакций на различные лекарственные препараты);
- дефекта бедренной кости, связанного с отсутствием в ней мозгового канала;
- тромбофлебита или тромбоэмболии нижних конечностей в острой форме;
- психических или нейромышечных расстройств;
- технической невозможности установки протеза.
Относительные противопоказания
Относительными противопоказаниями считаются факторы, которые не препятствуют установке протеза, но являются поводом проведения для более детальных исследований и рассмотрения возможности операции в индивидуальном порядке.
К таким показаниям принято относить случаи:
- онкологических заболеваний;
- хронических соматических патологий (иногда);
- печеночной недостаточности легкой формы;
- гормональной остеопатии;
- некоторых технических трудностей установки протеза;
- ожирения 3-ей степени.
Современные разработки в области медицины и ортопедии позволяют проводить уникальные операции даже при наличии этих факторов. Со временем многие особенности и вовсе перестают причислять к противопоказаниям.
Реализация индивидуального подхода
Сейчас каждый медицинский работник понимает, что все случаи заболеваний или травм имеют свои особенности и требуют индивидуального рассмотрения. Если раньше относительные противопоказания являлись причиной для однозначного отказа в проведении эндопротезирования, то сегодня шанс вернуться к полноценной жизни есть у гораздо большего числа пациентов. При общении с больными специалисты выясняют, какой образ жизни вел человек до обращения за медицинской помощью, имеет ли он какие-либо генетические особенности и предрасположенности и т.д.
Особого внимания заслуживают ситуации, когда протез желает установить пациент, страдающий 3-ей степенью ожирения.
Дело в том, что послеоперационный период у таких людей ничем не отличается от аналогичного периода у тех, кто проблем с лишним весом не имеет. Но повышенная механическая нагрузка на имплантат может привести к его быстрому повреждению; а расшатывание является поводом для повторного вмешательства и замены устройства.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Важно понимать, что иногда люди хотят избавиться от лишних килограммов, но не могут этого сделать в силу каких-либо особенностей организма. Нередко причиной набора веса является именно тот дефект, который требует протезирования, ведь для похудения необходима двигательная активность. Поэтому таких пациентов сейчас тоже оперируют, если других причин для отказа нет.
После хирургического вмешательства люди, безуспешно борющиеся с лишним весом долгие годы, начинают худеть. Сама процедура является мощнейшим стрессом для организма, препараты для облегчения болевого синдрома тоже этому способствуют, как и постепенное увеличение физических нагрузок в период реабилитации. А нагрузку на имплантат помогают снизить костыли.
Технические трудности (искривленные и очень узкие костномозговые каналы бедренных костей или тонкие кости таза) тоже препятствуют проведению эндопротезирования все реже. Эти особенности сегодня учитывают практически все известные производители устройств, компенсирующих врожденные и приобретенные дефекты строения суставов.
Главное, что определяет возможность протезирования – соотношение риска и пользы. Если патология исключает возможность нормального передвижения, а риск минимален – операция, вероятнее всего, будет проведена. При этом обо всех возможных последствиях пациента и его близких родственников предупреждают заранее, так их решение тоже имеет очень большое значение, и оно должно быть осознанным и обдуманным.
Источник
Варикоз — относительное противопоказание к проведению операции по замене коленного сустава искусственным имплантатом. Это означает, что эндопротезирование возможно, но только после консервативного или хирургического лечения варикозной болезни. Решение об установке искусственного сустава принимает врач-ортопед с учетом тяжести сосудистой патологии, выраженности симптоматики, общего состояния здоровья пациента.
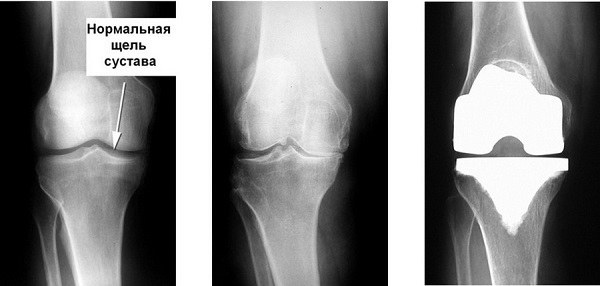
Эндопротезирование коленного сустава при варикозе
Варикозное расширение вен нижних конечностей чаще диагностируется у пациентов старше 45 лет. Особенно подвержены развитию заболевания женщины в период естественной менопаузы. Варикоз становится причиной расстройства кровообращения в суставах ног, образования дефицита питательных веществ в костных и хрящевых тканях, провоцирующих их разрушение. В некоторых случаях прогрессирование именно этой патологии послужила толчком для возникновения гонартроза. А деформирующий остеоартроз коленного сустава высокой степени тяжести — основное показание к эндопротезированию.
Пока не проведено лечение варикоза замена коленного сустава не имеет смысла. Он будет функционировать с нарушениями из-за чрезмерно медленного восстановления мягких, хрящевых и костных структур колена. После эндопротезирования пациент должен вставать уже спустя пару дней, что затруднительно при варикозе. Возникнут проблемы и во время интенсивной реабилитации, длящейся от 3 до 6 месяцев.
Предварительное обследование
Для выявления абсолютных или относительных противопоказаний проводится комплексное обследование больного. Оно обязательно даже при предоставлении пациентом результатов недавних лабораторных и инструментальных исследований. Варикозное расширение вен нижних конечностей диагностируется следующим образом:
- цветное дуплексное сканирование вен — ультразвуковое исследование, позволяющее визуализировать распределение скоростей потоков крови, текущих по венам в разных направлениях;
- УЗИ вен ног — эхографический метод оценки анатомии сосудов и регионального кровотока по венозной кровеносной системе.
Стадия варикоза, развившиеся осложнения устанавливаются по результатам рентгенологических, радионуклидных методов диагностики, а также реовазографии нижних конечностей (исследование гемодинамики и особенностей микроциркуляции). Если у пациента обнаружена патология 1 степени тяжести, то решение об эндопротезировании принимает хирург-ортопед с учетом возможных постоперационных рисков.
Почему больным с варикозом не заменяют коленный сустав протезом
Даже у людей со здоровыми сосудами велика вероятность развития осложнений, обусловленных замедлением тока крови во время эндопротезирования. А при изначально поврежденных венах риск тромбоза и тромбоэмболии повышается многократно.
Для улучшения доступа к операционному полю хирург рассекает кожу, мышцы, мягкие, ткани. Открывшиеся кровотечения устраняется незамедлительно, но успевает возникнуть защитная реакция организма — сгущение крови для уменьшения ее потери. Это предрасполагает к образованию тромбов в венах нижних конечностей в ходе и после операции, а также в период реабилитации.
На фоне уже развившегося варикоза формирование кровяных сгустков повышается вероятность тромбоэмболии легочной артерии. Патология возникает внезапно — оторвавшийся тромб закупоривает кровеносный сосуд, нарушая ток крови. Клинически тромбоэмболия проявляется болями за грудиной, удушьем, цианозом (посинением) лица и шеи, коллапсом, расстройством сердечного ритма. Если пациенту не будет оказана немедленная медицинская помощь, то возможен летальный исход.

Что делать при отказе в эндопротезировании коленного сустава
Установка искусственного сустава не выполняется при варикозе средней и высокой степени тяжести. Основаниями для отказа становятся часто возникающие симптомы стадии субкомпенсации или декомпенсации:
- постоянная тяжесть в ногах, тупые боли, повышенная утомляемость, ночные судороги;
- кожный зуд, предшествующий трофическим расстройствам;
- выраженное расширение вен.
После диагностирования патологии сосудистой сети ног назначаются мероприятия для более детального изучения свертывающей системы крови. Коррекция выявленных нарушений проводится вне ортопедического стационара. Дальнейшим лечения больного занимается флеболог. Терапия варикоза направлена не только на ослабление выраженности симптоматики. Должна быть обнаружена и устранена причина сосудистой патологии — избыточная масса тела, повышенное артериальное давление, изменение гормонального фона.
После успешного консервативного или хирургического лечения, компрессионной склеротерапии препятствий для эндопротезирования коленного сустава нет. Пациент готовится к плановой установке искусственного имплантата.
Особенности профилактики постоперационных осложнений пациентов с варикозом в анамнезе
Несмотря на восстановление работы венозной кровеносной системы, пациентам с варикозом в анамнезе уделяется особое внимание. Сразу после эндопротезирования им назначается ношение ортопедических чулок с компрессионным эффектом для снижения нагрузок на вены нижних конечностей.
В дооперационном периоде показана фармакологическая профилактика и использованием антиагрегантов и антикоагулянтов — лекарственных средств, разжижающих кровь и препятствующих образованию тромбов. Например, в клинике в Чехии применяются низкомолекулярные гепарины (Фраксипарин, Клексан и Фрагмин). Их начинают использовать за 12 часов до установки искусственного сустава, а затем вводят подкожно раз в сутки. Это становится надежной профилактикой тромбозов и легочной тромбоэмболии у пациентов с варикозом в анамнезе.
Источник
