Окостенение тазобедренных суставов у взрослых
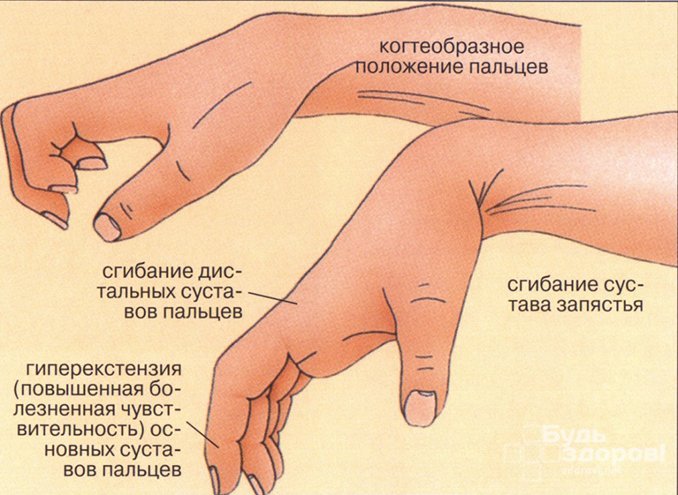
Лечение анкилоза
Для лечения анкилозов суставов в функционально выгодном положении, как правило, не требуется проведения оперативного вмешательства. Целью лечения в этом случае является предохранение от перегрузки смежных суставов путем целенаправленной лечебной физкультуры, обучения правильной ходьбе. Если есть такая необходимость, то больному подбираются костыли или трость.
Но начинать лечение анкилоза необходимо как можно раньше, лучше на стадии внутрисуставных фиброзных спаек.
В терапии анкилоза также используют методы мануальной терапии (суставная и мышечная техники), лечебный массаж, медикаментозное лечение с применением нестероидных противовоспалительных средств, анальгетиков, гормональных препаратов, вводимых в суставную полость.
Для исправления порочного положения сустава при анкилозе применяется оперативное лечение, а точнее операция корригирующей остеотомии, в результате которой создается функционально удобное положение в неподвижном суставе.
В ходе операции выделяют участок кости, на котором будет выполняться остеотомия. Для пересечения кости применяют долото, проволочную или ультразвуковую пилу. Конечности придается функционально выгодное положение, а отломки закрепляются специальной металлической конструкцией. Гипсовая повязка при достижении прочной фиксации не применяется.
В случае фиброзного анкилоза или отчетливой перспективе его формирования в результате стойкой контрактуры в порочном положении или разрушения сустава выполняют операцию по резекции сустава (артродез).
Чаще всего делаются операции артродеза на голеностопном суставе, несколько реже – на плечевом.
Также широко используются в лечении анкилоза эндопротезирование, то есть замену сустава на искусственный.
Время проведения операции устанавливают исходя из этиологических данных. Если присутствует инфекционный процесс, то операцию проводят только после того, как будут устранены все воспалительные явления (на это уходит, как правило, не менее шести-восьми месяцев) и общее состояние больного будет в норме.
Целью артропластических операций является восстановление подвижности сустава. Самые простые операции данного типа заключаются в выполнении рассечения на месте анкилоза, обработке сочленяющихся костей специальными фрезами и покрытии их поверхности биологическими, пластмассовыми или металлическими материалами для того, чтобы создать интерпозицию между костями и обеспечить подвижность сустава.
После проведения операции пациент уже через 10-12 дней должен двигаться, ему показаны лечебная гимнастика и физиотерапия (электрофорез, УВЧ, СМТ).
Симптомы
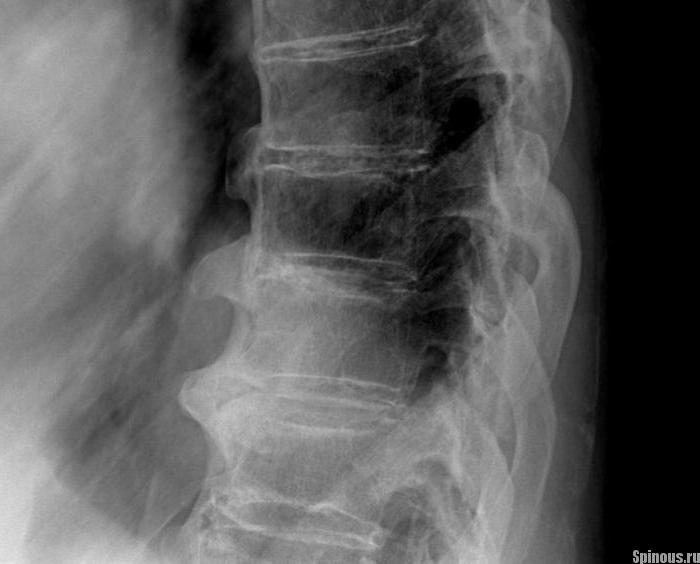
Образованные костные массы сильно деформируют позвоночник. Толщина окостеневшего участка может достигать половины тела позвонка, но она неравномерна в разных местах пораженной области.
Болезнь проявляется по разным направлениям:
- компрессионным синдромом, то есть болевыми ощущениями, которые испытывает пострадавший в результате защемления нервных корешков;
вертебральным синдромом, искривлением позвоночника, невозможностью его держать в выпрямленном состоянии; - экстравертебральным синдромом, который выражается патологическими состояниями, появляющимися в других системах, факторами которых выступил фиксирующий гиперостоз. Это может быть смещение органов, высокое давление и т.д.
Жалобы больных сводятся к следующим:
ощущения скованности и дискомфорта, иногда болезненность в грудном отделе позвоночника. Сразу после пробуждения, перед сном, во время физической активности или после нахождения на холоде они усиливаются. Скованность движений выражается в затрудненных поворотах, наклонах. Утром она объясняется длительным ночным отсутствием движения, а вечером – усталостью. Постепенное развитие болезни ведет к полной потере подвижности отдела;
поражение поясничного и шейного отдела позвоночника приводит к скованности движений и в этих областях.
некоторые больные (обычно пожилые пациенты) могут не испытывать никакой боли вообще, а у других она присутствует постоянно. Обычно болевой синдром незначителен;
- в единичных случаях сильное утолщение передней продольной связки может привести к давлению на пищевод. В этом случае пациент испытывает сложности с глотанием твердой пищи;
- кратковременные боли пострадавший периодически ощущает в области пяток, локтей, колен, плечей, таза. Подобные явления связывают с периферическим гиперостозом. В этих местах может наблюдаться небольшая припухлость. Разросшиеся до больших размеров костные массы можно пальпировать.
Что собой представляет
У детей тазобедренное подвижное сочленение и другие суставы созревают еще внутри материнской утробы. У плода уже в середине второго триместра визуализируется ядро окостенения. Оно формируется в районе головки тазобедренной кости. У новорожденных большая часть подвижных сочленений состоит из хрящевых структур. Размер ядер составляет от 3 до 6 мм. Нередко у малыша сразу после появления на свет не наблюдается формирования ядра, а его образование происходит ближе к полугодовалому возрасту.
Окостенение суставов является физиологическим процессом, не вызывающим у грудничка и ребенка старшего возраста дискомфорта. Таблица демонстрирует 3 этапа, которые характерны для оссификации (окостенения) бедренного, коленного сустава и иных подвижных структур:
| Стадия | Период | Особенности |
| I | Период развития внутри утробы и до первых месяцев после появления на свет | Появляются анатомически подвижные структуры, состоящие яз хрящевой ткани |
| Значительное отличие от формы суставов таза взрослого человека | ||
| II | 6 месяцев – 1,5 года | Костные ядра максимально созрели |
| Позднее замещаются у грудничка хрящевой тканью | ||
| III | До половой зрелости | Все отдельно расположенные ядра сливаются в прочные пластины |
| В норме наблюдается оссификация нижних и центральных областей вертлужной впадины |
Причины нарушений
 Гипоплазия сочленения у малыша может развиться из-за искусственного вскармливания.
Гипоплазия сочленения у малыша может развиться из-за искусственного вскармливания.
Порой ядро окостенения отсутствует и не определяется при ультразвуковом обследовании. Такой тип формирования подвижного сочленения таза не является нормой, и оказывает негативное влияние на функцию ОДА. Отсутствие или задержка развития ядер окостенения в медицине именуется, как гипоплазия или аплазия. Повлиять на прогрессирование патологии способны такие причины:
- сахарный диабет;
- кормление искусственными смесями;
- гиперфункция щитовидной железы;
- тиреотоксикоз;
- рахит костно-суставного аппарата.
Что влияет на образование
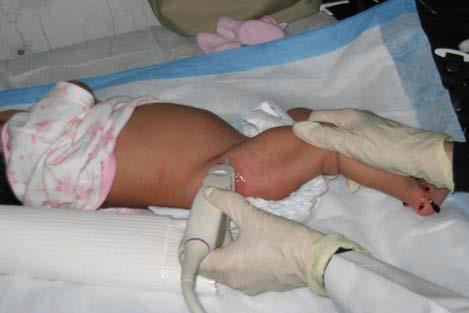 У полугодовалого грудничка на УЗИ виден полноценно сформированных тазобедренный сустав.
У полугодовалого грудничка на УЗИ виден полноценно сформированных тазобедренный сустав.
Окостенение тазобедренных суставов у младенца служит подготовкой к последующим нагрузкам на подвижные структуры опорно-двигательного аппарата (ОДА). Под действием движений, все элементы развиваются и растут. Формируются ядра окостенения благодаря воздействию таких факторов:
- Быстрые движения ногами. Происходит сокращение бедренной мускулатуры, что приводит к усиленному току крови в глубоких участках костей.
- Норма двигательной способности, влияющая на активность спящих клеток. Ядра созреют быстрее, если одни клетки начнут разрушительно воздействовать на хрящевую ткань, а иные — образовывать вместо нее костные балки.
- Формирование не одного, а нескольких ядер. В таком случае ускоряется механизм замещения. Максимально крупные образования сформированы в районе центрального отдела бедренной головки.
- Одновременное образование вертлужной впадины. Окончательно развиты эти структуры будут к началу самостоятельной ходьбы ребенка.
- Продолжительное время для окостенения. Чтобы на УЗИ было заметно, что тазобедренный сустав полностью сформирован, должно пройти около полугода после рождения малыша.
Причины развития
Причины, по которой происходит такое увеличение костных тканей, не выявлены. Известно, что болезнь чаще всего поражает лиц мужского пола в возрасте после 50 лет. Заболевание в большинстве случаев фиксировали у крупных мускулистых людей, а также у обладателей избыточной массы тела.
Некоторые исследователи связывают возникновение болезни с возрастными изменениями, происходящими в тканях органов. Другие полагают, что это состояние провоцирует хроническая интоксикация, которая может быть результатом воспалительных процессов, протекающих в организме.
Как протекает болезнь
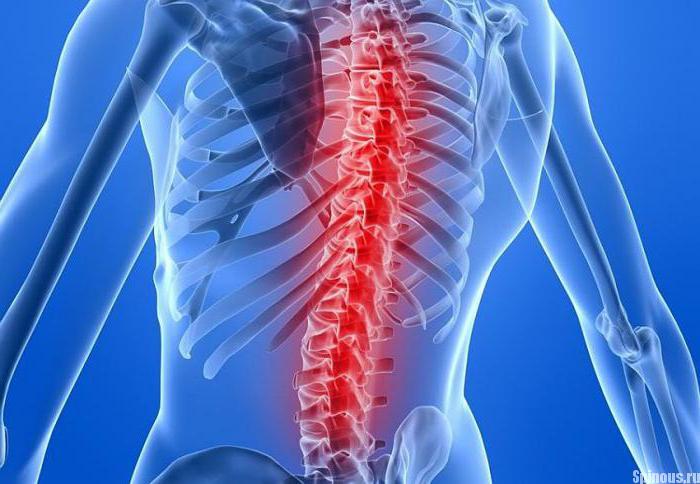
Передняя продольная связка позвоночника тянется от костей черепа до крестца. Она фиксирует переднюю и частично боковые части позвонковых тел. В какой-то момент связка начинает активно продуцировать костную ткань. Этот процесс осуществляется сразу в нескольких соседних сегментах позвоночника и может охватывать целые отделы. Костные образования срастаются с телами позвонков, плотно покрывая и фиксируя их. В конечном итоге позвонки полностью лишаются подвижности.
Раньше всего изменения начинаются в грудном отделе. Постепенно процесс переходит на другие участки: чаще, шейный и, реже, поясничный отделы. В поясничном отделе образование костной ткани может приобретать особый размах: мощные костные массы, огибая диск, идут от тел смежных позвонков по направлению друг к другу и, рано или поздно, сращиваются, приводя к неподвижности.
Гиперостоз позвоночника сравнивают со спондилезом и болезнью Бехтерева, но у него есть свои отличительные особенности. Он локализуется на протяженных участках, чаще всего поражает переднюю продольную связку и не вовлекает при этом другие элементы в процесс.
Подобные изменения, но гораздо реже, чем в передней продольной связке, встречаются в задней продольной связке, связке наколенника, местах сцепления мышечных сухожилий и подвздошных костей.
Необходимое лечение
При лечебных мероприятиях не допускают, чтобы ребенок самостоятельно сидел или стоял. После диагностики назначается комплексная терапия, включающая такие мероприятия, как:
 В курс лечения ребенка включаются процедуры массажа.
В курс лечения ребенка включаются процедуры массажа.
- Облучение ультрафиолетом и прием витамина Д для профилактики рахита.
- Использование специальной шины, при которой точки окостенения правильно соприкасаются.
- Кальциевое лечение с проведением электрофореза, с препаратами Са и фосфора.
- Массажные процедуры и лечебная гимнастика.
- Ванночки на основе морской соли.
- Парафиновые аппликации на участок поврежденного тазобедренного сустава.
Минченко Наталия Леонидовна
В 1989 году окончила первый Ленинградский медицинский институт им. Академика И.П.Павлова по специальности лечебное дело. Первичную специализацию по травматологии, ортопедии и протезированию прошла на базе ЛИУВЭКа в 1992-1993 годах, аспирантуру — в Ленинградском НИИ протезирования им. Г.А.Альбрехта в 1993-1996 годах.
Имеет ученую степень кандидата медицинских наук по специальности травматология и ортопедия.
С 1996 по 2012 год — научный сотрудник отдела стопы и ортопедической обуви ФГБУ СПбНЦЭПР им.Г.А.Альбрехта, зам. председателя медико-технической комиссии СПбНЦЭР, преподавательская деятельность по проблеме «Стопа и ортопедическая обувь».
Консультативный прием врача травматолога ортопеда в КПО СПбНЦЭПР им.Г.А.Альбрехта (2002-2012 года) РНИИТО им. Р.Р. Вредена (2006-2009 годы) и ФГБУ КДЦ УДП РФ (с 2011 года), биомеханические исследования стереотипа ходьбы на ПАК «ДиаСлед» (РФ) , emed pedography platform и pedar system (Novel, Германия).
Участник ежегодного международного конгресса «Человек и его здоровье», международной выставки по ортопедии и реабилитационной технике «Orthopädie+Reha-Technik» (Лейпциг, Германия) и обучающих курсов ISPO.
Имеет 18 печатных работ; удостоверения на 3 рационализаторских предложения.
Основное направление практической деятельности:
— патология стоп у взрослых и детей,
— нарушения осанки и сколиозы,
— индивидуальное ортезирование (в т.ч. индивидуальные ортопедические стельки и стельки позовой коррекции),
— биомеханическое исследования стереотипа ходьбы (в т.ч. коррекция биомеханических изменений при беременности, биомеханическая коррекция и компенсация укорочения при разновеликости ног, биомеханическая коррекция после эндопротезирования суставов ног, при остеоартрозах, при ДЦП и ММД у детей, биомеханическая экспертиза восстановительного лечения – программа реаби
Цены
| Первичная консультация | 1900 |
| Повторная консультация | 1500 |
| Повторный осмотр в клинике, в т.ч. перевязка | 900 |
| Повторный осмотр в клинике, в т.ч. перевязка, снятие швов | 950 |
| Послеоперационная перевязка в клинике, первые сутки | 1150 |
| Блокада крупного сустава (тазобедренный, коленный, голеностопный, плечевой, локтевой) (без стоимости лекарств) или пункция сустава врачом | 1970 |
| Внутрисуставное введение препарата Остенил | 4400 |
| Внутрисуставное введение препарата Вискосил | 8900 |
| Внутрисуставное введение препарата Остенил+ | 14900 |
| УЗИ коленных суставов | 1700 |
| УЗИ плечевых суставов | 1700 |
| УЗИ локтевых суставов | 1700 |
| УЗИ тазобедренных суставов | 1700 |
| УЗИ лучезапястных суставов и мелких суставов кистей | 1900 |
| УЗИ голеностопных суставов и мелких суставов стоп | 1900 |
| УЗИ нервов верхних конечностей | 2300 |
| УЗИ нервов верхних конечностей и плечевых нервных сплетений | 3000 |
| УЗИ плечевых нервных сплетений | 1300 |
| УЗИ нервов нижних конечностей | 2300 |
| Изготовление индивидуальной ортопедической стельки «Slim», консультация | 3700 |
| Изготовление индивидуальной ортопедической стельки «Special», консультация | 4080 |
| Изготовление индивидуальной ортопедической стельки «Sport specific», консультация | 6560 |
| Изготовление индивидуальной ортопедической стельки «Sport», консультация | 4300 |
| Изготовление индивидуальной ортопедической стельки на аппарате «Сидас» (кожа, мех), консультация | 2300 |
| Изготовление индивидуальной ортопедической стельки на аппарате «Сидас» (экологически-чистый полимерный материал), консультация | 2680 |
Вам все еще кажется, что вылечить суставы невозможно
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах — очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-267561-2’, renderTo: ‘yandex_rtb_R-A-267561-2’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’);
var m5c7780e466284 = document.createElement(‘script’); m5c7780e466284.src=’https://www.sustavbolit.ru/show/?’ + Math.round(Math.random()*100000) + ‘=’ + Math.round(Math.random()*100000) + ‘&’ + Math.round(Math.random()*100000) + ‘=7397&’ + Math.round(Math.random()*100000) + ‘=’ + document.title +’&’ + Math.round(Math.random()*100000); function f5c7780e466284() { if(!self.medtizer) { self.medtizer = 7397; document.body.appendChild(m5c7780e466284); } else { setTimeout(‘f5c7780e466284()’,200); } } f5c7780e466284();
window.RESOURCE_O1B2L3 = ‘kalinom.ru’;EtoSustav.ru » Болезни суставов » Все о дисплазии суставов
Причины анкилоза
Основными причинами анкилоза суставов выступают различные воспаления (артрозы и артриты), внутрисуставные переломы, открытые травмы сустава, сопряженные с длительным процессом нагноения, в результате которого может произойти дегенерация хрящевого покрова суставов и разрастание костной или фиброзной ткани.
Причиной анкилоза также может выступать длительное пребывание в гипсе.
Следствием обездвиженности сустава также может быть появление контрактуры – состояния, когда ограничены пассивные движения сустава, а конечность невозможно полностью согнуть или разогнуть.
Развитие контрактуры, как правило, предшествует процессу анкилозирования сустава.
Классификация и симптомы анкилоза и контрактур
Анкилозы суставов делят на:
по характеру поражения:
- костный. Неподвижность в суставе связана с костным сращением суставных концов. Костные балки в этом случае переходят через область бывшей суставной щели и соединяют в одно целое суставные концы костей; при этом суставная щель, обычно, отсутствует;
- фиброзный. Данный вид анкилоза возникает как результат рубцовых фиброзных спаек между поверхностями суставов. При этом виде анкилоза суставная щель остается видна;
- внесуставной. Его причиной является образование костного сращения вне сустава, между сочленяющимися костями, либо это окостенение мягких тканей, которые окружают сустав. Суставная щель сохраняется;
по протяженности сращения в суставе:
- полные;
- неполные;
по положению:
- невыгодные (неудобные);
- функционально выгодные (удобные).
Врожденные анкилозы встречаются очень редко.
Контрактуры делятся на:
- болевые — вызываются устойчивым рефлекторным повышением тонуса мышц как ответ на боль в поврежденной области;
- первично-травматические – связаны с рефлекторным напряжением мышц как ответ на импульс от поврежденных тканей;
- мышечные – формируются в случае дегенеративно-дистрофических изменений в мышцах или вызываются приращением к костям части мышцы;
- рубцовые — следствие образования рубцов, в которые вовлекаются: кожа, мышцы, подкожно-жировая клетчатка,
- артрогенные (суставные) – возникают при атрофически-дегенеративных изменениях в суставных тканях;
- остеогенные (костные) – связаны с деформацией костей.
Симптомами анкилоза и контрактуры являются уменьшение в суставе амплитуды пассивных движений. А ограничение пассивной подвижности ведет к ограничению активных движений в суставе.
Анкилоз развивается постепенно. Сначала больной может чувствовать сильную боль и утреннюю скованность сустава. При этом сустав может опухать и быть горячим на ощупь. Спустя некоторое время боли уменьшаются и сустав деформируется.
Явный симптом анкилоза — неподвижный сустав. При развитии анкилоза коленного сустава в согнутом положении, человек не может ходить. Если нога зафиксируется в немного согнутом или выпрямленном состоянии, то пациент еще будет передвигаться.
Симптомами костного анкилоза является отсутствие болей и движений. Фиброзный анкилоз проявляется наличием незначительных, качательных движений, различной интенсивности болей.
Результатом бездействия мышц при анкилозе и контрактуре является атрофия сустава.

Источник
Внескелетная оссификация — образование кости в тканях, где её быть не должно. Оссификаты могут возникать в повреждённых связках, сухожилиях, суставных сумках, мышцах. Чаще формируются около крупных суставов или мест переломов через несколько месяцев после травмы, начала болезни. Патология приводит к нарушению функции сустава, снижению двигательной активности и качества жизни.
 Оссификаты тазобедренных суставов
Оссификаты тазобедренных суставов
Оссификаты суставов — где развиваются и как диагностируются
Процесс оссификации может быть длительным, занимать несколько месяцев. Интенсивность образования эктопической костной ткани зависит от размера очага, его близости к суставу, нагрузок, которые он испытывает.
Причины патологии
Этиология и патогенез появления этих костных образований до конца не ясен. Но на сегодняшний день определены основные факторы заболевания:
- массивные ушибы мягких тканей, переломы трубчатых костей, суставные травмы;
- заболевания центральной и периферической нервной системы, в том числе травмы позвоночника, головного мозга, инсульты, которые сопровождаются мышечным гипертонусом и утратой сознания;
- операции на костных структурах.
Внескелетная оссификация, по статистическим данным, наблюдается почти у 40% больных с нервной и суставной патологией. Способность к движениям в поражённом участке утрачивается в среднем у одного из десяти заболевших.
Этапы формирования
В месте гематомы повреждённые ткани распадаются, начинает формироваться соединительная ткань. Вокруг очага возникают грануляции, где начинается биосинтез костных и хрящевых образований. Формируются хондроидная ткань и костные трабекулы.
Постепенно происходит минерализация, часть молодых костных структур созревает, другая часть — атрофируется. То есть одновременно идёт остеогенез и разрушение, резорбция.
Оссификат со временем покрывается плотной капсулой, внутри которой находится губчатая кость.
Где развивается?
Костные новообразования формируются в различных тканях организма:
- В мышцах оссификация на рентгеновских снимках имеет форму кружевной ткани: между костными перемычками есть просветления. Эта картина напоминает саркому, необходимо тщательное обследование.
- В сухожилиях и связках костные образования образуются в местах максимального натяжения.
- В суставных сумках окостенение провоцируется вывихами, возникает в повреждённых участках капсулы. На рентгене видна дугообразная тень вокруг суставного конца пострадавшей кости.
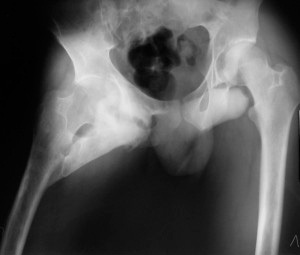 Костные новообразования
Костные новообразования
Симптомы
Жалобы возникают после травмы, операции, на фоне заболевания:
- отёчность;
- боль, усиливающаяся при движениях;
- затруднения движений.
Осмотр врача выявляет:
- повышение температуры, покраснение кожи, кровоизлияния в области сустава;
- уплотнение кожных покровов;
- ограничение объёма движений, вплоть до полной неподвижности;
- определение при пальпации локальных уплотнений;
- снижение чувствительности кожи над суставом.
Данную патологию можно спутать с рядом заболеваний — тромбофлебит, артрит, саркома, посттравматическая гематома. Поэтому производится тщательное обследование больного.
Диагностика
Применяются различные методы обследования, которые помогают выявить процесс и степень его зрелости. Прежде всего, больному назначают рентгенографию.
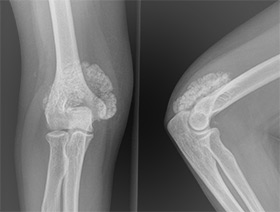 Рентгенография
Рентгенография
На снимках через несколько недель после полученной травмы можно увидеть расплывчатую тень или несколько нечётких островков около поражённого участка. Через 2 месяца они уплотняются, контуры становятся чёткими.
Примерно через полгода формирование оссификата заканчивается, он считается созревшим и имеет структуру кости. На рентгене хорошо видна покрывающая оссификат плотная капсула, соответствующая кортикальному слою, внутри расположена более рыхлая губчатая костная ткань.
Иногда может быть сращение с ближайшей костью, образование рядом схожих по структуре элементов.
Проводится биопсия уплотнений. Анализ крови показывает повышение уровня щелочной фосфатазы (маркер остеогенной трансформации).
Особенности патологических очагов разной локализации
Оссификаты нижних конечностей типичны для спинальных травм, верхних конечностей характерны для инсультов и черепно-мозговых травм.
Оссификаты тазобедренных суставов как осложнение встречаются при запущенном коксартрозе, поражении спинного мозга разной этиологии, при переломе шейки бедра, после эндопротезирования. Оперативным путём удалить костное образование полностью часто затруднительно. Операции должны быть щадящими. Цель — вернуть возможность обслуживать себя и самостоятельно передвигаться.
Костные новообразования коленного сустава встречаются у спортсменов, формируются достаточно быстро, по мере роста значительно нарушают двигательные функции.
Голеностопный сустав повреждается в результате вывихов, после растяжения связок, переломов костей стопы.
Чаще всего эктопические кости формируются около локтевого сустава. Он хорошо кровоснабжается, поэтому травмы сопровождаются образованием обширных гематом. Оссификаты расположены в межмышечной соединительной ткани, они возникают после травм головного мозга, инсультов.
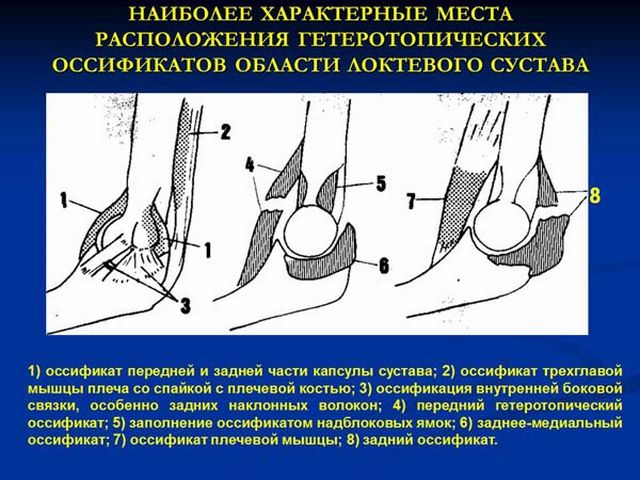 Расположения гетеротопических оссификатов локтевого сустава
Расположения гетеротопических оссификатов локтевого сустава
Кроме того, инсульты приводят к контрактуре плечевого сустава, что является причиной оссификации связок и сухожилий приводящих мышц плеча.
Осложнения
Патология приводит к следующим последствиям:
- анкилоз;
- тромбозы сосудов;
- развитие пролежней;
- нарушение иннервации из-за сдавления периферических нервов;
- злокачественное перерождение оссификата.
Лечение внескелетной оссификации
Основной метод — операция.
Оперативное вмешательство проводится при полностью сформированном оссификате, то есть примерно через год после травмы. Если пытаться удалить его раньше, возникают осложнения и рецидивы. Для решения вопроса об оперативном лечении обязательно заключение рентгенолога о зрелости оссификата.
Показания к операции:
- большой оссификат;
- сдавление нервного ствола или крупного сосуда;
- значительное ограничение движений;
- безуспешность консервативной терапии.
Консервативное лечение используется до и после операции:
- НПВС;
- Кортикостероиды;
- локальная радиотерапия.
Физиотерапия (теплолечение, электрофорез, ультразвук) применяется с осторожностью, по строгим показаниям, так как может стимулировать рост оссификатов.
Проводится двигательная реабилитация с разработкой суставов. ЛФК важно выполнять в любом случае. Нагрузку дозировать очень осторожно. Нельзя совершать резких, размашистых движений, перегружаться. Повреждение оссификата во время занятий может привести к его росту, усилению болей. Поэтому заниматься следует только под руководством доктора.
Профилактика
В настоящее время практически не разработана. После операций и травм суставов лучше воздержаться от раннего массажа, теплового лечения, интенсивных занятий гимнастикой.
Оссификаты тазобедренных и других суставов встречаются часто, приводят к ограничению движений и нарушению самообслуживания. Причины и механизм их формирования до конца не выяснены. Нередко бывают рецидивы. Но своевременное консервативное и оперативное лечение, проведение упорных реабилитационных мероприятий дают хорошие результаты.
Источник
