Одна нога короче после замены тазобедренного сустава
Разная длина нижних конечностей — частое и неприятное осложнение эндопротезирования тазобедренного сустава. Его выявляют у 16-27% пациентов.
Прооперированная нога чаще становится длиннее, чем короче. Это приводит к нарушению кинематики ТБС, перекосу таза, появлению хромоты, болей в спине и неврологической симптоматики. Из-за данных расстройств качество жизни пациента резко снижается. В некоторых случаях больным дают группу инвалидности.
Способы точной диагностики разницы в длине.
Почему после эндопротезирования тазобедренного сустава так часто случается разница в длине ног? Является ли это осложнение случайным невезением или результатом неправильного подбора импланта и некачественного выполнения операции?
Норма или патология?
Человеческое тело асимметрично – это факт. Нет ничего удивительного в том, что длина ног у здорового трудоспособного человека немного разная. Согласно мнению ортопедов, нормальное несоответствие до 0,5 см. По разным данным, его выявляют у 50-95% населения. Обладатели разных конечностей не замечают своего «дефекта» и живут полноценной жизнью.
Любопытно! Зарубежные ученые провели исследование и изучили ощущения людей при асимметрии нижних конечностей. Люди с разницей в длине ног в 5 мм не предъявляли субъективных жалоб. А вот уже при несоответствии в 10 мм около 97% испытуемых жаловались на функциональные расстройства ТБС.
Нет ничего удивительного, что перед эндопротезированием выявляют разницу в длине нижних конечностей. Врачи предлагают больным «выровнять» ноги в ходе операции.
Таблица 1. Степени несоответствия длины ног.
| Разница в длине, см | Возможные причины | Симптомы и последствия |
| < 1 | Индивидуальные особенности строения костей таза и нижних конечностей.Дегенеративные изменения в тазобедренном суставе на фоне деформирующего остеоартроза или хронических артритов. | Не вызывает никаких симптомов или функциональных расстройств. Отметим, что некоторые специалисты считают допустимым несоответствие в 1,5 см. |
| 1-2 | Тяжелое течение артроза, сопровождающееся развитием анкилозов.Функциональное удлинение нижней конечности после проведенного эндопротезирования в первые несколько месяцев после операции.Неправильный подбор или установка эндопротеза ТБС. | Сопровождается нарушением функционирования ТБС, которое компенсируется за счет рефлекторного напряжения мышц, перекоса таза и искривления позвоночника.При этом у человека нет неврологической симптоматики. |
| > 2 | Возникает из-за неудачно выполненной операции по замене тазобедренного сустава.Причиной может быть отсутствие полноценной реабилитации в восстановительном периоде. | Приводит к выраженной дисфункции тазобедренного сустава, искривлению позвоночника, неврологическим нарушениям. Люди с подобным несоответствием жалуются на хромоту и сильные боли в ноге. |
В первые месяцы после эндопротезирования пациенту может казаться, что прооперированная нога стала длиннее. Это случается тогда, когда до операции больная конечность была короче. Естественное, в первое время больному тяжело перестроиться, поскольку его мышцы и позвоночник уже «привыкли» к короткой ноге. При качественной реабилитации чувство несоответствия проходит уже через 2-3 месяца.
Факт! По литературным данным, после эндопротезирования ТБС у 12-22% больных появляется несоответствие в длине конечностей в 1 см и более. Это приводит к неудовлетворительным результатам операции и жалобам пациентов.
Суть проблемы
Во многих странах зарубежья разная длина ног и вызванная ею хромота — частая причина судебных исков против хирургов. У нас же такое несоответствие – вариант нормы. После неудачной операции люди молча мирятся с дефектом или исправляют его подкладками под пятку или каблуками для обуви.
Наиболее неприятным последствием разницы в длине ног — «падающая хромота», при которой человек резко опускает всю массу тела на более короткую конечность. Это ведет к нарушению ритма походки и развитию приспособительных изменений в осанке. Результат – перекос таза, искривление позвоночника, мышечное перенапряжение и хронические боли в нижней конечности.
Вывод! Разный размер ног после замены ТБС – это неприятное и опасное осложнение, которое нередко приводит к дискомфорту, снижению работоспособности и даже инвалидности.
Причины разницы в длине ног после операции
Несоответствие в длине нижних конечностей обычно является следствием неправильного подбора и установки эндопротеза. Причиной этого может быть плохое материально-техническое оснащение больницы, недостаточный опыт хирурга, имплантирование самого дешевого протеза и т.д.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Анатомо-физиологические особенности строения ТБС
Тазобедренные суставы у разных людей имеют различное строение. Отличаться могут линия наклона вертлужной впадины, шеечно-диафизарный угол (ШДУ), форма и ширина бедренного канала, особенности расположения шейки бедренной кости. У мужчин и женщин строение таза и тазобедренных суставов сильно отличается.
Выбор способа фиксации ножки эндопротеза зависит от формы канала бедренной кости. При установке импланта бесцементным путем клинически значимая разница в длине ног возникает в два раза чаще (у 56% пациентов). В случае цементной фиксации осложнение развивается у 23% прооперированных.
Установка неподходящего протеза
Причиной удлинения конечности после операции является имплантация эндопротезов с моноблочными бесцементными ножками без предварительного определения ШДУ и величины offset. В подобных условиях очень высока вероятность несоответствия параметров ножки протеза и проксимального отдела бедренной кости.
Чтобы достичь стабильности сустава, врачам в ходе операции приходится низводить бедро, что в итоге приводит к удлинению ноги.
При подборе протеза имеет значение не только offset и ШДУ ножки, но и ее форма, ширина, а также некоторые другие параметры. Чтобы эндопротезирование прошло успешно, имплант должен соответствовать проксимальному отделу бедренной кости. Добиться этого с моноблочными ножками тяжело.
Ошибки оперирующего хирурга
В некоторых случаях причиной разной длины ног является неопытность, халатность или невнимательность лечащего врача. Хирурги неправильно подбирают ножку эндопротеза, а в последующем приводит к низведению бедра в ходе операции.
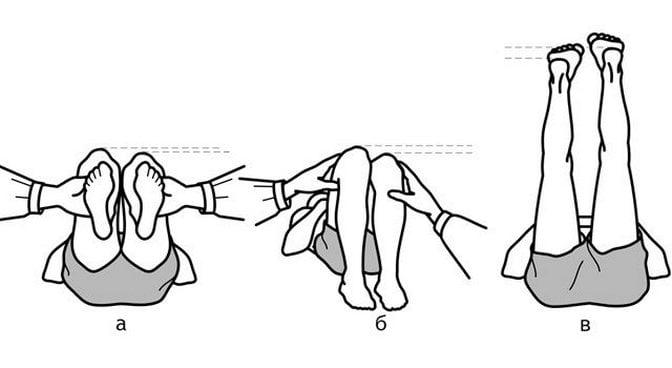
Несоответствие может возникать из-за отсутствия контроля за равенством ног во время хирургического вмешательства. При эндопротезировании врач должен проверять длину нижних конечностей по уровню коленных суставов, внутренних лодыжек и пяток.
Как избежать разницы в длине ног после операции
Чтобы застраховать себя от неудачных исходов операции обращайтесь в хорошую клинику на коммерческой основе.
Меры предосторожности:
- Дооперационное обследование и прогноз результатов эндопротезирования. Проведение электромиографии, анализ рентгенограмм, оценка биомеханической модели ТБС позволяет заранее спрогнозировать исход операции.
- Тщательный подбор импланта и способа его фиксации. Нужно учитывать гендерные и индивидуальные особенности строения тазобедренного сустава. Ошибки на этом этапе наиболее частые причины разности в длине ног после операции.
- Установка качественного протеза. Доказано, что лучшей является установка импортных эндопротезов с модульными шейками и ножками цементной фиксации. Большое значение имеет и подбор формы и размера бедренного компонента.
- Тщательный интраоперационный контроль. Если больному имплантируют протез с модульной шейкой, хирург должен правильно определить применяемый бедренный модуль. В ходе оперативного вмешательства он должен несколько раз проверить длину нижних конечностей.
- Реабилитация после операции. В реабилитационном периоде человек должен выполнять упражнения для укрепления мышц и восстановление функциональной активности ТБС.
Источник
Возможные последствия эндопротезирования тазобедренного сустава
Эндопротезирование тазобедренного сустава – это операция по замене поражённого сустава на эндопротез. Как и после любого другого оперативного вмешательства, могут возникать осложнения. Это объясняется индивидуальными особенностями организма, состоянием здоровья и сложностью операции.
Боли после эндопротезирования являются неизбежными. Это объясняется особенностями операции.
Коксартроз тазобедренного сустава 3 степени характеризуется запущенным протеканием заболевания: у больного наблюдается обширное поражение бедренной и тазовых костей. Человек не может нормально передвигаться и ходить без дополнительной опоры.
Коксартроз 3 степени тазобедренного сустава может развиться, если больной в течение длительного времени не будет предпринимать никаких терапевтических действий по отношению к купированию начальных стадий заболевания. Существенно повышают риск запускания коксартроза несвоевременное обращение к врачу и бесконтрольная практика самолечения.
Особенности болезни
При коксартрозе 3 степени, лечение без операции которого может назначить только врач у пациента наблюдаются поражения абсолютно всех структур сочленения (хрящи, костная ткань, мышечная ткань, кровеносные сосуды и т. п.).
Если не проводить лечение то, у пациента возникает высокая вероятность тяжелых нарушений, которые способны проявляться в следующем:
- некроз головки тазобедренного сочленения;
- постоянная хромота;
- выраженные болевые ощущения;
- атрофия мышц;
- развитие острого инфекционного и гнойного процесса в суставе.
Принцип развития: изначально у человека нарушается выработка внутрисуставной жидкости, которая отвечает за питание хрящевой ткани. Вследствие этого хрящи ссыхаются, трескаются и теряют свойства природного «амортизатора». С каждым днем суставная щель уменьшается, кости начинают просто тереться друг о друга.
Из-за постоянного воспаления поражаются нервные волокна, сосуды, связки и мышцы. Человек быстро теряет подвижность в суставе и начинает страдать от постоянных болей.
Вероятные причины
Наиболее частые причины коксартроза тазобедренного сустава 3 степени:
- Патологическое нарушение кровообращения в зоне больного сочленения. Происходят сбои в питании тканей сустава, что приводит к дефициту полезных веществ в хрящевых структурах.
- Перенесенные травмы сустава, которые спровоцировали повреждение хряща: переломы, вывих шейки бедра, а также тупой удар по суставу, повлекший микротравмы.
- Лишний вес человека. На тазобедренный сустав больного регулярно оказывается выраженная нагрузка, которая провоцирует воспаление, а в будущем – деформирование самого сочленения.
- Индивидуальная предрасположенность к данной патологии. При воздействии неблагоприятных факторов (плохое питание, вредные привычки) риск появления коксартроза возрастает в разы.
- Серьезные гормональные сбои в организме, вызывающие воспалительные процессы в тканях хрящей.
- Влияние уже имеющихся заболеваний организма (тяжелые формы инфекционных поражений, некроз бедра, сахарный диабет).
- Недостаточно активный образ жизни, при котором сустав не получает необходимой ему нагрузки.
- Чрезмерные нагрузки на сустав, которые испытывают спортсмены или грузчики.
- Артрит коленного или тазобедренного сустава.
Факторы, повышающие вероятность возникновения коксартроза:
- пожилой возраст человека;
- период климакса у женщин;
- серьезные эндокринные сбои в организме;
- плоскостопие;
- серьезные типы искривлений позвоночника;
- нарушение обмена веществ.
Коксартроз тазобедренного сустава 3 степени способен вызвать следующие симптомы:
- Появление хромоты при ходьбе.
- Атрофия пораженной ноги и ее похудание.
- Укорочение больной ноги.
- Скованность в суставе по утрам.
- Нарушение двигательных функций.
- Постоянная боль в зоне паха и бедра, которая сначала развивается при физических нагрузках, а со временем — даже в состоянии покоя.
При переходе болезни в третью степень развивается постоянный воспалительный процесс. Наблюдается уменьшение суставного пространства и суставной жидкости. Это провоцирует повреждение хрящей и трение костей одна о другую. Данный тип коксартроза развивается достаточно долго. Для перехода его в третью стадию должно потребоваться не менее шести месяцев.
Вследствие постоянных болей и нарушения походки человек начинает страдать от дискомфорта в позвоночнике. Передвигаться без трости или костылей ему очень трудно из-за боли и того, что одна нога становится короче другой.
Во время коксартроза боли пациента беспокоят все время. Анальгетики уже не помогают, поэтому врачам необходимо подбирать более сильнодействующие препараты.
Для установления точного диагноза доктор назначает следующие дифференциальные диагностические процедуры:
- МРТ больного сустава или КТ;
- УЗИ пораженного сочленения;
- общие клинические анализы крови и мочи;
- рентгенография.
По результатам исследований врач установит изменения, которые характерны для каждой отдельной стадии протекания коксартроза. Также доктору нужно собрать анамнез жизни пациента и его симптоматику.
При подозрении на развитие осложнений может быть назначено УЗИ брюшной полости, развернутые биохимические анализы крови и мочи. Лечащий врач может направить пациента для консультаций к терапевту, хирургу, невропатологу, остеопату.
Лечение подбирается для каждого пациента индивидуально, исходя из запущенности патологии, возраста человека, наличия осложнений и сопутствующих тяжелых заболеваний.
Лечение коксартроза без хирургического вмешательства ставит следующие цели:
- Купирование острого воспалительного процесса в пораженных тканях сустава.
- Нормализация обмена веществ в хрящевой ткани.
- Улучшение общей подвижности тазобедренного сочленения.
- Укрепление мышц больного сустава.
- Замедление процесса прогрессирования коксартроза.
- Нормализация уровня внутрисуставной жидкости.
- Избавление пациента от мучительных болевых ощущений.
Достичь максимального терапевтического эффекта поможет комплексный подход к терапии, включающий:
- проведение длительной медикаментозной терапии;
- физиотерапевтическое лечение;
- лечебную гимнастику;
- массаж;
- диетотерапию.
Источник
Виды протезов
Искусственный тазобедренный сустав прослужит в среднемлет, а его конструкция имеет порядка 60 вариаций. Для его изготовления используются безвредные и биологически совместимые с тканями организма материалы: металлические сплавы, керамика, густосетчатые полимеры. Они создают высокотвердые поверхности скольжения, характеризуются малым коэффициентом трения, чрезвычайно низким уровнем износа и процентом осложнений.
Широко применяется титановый сплав, имеющий высокую прочность и 100% остеосовместимость. На срок службы эндопротеза во многом влияет прочности его фиксации, которая зависит от качества окружающей костной ткани. В силу имеющегося у многих пожилых больных остеопороза кость теряет механическую прочность, и расшатывание протеза происходит намного раньше.
Строение протеза ТБС:
- чашка (суставное ложе), заменяющая вертлужную впадину;
- шар (головка сустава), заменяющий головку бедренной кости;
- стержень (ножка, штифт), с одной стороны которого находится шар, а другая вставляется в бедренную кость.
Поскольку все люди имеют разную комплекцию, рост и размер костей, то чашка и головка сустава подбираются индивидуально для каждого пациента. При выборе материала протеза учитывается возраст пациента. Для пожилых людей, ведущих пассивный образ жизни, суставное ложе изготавливают из пластика, а головку из металла. Такая комбинация позволяет увеличить срок службы эндопротеза.
Молодым пациентам, у которых в послеоперационный период нагрузка на суставы будет по-прежнему велика, устанавливают эндопротезы, в которых обе суставные поверхности (чашка и шар) изготавливают из керамики или металла. Такие протезы более жесткие, но смогут прослужить намного дольше.
Способы фиксации эндопротеза:
- бесцементная – закрепление частей эндопротеза происходит за счет врастания окружающей костной ткани в их поверхность. Этот способ фиксации выбирают для молодых пациентов;
- цементная — протез крепится с помощью биосовместимого костного цемента. Такую фиксацию используют для пожилых пациентов, у которых, в силу возрастных особенностей невозможно прорастание костной ткани;
- комбинированная – в этом случае чашка устанавливается бесцементным способом, а штифт при помощи цемента.
Причины развития тромбоза и тромбоэмболии
В послеоперационный период в прооперированной ноге может сформироваться тромб в области глубоких вен. Основная причина данной патологии — снижение подвижности нижних конечностей, что, в свою очередь, приводит к ослаблению нагрузки на мышцы и застою крови в глубоких сосудах. В результате из сгустка образуется тромб.
Для профилактики данной патологии назначают специальные препараты — антикоагулянты. Кроме того, врачи рекомендуют как можно быстрее начинать разрабатывать прооперированную нижнюю конечность. Если не выполнять назначения лечащего врача, то при отрыве сформировавшегося тромба развивается тромбоэмболия.
Это может произойти как в период проведения оперативного вмешательства, так и в процессе реабилитации. Как правило, в таком случае закупоривается легочная артерия. Осложнение развивается внезапно и не имеет симптоматических предвестников. Спровоцировать данную патологию послеоперационного периода может подъем после длительного постельного режима или акт дефекации.
Формирование гнойного процесса в том месте, где проводилось эндопротезирование тазобедренного сустава, считается одним из наиболее опасных осложнений. Оно чаще всего трудно поддается терапии, требует больших материальных затрат и, как правило, оканчивается повторным оперативным вмешательством. Симптоматически данная патология может проявляться следующим образом:
- область операционного рубца отекает и краснеет;
- послеоперационный шов плохо зарастает, а его края расходятся, образуя свищ;
- из послеоперационной раны начинает выделяться гнойное или серозное отделяемое;
- из раны появляется неприятный запах;
- пациент жалуется на боль в ноге, она может быть настолько сильной, что на прооперированную ногу невозможно опереться;
- сам эндопротез может потерять стабильность.
Данная инфекция развивается очень быстро и при несвоевременной или неадекватной терапии переходит в хроническую форму остеомиелита. Лечить подобное осложнение достаточно трудно. Чаще всего возникает необходимость в удалении поставленного протеза и длительном лечении инфекционного процесса. Только после полного выздоровления производится замена на новую конструкцию. Для профилактики данного осложнения в первые дни послеоперационной реабилитации пациенту назначается курс антибиотикотерапии.
Распространенные осложнения после эндопротезирования тазобедренного сустава
Эндопротезирование суставов является серьезной операцией, после которой у пациента могут возникать осложнения. С каждым годом медицинские технологии в Израиле развиваются и совершенствуются, а риски снижаются. Тем не менее, пациенты должны получать полную информацию о возможных осложнениях.
Во-первых, осложнения после эндопротезирования тазобедренного сустава могут быть общими. К числу таких патологий относятся аллергические реакции на анестезию или сердечные приступы. Современные хирургические технологии и препараты, применяемые в ортопедии, сводят подобные реакции к минимуму.
Во-вторых, тромбоэмболия. Чтобы избежать такого осложнения, лечащий врач подберет один из коагулянтов, например, фрагмин, клесан, варфарин. Антикоагулянт препятствует свертываемости крови. Многие полагают, что они делают ее более жидкой, но на самом деле они просто не дают образовываться тромбам.
Чем опасны тромбы? Такая серьезная операция, как замена тазобедренного сустава, обычно предполагает, что человек на некоторое время теряет подвижность. Значит, кровь начинает застаиваться, появляется дополнительный риск появления тромбов. Самые распространенные области формирования патологии – это голени.
К числу возможных осложнений относится инфицирование. Чтобы избежать осложнений подобного рода, пациентам после оперативного вмешательства назначаются антибиотики. Вероятность получить инфекционное осложнение после установки эндопротеза весьма небольшая. Чтобы избежать подобных проблем, перед установкой эндопротеза рекомендуется вылечить зубы и другие хронические заболевания.
Практически любой пациент, которому заменили бедренный сустав, может столкнуться с вывихом эндпротеза, поэтому в первые несколько недель после вмешательства необходимо проявлять особую осторожность. После вмешательства врач обязательно предупредит о необходимости избегать чрезмерного скручивания или сгибания прооперированного бедра.
Осложнений подобного рода проще избежать, чем заниматься их лечением. Снизить риск вывихов поможет ношение особой конструкции, которая называется «брейс». Это устройство необходимо для того, чтобы ограничить излишнюю амплитуду движений сустава. К сожалению нет 100% гарантии того, что вы не получите вывих.
Если вывих все-таки произошел, необходимо немедленно обратиться к специалисту-ортопеду (либо в клинику, где вам провели эндопротезирование, либо в пункт скорой медицинской помощи). Посредством несложного вмешательства врач поставит головку искусственного тазобедренного сустава на место.
При любом оперативном вмешательстве можно получить подобную травму, и установка эндопротеза тазобедренного сустава не является исключением. Характерным симптомом такого повреждения может стать онемение нижней конечности. В настоящее время риск подобных повреждений сводится к минимуму.
У пациентов, имеющих в анамнезе старые переломы шейки бедренной кости, которые не срослись надлежащим образом, нога со стороны патологии может укорачиваться. Выровнять ее можно оперативным путем, но это не всегда возможно. Дискомфорт устраняют с помощью набоек или подкладок в обувь.
Вопрос о том, бывают ли осложнения после эндопротезирования тазобедренного сустава, пациенты часто задают перед подобной операцией. Если тазобедренный сустав в результате различных причин не может функционировать, возникает необходимость его замены на искусственный. Эндопротезирование любого сустава, а особенно такого крупного, как тазобедренный, это достаточно сложная и серьезная операция.
Если речь идет обо всех возможных неблагоприятных последствиях данного оперативного вмешательства, то их можно разделить на несколько групп. Основанием для этого будет время развития данного осложнения.
- Осложнения, которые могут развиться в период проведения оперативного вмешательства. Чаще всего их появление зависит от общего состояния здоровья самого пациента. К ним относятся аллергические реакции различного рода на используемые препараты для наркоза или нарушение сердечной деятельности оперируемого больного. Достаточно редко может развиться тромбоэмболия и переломы костных структур, входящих в сустав.
- В раннем послеоперационном периоде могут развиться такие неблагоприятные последствия, как кровотечения или нагноения послеоперационных ран, а также анемии и вывихи тазобедренного сустава.
- Отдаленные осложнения. Они формируются уже после выписки из стационара, в период восстановления двигательной активности пациента. Чаще всего встречаются вывихи или расшатывание элементов, входящих в суставной протез.
Важно помнить, что строгое соблюдение рекомендаций лечащего врача, периодичности назначенных процедур и графика консультативных посещений существенно снижает риск развития практически всех послеоперационных осложнений.
Рассмотрим наиболее часто встречающиеся неблагоприятные последствия эндопротезирования и методики их профилактики.
- Тромбоэмболия. Это происходит, когда оторвавшийся тромб перекрывает кровеносный сосуд, что может привести к инсульту или инфаркту. Для ее профилактики в период реабилитации пациенту назначаются антикоагулянты и комплекс обязательных упражнений.
- Вывих головки протеза. Чтобы его избежать, необходимо в период восстановления функций ТБС придерживаться приведенных выше правил.
- Нагноение. Гнойная инфекция является редким, но серьезным осложнением при замене ТБС, которое может привести к ревизионному протезированию (замене протеза).
- Разная длина ног. После резекции ТБС может не совпадать длина ног, чаще всего эта проблема встречается у пациентов с коксартрозами. Компенсировать это состояние помогут специальные вкладыши для обуви.
- Боли в паху. Встречаются довольно часто, но их причиной, как правило, является поясничный остеохондроз.
- Уменьшение объема движений. Нередко у пожилых пациентов, даже после окончания реабилитационного периода, сохраняется ограниченный объем движений. Это связано с возрастной атрофией мышц и связочного аппарата.
- Противопоказаны естественные роды. Женщинам, которым имплантирован искусственный ТБС, как правило, рекомендуется кесарево сечение.
Операция по замене тазобедренного сустава пациентов на искусственный проводится уже более тридцати лет очень успешно. Особенно востребовано такое вмешательство после переломов бедра (шейки), повреждения опорно-двигательной системы, когда изнашивается чашка из-за возрастных изменений. Независимо от стоимости операции эндопротезирования тазобедренного сустава, осложнения встречаются нечасто.
Условно все причины последствий и сложностей постоперационнного периода после проведения такого протезирования делятся на несколько групп:
- вызванные не восприятием организмом имплантата;
- негативная реакция на чужеродное тело;
- аллергия на материал протеза или проведенную анестезию;
- занесение инфекции во время операции.
Осложнения после протезирования тазобедренного сустава негативно влияют не только на область бедра, но сказываются и на общем физическом, психологическом состоянии, физической активности и способности к ходьбе. Чтобы вернуть прежнее здоровье, необходимо пройти ряд реабилитационных мероприятий, которые назначаются исходя из развившихся патологий и проблем.
Общие осложнения
Развитие медицинской отрасли не стоит на месте, ежегодно происходит сотня открытий, которые способны изменить жизнь, подарить шанс многим пациентам. Но осложнения после хирургического вмешательства встречаются нередко. Во время эндопротезирования тазобедренных суставов кроме специфических сложностей могут возникать общие патологии:
- Аллергия на медицинские препараты, которые применялись до или во время оперативного вмешательства. К примеру, на анестезию.
- Ухудшение работы сердечной мышцы (операция – это всегда нагрузка на сердце), что может спровоцировать приступы и заболевания сердечно-сосудистой системы.
- Нарушение двигательной активности, что спровоцировано не восприятием организмом инородного тела или аллергия на материал имплантата (к примеру, керамику).
Нередко во время операции по эндопротезированию тазобедренного сустава случается такое осложнение, как инфицирование мягких тканей в месте разреза или самого имплантата. Чем опасно инфекционное поражение:
- Возникают сильные боли в области хирургического вмешательства и размещения эндопротеза.
- В месте разреза наблюдаются нагноение, отечность и изменение цвета кожных покровов.
- Критической может стать септическая нестабильность нового сустава, из-за чего развивается нарушение двигательной функции нижних конечностей.
- Образование свища с гнойными выделениями, что особенно часто наблюдается, если не начато своевременное лечение.
Чтобы осложнения после эндопротезирования тазобедренного сустава не свели на «нет» усилия во время операции, следует своевременно подобрать и начать лечение. Избавиться от инфекции поможет прием специальных антибиотиков и использование временных спейсеров (имплантатов). Процесс лечения будет долгим и очень трудным, но достигнутый результат порадует пациента.
Самым опасным осложнением, которое может развиться после установки искусственного сустава (эндопротеза), является тромбоэмболия легочной артерии. Образование тромбов часто спровоцировано обездвиженностью ноги, что приводит к нарушению кровообращения в нижних конечностях. Данное заболевание часто заканчивается летальным исходом, поэтому нужно проводить профилактические меры, к примеру, принимать антикоагулянты, которые прописывает врач на несколько послеоперационных недель.
Кровопотеря
Статистика осложнений в процентах
Операция по установке протеза ТБС является единственным методом, который «ставит» пациента на ноги, избавляет от изнурительных болей и ограниченной трудоспособности, позволяет вернуться к здоровой физической активности. Неприятные патологические ситуации, связанные с имплантацией, возникают нечасто, о чем должен быть проинформирован пациент. Согласно проводимым рандомизированным контролируемым исследованиям, получены следующие данные:
- вывих головки протеза развивается примерно в 1,9 % случаев;
- септический патогенез – в 1,37 %;
- тромбоэмболия – в 0,3 %;
- перипротезный перелом возникает в 0,2 % случаев.
Они развиваются не по вине хирурга, а самого пациента, который не продолжил реабилитацию или не придерживался особенного физического режима уже по окончании восстановления. Ухудшение состояния происходит уже дома, когда нет того внимательного контроля со стороны врачей, что был в клинике.
Ни один специалист-ортопед даже с богатым и безупречным опытом работы, не может на 100 % предугадать, как поведет себя конкретный организм после таких сложных манипуляций на костно-мышечной системе, и дать пациенту полнейшую гарантию, что все пройдет гладко и без эксцессов.
Источник
