Обызвествление менисков коленного сустава
Обызвествления полулунных хрящей — менисков в коленных суставах в рентгеновской практике встречаются редко. Различают два вида обызвествлений менисков — первичный и вторичный. Первичный вид представляется как бы самостоятельным заболеванием, развивающимся первично, и наблюдается преимущественно у людей пожилого возраста и обычно симметрично — в обоих суставах. Вторичный вид обычно наблюдается в связи с травмой (часто полученной во время игры в футбол) и является следствием непосредственного повреждения мениска.
Однако в большинстве случаев первичный вид обызвествления менисков не является самостоятельным процессом, развивающимся первично. Это — вторичный процесс, проявление давнего суставного страдания, как и видно из данных анамнеза. Клиническая картина этого вида обызвествления не характерна. Оно выражается болью в области суставов, припухлостью, иногда ограничением подвижности и водянкой. Суставная боль не постоянна, перемежающаяся, малой интенсивности. В некоторых случаях обызвествления менисков протекают бессимптомно и обнаруживаются случайно. Иногда они наблюдаются при артрозных изменениях в костях суставов.
При вторичном типе обызвествления менисков преобладают симптомы травматического характера — острые боли, припухлость, ограничение подвижности, последствия гемартроза.
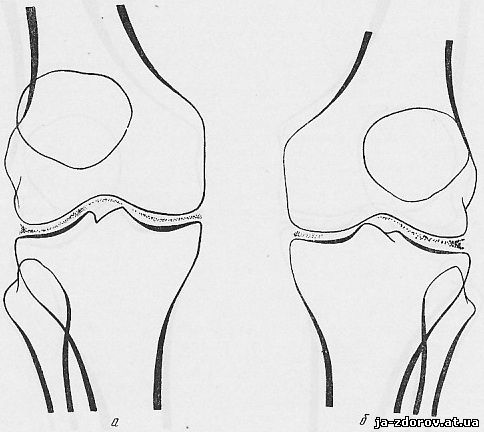
Обызвествления менисков при первичном типе представляются в виде точечных теней в суставной щели, соответственно положению менисков, по форме отражающих или весь мениск, или часть его в зависимости от распространения обызвествления в нем (рис. 58).

Рис. 58, а, б. Обызвествление полулунных хрящей менисков в обоих коленных суставах.
Больной К., 60 лет, жалуется на перемежающие боли в обоих коленных суставах, хруст при движениях. Боли незначительные. Видимых изменений в коленных суставах нет. Подвижность достаточная. В отроческие годы часто страдал заболеванием коленных суставов, которое трактовалось тогда как ревматизм. В дальнейшем заболевания суставов прошли и больной о них забыл, лишь иногда чувствовались незначительные боли в коленных суставах. В последние годы боли стали ощущаться все чаще.
Рентгенологическое исследование: в костях суставов изменений не обнаружено; суставные щели нормальной ширины; определяются обызвествления менисков в обоих коленных суставах.
Больной Г., 74 лет, жалуется на боли в коленных суставах. Видимых изменений не обнаружено. Подвижность не ограничена. Когда-то в молодости болел «ревматизмом»: ощущал боли в коленных суставах, которые не были столь тягостными и вскоре прошли.
Рентгенологическое исследование: в костях обоих коленных суставов маловыраженные инволютивные изменения; суставные щели нормальной ширины; определяются частичные обызвествления менисков в обоих суставах (рис. 59).
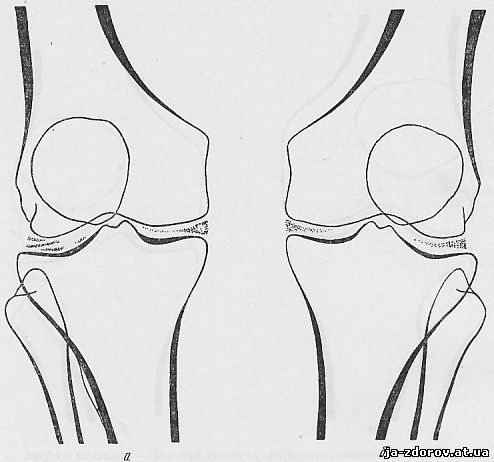
Рис. 59, а, б. Обызвествление полулунных хрящей — менисков в обоих коленных суставах.
При вторичном, травматическом типе обызвествления менисков наблюдается локальное отложение извести на месте повреждения хряща, представляющееся на рентгенограмме тенью палочковидной или О-образной формы (Д. Г. Рохлин).
При первичном типе обызвествления менисков имеются тени, параллельные краям суставных мыщелков, более интенсивные и широкие в периферических отделах хрящей. По направлению к центру тени обызвествлений теряются. При травматическом типе обызвествление представляется в форме очаговой тени, которую иногда можно принять за тень суставного тела — суставной мыши.
Обызвествления полулунных хрящей — менисков возникают вследствие дегенеративных изменений в них. Гистологические исследования Верварта показывают развитие фиброзной ткани и значительное уменьшение хрящевых клеток в обызвествленных полулунных хрящах. Наряду с обызвествлениями наблюдались и участки окостенений, образовавшиеся вследствие врастания сосудов с костеобразовательными элементами в обызвествленные массы хрящей. В суставной сумке также отмечались дегенеративные явления — атрофия синовиальных ворсин, развитие фиброзной ткани.
Обызвествление менисков наблюдается при костных процессах в субхондральном отделе кости, что объясняется нарушением питания хряща, возникновением в нем регрессивных изменений. Мы наблюдали выраженное обызвествление менисков при фиброзном остите — костной кисте в мета-эпифизе большеберцовой кости. Киста близко подходила к суставному хрящу, отделяясь от последнего узенькой полоской костной ткани.
Источник
мениски обызвествлены. пирофосфатная аптропатия. гонартроз 1 стадии.
————————————————————————————————————————————————————
+1. Картины, подобные представленной, всегда описывал как пирофосфатная артропатия (как правило, это имеет отношение к коленному суставу).После прочтения реферата, о пирофосфатной артропатии, пришел к выводу, что понятие хондрокальциноз, то же имеет право на существование ( это обозначено в посте №2 уважаемой Ola-la).Сталкиваясь в практической работе с коллегами-рентгенологами, сделал вывод о плохом знании данной патологии и даже некотором её игнорировании. Ссылка по теме:https://medarticle.moslek.ru/articles/31398.htm
Пирофосфатная артропатия (синоним болезнь отложения кристаллов пирофосфата кальция дигидрата) — заболевание, обусловленное образованием кристаллов пирофосфата кальция дигидрата и отложением их преимущественно в тканях суставов.
Этиология и патогенез. Нередко кристаллы пирофосфата кальция появляются в тканях суставов, а также в местах прикрепления сухожилий и связок к костям после 40—50 лет. Этот процесс закономерно нарастает по мере старения. По данным морфологического исследования тканей коленных суставов у умерших частота появления кристаллов пирофосфата кальция в возрасте около 80 лет составляет 18,5%. Причины образования этих кристаллов и механизм развития П. а, изучены недостаточно. Описана наследственная форма П. а., при которой предполагают нарушение активности ферментов, принимающих участие в метаболизме пирофосфата кальция, а также генетически обусловленные изменения структуры суставного хряща. П. а. нередко возникает у больных гиперпаратиреозом, гемохроматозом, гипомагнеземией, гипофосфатемией, гепатоцеребральной дистрофией (вторичная форма П. а.), при которых наблюдаются нарушения метаболизма кальция и (или) пирофосфата кальция либо создаются условия для кристаллизации пирофосфата кальция в соединительной, в частности хрящевой, ткани. Значительно чаще наблюдается идиопатическая форма П. а., при которой причины образования кристаллов пирофосфата кальция не ясны, а системные нарушения метаболизма кальция и пирофосфата кальция отсутствуют. Предполагается, что важное значение при идиопатической форме П. а. имеют предшествующее повреждение суставного хряща вследствие травм, некоторых болезней суставов, а также возрастные дистрофические изменения хрящевой ткани.
Хотя отложения кристаллов пирофосфата кальция в хрящевой ткани вызывают нарушения ее структуры и функции, эти изменения, как правило, не сопровождаются клиническими проявлениями. Даже в случае массивных отложений кристаллов, проявляющихся на рентгенограммах хондрокальцинозом суставов, клинические симптомы нередко отсутствуют. Для их появления необходимо проникновение кристаллов из хряща в полость сустава. Только в этих случаях возникает воспаление, что обусловлено поглощением кристаллов фагоцитирующими клетками синовиальной оболочки и внутрисуставной жидкости, этот процесс сопровождается выделением протеолитических ферментов и активизацией ряда других факторов воспаления.
Клиническая картина. В большинстве случаев П. а. развивается после 50 лет, одинаково часто у мужчин и женщин. В более молодом возрасте П. а. обычно имеет наследственный характер или служит проявлениемгиперпаратиреоза и других заболеваний и состояний. Симптоматика П. а. в целом не специфична и напоминает другие заболевания суставов. Поэтому при описании отдельных клинических вариантов П. а. принято использовать терминоэлемент «псевдо» (псевдоподагра, псевдоостеоартроз и т.д.). Однако основу П. а. составляет микрокристаллический артрит, которому свойственны приступообразность течения, выраженность симптомов воспаления в период приступа и склонность к их спонтанному разрешению. Эти признаки, в той или иной мере, присутствуют при всех клинических вариантах заболевания.
Первым из вариантов П. а. была описана псевдоподагра. Она характеризуется отчетливой приступообразностью возникновения артрита, напоминающего картину артрита при подагре; внезапным появлением болей и припухлости, чаще в каком-либо одном суставе. Более чем в половине случаев поражается коленный сустав, реже другие крупные и средние по размерам суставы. В период приступа может нарушаться общее состояние больного, повышаться температура тела. Атаки артрита могут быть столь же яркими, как и при подагре, но обычно их выраженность меньше, а длительность несколько больше (2—3 недели и более). Постепенно явления артрита полностью исчезают. Так же как при подагре, приступы псевдоподагры могут провоцироваться локальной травмой сустава, хирургической операцией, тяжелыми соматическими заболеваниями (инфарктом миокарда, инсультом и т.п.).
Примерно у половины больных П. а. клиническая картина заболевания напоминает остеоартроз. Этот вариант П. а. получил название «псевдоостеоартроз», он характеризуется одновременным поражением нескольких суставов, преимущественно коленных, тазобедренных, плечевых, локтевых, лучезапястных и пястно-фаланговых. Развиваются умеренные, но довольно стойкие боли. На фоне постоянных болевых ощущений периодически появляются кратковременные приступы псевдоподагры. Со временем могут возникать ограничения движений в суставах, небольшие сгибательные контрактуры. Сходство остеоартроза и псевдоостеоартроза обусловлено однотипностью изменений пораженных суставов, выявленных на рентгенограммах: сужение суставных щелей, склероз и кистевидные просветления в субхондральных отделах, остеофиты. Существенным рентгенологическим различием является обызвествление суставного хряща и внутрисуставных фиброзных дисков, обнаруживаемое при П. а. Имеются особенности и локализации патологического процесса. Для остеоартроза типично преимущественное поражение крупных суставов нижних конечностей (коленных и тазобедренных). При П. а. помимо этих суставов нередко и одномоментно изменения отмечаются также в средних и мелких суставах как нижних, так и верхних конечностей.
У небольшой части больных П. а. (приблизительно у 5%) картина заболевания напоминает ревматоидный артрит, этот вариант П. а. называют псевдоревматоидным артритом. Отмечается множественное поражение суставов: припухлость, боли, скованность, ограничение движений. Может быть повышена СОЭ. У больных прослеживается общая для П. а. черта: приступообразность течения болезни. Однако приступы артрита не столь выражены, как при псевдоподагре, и затягиваются на несколько месяцев.
Известны и другие клинические варианты П. а., например развитие выраженной деструкции какого-либо одного, чаще коленного, сустава, что напоминает поражение суставов при сирингомиелии, или преимущественное поражение позвоночника.
Диагноз. П. а. следует заподозрить прежде всего в случаях развития приступообразного артрита коленного или другого крупного сустава у лиц пожилого возраста. Диагноз П. а. считают достоверным, если у больного обнаруживают кристаллы пирофосфата кальция в синовиальной жидкости. Основное значение для идентификации этих кристаллов имеет поляризационная микроскопия, с помощью которой выявляют характерные их оптические свойства, в частности положительное двойное лучепреломление. Типичным признаком П. а. является суставной хондрокальциноз — обызвествление хрящевых внутрисуставных дисков и суставных хрящей. Чаще других обызвествляются хрящевые диски коленных суставов (мениски), лонного сочленения и лучезапястных суставов. Поэтому при подозрении на П. а. необходима рентгенография всех этих областей скелета. Обызвествление суставных хрящей обнаруживается на рентгенограммах реже и выглядит как второй контур сустава, несколько отстоящий от истинного контура, создающегося суставными концами костей. Хондрокальциноз, хотя и характерен, но непатогномоничен для П. а. Он может развиться при отложении в хрящевой ткани суставов других кальциевых кристаллов (гидроксиапатитных, оксалатных и др.). На рентгенограммах при П. а. нередко выявляются изменения, характерные для остеоартроза, в редких случаях — значительная деструкция суставов; может наблюдаться обызвествление мест прикрепления сухожилий и связок к костям. Для исключения вторичной природы пирофосфатной артропатии желательно исследование содержания кальция, магния, фосфора и активности щелочной фосфатазы в крови у больных.
Лечение. Специфическое лечение П. а. на разработано. Применяют нестероидные противовоспалительные средства (ортофен, индометацин и др.), назначая их в максимальных суточных дозах в случае развития острого приступа псевдоподагры и в несколько меньших дозах при других вариантах П. а. Эффективно также введение растворов кортикостероидов в полость пораженных суставов.
Прогноз для жизни благоприятный.
Профилактика не разработана.
Библиогр.: Бунчук Н.В. Болезнь отложения кристаллов пирофосфата кальция. Тер. арх., т. 57, № 2, с. 132, 1985, библиогр.; Насонова В.А. и Астапенко М.Г. Клиническая ревматология, М., 1989.
Источник
Официальной медицине неизвестно такое понятие, как «отложение солей» в суставах или тканях, однако в народе принято называть любое образование новых тканей, наросты, боль, хруст в суставах.
Все эти симптомы могут являться признаками совершенно разных заболеваний: кальциноза, подагры и других. И каждое из них имеет свои причины развития.
Основные причины Признаки и симптомы Методы диагностики Лечение отложения солей в суставах Профилактика
Основные причины ↑
Причины отложения солей в суставах разные, поэтому и методы лечения тоже должны отличаться.
Прежде чем начать лечение с применением народных методов для очищения суставов, нужно выяснить истинную причину нарушения их функций.
Болезни суставов, связанные с нарушением солевого обмена
Кальциноз
Кальциноз — это процесс выпадения из растворенного состояния солей кальция и их отложение в тканях и органах.
Различают метаболический кальциноз, проявляющийся как следствие местного нарушения обменных реакций в клетках тканей, и метастатический, связанный с высокой концентрацией солей кальция в крови — гиперкальцемии.
В первом случае соли кальция откладываются в мышцах, подкожно-жировой клетчатке и в коже, во втором — кальцинируются сосуды и внутренние органы.
В нормальных концентрациях все соли находятся в растворенном виде и участвуют в различных реакциях обмена.
Когда происходит перенасыщение, они начинают осаждаться в клетках органов или тканей, в сосудах, на зубах, образуя выросты различной формы и размеров.
Это могут быть небольшие, округлой или неправильной формы горошины и образования, размером с грецкий орех. Они на ощупь плотные, подвижные, их пальпация не сопровождается болевыми ощущениями. Кожа над этими узлами вытягивается и приобретает синюшный цвет, без признаков воспаления.
Поражаются чаще всего кисти рук, локти, ушные раковины, нижние конечности, ягодицы, спина, все крупные суставы.
Отложение солей в плечевом суставе приводит к возникновению боли и ограничению подвижности плеча. Боль усиливается приступами ночью и постоянно во время движения.

Фото: кальциноз на снимке
Спустя какое-то время образования становятся мягче, а из них выделяются белесые крупинки — «гуммы кальция», или известь. Именно по такому признаку легче всего поставить диагноз — кальциноз.
Причины данного заболевания кроются в нарушении работы паращитовидных желез, а могут быть связаны с различными заболеваниями костей, почек, щитовидной железы, онкозаболеваниями и гипервитаминозом D.
Подагра
Подагра — это заболевание, при котором действительно происходит отложение солей в тканях, в том числе и суставных.
Нарушение обмена уратов — солей мочевой кислоты, увеличение их концентрации в крови приводит к их осаждению и накоплению в почках и тканях суставов.
Различают первичную и вторичную подагру.
Фото: подагра суставов рук
В первом случае это заболевание связано с генетически неправильным строением ферментов, отвечающих за обмен уратов и мочевой кислоты в организме.
Во втором случае данная болезнь развивается на фоне определенных заболеваний. К ним относятся:
почечная недостаточность хронического характера; псориаз; повышенное содержание эритроцитов в крови в сочетании с врожденными пороками сердца; миелолейкозы; наследственные нарушения в строении гемглобина — гемоглобинопатии; последствие приема мочегонных препаратов, рибоксина и других лекарственных средств.
Кроме этого, подагра развивается у людей ведущих малоподвижный образ жизни, употребляющих в избытке мясную пищу и алкоголь.
В результате всех вышеперечисленных причин повышается концентрация мочевой кислоты в крови и микрокристаллы уратов осаждаются в полостях суставов. Со временем они провоцируют появление воспалительных процессов.
Поражение почек уратами является вторичным признаком подагры.
Проявляется болезнь внезапными, чаще ночными, приступами. Обычно появляется боль в области плюснефалангового сустава большого пальца стопы. В этом месте кожа краснеет, потом приобретает синюшный оттенок, температура сустава поднимается до 39º С.
Фото: тофус при подагре
Спустя несколько дней, воспалительный процесс останавливается, боль проходит, а через какое-то время все симптомы повторяются.
При легком течении болезни проявляется незначительная боль и легкое покраснение кожи в области сустава. Могут поражаться и другие суставы стоп, кистей, лучезапястные и локтевые.
Длительное течение заболевания приводит к возникновению полиартритов — поражению нескольких суставов одновременно, могут появляться желтые узелки — тофусы, содержащие ураты.
Место их локализации — локти, пальцы кистей, носовая перегородка, ушные раковины.
Другие причины
Причин поражения и отложения солей в суставах и тканях организма очень много:
неправильное питание; злоупотребление алкогольными напитками; курение; малоподвижный образ жизни; избыточный вес; генетические нарушения водно-солевого обмена; физиологические нарушения обмена веществ; различные заболевания почек; заболевания кровеносной системы; кожные заболевания; эндокринные нарушения; переохлаждения; травмы (часто отложение солей в суставах колен возникает после травмы и последующего за ней воспалительного процесса); ношение неудобной обуви, приводящее к микротравмам поверхности суставов.
Ищете эффективный препарат для снятия болей в суставах? Читайте статью про
вольтарен в уколах
Хотите узнать о подагре больше? Много полезной информации вы сможете найти здесь.
Признаки и симптомы ↑
Чтобы вовремя определить у себя нарушение работы суставов, необходимо подмечать и обращать внимание на проявление различных симптомов, которые могут указать на начало и развитие того или иного заболевания.
Коленный сустав
Главный симптом отложения солей в суставных тканях и начала их разрушения — это боль и характерный хруст при движении.
Эти признаки часто помогают определить отложение солей в коленном суставе, так как именно этот сустав испытывает наибольшую нагрузку.
Суставы пальцев
На хруст и ломоту в суставах пальцев рук и ног многие даже не обращают внимания, а это самый характерный симптом подагры.
Об отложении солей в суставах пальцев рук говорят щелчки при их сгибании и разгибании, а также приступы сильной ночной боли.
Плечевые и локтевые суставы
Процесс отложения в солей проявляется по-своему.
Боль может появиться внезапно даже в статичном положении и постепенно нарастает, возникает ощущение присутствия инородного тела.
В тазобедренном суставе
Характерным признаком являются:
неприятные щелчки; периодическое появление резких приступов боли, усиливающейся при движении, ходьбе по лестнице.
Больному может быть тяжело лежать на одном боку.
Височно-челюстные суставы
Хруст и щелчки во время движения нижней челюсти, сопровождаемого болевыми ощущениями, говорит о начале процесса отложения солей и повреждении суставной ткани в области височно-челюстного сустава.
Можно выделить и наиболее общие признаки:
Возникновение воспалительного процесса. Он характеризуется покраснением кожных покровов над пораженным суставом и местным повышением температуры. Повреждение нервных окончаний и мышц. Происходит при более глубоком поражении тканей и сопровождается чувством онемения в области сустава и большим ограничением в движении конечностей. Часто боль в суставах стопы и рук сопровождается онемением из-за зажатия нервных окончаний разросшимися наростами суставной ткани или солей. Появление болевых ощущений. При отсутствии адекватного лечения, боль возникает при интенсивных нагрузках, приобретает постоянный характер и тревожит даже в состоянии покоя. Заболевания суставов могут привести к последующей их деформации.
Методы диагностики ↑
Для диагностики отложения солей в суставах при наличии определенных симптомов применяют специальные методы обследования:
Рентгенография
С помощью рентгенографического исследования подагру можно определить только через 5–10 лет после начала заболевания.
Артроскопия
Исследование проводится с помощью артроскопа, который вводится в сустав через микроразрез.
Это позволяет увидеть процесс заболевания сустава изнутри.
Рис.: артроскопия
Таким способом можно найти, например, причину образования солей в локтевом суставе или коленном.
Компьютерная томография
Методом компьютерной томографии можно определить:
размеры различных суставов; качество их поверхностей; различные изменения и нарушения в строении; отеки; хрящевые разрастания и остеофиты.
Магнитно-резонансная томография
Магнитно-резонансная диагностика позволяет:
получить послойные изображения суставных тканей, костных структур; увидеть структуру мягких тканей, окружающих сустав; выявить различные патологии; исследовать болезненные изменения, физико-химические и физиологические процессы в этих тканях.
Термография используется в качестве вспомогательного метода диагностики. Она может показать:
термоассиметрию; гипо- или гипертермию суставов; изменения температурного градиента; определить термографический индекс.
Фото: снимок, полученный при термоскопии
Лабораторные исследования
Для диагностики и лечения болезней суставов, важное значение имеют различные лабораторные исследования:
содержание мочевой кислоты в суточной моче и сыворотке крови; скорость оседания эритроцитов крови (СОЭ); количество лейкоцитов в крови; плотность мочи; пробы Зимницкого; исследование синовиальной жидкости, взятой из коленного сустава при пункции; исследование подкожного тофуса и другие.
Болит шея? Возможно, это проявления остеохондроза. Узнайте, по каким признакам можно распознать заболевание из статьи про
остеохондроз шейного отдела
О самом точном методе диагностики шейного остеохондроза читайте здесь.
А узнать о симптомах и лечении грудного остеохондроза вы сможете из этой статьи.
Лечение отложения солей в суставах ↑
Когда пройдено обследование и установлен точный диагноз заболевания суставов, можно приниматься за их лечение, а это очень длительный и сложный процесс.
Для положительного результата необходимо:
соблюдение целого комплекса процедур; тщательное следование диете; правильное сочетание медикаментозного лечения данного заболевания с народными методами.
Рекомендуемая диета
Важно организовать правильное питание для предотвращения отложения солей и их выведения из организма:
больным показана растительно-молочная диета; из рациона исключаются острые, жирные, жареные блюда и наваристые мясные бульоны; в ограниченном количестве следует потреблять такие продукты, как шпинат, щавель, виноград, рыбу и мясо; регулярное употребление в пищу петрушки, укропа, арбузов, дыни, хурмы и слив способствует очищению организма от избыточного накопления солей.
Больной обязан также отказаться от курения и употребления крепких спиртных и слабоалкогольных напитков.
Видео: как приготовить блюдо, выводящее соли из организма?
Медикаментозное лечение
Неплохие результаты приносит комплексный подход в лечении отложения солей.
Применение нестероидных противовоспалительных препаратов в виде таблеток или мазей, гормональных и урикозурических средств, в сочетании с методами народной медицины увеличивают шансы на выздоровление и избавление от неприятных болевых симптомов.
Физическое воздействие
Необходимо заняться простыми и легкими видами спорта, плаваньем, пройти курс массажа для улучшения кровоснабжения тканей и скорейшего выведения солей из суставов. Можно также пройти курс иглоукалывания, лечебных ванн, физиопроцедур.
Народные методы
Народные способы лечения относятся к нетрадиционным методам терапии, но пользуются огромной популярностью.
Они не причиняют вреда здоровью и зачастую способствуют улучшению общего состояния организма.
Для очищения всех суставов от накопления солей и в качестве профилактики народная медицина рекомендует различные способы и рецепты с использованием всевозможных продуктов, отваров растений, фруктов и овощей. Среди них: яблоки, баклажаны, лук, чеснок, лимон, брусника, мед, рис, йод; отвары из крапивы, березы, ромашки, липы, сосны, ели, лаврового листа; ванночки из овсяной соломы, шалфея и многие другие.
Видео: упражнения и народные методы
Лечение отложения солей в суставах рекомендуется проводить двумя способами: приемом отваров и принятием ванн.
Такое внутреннее и наружное лечение порой гораздо эффективнее медикаментозного.
Наибольшей эффективностью обладают ванны с морской солью, водорослями и грязями, а также солевыводящими травами и растениями — к примеру, листьями топинамбура.
Так, для приготовления отвара измельчают 2 кг листьев растения, заливают водой и кипятят в течение 30 минут, затем выливают в ванну и разбавляют водой в соотношении 1:7. Принимать ванну необходимо в течение 15-20 минут, а после нее необходимо отдохнуть в теплой постели. Курс лечения — 20 дней.
Еще одно эффективное средство — рисовый отвар на воде без добавления соли, прием которого натощак способствует вытягиванию лишних солевых отложений.
Для его приготовления необходимо немного риса залить водой и поставить в холодильник, затем ежедневно утром одну столовую ложку замоченного риса отваривать 5 минут и съедать натощак за 3 часа до приема пищи и питья жидкости.
Отвар из лавровых листов также является не только способом избавления от лишних солевых отложений, но и полезным средством для очищения всего организма.
Видео: выведение солей с помощью лаврового листа
Профилактика ↑
Известно, что болезнь легче предупредить, чем вылечить.
А идеальными средствами профилактики любого заболевания всегда были и остаются активный и здоровый образ жизни и правильное питание.
Соблюдение таких простых мер способно уберечь многих от раннего проявления такого заболевания, как отложение солей в суставах, которое имеет различную природу и причины появления, и очень схожие методы предупреждения, профилактики и лечения.
Самые распространенные причины боли в суставах у взрослых больных это заболевания разрушающие хрящевую ткань ( остеоартроз, обызвествление), травмы мениска, разрывы или отрывы внутрисуставных связок ( разрывы передней крестообразной связки или боковой коленной связки), воспаление внутрисуставной мембраны (синовит), вывих коленной чашки и аномальные движения колена.
Остеоартроз коленного сустава возникает с возрастом вне зависимости от наличия других заболеваний, а также может возникнуть в результате различных ревматоидных заболеваний (ревматоидный артрит и др. ), разрушения суставного хряща в результате травмы (посттравматический артрит ) а также по различным причинам может возникнуть некроз клеток костной ткани (остеонекроз).
Признаки и симптомы Остеоартроза
Обычно возникает слабая, нарастающая со временем боль. Иногда могут возникать внезапные боли. В суставе могут образоваться затвердевание и отеки. Больные испытывают затруднения при сгибании и полном разгибании коленного сустава. Скованность в движениях сустава. Жалобы на боль и отеки особенно после длительного покоя.
Боль усиливается во время ходьбы, приседаний и поднимании по ступенькам. Боль в колене проявляется обессиливанием сустава и ноющей болью внутри сустава. Иногда на ряду с блокированием, можно почувствовать шум или поскребывание внутри сустава.
При обследовании сустава стоит обратить внимание на локализацию боли, и на диапазон движения. Желательно распечатать результаты радиологических исследований суставов обоих колен, этого достаточно для постановки диагноза.При надобности, для измерения количества разрушенного хряща и для получения информации о состоянии мениска и связок, врач может попросить снять МРТ колена
На ранних стадиях остеоартроза больным советуется немного изменить образ жизни, заниматься спортом, использовать трости которые помогут равномерно распределять тяжесть и сохранять равновесие.
В качестве медикаментозного лечения при острых болях, наличии синовита, а также в случаях если больной не желает хирургического вмешательства, временно, используются обезболивающие препараты(парацетамол и др.) не стероидные противовоспалительные лекарства (аспирин, ибупрофен, этодолак и др. ). Доказано, что при длительном, хроническом использовании эти лекарства могут вызывать заболевания печени, почек и желудка.
На ранних стадиях остеоартроза, в целях замедления разрушения хряща,по мимо медикаментозного лечения используют также различные пищевые добавки (глюкозамин и хондроитин).
Внутри суставные инъекции часто используют на средней стадии остеоартроза, при отсутствии острых болевых атак и частичном контроле боли. В нашей клинике проводят инъекции внутри коленной жидкости, гиалуронидазы, а также внутрисуставные инъекции плазмы больного,богатой тромбоцитами, которую получают центрифугированием его собственной крови. Внутрисуставные инъекции стероидов советуют на последних, тяжелых стадиях заболевания, в случае если , по той или иной причине больному нельзя провести операцию.
Альтернативные вспомогательные методы лечения
В качестве вспомогательного лечения в нашей клинике работают анестезиологи, специалисты по акупунктурному лечению, которое можно применить к больным а легкой и средней стадии болезни.
Варианты хирургического лечения
В качестве хирургического лечения , при обызвествлениях коленного сустава, могут использовать чистку хряща методом артроскопии, промывание суставной полости от портящей жидкости, моделирование костей бедра и голени если между ними есть какие либо нарушения, пересадка хряща,полное или частичное протезирование в зависимости от состояния. Метод хирургического лечения зависит от стадии развития болезни.
Артроскопическая чистка
У больных на ранней стадии затвердевания, проводят артроскопическую чистку внутренней части колена, особенно эффективно у больных с ощущениями механического задевания.
Остеотомия направленая на предотвращение смещения
Коленный сустав состоит из двух основных часте внутренней и внешней. Обызвествление обычно начинается с наиболее нагруженной, внутренней области. Со временем происходит разедание хряща, тем самым увеличивается нагрузка на внутреннюю область колена, что приводит к быстрому развитию болезни. У больных с ограниченным диапазоном движения со средней степенью тяжести болезни, возможна реконструкция кости и восстановление центра тяжести в центре колена. Таким образом уменьшаются жалобы больного, а прогрессирование болезни замедляется.
Хирургическое эндопротезирование
На запущенных стадиях обызвествления (остеоартрит), в случаях если жалобы больного невозможно устранить при помощи других методов лечения, то стоит задуматься о протезировании. Обычно это больные которые вынуждены постоянно принимать обезболивающие препараты, люди которым боли в суставе мешают жить комфортной жизнью, ходить и заниматься ежедневной активностью.
Больным у на относительно ранней стадии, у которых затронута только внутренняя часть колена, можно предложить частичный протез (уникондилярный протез). Таким образом жалобы больных устраняются минимальным хирургическим вмешательством, по сравнению с полной заменой сустава, жалобы больных разрешаются, а время полного протезирования откладывается на более дальний срок.
Операции по протезированию колена, позволяют очень рано начинать двигательное функционирование сустава, больной уже через один день может ходить с небольшим грузом, реабилитационный период проходит очень легко, в связи с чем больные и врачи предпочитают эти операции. В нашей клинике успешно проводятся операции по полному и частичному протезированию.
Источник
