Область проекции тазобедренного сустава

 17.02.2017
17.02.2017
Тазобедренный сустав
Тазобедренный сустав, articulatio coxae, образован вертлужной впадиной и головкой бедренной кости.
В вертлужной впадине различают ямку вертлужной впадины и полулунную поверхность.
Анатомия
Тазобедренный сустав, articulatio coxae, образован вертлужной впадиной и головкой бедренной кости. В вертлужной впадине различают ямку вертлужной впадины и полулунную поверхность. Полулунная поверхность заканчивается двумя рогами — передним и задним. Она отграничивает по периферии вертлужную впадину за исключением небольшого нижнего участка, где располагается вырезка вертлужной впадины. Полулунная поверхность выстлана гиалиновым хрящом. Ямка и вырезка вертлужной впадины шероховаты и отделены от сустава синовиальной перепонкой, под которой в ямке вертлужной впадины залегает жировая подушка.
Между задним и передним рогами полулунной поверхности над вырезкой перекинута поперечная связка вертлужной впадины. К костному краю вертлужной впадины и к поперечной связке прикрепляется вертлужная губа, labrum acetabulare, увеличивающая суставную поверхность.
Головка бедренной кости, caput femoris, шаровидной формы, покрыта гиалиновым хрящом за исключением ямки головки, fovea capitis femoris; к последней прикрепляется связка головки, lig. capitis femoris, начинающаяся от поперечной связки вертлужной впадины. Связка головки бедра покрыта синовиальной перепонкой.
Головка бедренной кости плавно переходит в шейку, collum femoris, которая с телом бедренной кости образует угол, равный у взрослого 120—130° (в среднем 127°). Указанный угол носит название шеечно-диафизарного.
Уменьшение его именуется варусной деформацией, а увеличение больше 130° — вальгусной деформацией.
Шейка бедренной кости наклонена также кпереди. Плоскость, проходящая через ось шейки и ось диафиза бедренной кости, называется плоскостью шеечно-диафизарного угла. Последняя вместе с шейкой повернута кпереди на угол 8—25° (в среднем 12е). Этот поворот кпереди получил название антеверсии шейки. У детей угол антеверсии шейки больше, чем у взрослых.
На границе шейки и тела бедренной кости по латеральнозадней поверхности находится большой вертел, trochanter major, а по медиально-задней — малый вертел, trochanter minor. У основания большого вертела по задней поверхности расположена вертельная ямка, fossa trochanter^. Спереди между вертелами находится межвертельная линия, linea intertrochanterica, а сзади — межвертельный гребень, crista intertrochanterica.
Суставная капсула начинается от костного края вертлужной впадины и поперечной связки и прикрепляется на бедренной кости значительно ниже суставной поверхности — спереди по межвертельной линии, а сзади по середине шейки. Таким образом, большая часть шейки находится в полости сустава и покрыта синовиальной перепонкой. Оба вертела, вертельная ямка и межвертельный гребень расположены вне полости сустава.
Суставная капсула укреплена многочисленными связками. Тазобедренный сустав является разновидностью суставов шаровидного типа — ореховидным суставом, articulatio cotylica.
Укладки
Укладки тазобедренного сустава производятся в двух взаимно перпендикулярных проекциях: прямой задней и боковой. Для изучения изменений мягких тканей сустава, трофических нарушений, ширины суставной щели необходима (особенно у детей) сравнительная, то есть симметричная, рентгенография обоих суставов на одной пленке. Снимки выполняются с применением отсеивающей решетки и с обязательной защитой гонад.
Прямая задняя проекция. Укладку при выполнении рентгенограммы тазобедренного сустава в прямой задней проекции производят в двух вариантах: для одного и для обоих суставов.
I вариант для одного сустава — больной лежит на спине. Нижние конечности вытянуты вдоль стола.
Шейка бедренной кости, как указывалось выше, повернута кпереди в среднем на угол 12°, и, чтобы получить неискаженное изображение, необходимо установить ее в положении, параллельном рентгенографическому столу и пленке. Для этой цели производят ротацию исследуемой конечности кнутри на угол 10—12°.
Исследуемый тазобедренный сустав располагается в центре кассеты, которая ориентирована продольно и лежит в плоскости стола. Центральный пучок лучей направляют перпендикулярно к кассете на проекцию тазобедренного сустава. Ориентирами для нахождения проекции тазобедренного сустава на кожу служат лобковый бугорок и верхняя передняя подвздошная ость. Расстояние между ними делят на три части. На 1—2 см ниже точки, лежащей на границе наружной и средней трети указанного расстояния, проецируется щель тазобедренного сустава.
II вариант для обоих суставов производится также, как и при обзорной рентгенографии таза, только обе нижние конечности ротированы симметрично кнутри на угол 10—12°.
Боковая проекция. Укладку при выполнении рентгенограммы тазобедренного сустава в боковой проекции производят в двух вариантах: с отведением и без отведения бедра. / вариант — с отведением бедра. При выполнении рентгенограммы с отведением бедра больной лежит на спине. Исследуемая конечность сгибается в коленном и тазобедренном суставе и максимально отводится. Кассета ориентирована продольно и находится в плоскости стола. Центральный пучок лучей направляют на середину расстояния между лобковым бугорком и верхней передней подвздошной остью перпендикулярно к кассете.
II вариант — без отведения бедра. Больной лежит на спине. Здоровая конечность сгибается в коленном и тазобедренном суставах и поднимается кверху на подставку. Исследуемая конечность вытянута, а стопа перпендикулярна к плоскости стола. Кассету устанавливают на длинное ребро У наружной поверхности бедра так,чтобы плоскость кассеты располагалась параллельно шейке бедренной кости, что достигается плотным прижатием центра кассеты к большому вертелу. Верхний край кассеты упирается в подвздошный гребень.
Трубка — в вертикальном положении, Центральный пучок лучей направляют на шейку бедренной кости со стороны противоположной конечности перпендикулярно к кассете. Данная укладка применяется в случаях, когда невозможно отведение бедра.
Рентгеноанатомический анализ
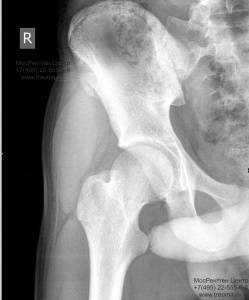
Прямая задняя проекция. На рентгенограмме тазобедренного сустава в прямой задней проекции (рис.153,а) определяются вертлужная впадина, проксимальный отдел бедренной кости и рентгеновская суставная щель тазобедренного сустава.
Правильность укладки подтверждают отсутствие в краеобразующем отделе ямки головки и проекционного наслоения большого вертела на шейку бедренной кости, а также выступание по медиальному контуру шейки верхушки малого вертела.
В вертлужной впадине отчетливо дифференцируются полулунная суставная поверхность (4), ямка вертлужной впадины (18а) и два края — передний (29) и задний (30). Полулунная поверхность (4) представлена интенсивным, четким вогнутым контуром, образованным на этом участке нижней поверхностью тела подвздошной кости. Латеральной край полулунной поверхности (4) имеет вид выступа. Медиально и книзу полулунная поверхность (4) переходит в ямку вертлужной впадины (18а), представленную латеральным контуром «фигуры слезы», которая, как уже указывалось, образована передним отделом тела седалищной кости.
Рис. 153. Рентгенограмма тазобедренного сустава в прямой задней проекции (а) и в прямой задней проекции с ротацией бедра кнаружи (б).
3 — полулунная поверхность вертлужной впадины; 6 — верхняя передняя подвздошная кость; 7 — полулунная вырезка подвздошной кости; 8 — нижняя передняя подвздошная кость; 18 — «фигура слезы»; 18а — ямка вертлужной впадины; 18б — стенка малого таза; 19— «фигура полумесяца»; 22 — седалищный бугор; 29 — передний край вертлужной впадины; 30 — задний край вертлужной впадины; 31 — головка бедренной кости;
Переход суставной поверхности в ямку вертлужной впадины может быть плавным или уступообразным.
При изображении проходящих здесь питательных каналов контур на границе полулунной поверхности и ямки прерывается, что не следует трактовать как деструктивные изменения. Края вертлужной впадины на рентенограмме в прямой задней проекции видны раздельно или проекционно совпавшими, что зависит от индивидуальных особенностей и положения больного. Обычно края вертлужной впадины видны раздельно.
Контур переднего края вертлужной впадины (29) направлен косо сверху вниз от латерального края полулунной суставной поверхности и идет к нижнему контуру верхней ветви лобковой кости, что проекционно совпадает с нижним полюсом «фигуры слезы». Контур заднего края вертлужной впадины (30) более пологий и располагается латеральнее переднего, начинаясь так же, как и передний контур, от латерального края полулунной поверхности и заканчиваясь у «фигуры полумесяца» (19), которая обусловлена дном седалищно-суставной
борозды.
Головка бедренной кости (31) имеет округлую форму, четкие контуры, плавно переходящие в латеральный (32) и медиальный (33) контуры шейки. Структура ее равномерная, мелкоячеистая. В местах перехода головки в шейку в латеральном и медиальном отделах прослеживаются физиологические просветления, которые не следует трактовать как очаги деструкции. На головку проецируются передний и задний края вертлужной впадины, в связи с чем интенсивность ее в медиальном отделе большая, чем в латеральном, где нет проекционных наслоений.
Шейка бедренной кости хорошо прослеживается на всем протяжении, контуры ее четкие. Корковое вещество по медиальной поверхности шейки значительно толще, чем по латеральной, что обусловлено своеобразием распределения нагрузки. Структура шейки неоднородная, в ней выявляется веерообразное расположение костных балок, идущих по силовым линиям к медиальному и латеральному контурам шейки, ограничивающее срединно в нижнем отделе шейки участок треугольной формы с более разреженной структурой.
Ниже шейки определяются вертелы. Большой вертел (35) располагается по латеральной поверхности шейки, имеет крупнопетлистую структуру и окаймлен четким волнистым контуром. У основания большого вертела видно просветление треугольной формы, образованное межвертельной ямкой (36). По медиальному контуру ниже шейки определяется верхушка малого вертела (57), имеющего равномерную мелкоячеистую структуру. Между вертелами прослеживается интенсивная волнистая линия, обусловленная межвертельным гребнем (38).
Ниже вертелов видны контуры латеральной (39) и медиальной (40) поверхностей диафиза бедренной кости.
Корковое вещество по медиальной поверхности бедренной кости несколько толще, чем по латеральной.
На рентгенограмме тазобедренного сустава в прямой задней проекции с ротацией стопы кнаружи (рис. 153б) на медиальный контур головки бедренной кости выводится ее ямка (41), которая нередко представлена неровной интенсивной дугообразной линией. При незнании этой анатомической особенности она может быть расценена как очаг деструкции. Шейка бедренной кости в этой укладке проекционно укорочена, что значительно затрудняет анализ ее структуры и выявление травматических повреждений. Большой вертел при этом частично проецируется на шейку.
Малый вертел выводится полностью в краеобразующий отдел, что позволяет изучать его в оптимальных условиях.
Рентгеновская суставная щель (42) тазобедренного сустава имеет вид горизонтально ориентированной дугообразной полосы просветления, окаймленной интенсивным контуром полулунной поверхности тела подвздошной кости и тонким четким контуром верхнего полюса головки бедренной кости. Высота рентгеновской суставной щели постепенно увеличивается в латеральном направлении; широкое просветление, расположенное между медиальным контуром головки и латеральным контуром «фигуры слезы», не является отображением суставной щели, так как суставная поверхность вертлужной впадины не распространяется на ее ямку. Правильность соотношений в тазобедренном суставе определяется на рентгенограмме в прямой задней проекции:по линии Шентона, перпендикуляру, опущенному от латерального края полулунной поверхности вертлужной впадины.
1. Линия Шентона обозначена штриховой линией на рис. 153а, в норме дугообразна и плавно соединяет верхний контур запирательного отверстия с медиальной поверхностью шейки бедренной кости.
Наличие уступа на линии Шентона свидетельствует о смещении бедренной кости кверху или книзу.
Перпендикуляр (обозначен штрих-пунктирной линией), опущенный от латерального края полулунной поверхности, в норме у взрослых отсекает небольшой наружный сегмент головки бедренной кости.
Этот ориентир используется для определения смещения кнутри. У детей вся головка располагается кнутри от указанного перпендикуляра. В детском возрасте можно использовать данный ориентир для определения смещения головки бедренной кости кнаружи.
Фигура полумесяца, обусловленная седалищно-суставной бороздой, проекционно наслаивается у взрослых на медиально-нижний квадрант головки бедренной кости, а у детей — на медиальный отдел шейки. Если фигура полумесяца не наслаивается на медиальные отделы головки или шейки бедренной кости, это является признаком подвывиха или вывиха бедра кнаружи.
Для суждения о правильности соотношений в тазобедренных суставах у детей до появления точки окостенения головки пользуются линией Андреева. Она проводится на обзорной рентгенограмме таза в прямой задней проекции следующим образом: соединяют нижнюю заднюю подвздошную ость со срединой горизонтальной части игрекообразного хряща противоположной стороны и продолжают ее несколько дальше кнаружи, при этом проксимальный конец бедренной кости должен располагаться непосредственно под линией. При подвывихе или вывихе бедренная кость пересекается этой линией.
О состоянии мягких тканей в области тазобедренного сустава можно судить по сравнительным рентгенограммам суставов,произведенным одномоментно на одной пленке. При этом сопоставляются объем мягких тканей, симметричность расположения и четкость контуров межмышечных прослоек по медиальной и латеральной поверхности бедра на уровне головки и шейки бедренной кости, по медиальной поверхности таза, а также учитывается одинаковая интенсивность тени мягких тканей в области запирательных отверстий.
Боковая проекция. I вариант. На рентгенограмме тазобедренного сустава в боковой проекции с отведением бедра(рис. 155) прослеживаются почти те же рентгеноанатомические детали вертлужной впадины, что и на рентгенограмме тазобедренного сустава в прямой задней проекции.
Бедренная кость определяется в боковой проекции, краеобразующие контуры ее представлены передней (43) и задней (44) поверхностями. Головка бедренной кости имеет шаровидную форму (31). Большой вертел (35) в виде прямоугольника суммируется с шейкой, что служит критерием правильности укладки, а малый вертел (37), наслаиваясь на шейку и большой вертел, дифференцируется неотчетливо. При недостаточной ротации бедра малый вертел выходит в краеобразующий отдел по задней поверхности бедренной кости.
Рис 155. Рентгенограмма тазобедренного сустава в боковой проекции с отведением бедра.
4-полулунная поверхность вертлужной впадины, 31-головка бедренной кости;35-большой вертел;42-рентгеновская суставная щель
Бедренная кость определяется в боковой проекции, краеобразующие контуры ее представлены передней (43) и задней (44)поверхностями. Головка бедренной кости имеет шаровидную форму (31). Большой вертел (35) в виде прямоугольника суммируется с шейкой, что служит критерием правильности укладки, а малый вертел (37), наслаиваясь на шейку и большой вертел, дифференцируется неотчетливо. При недостаточной ротации бедра малый вертел выходит в краеобразующий отдел по задней поверхности бедренной кости.
Рис. 156. Рентгенограмма тазобедренного сустава в боковой проекции.
4—полулунная поверхность вертлужной впадины; 17 — нижняя ветвь лобковой кости; 22 —
седалищный бугор; 31 — головка бедренной кости. 35— большой вертел; 42—рентгеновская суставная щель тазобедренного сустава; 43 — передняя поверхность диафиза бедренной кости; 44— задняя поверхность диафиза бедренной кости.
Передний контур последней ровный, задний — волнистый, что обусловлено шероховатой линией, которую не следует принимать за периостит. II вариант. На рентгенограмме тазобедренного сустава в боковой проекции без отведения бедра (рис. 156) головка (31) и шейка бедренной кости проекционно удлинены. Правильность укладки проверяется таким образом: головка расположена внертлужной впадине (4), имеющей форму полуовала, между лобковым сращением (17) и седалищным бугром (22). Рентгеновская суставная щель (42) имеет вид равномерной дугообразной полосы просветления и отчетливо не дифференцируется. Большой вертел (35) наслаивается на шейку бедренной кости, проекционно перекрывая малый вертел. Дистальнее вертелов прослеживаются контуры передней (43) и задней (44) поверхностей диафиза бедренной кости.
Структура костей, образующих тазобедренный сустав, в данной проекции неотчетлива, так как рентгенограмма производится без решетки.
Теги: тазобедренный сустав
234567
Начало активности (дата): 17.02.2017 21:01:00
234567
Кем создан (ID): 645
234567
Ключевые слова:
тазобедренный сустав, вертлужная впадина, связка головки, большой вертел
12354567899
Источник
Том 05/N 8/2003 Остеоартроз тазобедренного сустава: течение, лечение и профилактика
В.А.Насонова, Л.И.Алексеева, Е.Л.Насонов
ГУ Институт ревматологии (дир. – член-корр. РАМН проф. Е.Л. Насонов) РАМН, Москва
Как известно, клинические классификации подразделяют остеоартроз на преимущественно локальный и генерализованный, что отвечает практическим задачам организации обоснованных принципов диагностики, лечения и профилактики. Аналогичная тенденция обозначена в МКБ-10, в которой остеоартроз тазобедренного сустава (ОАТС) выделен отдельным шрифтом (М16) в рамках блока «Артрозы».
По сравнению с другими локализациями остеоартроза ОАТС – наименее частая патология. Например, заболеваемость клинически очевидным ОАТС в Северо-Западном регионе США составила 88 на 100 000 человек в год, а остеоартроз коленного сустава встречался там же почти в 3 раза чаще (S.Oliveria и соавт., 1995), но необходимость в хирургическом лечении (эндопротезирование) превалировала именно при ОАТС.
Распространенность ОАТС менее тесно связана с возрастом, что более характерно для других локализаций остеоартроза, хотя тенденция к увеличению заболеваемости после 70 лет сохраняется. Что касается половых различий, то мужчины преобладают в частоте ОАТС в возрастной группе до 50 лет с односторонним поражением, а женщины – после 70 лет и, как правило, с двусторонним коксартрозом.
Среди предрасполагающих факторов явно превалирует врожденная дислокация бедра, дисплазия вертлужной впадины, небольшие травмы, физические перегрузки, включая некоторые профессиональные риски, например, у фермеров, бегунов на длинные дистанции, теннисистов (K.Brandt, 2000), связанные с локальными перегрузками.
В то же время обращается также внимание на значение в развитии болезни, особенно у женщин, таких «пожилых» особенностей, как снижение мышечной массы, суставной проприоцепции, что предрасполагает к постоянным механическим стрессам тканей тазобедренного сустава.
Влияние ожирения на развитие и прогрессирование ОАТС не столь однозначно, как при остеоартрозе коленного сустава, при котором избыточная масса тела – фактор прямой перегрузки суставных тканей. Тем не менее, поскольку у женщин с ОАТС нередко отмечается ожирение, обсуждается значение последнего как метаболически активного компонента. В этой связи обращается внимание на нередкое сочетание ОАТС с диабетом, гипертензией, гиперурикемией. Однако у мужчин с верхнебоковой (superolateral) анатомической моделью (субтипом, о чем дальше) ожирение может быть очевидным фактором риска.
Самый большой клинический симптом ОАТС – боль при ходьбе, которая может локализоваться в ягодице, паху, по передней поверхности бедра, иррадиировать в коленный сустав или поясничную область, но может быть и строго ограниченной областью сустава. При любых обстоятельствах боль при ОАТС связана с движением. Если в начале болезни боль носит характер периодической, возникая при выраженном или длительном перенатяжениях, то по мере прогрессирования приобретает постоянный характер, не исчезая уже и в покое, или требуется больше времени отдыха для ее исчезновения, уменьшения. Ночные боли, как правило, являются показателем продвинутой патологии в суставе и чаще всего связаны с развитием синовита, который может быть подтвержден ультразвуковым исследованием.
Как и при других локализациях остеоартроза, боль при ОАТС связана со многими причинами, среди которых локальные факторы имеют огромное значение – это нарушение биомеханики суставов (растяжение капсулы, патология внутрисуставных структур, нестабильность), миалгии, оссалгии.
Второй большой симптом ОАТС – скованность, которая появляется после любого неактивного состояния, но она обычно непродолжительна в начале болезни и постепенно нарастает во времени, приводя к затруднениям при сгибании – больным становится трудно обуться, надеть носки, чулки, поправить стельки в обуви. Мужчины испытывают затруднения при сексуальной активности.
При обследовании больного необходимо обратить внимание на связь с ходьбой, попросив его с разной скоростью походить по кабинету, а также ограниченную подвижность в суставе при пассивном движении, особенно это касается нарушения объема внутренней ротации, которое является критерием диагноза.
Распределение ОАТС (цит. по P. Dieppe, K. Lim, 1999).
ОА может максимально поражать верхнюю, нижнюю зоны, заднюю часть или другие сегменты тазобедренного сустава. При вовлечении верхней зоны имеется тенденция развития подвывихов головки бедра в верхнебоковом направлении, что характерно для обычного течения. Вовлечение всего сустава (концентрический ОА) наблюдается относительно редко.
Верхнебоковой (~60%; М>Ж)
Медиальная зона (~25%; Ж>М)
Концентрический (~15%; Ж>М)
Рис.1
Рис.2
Рис 3.



Индекс тяжести ОАТС (M.Leqnesne и соавт., 1987)
Боль и дискомфорт
Балл
Ночная боль
- только при движении или в определенном положении
1
- даже без движений
2
Утренняя скованность или боль после вставания с постели
- менее 15 мин
1
- 15 мин и более
2
Усиление боли после стояния в течение 30 мин
1
Боль возникает при ходьбе
- только после прохождения определенной дистанции
1
- с самого начала и затем усиливается
2
Боль в положении сидя в течение 2 ч, не вставая
1
Максимальная дистанция при ходьбе без боли
- более 1 км, но с ограничением
1
- около 1 км
2
- от 500 до 900 м
3
- от 300 до 500 м
4
- от 100 до 300 м
5
- менее 100 м
6
- с одной палочкой или костылем
+1
- с двумя палочками или костылями
+2
Активность на протяжении дня
- можете ли вы, наклонившись вниз, надеть носки
0–2
- можете ли вы поднять предмет с пола
0–2
- можете ли вы подняться на один пролет лестницы
0–2
- можете ли вы сесть в машину
0–2
Градация ответов: просто – слабая, с трудом – 1, невозможно – 2
Тяжесть ОАТС (баллы):
1–4 – слабая
5–7 – средняя
8–10 – выраженная
11–12 – значительно выраженная более 12 – резко выраженная
При пальпации отмечается болезненность вокруг самого сустава и в паху, но может быть и в области большого вертела при бурсите последнего, что подчеркивает неоднозначность болевого синдрома при ОАТС.
По мере прогрессирования болезни очевидной становится нарастающее укорочение пораженной конечности, нередко в связи с возникающими латеральными подвывихами головки бедра при верхнебоковой модели у мужчин до 60 лет. Последние в сочетании с нарастающей околосуставной мышечной атрофией способствуют развитию «анталгической (коксалгической)» походки, при которой, как правило, обнаруживается положительный симптом Тренделенбурга, т.е. снижение уровня тазовой кости на стороне пораженного сустава. Хромота при ходьбе является дополнительным источником обеспокоенности больных и развития депрессии, усиливающей болевой синдром.
Анатомические модели развития ОАТС
В последние годы выделяется по крайней мере 3 субтипа, или анатомические модели, развития ОАТС, на которые еще в 1976 г. впервые обратили внимание L.Solomon и соавт. (см. рисунок). Верхнебоковая (superоlateral) модель наиболее частая (до 60% всех случаев ОАТС), при ней максимальная зона поражения локализуется по верхнему полюсу головки бедра, ближе к латеральному краю вертлужной впадины. Реже встречается (~25%) медиальная локализация, основной полюс поражения при которой – нижняя часть головки бедра и соответственно медиальный край вертлужной впадины. При этих анатомических субтипах обычно наблюдаются очаговая локализация фибрилляции хряща и сужение щели при рентгенологическом исследовании. Достаточно редко (~15%) наблюдается концентрический тип ОАТС, при котором поражается вся головка бедра и соответственно развивается более обширная зона фибриллярных изменений суставного хряща (G.Meachim и соавт., 1980). Кроме того, биомеханические исследования показали, что при верхнебоковом субтипе ОАТС неблагоприятное значение имеют общие двигательные нагрузки и особенно нагрузки с форсированным отведением ноги. В то же время нуждаются в дальнейшем исследовании особенности биомеханики движения тазобедренного сустава в области головки бедра и вертлужной впадины при различных анатомических изменениях.
Клинически важно, что анатомические и патологические подтипы ОАТС различаются скоростью прогрессирования. Для концентрического типа характерно более доброкачественное течение, чем для других (J.Ledinghan и соавт., 1993), в то время как при верхнебоковом и медиальном типах развиваются подвывихи в латеральную и медиальную стороны соответственно, а также остеонекрозы, а при медиальном типе нередка и протрузия вертлужной впадины.
Исход в остеонекрозы при ОАТС, являющиеся наиболее частым показанием для эндопротезирования тазобедренного сустава, характерен для быстро прогрессирующего течения, причины которого не всегда очевидны, как и случаи спонтанного улучшения (в 5% при концентрическом варианте). Однако при ОАТС может возникнуть проблема последующего поражения коленных суставов, по-видимому, в связи с перегрузкой этих суставов. При этом остеоартроз коленного сустава может развиваться как на стороне поражения ОАТС (так называемый ипсилатеральный), так и возможно вовлечение в патологический процесс коленного сустава противоположной ноги с развитием так называемой артропатии длинной ноги (по сути здоровой) в связи с ее перегрузкой. Поэтому неслучайно рекомендуется держать палочку на здоровой стороне, чтобы уравновесить возникающую перегрузку.
И наконец, врач всегда должен помнить о весьма частом развитии при ОАТС бурситов в области большого вертела, которые могут осложнять болевой синдром, быть причиной ночных болей, невозможности спать на боку.
Классификационные критерии ОАТС
При распознавании ОАТС полезны классификационные критерии Американского ревматологического колледжа (R.Altman и соавт., 1991), в соответствии с которыми диагностическое значение имеют следующие признаки.
I. Клинические
1. Боль в тазобедренном суставе
2. а) внутренняя ротация менее 15°, б) СОЭ < 45 мм/ч или сгибание в тазобедренном суставе менее 115° или альтернативно
3. а) внутренняя ротация менее 15°, б) боль при внутренней ротации, в) утренняя скованность менее 60 мин, г) возраст старше 50 лет
II. Клинические и рентгенологические
1. Боль в тазобедренном суставе
2. СОЭ менее 20 мм/ч
3. Рентгенологически – остеофиты (головка бедренной кости или вертлужная впадина)
4. Рентгенологически – сужение суставной щели (верхнелатерально и/или медиально)
Как видно из представленных критериев, при ОАТС имеют значение и клинические, и рентгенологические признаки, при этом клинические направлены на раннее распознавание болезни, а клинико-рентгенологические – на ее подтверждение и большую достоверность диагноза и, по возможности, на выделение субтипа, что по сути уже заложено в п. 4 – сужение суставной щели, что характерно для верхнебокового и медиального субтипов.
Наряду со своевременностью правильной диагностики ОАТС для клинициста большое значение имеет объективная оценка тяжести болезни (по сути подвижности сустава), позволяющая достаточно обоснованно назначать лечение. Для оценки индекса тяжести ОАТС, коррелирующего со степенью функциональных нарушений со стороны тазобедренного сустава, могут быть использованы критерии Лекена (см. таблицу).
Как видно из таблицы, собранные в ней вопросы и ответы объективно помогают врачу оценить тяжесть состояния больного и тяжесть поражения тазобедренных суставов, определяющих двигательную активность независимо от причины, вызвавшей ее нарушение. Однако при оценке индекса тяжести необходимо учитывать психологические факторы, влияющие на объективность оценки. Например, сопоставление субъективной оценки тяжести патологического процесса показало, что были более склонны к утяжелению и инвалидизации женщины с остеоартрозом, чем мужчины, люди материально обеспеченные – чем мужчины работающие, разведенные – чем семейные (K.Brandt, 2000). Не менее интересно обсуждение вопросов, почему и когда люди, случайно узнающие о рентгенологических признаках остеоартроза, считают целесообразным обратиться к врачу. И хотя нет точного ответа, но возможно значение доступного уровня социальной защиты и мнительности (N.Hadler, 1998), что представляет интерес для врача и его работы с пациентом.
Инструментальные методы диагностики ОАТС
Среди инструментальных методов диагностики ОАТС наряду с общепринятыми рентгенологическими методами определенное значение приобретает магнитно-резонансная томография (МРТ), позволяющая получить информацию обо всех структурах сустава, в том числе на ранних этапах развития болезни. Это касается визуализации хряща, определения ранних стадий его дегенерации и, что особенно важно при ОАТС, уточнения состояния сухожильно-связочного аппарата, имеющего большое значение для поддержания статической и динамической стабильности сустава. Этот метод помогает уточнить целостность связок, патологию сухожилий (бурситов, тенденитов), состояние околосуставной мускулатуры, начинающихся остеонекрозов (В.Н.Коваленко, О.П.Борткевич, 2003).
Ультразвуковое исследование тазобедренного сустава при коксартрозе имеет определенное значение для выявления выпота в суставе и оценки диагностической значимости состояния околосуставных мягких тканей.
В.Н.Коваленко и О.П.Борткевич (2003) провели ультразвуковое исследование (УЗИ) у 54 больных ОАТС, сопоставив их со стадиями рентгенологического исследования. Установлена достаточно важная информативность УЗИ для выявления изменений суставного хряща и синовиальной мембраны, выпота в суставе, а также изменений околосуставных мягких тканей.
Следовательно, для распознавания ОАТС в настоящее время применяются различные вспомогательные методики, включая рентгенологические, томографические и ультразвуковые, которые, безусловно, расширяют диагностические возможности врача, помогают выявлять ранние неблагоприятные признаки течения болезни, в частности остеонекрозы, а также, что отнюдь не маловажно, сопутствующую патологию мягких тканей, нередко осложняющую субъективное состояние больного.
Источник
