Неврит малоберцового нерва после протезирования тазобедренного сустава
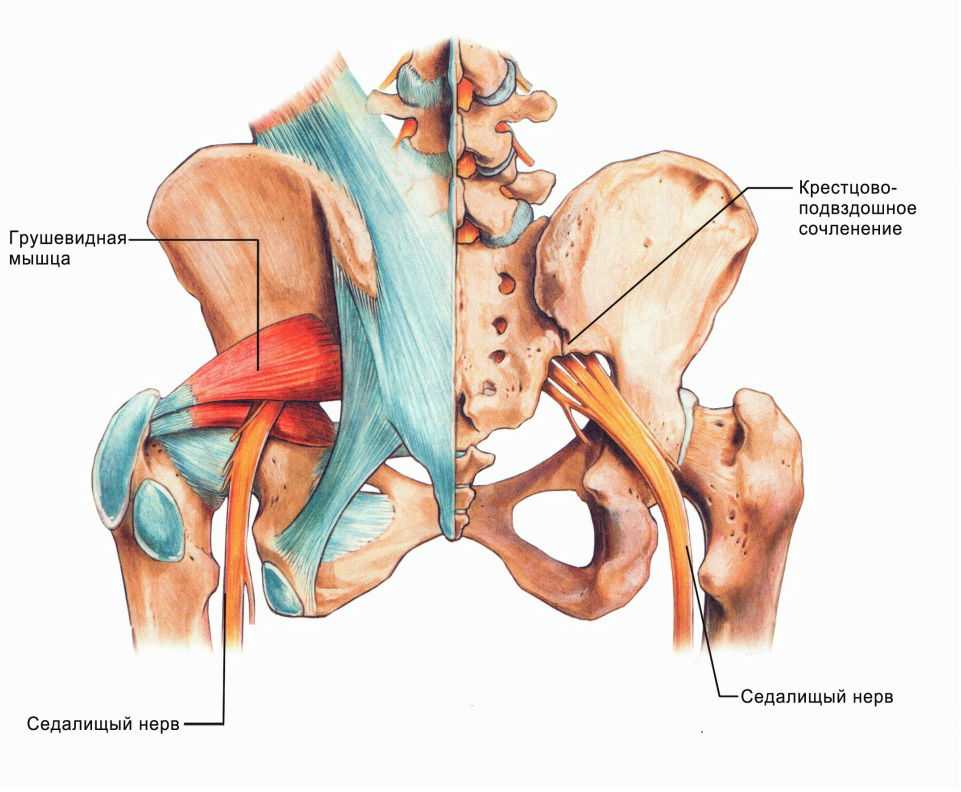
Повреждение седалищного нерва возникает у 0,3-0,5% пациентов, которые перенесли операции на тазобедренном суставе. Обычно данное осложнение развивается после эндопротезирования ТБС или остеосинтеза. Практически у всех больных врачи выявляют нейропатию седалищного нерва по малоберцовому типу.
Неврологические расстройства – это сравнительно редкие осложнения операций на тазобедренном суставе. Они возникают гораздо реже, чем послеоперационные гематомы, некроз краев раны и парапротезные инфекции.
Причины повреждения седалищного нерва
Патология возникает вследствие неточностей при подборе эндопротеза, интраоперационных ошибок хирургов или в результате осложнений, допущенных медицинскими работниками на этапе послеоперационной курации пациентов. Отметим, что появление неприятных симптомов обычно не связано с истинным повреждением нервного ствола.
В зависимости от механизма развития выделяют два вида нейропатии седалищного нерва:
- Ишемическая. Возникает из-за сдавления нервного ствола отечными тканями, травмированными в ходе операции. Данное осложнение особенно часто развивается у лиц со слаборазвитой подкожно-жировой клетчаткой и мышцами.
- Тракционная. В ходе эндопротезирования хирург обязательно выполняет тракцию(вытяжение) бедра при пробном и окончательном вправлении головки в суставную впадину. При чрезмерных усилиях врача данная манипуляция вызывает повреждение нервного ствола.
Появление у пациента неврологических нарушений непосредственно после хирургического вмешательства обычно указывает на острую тракционную невропатию. Если симптомы проявляются на вторые-третьи сутки – значит у больного развилась отсроченная ишемическая нейропатия, обусловленная компрессией и кислородным голоданием нерва.
Симптомы и методы диагностики
Выраженность клинической картины заболевания напрямую зависит от уровня и объема повреждения седалищного нерва. В большинстве случаев пациентов беспокоят нарушения чувствительности передне-боковой поверхности голени и тыльной поверхности стопы. Иногда в этой зоне появляется жгучая боль. Также у человека нарушается походка, что существенно затрудняет послеоперационную реабилитацию.
Особенности ходьбы больного:
- провисание стопы при подъеме ноги;
- невозможность стать на пятку;
- потребность высоко поднимать ногу при ходьбе.
Походку человека с повреждением малоберцового нерва называют «лошадиной» или «петушиной». Ее появление после эндопротезирования ТБС – настоящая катастрофа. Поскольку больной не способен нормально передвигаться, функции прооперированной конечности восстанавливаются медленно и с большим трудом.
Пациенты с неврологическими расстройствами после эндопротезирования требуют тщательного обследования. Их обязательно осматривает невропатолог. Для исключения скрытых переломов и инородных тел больным проводят рентгенографию.
Подтвердить диагноз «нейропатия» можно только с помощью электронейромиографии (ЭНМГ). Суть исследования заключается в определении электрической активности мышц и скорости проведения электрического сигнала по нервам. ЭНМГ позволяет не только оценить функциональное состояние седалищного нерва, но и определить уровень его повреждения.
Основные принципы лечения нейропатии
Для борьбы с патологией врачи используют обезболивающие, спазмолитические, антигипоксические средства, мембранопротекторы, антиоксиданты, биостимуляторы, антиагреганты. Лекарства данных групп купируют неприятные симптомы, облегчают самочувствие пациента и способствуют восстановлению нервных волокон.
Препараты, которые назначают при появлении первых признаков нейропатии:
- Трамадол. Относится к группе сильных опиоидных анальгетиков. Препарат оказывает мощное обезболивающее действие, что очень актуально в послеоперационном периоде.
- Актовегин. Лекарство стимулирует обменные процессы в тканях, ликвидирует последствия ишемии, запускает регенерацию.
- Мидокалм. Относится к миорелаксантам с центральным механизмом действия. Снимает мышечные спазмы, тем самым облегчая состояние пациента.
- Нейромультивит. Содержит комплекс витаминов группы В. Эти вещества положительно влияют на нервную ткань, а в больших дозах оказывают еще и обезболивающий эффект.
- Мильгамма. Помимо витаминов В1, В6 и В12 содержит еще и Лидокаин. Благодаря этому препарат быстро и эффективно купирует боль в прооперированной ноге.
Вместе с медикаментозной терапией больным назначают массаж нижних конечностей. Сеансы стимулируют метаболизм, улучшают крово- и лимфоток в мягких тканях. Благодаря этому нервные волокна восстанавливаются гораздо быстрее. В борьбе с нейропатией очень эффективна и гипербарическая оксигенация (ГБО). Суть процедуры заключается в глубоком насыщении тканей кислородом. Это облегчает боль, препятствует гибели нервных клеток и стимулирует рост новых кровеносных сосудов.
Высокую эффективность в лечении послеоперационных повреждений седалищного нерва показала электронейромиостимуляция. Во время процедур врачи искусственным путем вызывают сокращение мышц нижней конечности. Это помогает восстановить функции мышечной и нервной ткани. Для проведения электронейромиостимуляции в разных больницах и клиниках используют различные аппараты.
Любопытно! Не так давно российские ученые разработали и запатентовали уникальный метод нейростимуляции. Его суть заключается в имплантации 2-3 временных электродов (эпидурального, эпиневрального, в месте проекции малоберцового нерва). С их помощью электростимуляцию проводят два раза в сутки на протяжении 14 дней.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Профилактика неврологических осложнений
Чтобы избежать повреждения седалищного нерва врачам нужно очень внимательно подходить к предоперационному проектированию имплантации. Если возникнет необходимость, им следует решить вопрос о замене рашпиля ножки протеза на меньший размер. В последующем это позволит избежать лишних тракций в ходе операции.
Во время выполнения эндопротезирования хирург должен выбирать наиболее щадящую технику, предусматривающую минимальное травмирование околопротезных тканей. Для этого в начале тракции он должен определить, какие усилия понадобятся ему для вправления. Если они значительные, то хирургу не стоит усиливать тракцию. В этом случае ему нужно поменять пробную головку эндопротеза на головку с меньшей величиной «offset». В качестве альтернативы можно рассмотреть вариант мобилизации проксимального отдела бедра.
Источник
Доброго времни суток!Прошу вашей помощи в нашей ситуации. Маме (60 лет) сделали операцию по эндопротезированию тавзобедренного сустава. После операции она не чувствует верхнуюю часть ноги, то есть она может вытягивать носок а сгибать ногу совсем не может. Врачи капают ей системы с лекарством для нервов, и выписали нейрометдин. После опеарции прошло четыре дня, она не может самостоятельно ни сесть ни лечь потому что своершенно не управляет прооперированной ногой. С моей помощью может встать на костыли, но совершенно не может двигать прооперированной ногой вперед, может только двигать ее назад.Скажите пожалуйста, насколько я понимаю это нейропатия нерва. Насколько это серьезно и какие действия надо предпринимать чтобы улучшить ситуацию. Мама пока находится в больнице но кроме капельниц и таблеток пока ничего не назначают.Врач говорит что это осложнение по причине того что ногу вытянули на 1 см и нерв истончился, может ли это произошло по причине механического повреждения?Очень прошу вашего совета что можно предпринять?
Cherebillo
11.07.2010, 10:38
…что можно предпринять?Сделать ЭНМГ и выявить уровень повреждения нерва и его характер.
Спасибо за ответ. Скажите а если показано это исследование почему оперировавший хирург или невролог который осматривал после операции его не назначают? я могу настаивать на этом осбледовании? и еще вопрос как срочно его надо сделать?
Если данное обследование есть в больнице, то обычно назначают. Делать можно через 7-10 дней после появления проблемы.
Добрый день! Маму выпсали из больницы, назначений по нейропатии не сделали.
Чувчтвительность к верхней части ноги вернулась. Но сейчас очень беспокоит нога, очень сильная боль, описывается как будто нога затекла и колит постоянно при любом касании. плюс еще она отекла в ступне. Мы ей купили специальный держатель стопы. Скажите как долго надо находится в нем? Она долго не может говорит что очень болит нога и может от этого отекает? и как можно снят эти колики постоянные? и вообще это осложления по части нейропатии? к какому специалисту идти?
Для начала, обратитесь к неврологу по м/ж. Электронейромиографию Вы можете пойти и сделать платно в диагностическом центре.
Добрый день! Уважаемые врачи, прошу ваших советов. Мы сделали ЭНМГ (результаты прилагаю). После обслежования сказали что имеется невропатия малоберцового нерва на уровне коленного сегмента и бедренного нерва. А при выписке указана невропатия седалищного нерва.
Из назначений:
траумель С
Флексен
нейромидин
мовалис в/м 3 дня, потом 10 дней в таблетках
Мильгамма в/м 5 дней потом нейромультивит 1,5 месяца
и невролог натаивает на как можно быстром физиолечении постоянном массажи, ЭМС, магнитолазеротерапия, электрофорез. и говорит чем позже начнете тем хуже.
и еще сказал что за рубежом на основании такого ЭНМГ вас бы уже отправили на операцию к нейрохирургу.
Скажиет пожалуйста, означает ли это что все усилия по реабилитации не имеют смысла и эта функция не восстановится.
Или имет смысл проконсультироваться с еще одним неврологом (если честно этот доктор не внушил мне доверия)
Спасибо за помощь
Доброго времени суток.
Так никто мне и не ответил.
Вызывали мы еще одного невродлога, она нам назначила берлитион в капельницах, но не смогли найти того, кто бы делал это дома, вот хотела уточнить можно ли его применять в капсулах?
Можно принимать в таблетках.
после приема берлитиона в таблетках, у мамы на второй день появилась тошнота и головокружение, плюс к этому моча стала с красным оттенком она перестала его принимать.
врач сказал что моча могла поменять цвет на фоне приема этого препарата.
может ли такое быть? или стоит беспокоится о состоянии других органов?
У моей мамы похожая ситуация. Операция была в Новосибирске (ФГУ НИИТО) два года назад. С осложнениями (глубокий некроз мягких тканей, повреждение бедренной вены, острая венозная недостаточность, глубокая инфекция, клиника тяжелой анемии). Находилась в реанимации. Сейчас хронический болевой синдром, улучшений нет. В качестве обезболивающего принимает трамадол.
Сейчас пробуем получить первую группу инвалидности. Нам назначили вторую с рекомендацией к легкому ручному труду в спец созданных условиях. Однако, боли возникают спонтанно в течении дня (не смотря на прием лекарств). Диагноз — нейропатия седалищного и бедренного нерва. Трудно представить, какие спец условия труда способны предотвратить боль.
Уважаемые врачи. Подскажите, пожалуйста, какие нужно пройти анализы, чтобы предоставить экспертной комиссии МСЭ письменные объективные доказательства спонтанных болей в нашем случае?
kappa, если нужна какая-либо информация — обращайтесь. Я не смог написать вам в личку. Попробуйте вы.
С уважением.
Не смогла найти куда надо писать в личку, если вам нре сложно давайте спишемся по эл. почте: helptoyou собака mail точка ru
И еще напишите пожалуйста, как ваша мама сейчас ходит? При помощи костылей? трости?
Добрый день!
Прошло уже 2 месяца после операции….улучшений к сожалению никаких нет…
Мама уже 4 недели лежит в больнице на реабилитации, там ей делают все что можно и физио лечение, иглоукалывание… и т.д.
Ей сделали еще одно ЭНМГ более качественное — в итоге повреждение бедренного и малого берцового нервов.
сегодня был большой обход и по словам мамы, врачи разводят руками не могут понять что еще можно сделать….говорят да видно что мышцы атрофированы…
В итоге получилось что операция только ухудшила все + общий уровень жизни((( потому что мама теперь ничего не может сама сделать.
Уважаемые врачи скажите, пожалуйста, что нам делать дальше? как адаптироваться к текущим результатам?
Может ли в принципе быть еще улучшение — или это все?
Источник
Симптоматика
Характерные симптомы после операции – слабость, сонливость, обусловленные действием наркоза. Когда его влияние отступает, остается болезненность: нормальная реакция организма на внедрение инородного предмета.
Тяжелая симптоматика после манипуляций хирурга, развитие осложнений часто связаны со следующими факторами риска:
- преклонный возраст человека;
- повторное протезирование тазобедренного сустава;
- предшествующие хирургические вмешательства на области бедра;
- наличие системных болезней;
- локальные воспаления и т.д.
Для борьбы с неприятными симптомами после эндопротезирования разрабатывается программа реабилитации. Она начинается на второй день с дыхательной гимнастики, продолжается физическими упражнениями, сложность которых постепенно возрастает.
Причины повреждения седалищного нерва
Патология возникает вследствие неточностей при подборе эндопротеза, интраоперационных ошибок хирургов или в результате осложнений, допущенных медицинскими работниками на этапе послеоперационной курации пациентов. Отметим, что появление неприятных симптомов обычно не связано с истинным повреждением нервного ствола.
В зависимости от механизма развития выделяют два вида нейропатии седалищного нерва:
- Ишемическая. Возникает из-за сдавления нервного ствола отечными тканями, травмированными в ходе операции. Данное осложнение особенно часто развивается у лиц со слаборазвитой подкожно-жировой клетчаткой и мышцами.
- Тракционная. В ходе эндопротезирования хирург обязательно выполняет тракцию(вытяжение) бедра при пробном и окончательном вправлении головки в суставную впадину. При чрезмерных усилиях врача данная манипуляция вызывает повреждение нервного ствола.
Появление у пациента неврологических нарушений непосредственно после хирургического вмешательства обычно указывает на острую тракционную невропатию. Если симптомы проявляются на вторые-третьи сутки – значит у больного развилась отсроченная ишемическая нейропатия, обусловленная компрессией и кислородным голоданием нерва.
Возможные осложнения
На протяжении первых 2-3 недель после хирургического вмешательства больной находится в стационаре под постоянным наблюдением врачей. Задача медицинского персонала – увидеть осложнения после эндопротезирования тазобедренного сустава и принять меры по их устранению.
Настораживающими симптомами являются:
- болезненность, не уменьшающаяся после операции;
- отечность области бедра;
- повышенная или пониженная температура тела;
- общая слабость, вялость, утомляемость;
- гнойные выделения из раны;
- хромота, развивающаяся впоследствии, и т.д.
Несмотря на развитие современных технологий, врачи не могут на 100% исключить вероятность развития послеоперационных осложнений. Больного заранее информируют о возможных последствиях, просят прислушиваться к сигналам, подаваемым его организмом.
Общие нарушения
Помимо специфических нарушений, обусловленных хирургическими манипуляциями, у пациентов часто возникают общие неблагоприятные последствия эндопротеза. К их числу относится:
- аллергические реакции на элементы анестезии, лекарственные препараты восстановительного периода;
- ухудшение работы сердечно-сосудистой системы;
- нарушение двигательной активности из-за того, что протез не приживается, воспринимается организмом как инородный предмет.
Для предупреждения общих нарушений необходима тщательная предоперационная диагностика и грамотный выбор способов реабилитации.
Боли и отек
Возникновение болей после эндопротезирования тазобедренного сустава – нормальное явление, так организм реагирует на хирургическое вмешательство. Неприятные ощущения на протяжении 2-3 недель после операции признаются нормой.
Пациент испытывает определенный дискомфорт до тех пор, пока кости и эндопротез не станут единой кинематической системой. Врач должен правильно выбрать анальгетики, которые помогут избавиться от болезненности и сконцентрироваться на реабилитационных мероприятиях.
Иногда болезненность появляется на участках, которые не подвергались хирургическому вмешательству. У пациента ноет коленная чашечка первые месяцы впоследствии операции. Это обусловлено тем, что опорно-двигательный аппарат долгое время был вынужден приспосабливаться к последствиям патологии, а успешно проведенное эндопротезирование запускает обратный процесс возврата к физиологической норме.
Чтобы устранить отечность, пациенту назначают физиопроцедуры, включающие магнито- и УВЧ-терапию. Чтобы помочь гражданину вернуться к нормальной жизни, в первые дни после протезирования показаны следующие упражнения:
- присаживание на кровать, опираясь на руки;
- повороты стопами обеих ног вправо-влево;
- напряжение мышц прооперированной ноги;
- упражнения руками, здоровой ногой.
Инфекционные
По данным официальной медицинской статистики, вероятность развития инфекционного процесса после эндопротезирования достигает 1% случаев. Повторная операция повышает риск до 40%. Причинами патологии становятся:
- перемещение бактерий от любого другого пораженного органа;
- использование недостаточно стерильных медицинских инструментов;
- недостаточно тщательная хирургическая обработка раны;
- слабое заживление, обусловленное нарушением обменных процессов.
Гнойно-воспалительный процесс проявляется следующими характерными симптомами:
- появление припухлости;
- болезненность, часто имеющая острый характер;
- выделение гноя, сгустков крови из раны;
- повышенная температура после эндопротезирования тазобедренного сустава, которую удается сбить лишь на время;
- учащенное дыхание;
- увеличенная частота сердечных сокращений;
- гиперемия кожи и т.д.
Практика показывает, что чаще всего клиническая картина слабовыраженная, что затрудняет своевременную постановку диагноза. При длительном отсутствии лечения в тазобедренном суставе образуются свищи.
Для выявления гнойного воспаления используются:
- анализ крови;
- бактериологические исследования;
- УЗИ;
- МРТ, рентгенография – используются как дополнительные методы.
Появление гнойного очага в тазобедренном суставе мешает вживлению импланта, вызывает нестабильность, расшатывание. Эффективных консервативных методик борьбы с проблемой не существует, необходимо частичное или полное удаление протеза, из-за которого повторная установка возможна спустя длительное время. Когда обнаружена инфекция, пациенту прописывают курс антибиотиков согласно данным диагностики, обработку раны антисептическим раствором.
Данная проблема – возможное осложнение при операциях у людей с лишними килограммами: хирург может не заметить нервы под слоем жировых отложений. Чаще всего повреждается малоберцовый (седалищный) нерв, что приводит к появлению следующей симптоматики:
- онемение конечностей;
- «мурашки»;
- нарушение чувствительности голени, стопы;
- невозможность встать на пятку;
- изменение походки (пациент высоко поднимает ноги, чем напоминает петуха);
- слабость ступни.
Больной не может нормально передвигаться, из-за чего реабилитация прооперированной конечности оказывается затруднена.
Для диагностики проблемы используется специальная процедура – электронейромиография. Она демонстрирует степень поражения нерва, позволяет правильно подобрать методы лечения. Для терапии прописывается курс медикаментов (трамадол, мидокалм, мильгамма), сеансы массажа ноги, насыщение тканей в области тазобедренного сустава кислородом.
Повреждение сосудов в ходе хирургических процедур приводит к внутреннему кровотечению, что повышает вероятность развития тромбоза, воспалительного процесса.
Асимметрия ног как результат эндопротезирования тазобедренного сустава – одно из распространенных послеоперационных осложнений. По данным статистики, проблема диагностируется у 16% пациентов, имеющих осложнения. Часто патология становится следствием бывшего в анамнезе перелома шейки бедра. К числу других причин относятся:
- последствия артрита, остеоартроза;
- ошибки, допущенные по ходу операции;
- неподходящий размер протеза;
- неправильно проведенная реабилитация.
Практика демонстрирует, что больная конечность чаще всего делается длиннее здоровой. Появляется комплекс характерных симптомов:
- хромота;
- перекос таза;
- боли ног, спины;
- нарушение кинематики;
- неврологические проявления.
Указанные осложнения замены тазобедренного сустава способствуют снижению качества жизни пациента, становятся причиной присвоения группы инвалидности.
Иногда первые месяцы после хирургических манипуляций человеку кажется, что нога стала длиннее. Если ощущение не соответствует реальной картине, оно уходит через 8-12 недель благодаря правильно выбранной реабилитации.
Если асимметрия действительно имеет место, пациенту показана коррекция при помощи ношения ортопедической обуви.
Кровотечения
После замены тазобедренного сустава на имплант или в процессе операции могут возникать кровотечения. Их причины – неудачное движение нижней конечности, ошибки врача, чрезмерное увлечение препаратами, разжижающими кровь (антикоагулянтами).
Осложнение имеет опасные последствия. При наилучшем исходе больному потребуется переливание крови для восстановления потерь, при наихудшем наступает смерть из-за гемолитического шока. Чтобы избежать рокового исхода, врач тщательно контролирует состояние человека, прошедшего установку протеза.
Тромбоэмболия
Первые дни после замены бедренного сустава на имплант пациент фактически обездвижен, что ведет к нарушению венозного и артериального кровотока. Результат – закупорка сосудов тромбами. Характерными симптомами патологии являются:
- одышка;
- утомляемость, вялость;
- потери сознания.
Часто случаи тромбоэмболии протекают бессимптомно, поэтому важна постоянная диагностика состояния прооперированного. Статистика неутешительна: тромбоз глубоких вен возникает в 40% случаях развития осложнений, легочной артерии – в 20%.
Данное последствие эндопротезирование тазобедренного сустава способно возникнуть во время операции, нахождения гражданина в стационаре, после выписки. Для диагностики применяется контрастная венография, УЗ-сканирование.
Профилактика осложнений включает раннюю реабилитацию после манипуляций на тазобедренном суставе, грамотный подбор курса послеоперационных медикаментов с учетом особенностей организма пациента.
Осложнения возникают, если пациент совершает резкие движения в тазобедренном суставе, игнорирует запреты врачей, раньше положенного отказывается от использования костылей. Несоблюдение рекомендаций медика ведет к смещению импланта относительно чашечки.
Патология проявляется следующей симптоматикой:
- выраженный болевой синдром;
- заметный отек после эндопротезирования тазобедренного сустава;
- нарастающая хромота;
- невозможность принимать определенные позы;
- утрата функциональности больной ноги;
- ее уменьшение в длину по отношению к здоровой.
Статистика демонстрирует, что проявления проблемы возникают в первый месяц после эндопротезирования, нарастают на протяжении квартала. При появлении подобной симптоматики следует рассказать о неприятных ощущениях врачу: чем раньше начнется лечение, тем выше шансы, что оно окажется успешным.
Нестабильность вживленного протеза тазобедренного сустава – распространенное осложнение, часто ведущее к необходимости повторного вмешательства хирурга. Причинами расшатывания являются:
- неудачный выбор эндопротеза;
- определенные нагрузки, выполняемые, несмотря на запрет врачей;
- неправильная реабилитация.
Характерные признаки осложнения – боли после эндопротезирования тазобедренного сустава. Область бедра ноет постоянно, неприятные ощущения усиливаются ночью. Другие симптомы – слабость нижних конечностей, потеря чувства опоры, повышенная утомляемость при ходьбе.
Отсутствие лечения при расшатывании грозит развитием местного остеопороза. Чтобы не запускать проблему, при появлении симптомов следует обратиться к врачу.
Симптоматика
Выраженность клинической картины заболевания напрямую зависит от уровня и объема повреждения седалищного нерва. В большинстве случаев пациентов беспокоят нарушения чувствительности передне-боковой поверхности голени и тыльной поверхности стопы. Иногда в этой зоне появляется жгучая боль. Также у человека нарушается походка, что существенно затрудняет послеоперационную реабилитацию.
Особенности ходьбы больного:
- провисание стопы при подъеме ноги;
- невозможность стать на пятку;
- потребность высоко поднимать ногу при ходьбе.
Пациенты с неврологическими расстройствами после эндопротезирования требуют тщательного обследования. Их обязательно осматривает невропатолог. Для исключения скрытых переломов и инородных тел больным проводят рентгенографию.
Подтвердить диагноз «нейропатия» можно только с помощью электронейромиографии (ЭНМГ). Суть исследования заключается в определении электрической активности мышц и скорости проведения электрического сигнала по нервам. ЭНМГ позволяет не только оценить функциональное состояние седалищного нерва, но и определить уровень его повреждения.
Лечение осложнений после эндопротезирования
Для борьбы с патологией врачи используют обезболивающие, спазмолитические, антигипоксические средства, мембранопротекторы, антиоксиданты, биостимуляторы, антиагреганты. Лекарства данных групп купируют неприятные симптомы, облегчают самочувствие пациента и способствуют восстановлению нервных волокон.
Препараты, которые назначают при появлении первых признаков нейропатии:
- Трамадол. Относится к группе сильных опиоидных анальгетиков. Препарат оказывает мощное обезболивающее действие, что очень актуально в послеоперационном периоде.
- Актовегин. Лекарство стимулирует обменные процессы в тканях, ликвидирует последствия ишемии, запускает регенерацию.
- Мидокалм. Относится к миорелаксантам с центральным механизмом действия. Снимает мышечные спазмы, тем самым облегчая состояние пациента.
- Нейромультивит. Содержит комплекс витаминов группы В. Эти вещества положительно влияют на нервную ткань, а в больших дозах оказывают еще и обезболивающий эффект.
- Мильгамма. Помимо витаминов В1, В6 и В12 содержит еще и Лидокаин. Благодаря этому препарат быстро и эффективно купирует боль в прооперированной ноге.
Вместе с медикаментозной терапией больным назначают массаж нижних конечностей. Сеансы стимулируют метаболизм, улучшают крово- и лимфоток в мягких тканях. Благодаря этому нервные волокна восстанавливаются гораздо быстрее. В борьбе с нейропатией очень эффективна и гипербарическая оксигенация (ГБО). Суть процедуры заключается в глубоком насыщении тканей кислородом. Это облегчает боль, препятствует гибели нервных клеток и стимулирует рост новых кровеносных сосудов.
Высокую эффективность в лечении послеоперационных повреждений седалищного нерва показала электронейромиостимуляция. Во время процедур врачи искусственным путем вызывают сокращение мышц нижней конечности. Это помогает восстановить функции мышечной и нервной ткани. Для проведения электронейромиостимуляции в разных больницах и клиниках используют различные аппараты.
Осложнения, возникшие на фоне эндопротезирования тазобедренного сустава, нуждаются в тщательной диагностике, по результатам которой врачи подбирают лечение. Оно включает:
- прием медикаментозных препаратов (анальгетиков для купирования боли, противоотечных средств, антикоагулянтов, разжижающих кровь, витаминных комплексов и т.д.);
- использование физиотерапии (УВЧ, массаж);
- применение специально подобранных упражнений лечебной физкультуры;
- санация инфекций, обнаруженных в тазобедренном суставе.
В тяжелых случаях (например, острый гнойно-воспалительный процесс) единственным методом становится удаление импланта с вживлением через длительный срок. Вывихи с последующей хромотой требуют проведения операции по вправлению под общим наркозом.
Костная трансплантация, с успехом применяемая по всему миру, оставляет высокий риск развития осложнений, требующих сложного, длительного, дорогостоящего лечения. Чтобы избежать их развития после эндопротезирования тазобедренного сустава, важно позаботиться о своевременной профилактике, включающей:
- тщательную предоперационную диагностику на предмет наличия очагов инфекции, хронических болезней, аллергических реакций;
- правильный выбор противотромбозной терапии до и после вживления импланта;
- применение антибиотиков перед хирургическим вмешательством по замене тазобедренного сустава;
- корректный подбор протеза с учетом всех индивидуальных параметров больного;
- правильное проведение операции (минимальная травматичность, стерильность, недопущение образования гематом);
- раннее начало реабилитации для недопущения застойных явлений.
Гражданина заранее информируют касательно возможных осложнений процедуры, необходимых и недопустимых действиях после нее.
Ему следует понимать, что успех протезирования тазобедренного сустава зависит не только от мастерства врачей, но и от его собственных усилий по ходу реабилитационного периода.
Профилактика неврологических осложнений
Чтобы избежать повреждения седалищного нерва врачам нужно очень внимательно подходить к предоперационному проектированию имплантации. Если возникнет необходимость, им следует решить вопрос о замене рашпиля ножки протеза на меньший размер. В последующем это позволит избежать лишних тракций в ходе операции.
Во время выполнения эндопротезирования хирург должен выбирать наиболее щадящую технику, предусматривающую минимальное травмирование околопротезных тканей. Для этого в начале тракции он должен определить, какие усилия понадобятся ему для вправления. Если они значительные, то хирургу не стоит усиливать тракцию.
Источник
