Нет жидкости в коленном суставе болезнь
Суставы не имеют прямого кровоснабжения. Их питание обеспечивает синовиальная жидкость. Это густое, но эластичное вещество, уменьшающее трение и предотвращающее изнашивание хрящей. Недостаток жидкости в коленном суставе приводит к ухудшению функций ОДА в целом. Возникает поскрипывание, пощелкивание, утренняя скованность. Со временем развиваются интенсивные боли в колене, нарастают дегенеративные изменения. Без своевременного лечения человек испытывает трудности передвижения. Существенно ухудшается качество жизни, вплоть до инвалидности.
Анатомия и основные понятия
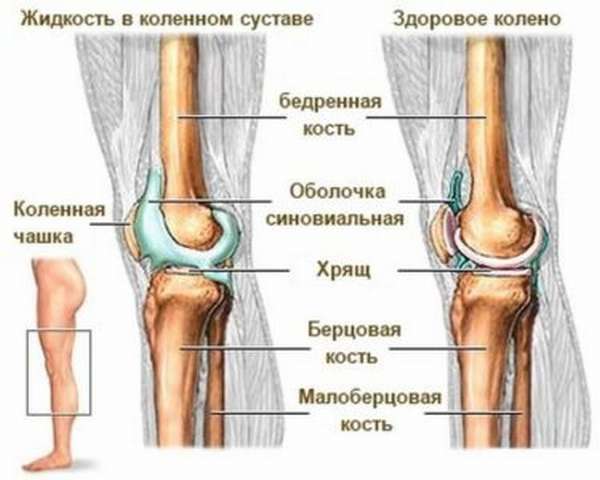
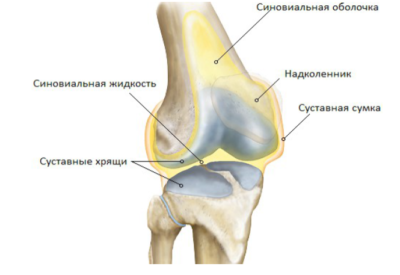
Коленный сустав (КС) отличается сложным строением, включающим связочный аппарат, синовиальные сумки, суставные поверхности. По форме считается мыщелковым – двухосным, соединенным выступами в костях. Передняя часть КС представлена коленной чашечкой (надколенником). Последний соединен с четырехглавой бедренной мышцей сухожилием, продолжающимся связкой надколенника. В составе связочного аппарата выделяют боковые, задние и внутрисуставные связки.
 Строение коленного сочленения
Строение коленного сочлененияНа соединяющейся поверхности бедренной и большеберцовой кости расположены серповидные хрящи – мениски. КС имеет 5 синовиальных сумок:
- подколенное углубление;
- подкожную преднаколенниковую;
- подсухожильную портняжной мышцы;
- наднадколенниковую;
- глубокую поднаколенниковую.
Внутренняя часть каждой сумки представлена синовиальной оболочкой. Она ответственна за выделение жидкости в полости сустава.
Состав синовии (синовиальной жидкости) крайне схож с плазмой крови. Особое значение имеют гиалурон, коллаген, глюкозамин и хондроитин. Эти биологические компоненты поддерживают эластичность, однородность, функциональность хрящей. Недостаток и избыток суставной жидкости отрицательно сказываются на самочувствии:
- Избыток приводит к развитию бурсита и синовита. Скопление жидкости колене в пределах синовиальной оболочки вызывает боль, отечность, покраснение кожи. Движение коленного сустава ограничивается.
- Недостаток. Провоцирует стремительное разрушение хрящевой ткани. Развивается артроз, а вместе с ним растет частота и интенсивность болей.
Дефицит синовиальной жидкости подробнее рассмотрен далее.
Причины
Восстановление жидкости в коленном суставе начинается с определения причины. Установить диагноз под силу только специалисту: ревматологу или хирургу-остеопату. Болезни, вызывающих нехватку синовии:
- Остеоартроз. Заболевание, приводящее к истончению, деформации и дегенерации суставов. Может возникать на фоне пережитой травмы. Среди вероятных предпосылок: генетическая предрасположенность, нарушение метаболизма, некоторые заболевания опорно-двигательного аппарата.
- Болезнь Стилла. Форма ювенильного артрита, встречается преимущественно у детей. В тяжелых случаях вызывает неподвижность сустава из-за сращивания хрящей.
- Болезнь Бехтерева. Хроническая патология, поражающая в большей мере крестцово-подвздошное сочленение – место соединения таза с позвоночником
- Сакроилеит. Воспалительный процесс, локализованный в подвздошном сочленении в тазобедренном суставе. Возникает на фоне инфекции, беременности, при интенсивных физических нагрузках.
- Системная красная волчанка. Аутоиммунная болезнь, вызывающая комплекс патологические изменения в суставах, составе крови, зрении. Затрагивает нервную, мочевыделительную, психическую и другие системы организма.
- Инфекционное поражение. Недостаток жидкости может быть следствием проникновения специфических бактерий.
- Онкологические заболевания. Злокачественные процессы отрицательно сказываются на синовии.
- Артрит. Воспалительное заболевание различной этиологии приводит к тому, что жидкости в синовиальной оболочке не хватает или слишком много.
 Дегенеративные изменения в коленном суставе при нехватке жидкости
Дегенеративные изменения в коленном суставе при нехватке жидкостиСуществуют и другие причины недостатка синовии:
- обезвоживание;
- интенсивные нагрузки;
- перенесенная травма;
- гельминты;
- низкий иммунитет;
- избыточный вес;
- несбалансированное питание.
Симптомы
Нехватка жидкости в коленном суставе проявляет себя по-разному. Конкретный перечень симптомов зависит от диагноза, скорости развития дегенеративных процессов в пораженном суставе. Преимущественно обнаруживаются:
- Болевой синдром. Дефицит гиалуроновой кислоты, коллагена, полисахаридов влечет избыточное трение суставных поверхностей. Возникает покалывающая, режущая, жгучая, сдавливающая боль.
- Ухудшение общего самочувствия. Больной сустав отражается на всем организме. Обнаруживается повышение температуры тела, слабость, озноб, снижение работоспособности.
- Специфические звуки. Недостаток синовии влечет хруст, пощелкивание, скрип.
- Ограничение подвижности. Трение суставных поверхностей приводит к постепенному сокращению амплитуды движения из-за боли и отека.
- Изменение кожного покрова. Из-за воспалительного процесса кожа над пораженным участком становится отечной и красной.
- Разрастание костной ткани. Вероятно появление костных отростков – остеофитов.
Диагностика
Для постановки диагноза недостаточно простого осмотра врача. Впрочем, сбор анамнеза и пальпация позволяют специалисту сделать предварительные выводы. Состояние предполагает комплекс исследований, включающий инструментальные и лабораторные методики.
Для оценки повреждения суставной капсулы и коленного сустава используют:
- Клинико-лабораторную диагностику. Определение уровня лейкоцитов, а также выделение С-реактивного белка, позволяют выявить факт воспаления, установить его интенсивность. Дополнительно показаны специфические исследования: на ревматоидный артрит (АЦЦП, ревматоидный фактор), на болезнь Бехтерева (HLA-27B) и другие. Показаны общие пробы крови и мочи.
- Рентген. Позволяет исследовать состояние колен и выявить некоторые первопричины: сакроилеит, остеопороз, артрит. В большинстве случаев рентгенографии не хватает для получения корректного результата. Результат не содержит данных о мягких тканях.
- Ультразвуковая диагностика. Безопасный неинвазивный метод, позволяющий изучить сустав, связки, хрящи и синовиальные сумки. Позволяет обнаружить патологии на ранних стадиях.
- МРТ сустава. Преимуществом методики является оценка состояния КС не только снаружи, но и изнутри. Имеет минимальный перечень противопоказаний. Считается наиболее информативным инструментом диагностики.
- КТ. Позволяет получить точное изображение, превосходящее рентгеновские снимки. Для объективности результата иногда проводится с контрастированием. Введение контрастного вещества помогает обнаружить даже небольшие изменения.
- Гониометрия. Позволяет оценить амплитуду движения сустава, изменившуюся из-за нехватки, отсутствия жидкости.
Лечение
Недостаток синовиальной жидкости требует многоэтапной терапии. Лечение суставов занимает длительное время, стойкие результаты наблюдаются примерно через 6 месяцев. Чтобы восстановить синовиальную жидкость, рекомендован прием лекарственных препаратов. Среди них:
- Обезболивающие средства. Облегчают симптомы при выраженном болевом синдроме. Не оказывают влияния на первопричину патологии.
- Нестероидные противовоспалительные. Альтернативная замена обезболивающим, купирующая воспаление. Препараты выбора: найз, мелоксикам, ибупрофен, диклофенак.
- Гормональные препараты (кортикостероиды). Введение гормонов помогает купировать отечность, сократить воспаление, уменьшить боль.
- Антибиотики. Показаны при инфекционном заражении сустава.
- Спазмолитики. Лекарственные средства, снимающие мышечные спазмы.
- Хондропротекторы. Группа препаратов для восстановления гиалинового хряща. Эффект обусловлен входящими в состав глюкозамином и хондроитином.
- Гомеопатические средства и БАДы. Многие специалисты скептически относятся к введению гомеопатических средств и добавок. Однако препараты могут применяться для растирки колена или в качестве вспомогательного лекарства.
Восстановить синовиальную жидкость помогает физиотерапия. Оно позволяет вернуть подвижность и стимулирует регенерацию хрящевой ткани.
Таблица 1. Виды физиотерапии, позволяющие восстановить количество синовии
Наименование | Информация о процедуре |
|---|---|
Плазмотерапия | Современная методика, основанная на введении очищенной плазмы крови пациента в пораженную область. Благодаря PRP-терапии, восстанавливается клеточная структура КС, увеличивается кровоснабжение, уменьшается боль. Предполагает курс в 8-12 процедур |
Плазмофорез | Внутривенное введение плазмы крови позволяет восстановить опорно-двигательный аппарат, снять аллергические реакции и очистить организм |
Лазерная терапия | Позволяет как восстановить жидкость в коленном суставе, так и нормализовать подвижность. Курс включает до 10 процедур |
Электрофорез | Применение микротоков ускоряет обменные процессы в тканях. Стимулирует восстановление и облегчает симптомы |
Магнитотерапия | При нехватке, отсутствии жидкости назначается в комплексе. Необходимо до 10 процедур. Показана для ускорения регенерации |
Чтобы восстановить синовиальную жидкость, важно двигаться. Больным показаны:
- лечебная физкультура;
- оздоровительное плавание;
- йога и фитнес;
- регулярные прогулки.
Программу восстановления утверждает доктор. На первых этапах стоит заниматься с инструктором.
Терапия народными средствами
Несмотря на современные препараты и методики, многие люди продолжают надеяться на народные средства. Восстановление синовиальной жидкости травяными отварами, примочками и компрессами практически невозможно. Терапевтическая сила такого лечения слишком мала, а рассчитать точную дозировку крайне трудно. Народная медицина – неоправданный риск, угрожающий ухудшением здоровья. Это не замена традиционному лечению.
Комплексный подход
Нехватка жидкости в суставе – тревожное явление. Состояние требует срочного вмешательства. Специалисты нашей клиники проведут тщательную диагностику и разработают индивидуальную программу для каждого пациента. В своей работе мы руководствуемся только инновационными знаниями и методиками. Среди процедур:
- PRP-терапия;
- иглоукалывание;
- аппаратная физиотерапия;
- суставная пункция (по показаниям).
Источник
Во всех суставах содержится суставная жидкость. Она отвечает за смазку суставов, что предотвращает трение костей и их быстрое разрушение. При нарушении выработки смазки развиваются различные суставные болезни, такие как артриты, артрозы и прочие. Синовиальной жидкости при этом может быть недостаточно, или она может вырабатываться в избытке, что тоже чревато развитием патологии.
Суставную жидкость продуцируют эпителиальные клетки, локализованные в синовиальной оболочке капсулы сустава. Нормой считается постоянный объем жидкости в синовиальной сумке около 2,5 миллилитров. Нарушения этой нормы в сторону снижения или увеличения никогда не возникают самостоятельно. Известен целый ряд факторов, способных спровоцировать нарушение секреции синовии.
Избыток суставной жидкости
Скопление жидкости в коленном суставе не считается самостоятельной патологией. Во всех случаях чрезмерная выработка спровоцирована полученными травмами или наличием воспалительного процесса в синовиальной сумке или других составляющих сочленения. Чрезмерная выработка жидкости приводит к ее скоплению в синовиальной полости. Образуется увеличивающийся отек в области коленной чашечки, развиваются болезненные симптомы.
Учитывая факторы, спровоцировавшие сбой в продуцировании, состав жидкости будет меняться. Коленный сустав является одним из наиболее нагруженных, поэтому часто подвергается травмированию и перегрузке. Поэтому риск скопления чрезмерного количества жидкости достаточно высок в сравнении с другими сочленениями.
Патология значительно снижает качество жизни, ограничивая движения и активность больного. Диагностирование и лечение таких патологий проводит травматолог, хирург, ревматолог или артролог. Чем раньше будет установлен правильный диагноз, и начато лечение, тем выше шансы вылечиться быстро и без негативных последствий. Также интересно почитать о том чем артрит отличается от артроза коленного сустава.
Возможные причины
Накопление синовиальной жидкости в суставах может иметь разные причины. Часто патологический процесс возникает после заболеваний и травм. Для избавления от патологии и предупреждения ее повторного появления рекомендуется установить первопричину и по возможности устранить ее. К основным факторам, вызывающим скопление лишней жидкости в коленном суставе, можно отнести:
- травмирование колена – при падении, ударе, прыжке с высоты,
- переломы костей сустава,
- разрывы или надрывы менисков, связочного аппарата или суставной капсулы,
- гемартроз,
- синовиты,
- бурситы,
- артриты,
- кисту Бейкера,
- псевдоподагру,
- ревматизм,
- гонартроз,
- болезнь Кенига,
- аллергию,
- вирусную инфекцию,
- доброкачественную или злокачественную опухоль,
- гемофилию.
В группу риска заболеваний попадают люди преклонного возраста, страдающие ожирением, спортсмены. Также скопление жидкости может спровоцировать продолжительная физически тяжелая работа и большие нагрузки или наследственность к патологиям.
Характерные симптомы
Чрезмерное продуцирование жидкости в колене начинается через некоторое время после получения травмы. Симптоматика этого процесса напрямую зависит от причины и может быть разной. Но все же общие признаки присутствуют, как правило, они возникают у всех пациентов, хоть и с разной интенсивностью:
- отек коленного сустава,
- развивается болезненность при движении,
- в месте повреждения кожный покров переполняется кровью,
- в месте поражения ощущается жар,
- возможно кровоизлияние в полость сустава или под кожу,
- движения в колене становятся ограниченными.
Методы лечения

Терапевтический курс при чрезмерной выработке синовиальной жидкости должен назначать врач. Если диагностирована жидкость в коленном суставе, проводить лечение в домашних условиях самостоятельно и без рекомендаций врача категорически не рекомендуется, так как это может привести к осложнениям и необратимым последствиям. В принципе, использование народных средств разрешается, но это скорее дополнительная мера к основному медицинскому лечению.
Для лечения медикаментами назначают антибиотические препараты, кортикостероиды, средства из группы НПВС. Также врач обязательно выписывает гель или мазь с обезболивающим эффектом для снятия отечности и воспаления.
Если патология запущена, и сочленение уже сильно повреждено, или консервативное лечение не дает желаемых результатов, необходимо выполнять хирургическое вмешательство. При этом синовиальную жидкость удаляют, вскрыв колено хирургически. Реабилитационный период после операции зависит от ее сложности и занимает от 1 месяца.
Для снижения внутрисуставного давления и предотвращения локальной ишемии назначается лечебный массаж. Он способствует усилению кровотока, что ускоряет восстановление колена.
Нехватка суставной жидкости
Что делать, если нет жидкости в коленном суставе, сможет ответить врач, проведя необходимую диагностику. В любом случае нужно будет восстановить смазку в суставах, так как ее недостаток влияет на здоровье сустава не менее пагубно, чем переизбыток.
Дефициту синовии подвержены люди преклонного возраста. Главным симптомом недостатка смазки сустава является появление хруста или скрипа в коленях при ходьбе или движении. Спустя некоторое время, если не предпринять никаких действий, появляются неприятные болезненные симптомы. Чтобы избежать инвалидности, следует при первых признаках патологического процесса в коленном суставе посетить врача и пройти диагностику.
Чем это опасно

Отсутствие синовиальной жидкости в коленном суставе приводит к тому, что кости, из которых состоит сочленение, начинают соприкасаться. Жидкости не хватает для увлажнения и смазки костной поверхности, из-за чего кости начинают тереться друг о друга. При этом постепенно стирается гиалиновый хрящ, развивается воспалительный процесс, постепенно перерастающий в хроническую форму.
При движениях человек ощущает крайний дискомфорт и болезненность. Прогрессируют такие болезни, как остеоартроз или разные виды артритов. При отсутствии лечения сустав может полностью обездвижиться, а для лечения будет необходимо выполнение эндопротезирования.
Что принимать, чтобы восстановить

Положительному результату при лечении недостатка синовиальной жидкости в коленном суставе способствует правильный образ жизни в сочетании с лечебными процедурами. В питание обязательно нужно включить продукты, которые содержат такие полезные вещества, как селен, сера, белки, углеводы, кислоты омега-3 и коллаген.
Восстановить синовиальную жидкость в коленных суставах возможно путем приема витаминов и добавок. Например, восстанавливает выработку суставной жидкости гиалуроновая кислота. Главной ее функцией является удерживание воды и смазка хрящевой ткани в суставах. Средняя дозировка для взрослого человека – около 200 миллиграмм. Рекомендуется принимать в комплексе с витамином С для усиления эффекта.
Полезные вещества глюкозамин и хондроитин содержится в препаратах-хондропротекторах. Главным составляющим веществом синовиальной жидкости является именно глюкозамин, отвечающий за ее вязкость.
Хондроитин усиливает секрецию синовии. Хондропротекторы рекомендуется принимать во время еды, чтобы снизить их негативное влияние на желудочно-кишечный тракт.
При необходимости врач может назначить инъекции гиалуроната натрия в суставную полость. Так как этот метод имеет ряд противопоказаний, назначать и выполнять его может исключительно врач в медицинском учреждении.
Источник
Эффузия коленного сустава — это состояние, при котором в коленном суставе скапливается жидкость, вызывая дискомфорт, боль и другие осложнения у больного. Произойти это может по нескольким существующим проблемам со здоровьем, таким как артрит или отек из-за травмы.
В дополнение к объяснению того, что такое эффузия коленного сустава, мы расскажем вам, каковы основные симптомы и причины возникновения жидкости в коленях, укажем лучшие методы лечения и рассмотрим, есть ли способ предотвратить данную проблему.
Что такое эффузия коленного сустава?
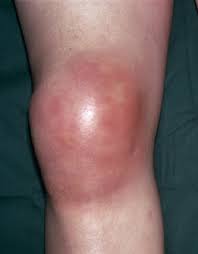
Также известная как жидкость в коленном суставе, вода в колене или выпот в коленном суставе, эффузия (см. фото) происходит, когда возникает избыток жидкости, внутри или вокруг коленного сустава.
Все соединения содержат небольшое количество жидкостей, которые служат смазкой. Однако, когда сустав затрагивает такая проблема, как, например, воспаление, организм стимулирует выработку и выделение большего количества жидкости для защиты поврежденного участка, и, таким образом, аномальные количества жидкости могут накапливаться в этой области, вызывая отек.
Жидкость в коленном суставе может также затронуть другие суставы, например, голеностопный, плечевой, бедренный и локтевой сустав, однако коленный сустав поражается чаще всего.
Основные причины
Причины жидкости в коленях можно классифицировать на два типа: септический и асептический. Септический выпот в суставах вызван инфекцией, в то время как асептический происходит по другим причинам. Септические причины известны как инфекционный артрит. Асептическими причинами могут быть травма или артрит другой формы.
– Септический артрит.
Септический или инфекционный артрит обычно вызывается бактериями. В этом случае симптомы инфекции, как правило, появляются быстро и интенсивно, что означает высокую вероятность того, что пациент почувствует сильную боль и трудности при движении коленного сустава.
Инфекционный артрит может быть вызван системной инфекцией, которая прошла через весь кровоток, или бактерией, попавшей в организм через рану или при медицинской процедуре.
Риск септического артрита выше в следующих случаях:
- сахарный диабет;
- старость;
- артрит;
- недавняя операция на суставах;
- СПИД (синдром приобретенного иммунодефицита);
- замена сустава;
- внутривенное введение лекарственных препаратов.
Может также произойти заражение грибами, вирусами или паразитами, но они чаще встречаются у людей с ослабленной иммунной системой, как в случае диагностики СПИДа, химиотерапии или трансплантации органов.
– Травма сустава.
Спортивные травмы являются одними из наиболее распространенных причин жидкости в коленном суставе. Другие травмы в результате дорожно-транспортных происшествий или сильных падений также могут привести к образованию жидкости в колене. Обычно этот тип травмы также влияет на другие структуры тела, такие как кости, хрящи, сухожилия и связки. Наблюдаемые симптомы включают боль, скованность, припухлость и затруднение или неспособность растянуть или повернуть коленный сустав.
Повторяющиеся стрессовые травмы также могут вызывать выпот в суставах. Они, как правило, встречаются у спортсменов или людей, которые выполняют повторяющиеся движения и чаще всего наблюдаются в плече, состояние, известное как бурсит, или в сухожилиях рук и пальцев, воспаление, называемое теносиновит.
– Артрит.
Артрит — это хроническое воспаление суставов. Это воспаление вызывает отек и приводит к расширению кровеносных сосудов. Такой механизм важен для того, чтобы большее количество иммунных клеток могло достичь места поражения. Тем не менее, сильное или постоянное воспаление может привести к накоплению большего количества жидкости, чем организм способен поглотить, вызывая отложение остаточной воды в колене при поражении сустава.
Двумя основными типами артрита являются остеоартроз, при котором наблюдается износ суставов, и ревматоидный артрит, когда иммунная система сама повреждает ткани суставов.
– Другие причины.
Другие возможные причины жидкости в коленном суставе включают:
- разрыв связок;
- падение;
- киста;
- опухоли;
- перелом костей.
Факторы риска
Все вышеперечисленные состояния обычно вызывают отечность колена, которая заключается в естественной реакции организма, защищающей колено защитной жидкостью, предотвращающей более серьезные повреждения. Однако вода в колене скапливается в избытке, что приводит к потере защитной функции и повреждению колена.
- Ожирение. Люди с избыточным весом в конечном итоге нагружают колено большим весом, и это быстрее приводит к изнашиванию коленных суставов, что приводит к избыточной выработке жидкости, которая накапливается в суставах. Кроме того, ожирение увеличивает риск развития остеоартрита, который является одной из наиболее частых причин отека колена.
- Спорт. Например, занятия спортом с высокой нагрузкой или рывками, такими как футбол или баскетбол, увеличивают риск развития выпота в коленом суставе.
- Возраст. На протяжении многих лет, суставы естественным образом изнашиваются, что также увеличивает риск таких состояний, как артрит и жидкость в коленях.
- Профессиональная деятельность. Работяги, проводящие много времени на ногах, выполняющие тяжелые физические нагрузки, например, садоводство и плотницкие работы, имеют более высокий риск отложений жидкости в коленных и плечевых суставах.
Общие симптомы
Среди симптомов, наиболее часто наблюдаемых при выпоте в коленном суставе, выделяются следующие:
- боль в коленях, пульсирующая и слабая или более острая;
- отек, который может варьироваться от легкой до тяжелой степени;
- скованность, которая может повлиять на диапазон движения пораженного сустава;
- покраснение;
- сильная чувствительность;
- ощущение жара и тепла в месте образования жидкости.
Такие симптомы могут варьироваться в зависимости от причины жидкости в коленном суставе и объема.
Если проблема вызвана, например, остеоартритом, пациент чувствует боль при переносе веса или физических нагрузках. Как правило, боль исчезает, когда человек отдыхает.
Когда в результате травмы возникает выпот коленного сустава, могут появиться синяки на передней, задней или боковых сторонах колена, а также кровотечение из суставов.
Уже отек может повлиять на колено и окружающие области, в результате чего одно колено будет казаться больше другого. Еще одним признаком наличия воды в колене является сложность сгибания или растяжения пораженного колена из-за накопления жидкости.
В случае инфекции суставов пациент может испытывать такие симптомы, как жар, недомогание, озноб и слабость.
Возможные осложнения
- Потеря мышечной массы. Люди, перенесшие эффузию коленного сустава и имеющие артрит, могут страдать от прогрессирующей мышечной потери, известной как артрогенное торможение мышц.
- Киста Бейкера. Другим осложнением выпота в суставе является киста Бейкера, состояние, при котором в суставном пространстве образуется заполненный жидкостью ком. Это происходит, когда накопление жидкости настолько велико, что организм не может ее поглотить. Маленькая киста Бейкера обычно не вызывает физических симптомов и остается незамеченной, но большая киста может вызывать боль при определенных движениях.
Диагностика
Чтобы выяснить причину проблемы, врачи могут заказать визуальные исследования и лабораторный анализ жидкостей суставов, а также оценку истории болезни и симптомов.
Коленная жидкость удаляется путем совместной аспирации, при которой в пораженный участок вставляется длинная тонкая игла. Эта жидкость может быть проверена на наличие бактерий, клеток крови, которые указывают на инфекцию или воспаление, или на присутствие специфических белков, которые могут указывать на такие заболевания, как подагра. Во время этого обследования также можно слить часть жидкости, чтобы облегчить боль на месте.
Некоторые из тестов визуализации, которые могут быть заказаны, включают рентген, МРТ, УЗИ и компьютерную томографию, они помогают врачу увидеть состояние суставов.
Лечение
Правильное лечение напрямую зависит от причины возникновения жидкости в колене. Таким образом, лечение может варьироваться от пациента к пациенту.
Наиболее распространенный терапевтический подход включает регулярные упражнения на растяжку, а также плавную и регулярную физическую нагрузку. Консультация физиотерапевта может быть полезной пациенту для выполнения физических упражнений с целью укрепления колена.
Также может потребоваться лечение данного заболевания с помощью специальных лекарств, которые могут включать:
- кортикостероиды;
- нестероидные противовоспалительные препараты;
- антибиотики в случаи септического артрита, вызванного бактериальной инфекцией;
- анальгетики, такие как парацетамол, ибупрофен или напроксен для облегчения боли.
Для лечения артрита иммунодепрессанты, такие как метотрексат, могут быть использованы для уменьшения атак иммунных клеток на суставы организма.
Из-за серьезных долгосрочных побочных эффектов кортикостероиды следует использовать только в качестве экстренных мер для облегчения приступов сильной боли и воспаления.
В более тяжелых случаях может возникнуть необходимость в хирургическом вмешательстве, при котором излишняя жидкость сливается и сустав восстанавливается:
- Совместная аспирация: процедура, при которой из области колена удаляется жидкость и снимается давление.
- Артроскопия: метод, при котором в коленные суставы вставляется трубка, чтобы помочь восстановить местное повреждение.
Существует также возможность — в очень серьезных случаях — замены колена или его суставов.
Некоторые меры, которые можно применить в домашних условиях, совместно с программой по облегчению симптомов:
- отдых с иммобилизацией колена;
- чуть приподнимать ногу при отдыхе;
- нанесение льда завернутого в чистую ткань или полотенце на 15-20 минут.
Восстановление имеет тенденцию быть очень быстрым и тихим. Если вы подверглись хирургическому вмешательству по удалению избытка жидкости, место всегда держите сухим и чистым и накладываете небольшую повязку в течение определенного врачом времени. В течение первых 2-х дней после процедуры важно избегать тяжелых и сильных физических нагрузок на коленные суставы.
Как предотвратить образование жидкости в коленном суставе?
Чтобы избежать возникновения данной патологии, следует:
- Сбросить вес в случае ожирения, так как избыточный вес может увеличить давление на коленные суставы;
- Избегайте резких движений или ходьбы по неровной поверхности, что может способствовать падению;
- Укрепляйте суставы и мышцы вокруг колена с помощью специальных упражнений, таких как, например, приседание;
- Занимайтесь физическими упражнениями, которые не заставляют суставы двигаться так сильно, например, ходьба, езда на велосипеде и плавание;
- Практикуйте легкое растяжение колена перед любой физической нагрузкой и даже в офисе, когда подолгу сидите;
- Носите эластичную подтяжку колена при выполнении физических упражнений с высокой нагрузкой для сохранения коленных суставов.
Среди всех этих советов, наиболее важным является соблюдение границ физических возможностей вашего организма. Не превышайте свой предел тщеславием. Уважайте свое тело, когда оно просит вас остановиться, не применяйте силу сверх того, на что вы способны.
Источник
