Некроз головки тазобедренного сустава у ребенка
Асептический некроз головки бедренной кости у детей и подростков с врожденными и приобретенными заболеваниями тазобедренного сустава.
Уважаемые родители! Настало время поговорить о самом сложном и не приятном осложнении – асептическом некрозе головки бедренной кости у детей. Оно возникает как следствие различных заболеваний или травм в этой области. В его основе лежит ухудшение местного кровообращения и снижение минерализации костной ткани, за счет массовой гибели клеток созидателей (остеобластов и остеоцитов) и повышению активности клеток разрушителей – остеокластов, что приводит к её частичному или полному разрушению.
Группой риска по его развитию являются дети и подростки с ортопедическими заболеваниями, последствиями травм и новообразований тазобедренного сустава:
1. среди ортопедических заболеваний чаще всего он возникает у пациентов с болезнью Пертеса (начало проявления в 10 – 12 лет), врожденным вывихом бедра после консервативного или оперативного лечения, юношеского эпифизиолиза;
2. патологический вывих головки бедра после перенесенного эпифизарного остеомиелита
3. последствие перелома шейки бедренной кости или межвертельной области, а так же костей таза в области вертлужной впадины;
4. доброкачественных и злокачественных опухолей проксимальной части бедренной кости и детской онкологии (серповидно-клеточной анемии и лейкозах).
В клинической картине ведущим симптомом является боль в паховой области, которая возникает спонтанно через 3 – 5 месяцев после консервативного или оперативного лечения заболеваний и последствии травм, ее интенсивность увеличивается, даже на фоне приема обезболивающих и противовоспалительных препаратов. Как следствие, ведущего симптома в пораженном тазобедренном суставе формируется нарушение его функции, по сравнению со здоровым с присоединением хромоты.
Главной задачей родителей ребенка провести не запланированный визит к врачу, а его задача рекомендовать выполнения рентгенологического обследования, для раннего выявления разрушения костной ткани.
Рентгенологическая картина асептического некроза головки бедренной кости чаще всего напоминает структурные изменения в ней как при болезни Пертеса. Однако, очаг разрушения (остеонекроза) захватывает 25 – 50 % объёма пораженной головки бедра.
Для его ликвидации вашему ребёнку показано консервативное лечение. Прежде всего, необходимо уменьшить нагрузку на пораженную нижнюю конечность. Как этого достичь?
Родителям важно знать, что ортезирование является одним из важнейших этапов консервативного лечения!
Современная ортопедическая наука в данной ситуации советует использовать разгружающие ортезы тазобедренного сустава. Благодаря перераспределению нагрузки на сустав, их применение обеспечивает уменьшения болезненных ощущений, а постепенное растяжение связочно-мышечного аппарата приводит к формированию не только правильной центрации пораженной головки, но и восстановлению её сферичности. Кроме того, они легко встраиваются под одежду и не ограничивают активность ребенка;
Медикаментозная терапия включает в себя использования остеохондропротекторов в жидкой форме (инъекции). Кратчайшая доставка к костным структурам пораженной головки осуществляется при помощи околосуставной блокады, что позволяет нанести главный удар по остеонекрозу. Данная манипуляция эффективно локализует очаг разрушения и усиливает минерализацию. Тем самым резко сокращается длительность заболевания. Что бы улучшить кровоток по огибающим шейку бедра артериям целесообразно назначение ангипротекторов (сосудорасширяющие препараты), а для уменьшения венозного стаза (замедление движения крови по венам) – венотоники в таблетированной форме;
Восстановительное лечение является существенной составляющей лечебного процесса. В ее состав входят: физиотерапевтические процедуры, курсы массажа 3 – 4 раза в год, лечебная физкультура, плавание, санаторно-курортное лечение.
Консервативное лечение применяется только у пациентов с асептическим некрозом последствием травм и ортопедических заболеваний. Длительность заболевания сокращается до 1 – 2 лет, с гарантией полного восстановления до 85 – 90 %, без оперативного вмешательства!
Детям и подросткам с доброкачественными и злокачественными заболеваниями, а так же детской онкологией оно противопоказано, кроме использования разгружающего ортеза.
Первый пример: рентгенограмма пациента К. 11 лет, диагноз: Асептический некроз головки правого бедра в начальной стадии болезни Пертеса, рентгенологический контроль через 2 года – полное восстановление пораженного эпифиза:



Второй пример: рентгенограммы пациентки Д. 1 год, диагноз Врожденный вывих левого бедра:
а) состояние до оперативного лечения:
б) после операции:
в) картина асептического некроза головки левого бедра через 6 месяцев после оперативного лечения:
г) рентгенологический контроль через 1,5 года – полное восстановление головки:
Третий пример: рентгенограмма пациента С. 10 лет, диагноз: Закрытый перелом шейки правой бедренной кости со смещением отломков:
а) рентгенологическая картина при поступлении:
б) состояние после оперативного лечения:
в) картина асептического некроза головки правого бедра через 7 месяцев:
г) рентгенологическая картина восстановления головки бедренной кости через 2 года:
Четвертый пример: рентгенограмма пациентки В. 7 лет, диагноз: Костная киста шейки левой бедренной кости:
а) при поступлении:
б) МРТ – картина той же пациентки до оперативного лечения:
в) рентгенологическая картина асептического некроза головки правого бедра через 10 месяцев после восстановления костной структуры:
г) полное восстановление головки правого бедра через 1, 5 года:
Источник

Асептические некрозы у детей и подростков

Болезнь Легга-Кальве-Пертеса — это субхондральный некроз (омертвение) ядра окостенения эпифиза головки бедренной кости. Болезнь Легга-Кальве-Пертеса так же известна как остеохондропатия головки бедренной кости. Чаще всего встречается у детей в возрасте 3 -7 лет, в основном у мальчиков. Но встречаются случаи начала заболевания и в более позднем возрасте, вплоть до 12 лет, то есть до подросткового возраста, когда идет активное формирование и рост скелета.

Симптомы болезни Пертеса у детей Болезнь, в зависимости от процессов, происходящих в пораженном суставе, делится на шесть основных стадий. Каждая из стадий имеет свои определенные симптомы, различные признаки на рентгенограмме, свои приемы лечения. На начальном этапе жалобы очень скудные: боль в области тазобедренного сустава, нередко распространяющаяся на коленный сустав или на пояснично-крестцовую область. Длится боль от нескольких дней до нескольких недель. Со временем интенсивность боли нарастает. При ходьбе ребенок начинает прихрамывать. Подвижность больного сустава уменьшается. Иногда выявляется укорочение больной ноги. Симптомы на начальном этапе иногда настолько невыраженные, что визит к врачу откладывается на недели и месяцы. По мере развития болезни может развиться значительное ограничение подвижности ноги в больном суставе, укорочение ноги, снижение мышечной силы и объема мышц ягодичной области, бедра и голени. В конечной стадии заболевания на передний план выходят последствия болезни Пертеса: развивается деформирующий артроз тазобедренного сустава, который может в дальнейшем влиять на всю оставшуюся жизнь человека.

Диагностика Диагностические методы обследования применяются не только для того, чтобы подтвердить диагноз болезни Пертеса, но еще и для того, чтобы узнать, на какой стадии болезни пациент обратился за помощью, какие методы лечения предпочтительны и чтобы оценить эффективность лечения. Основным методом диагностики является рентгенологическое исследование.

Начальная стадия болезни. На рентгенограмме еще может не быть видно какихлибо изменений в структуре костей и строении тазобедренного сустава. Или изменения минимальные: изменение костной структуры головки бедренной кости, разрыхление ростковой зоны кости, расширение суставной щели. Таких изменений недостаточно, чтобы подтвердить диагноз болезни Пертеса, потому рентгенографию рекомендуют повторить через 4 -6 недель. На начальном этапе, при отсутствии изменений на рентенограмме целесообразно использовать МРТ (магнитно-резонансную томографию), которая оказывается более чувствительной для определения самых ранних изменений в кости.

Первая стадия болезни стадия асептического (стерильного) воспаления. На рентгенограмме видно, что патологический процесс протекает только в костной ткани и практически не затрагивает суставной хрящ. Это очень важное отличие болезни Пертеса от других заболеваний тазобедренного сустава.

Вторая стадия вдавленного перелома. Отмершие участки кости сдавливаются и проваливаются. На рентгенограмме головка бедренной кости выглядит сплющенной.

Третья стадия — стадия рассасывания. На рентгенограмме вся головка или ее отдельные зоны выглядят разбитыми на участки. Четвертая стадия — стадия восстановления костной ткани. На рентгенограмме в местах омертвения появляются признаки новой костной ткани.

Пятая стадия — стадия остаточных изменений. На рентгенограмме структура костной ткани головки бедренной кости почти полностью восстановлена. Но форма головки в результате вдавленного перелома из шаровидной становится скорее грибовидной. Строение вертлужной впадины так же изменяется — она становится уплощенной. В итоге развивается деформирующий артроз тазобедренного сустава.

Лечение болезни Пертеса На начальной стадии лечение чаще всего симптоматическое, так как в большинстве случаев скудные жалобы и отсутствие изменений на рентгенограмме не позволяют поставить точный диагноз. Начиная с первой стадии и до окончания болезненно процесса в суставе основным способом лечения является разгрузка тазобедренного сустава. Для этого применяют различные варианты вытяжения, наиболее распространенные из которых — манжеточные (только за дистальную часть бедра, только за дистальную часть голени, сочетание первого и второго) в отведенном положении больной конечности. Больной переводится на полный постельный режим. Назначается физиотерапия на область тазобедренного сустава и пояснично-крестцовый отдел.
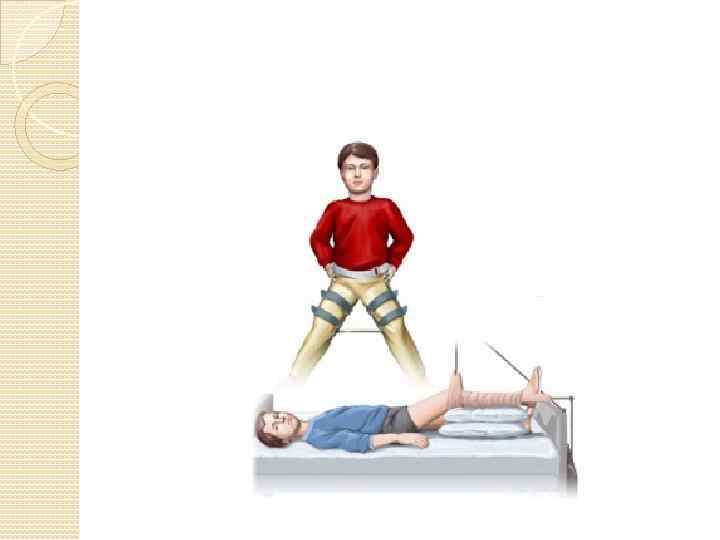

Вместо манжеточного вытяжения может использоваться гипсовая повязка, с помощью которой головка бедренной кости центрируется в вертлужной впадине. Проводить лечение без использования методов центрации головки бедренной кости можно только в том случае, если участок омертвения сравнительно небольшой, и если ребенок находится в младшей возрастной группе. На четвертой стадии к лечению добавляют массаж и лечебную физкультуру, которые позволяют сохранить тонус мышц и улучшить кровоснабжение тазобедренного сустава. Лечебная физкультура, кроме того, позволяет минимизировать последствия вдавленного перелома головки бедренной кости — основной причины изменения ее формы и развития деформирующего артроза тазобедренного сустава.
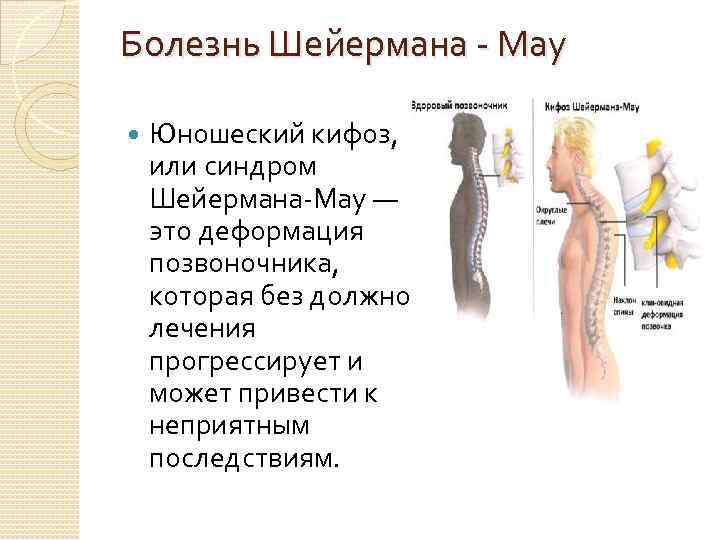
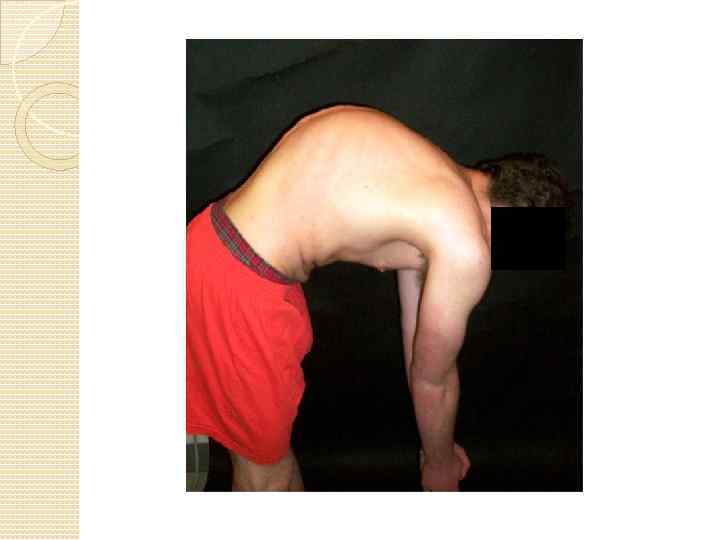
Болезнь Шейермана — Мау Юношеский кифоз, или синдром Шейермана-Мау — это деформация позвоночника, которая без должного лечения прогрессирует и может привести к неприятным последствиям.
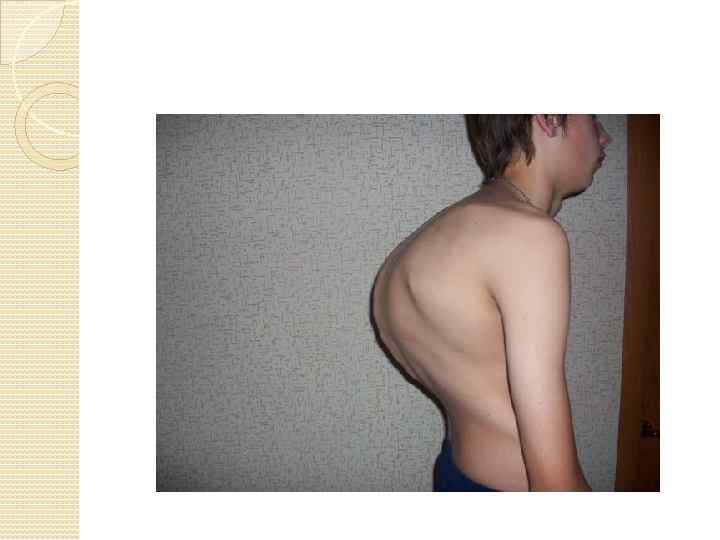

Симптомы Первым симптомом является чувство усталости и тяжести в спине. Ребенку становиться трудно удерживать спину в прямом положении долгое время, ему хочется прилечь, чтобы снять напряжение с мышц спины.

По мере развития болезни в спине могут появиться незначительные боли. Они носят периодический характер и не интенсивны по силе, поэтому с ними редко кто обращается к врачу, позволяя болезни развиваться и дальше. Если происходит сдавливание кровеносных сосудов, то подросток начинает испытывать «крутящие» боли в нижних конечностях. Позвонки грудного отдела деформируются, сплющиваясь с передней стороны. Передняя продольная связка позвоночника в области грудного отдела значительно утолщается, хрящевая ткань межпозвоночного диска врастает в кость позвонка, образуется грыжа Шморля.

Сутулость, которая с каждым днем усугубляется. Когда боли приобретают постоянный характер и не исчезают даже после отдыха, может развиться горб. Могут возникнуть сопутствующие искривления осанки по фронтальному типу: одно плечо становится ниже другого. Движения грудного отдела позвоночника ограничиваются. Мышцы поясницы укорачиваются, и при наклоне ребенок не может дотянуться руками до пола. В результате искривления позвоночника в грудном отделе компенсаторно искривляется в другую сторону поясничный отдел. При этом в грудном отделе происходят смещения позвонков. В области поясницы могут происходить мышечные спазмы. Все это приводит к возникновению острых и длительных приступов боли.


Диагностика Для диагностики данного заболевания врач проводит анализ жалоб пациента и подробно исследует анамнез. Он выясняет, когда появились первые боли в спине, существует ли нарушение осанки и есть ли у других членов семьи подобные заболевания. Далее проводится неврологический осмотр. Он должен подтвердить наличие нарушения осанки и выявить наличие местного мышечного напряжения и болезненные симптомы при надавливании и пальпации в области искривления позвоночника. Компьютерная или магнитно-резонансная томография позволяет выявить наличие гиперкифоза, сильный наклон позвоночника вперед, треугольную форму позвонков, образование грыжи Шморля и утолщение продольной передней связки.
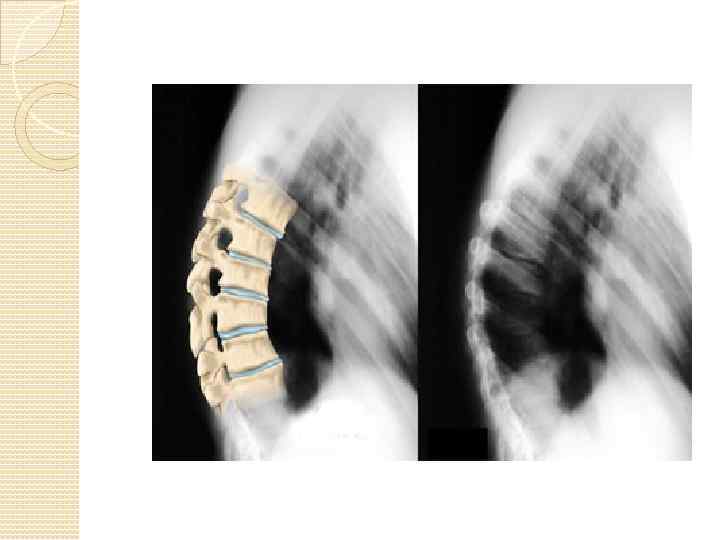

На ранних стадиях развития болезни рентгенография может оказаться малоэффективной. Но если боковой снимок показал наличие грыж, признаки остеопороза, и угол позвоночной дуги, превышающий 45 градусов, то пациенту ставят диагноз болезни Шейермана-Мау.

Лечение В лечении такого сложного заболевания простых и быстрых методов нет. Основными методами являются консервативные (мануальная терапия, массаж и лечебная физкультура) и хирургическое вмешательство. Кроме этого, могут назначить лекарственные средства: витамин D; хондропротекторы; противовоспалительные нестероидные препараты.
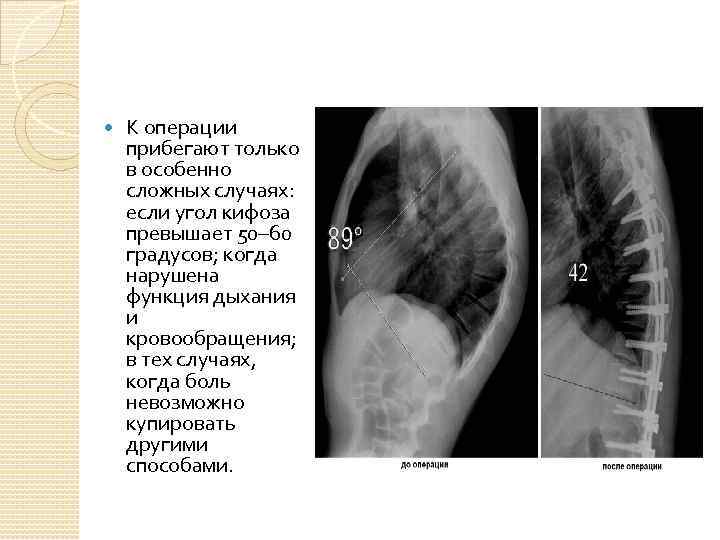
К операции прибегают только в особенно сложных случаях: если угол кифоза превышает 50– 60 градусов; когда нарушена функция дыхания и кровообращения; в тех случаях, когда боль невозможно купировать другими способами.

Спорным является назначение носить корсет. С одной стороны, он, конечно, снимает нагрузку и облегчает состояние, но с другой — мышцы спины, которые и так слабы, не задействованы и продолжают атрофироваться. Мануальная терапия и массаж спины позволяют нормализовать мышечный тонус и кровоснабжение всех тканей в районе повреждения. Именно консервативные методы лечения являются основополагающими в лечении болезни Шейермана-Мау.

Болезнь Осгуда — Шляттера — остеохондропатия бугристости большеберцовой кости. Преобладающий возраст развития болезни Осгуда — Шлаттера с десяти до пятнадцати-восемнадцати лет. Вероятность заболевания не зависит от пола, но, так как лица мужского пола более подвержены высоким нагрузкам, чаще встречается у них.

Факторы риска развития болезни Осгуда — Шлаттера: баскетбол, хоккей, футбол, акробатика, волейбол, лыжные гонки, лёгкая атлетика, тяжёлая атлетика, ирландские танцы, балет, кикбоксинг, горные лыжи, спортивный туризм, большой теннис, дзюдо, самбо, гимнастика, кёрлинг, бальные танцы, велоспорт, гандбол.

Патологический процесс как правило самоограничивающийся, обусловлен стрессовыми нагрузками на сухожилие четырёхглавой мышцы бедра, прикрепляющееся к бугристости большеберцовой кости. На фоне ускоренного роста в подростковом возрасте, повторяющиеся нагрузки на четырёхглавую мышцу, передаваясь через её сухожилие на незрелую бугристость большеберцовой кости, могут спровоцировать подострый отрывной перелом последней в сочетании с тендинитом. Эти изменения приводят к формированию патологических костных разрастаний, болезненных при резких движениях. При опоре на колено боль может иррадиировать по ходу сухожилия.

Проявления болезни Шляттера Ограниченная болезненность в области бугристости большеберцовой кости (голень), усиливающаяся при сгибании в коленном суставе, особенно приседании (даже неполном). Этим заболеванием часто страдают спортсмены-фехтовальщики, основная стойка которых предполагает некоторое приседание, и велосипедисты — постоянные вращательные движения ногами, из-за этого большая нагрузка на коленный сустав. Отёчность мягких тканей
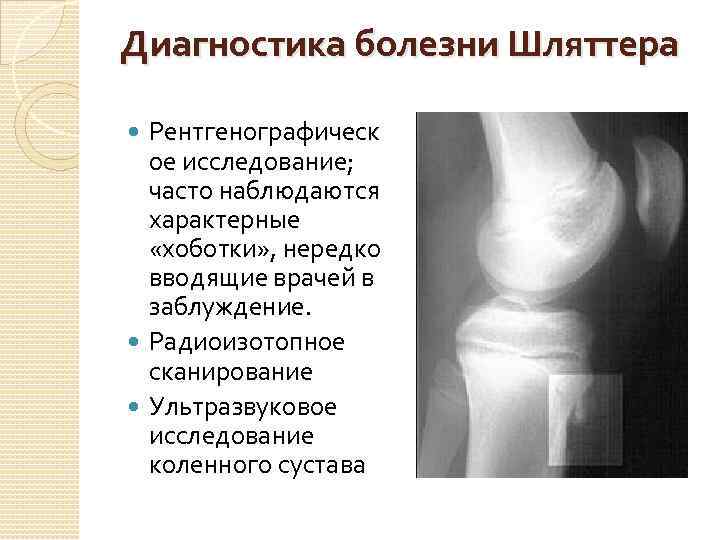
Диагностика болезни Шляттера Рентгенографическ ое исследование; часто наблюдаются характерные «хоботки» , нередко вводящие врачей в заблуждение. Радиоизотопное сканирование Ультразвуковое исследование коленного сустава

Лечение болезни Шляттера Создание покоя конечности — обездвиживание гипсовой манжетой, что в ряде случаев совсем не обязательно; тем не менее покой необходим, вплоть до полного освобождения от уроков физической культуры. Физиотерапия — электрофорез с кальцием и прокаином (попеременно), лидокаином (для снятия воспаления); с кокарбоксилазой, аминофиллином; озокерит, парафин, грязи Ударно-волновая терапия Оперативное лечение показано при значительной фрагментации и постоянных болях — фиксация бугристости к большеберцовой кости костным трансплантатом (требуется крайне редко). Обязательное держание колена в бинте так как возможен отрыв четырёхглавой мышцы.

Спасибо за внимание

Источник
Тазобедренный сустав — один из самых крупных в организме. Он соединяет ногу и туловище человека и испытывает очень большую нагрузку. Одну поверхность сустава образует тазовая кость, точнее ее участок — вертлужная впадина, имеющая округло-вогнутую форму. В ней размещается головка бедренной кости, похожая на шар. Благодаря строению этого сустава человек способен двигать ногами в разных направлениях, ходить, бегать, танцевать, заниматься спортом и гимнастикой.
К сожалению, при различных болезнях тазобедренного сустава нередки боль и ограничение подвижности. Примером может быть асептический некроз головки бедренной кости (сокращенно — АНГБК).
Что такое некроз тазобедренного сустава?
Асептический, или аваскулярный, некроз головки бедренной кости — это тяжело протекающая болезнь, при которой из-за недостаточности кровообращения нарушается непрерывный процесс образования новых и разрушения старых костных клеток. В итоге головка бедренной кости постепенно становится все более хрупкой и под действием нагрузки меняет форму или полностью разрушается. Чем выше нагрузка, тем больше страдает кость, чаще всего — верхненаружный сегмент головки бедренной кости.
Несмотря на сравнительно невысокую встречаемость — 1,5–4,7% от всех ортопедических проблем, — АНГБК представляет собой серьезную общественную угрозу. У 7% ортопедических больных именно эта болезнь становится причиной инвалидности[1]. Чаще всего остеонекроз головки бедренной кости встречается у молодых работоспособных мужчин от 30 до 50 лет, средний возраст заболевших — 38 лет. Женщины тоже страдают от этого заболевания, хотя и в 8 раз реже.
Болезнь проходит в несколько этапов: если не прибегать к лечению, от начала заболевания до разрушения кости проходит 2–4 года. В литературе встречается 16 классификаций АНГБК, с учетом результатов рентгена, МРТ и других обследований. В России чаще всего используется разделение на 4 стадии асептического некроза головки бедренной кости:
- Изменений нет совсем, или же присутствуют незначительные изменения, которые можно обнаружить на МРТ.
- Меняется структура кости, выявляется остеосклероз, остеопороз.
- Под поверхностью головки бедренной кости происходит уплощение (импрессия) или перелом (коллапс).
- В процесс вовлекается не только головка бедренной кости, но и вторая суставная поверхность (вертлужная впадина), то есть затронут весь сустав.
После установления диагноза «асептический некроз головки бедренной кости» лечение необходимо начинать как можно раньше, пока головка кости сохраняет свою форму. Консервативная терапия приносит наибольший эффект именно на ранних стадиях заболевания.
Возможные причины асептического некроза головки бедренной кости
Некроз головки бедренной кости возникает в тех случаях, когда этот участок недостаточно снабжается кровью. И чаще всего проблемы с кровоснабжением наступают при травмах, переломах, вывихах в тазобедренном суставе. В результате из-за недостатка кислорода и питательных веществ клетки костной ткани погибают.
Однако некроз в тазобедренном суставе может начаться и без повреждения сосудов. К числу факторов, провоцирующих нетравматический аваскулярный некроз головки бедренной кости, относятся:
- лучевая и химиотерапия;
- прием кортикостероидных гормонов;
- болезни сосудов и заболевания крови;
- ревматоидный артрит;
- остеопороз;
- злоупотребление алкоголем и курение;
- чрезмерные нагрузки на сустав;
- нарушение минерального обмена;
- заболевания печени, надпочечников.
При сочетании нескольких причин постепенно подавляется деятельность остеобластов и остеоцитов — клеток, образующих новую костную ткань. В то же время повышается активность остеокластов, которые отвечают за рассасывание отработавшей костной ткани. Чем больше нарушается равновесие между образованием новой и разрушением старой ткани, тем более хрупкой становится головка бедренной кости. Когда под действием нагрузки в ней возникают микропереломы, кровоснабжение еще больше ухудшается из-за сдавления сосудов, в итоге возникает замкнутый круг.
Симптомы и диагностика некроза бедренной кости
Основным проявлением начинающегося некроза головки тазобедренного сустава является боль. Она всегда связана с движением в суставе, может отдавать в паховую область. На пораженную ногу трудно или невозможно опереться, в ответ на болевые ощущения может возникать скованность или спазм мышц. Чем больше прогрессирует болезнь, тем сильнее она отражается на внешности пациента: постепенно может сформироваться хромота, перекос таза, гипотрофия мышц, укорочение ноги на пораженной стороне.
При этом похожие симптомы могут быть и при других поражениях тазобедренного сустава — артрозе или ревматоидном артрите, поэтому для уточнения диагноза необходимо проведение дополнительных обследований.
Рентген покажет наличие очагов остеосклероза, кист в костной ткани, а тем более деформацию и перелом головки бедренной кости. В самом начале развития АНГБК рентген может быть неинформативен, однако если отказаться от дальнейшего поиска, то можно пропустить зарождающееся заболевание. В этом случае необходимо проверить результат с помощью метода МРТ.
МРТ помогает обнаружить начинающееся воспаление тазобедренного сустава, внутрикостный отек, неоднородный сигнал от головки бедренной кости. При обнаружении изменений на МРТ врач может порекомендовать исследовать кровь на показатели резорбции костной ткани, а также оценить уровень кальция в крови и моче. Результаты обследования помогут врачу правильно установить диагноз и подобрать необходимые дозы лекарственных препаратов.
