Накопление рфп в коленном суставе
Вопрос №1. Что такое исследование «всего тела»?
Исследование «всего тела» заключается в сканировании пациента от уха до верхней трети бедра. Т.е. в область исследования будут включены голова (частично, от козелка уха, без захвата головного мозга), шея, органы грудной полости, брюшной полости, малого таза и костная система (без верхних и нижних конечностей).
Сканирование нижних конечностей проводится за дополнительную плату.
Вопрос №2. Что такое радиофармпрепарат?
Радиофармпрепарат (РФП) – это соединение, состоящее из специального вещества и радионуклида (изотопа, радионуклидной метки). Специальное вещество отвечает за то, в каком органе накопится РФП, а радионуклидная метка позволяет врачу-диагносту увидеть это накопление на изображении.
В настоящее время для производства РФП используется очень широкий спектр как специальных веществ, так и радионуклидных меток. Во всем мире самым часто используемым у онкологических больных соединением специального вещества и радионуклидной метки является 18F-фтордезоксиглюкоза (18F-ФДГ). В данном соединении 18F выполняет функцию радионуклидной метки, ФДГ – специального вещества.
Вопрос №3. Что такое физиологическое накопление РФП?
Физиологическое накопление (гиперфиксация) РФП – это повышенное накопление РФП, определяющееся в различных органах и системах в норме.
Физиологическое накопление наблюдается при исследованиях со всеми РФП: 18F-ФДГ, 11С-холином, 11С-метионином, 68Ga-ПСМА и т.д. В зависимости от типа РФП меняется лишь местоположение физиологической гиперфиксации. Например, при ПЭТ и ПЭТ/КТ с самой часто используемой 18F-ФДГ физиологическое накопление РФП определяется в коре головного мозга, ротоглотке, носоглотке, мышцах гортаноглотки, миокарде левого желудочка, чашечно-лоханочных системах почек, фрагментарно по ходу петель толстой кишки, мочевом пузыре.
Вопрос №4. Что такое патологическое накопление РФП?
Патологическое накопление РФП – это повышенное накопление РФП в органах и тканях, регистрирующееся при заболеваниях, чаще всего в злокачественных опухолях.
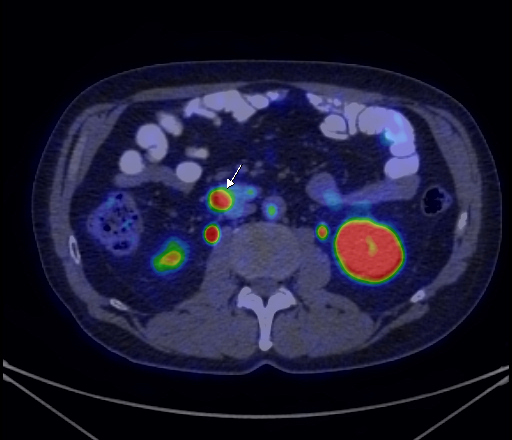 |
| Данные ПЭТ/КТ с 68Ga-DOTA-TATE у пациента с нейроэндокринной опухолью тощей кишки. В проекции злокачественной опухоли, расположенной в тощей кишке, определяется очаг патологической гиперфиксации РФП. |
Вопрос №5. Что такое метаболически активное и метаболически неактивное образование?
Метаболически неактивное образование – это образование, которое не накопило РФП. Чаще всего отсутствие повышенного накопления РФП в опухоли свидетельствует о ее доброкачественной природе.
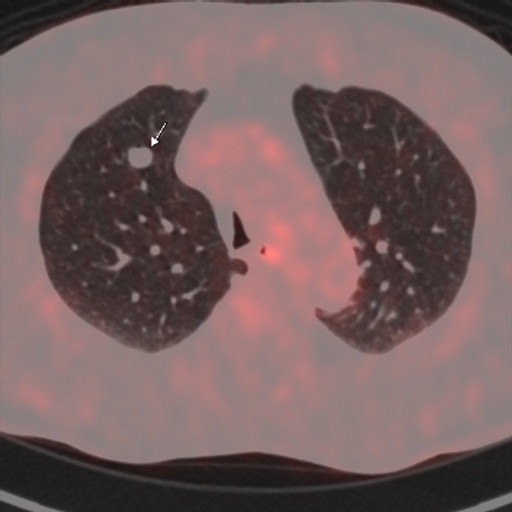 |
| Данные ПЭТ/КТ с 18F-ФДГ у пациента с метаболически неактивным образованием правого легкого (доброкачественная опухоль — гамартома). |
Метаболически активное образование – это образование, в котором накопился РФП в повышенном количестве. Повышенное накопление РФП в опухоли чаще всего свидетельствует о ее злокачественном характере.
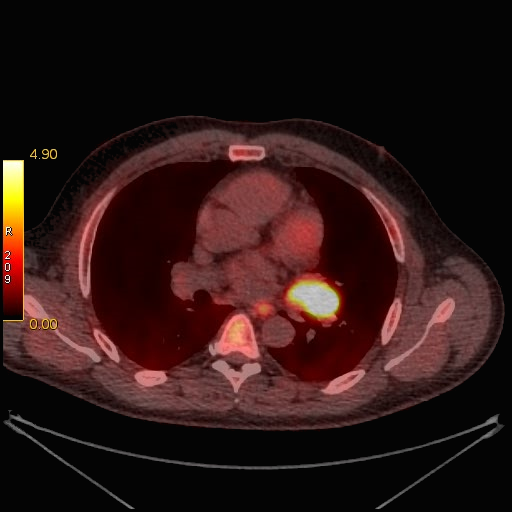 |
| Данные ПЭТ/КТ с 11С-метионином у больного с метаболически активным образованием корня левого легкого (типичный карциноид). |
Вопрос №6. Что такое SUV?
SUV (Standardized Uptake Value, стандартизированный уровень захвата) – это величина, отражающая интенсивность накопления РФП в зоне интереса, например, в опухоли.
Показатель SUV рассчитывается программным комплексом автоматически и измеряется в различных единицах. В нашем Центре, как и в большинстве отечественных и зарубежных медицинских учреждений, где проводится позитронная эмиссионная томография, в качестве единиц измерения показателя SUV принято использовать г/мл (g/ml).
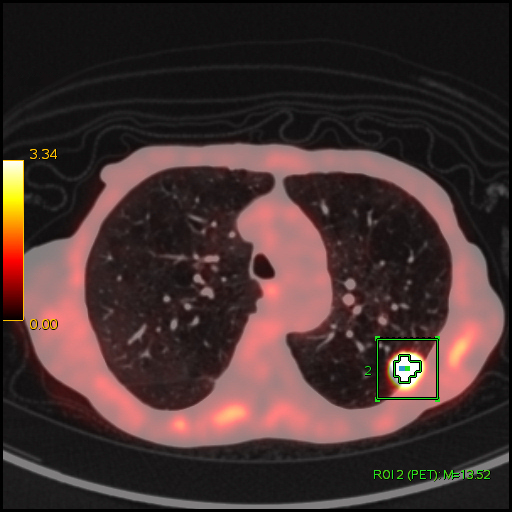 |
| Данные ПЭТ/КТ с 18F-ФДГ. Оконтуривание метаболически активной злокачественной опухоли левого легкого для измерения показателя SUV. В данном случае величина SUV в опухоли определяется на уровне 13,52 g/ml. |
Вопрос №7. Для чего используется величина SUV?
Величина SUV в основном используется для оценки ответа злокачественной опухоли на проведенное лечение. Важно подчеркнуть, что в ряде клинических ситуаций показатель SUV в опухоли является единственным критерием, позволяющим оперативно получить информацию о чувствительности образования к только что начатой терапии.
Если опухоль чувствительна к лечению, то уровень SUV в ней при повторном ПЭТ-исследовании будет снижаться, если нечувствительна или малочувствительна (резистентна, устойчива) – значение SUV останется без изменений или увеличится. Следует помнить, что своевременная диагностика устойчивости опухоли к лечению позволит скорректировать план лечения, а в некоторых случаях и радикально его изменить.
Как уже было сказано выше, для оценки эффективности терапии врач-радиолог оценивает динамику показателя SUV до и после лечения.
Существует четыре варианта метаболического ответа опухоли на проведенное лечение:
- Частичный метаболический ответ – устанавливается при уменьшении значения SUV в опухоли на 25% и более;
- Полный метаболический ответ – заключается в отсутствии повышенного накопления РФП в опухоли;
- Метаболическое прогрессирование – устанавливается при увеличении SUV на 25% и более и/или при появлении новых очагов патологической гиперфиксации РФП;
- Метаболическая стабилизация – регистрируется при отсутствии достоверных (менее 25%) изменений показателя SUV в опухоли.
Результаты ПЭТ с 18F-ФДГ у пациента с диффузной В-клеточной крупноклеточной лимфомой до лечения (а), после 2 курса ПХТ (б) и через 13 месяцев после окончания терапии (в).
а – до лечения в средостении визуализируется массивное метаболически активное образование с уровнем SUV=12,6;
б – после 4 курса ПХТ отмечается значительное уменьшение метаболического объема опухоли и снижение показателя SUV до 3,4 (достигнут частичный метаболический ответ, т.е. опухоль чувствительна к выбранной ПХТ);
в – через 13 месяцев после окончания ПХТ очагов патологической гиперфиксации РФП в проекции органов средостения не обнаружено (достигнут полный метаболический ответ).
Источник
- Клиникам
- Врачам
- Примеры заключений
- Полезные материалы
- Врачи
- Отзывы
- Соглашение
Расшифровка сцинтиграфии костей скелета проводится при опухолях, когда необходимо определить не только первичный очаг, но и метастазы разных опухолей в костную ткань. При скелетной сцинтиграфии используется небольшое количество материала, так как кости являются хорошим накопителем.
С помощью процедуры удается также установить воспалительные процессы, аномалии костной ткани. Сложность расшифровки анализа требуется квалифицированной подготовки специалиста. Особые трудности вызывает диагностика аномалий, которые определяются лишь по зоне повышенного или сниженного накопления радиофармпрепарата. Для тонкой визуализации требуется практический опыт, позволяющий отличать не только норму от патологии, но и профессионально разбираться в механизмах сцинтиграфической картины.
Практика показывает, что на сцинтиграмме сложнее выявить аномалии, чем на простой рентгенограмме. Для верификации врожденных нарушений развития костной ткани сцинтиграфия не используется. Диагноз выявляется побочно при исследовании по поводу других нозологических форм. Встречаются случаи, когда проводится расшифровка сцинтиграфии костей у пациента с подозрением на рак, а выставляется диагноз врожденных аномалий.
Показания к сцинтиграфии костей:
- Подозрение на онкологию костей;
- Метастазы рака предстательной, молочной железы;
- Диагностика необъяснимых причин болей в костях;
- Определение локализации патологической кости в сложных структурах (позвоночник, нижние конечности).
- Остеомиелит – воспаление костной ткани;
- Мультифокальная остеохондрома;
- Остеосаркома – злокачественная опухоль высокой канцерогенности;
- Вторичные метастазы в кости любой первичной формы.
Метод не обладает должной степенью достоверностью, поэтому подтвердить патологию после процедуры можно с помощью магнитно-резонансной томографии.
Результаты сцинтиграфии костей: накопление рфп (радиофармпрепарата)
Результаты сцинтиграфии костей оценивает только подготовленный специалист. Онкологию следует выявить на ранних стадиях, поэтому дилетантам не место в диагностике. На качество процедуры и расшифровки влияет подготовка.
Перед выполнением сцинтиграфии костей врач должен знать о том, какие лекарства принимает пациент. Нужно предварительно записать и сообщить пациенту полный рацион, включая натуральные продукты, витамины, добавки.
При беременности сцинтиграфическое сканирование строго противопоказано из-за радиоактивного облучения плода, что приводит к мутациям. Грудное вскармливание нужно прекратить на 3-4 дня перед и после выполнения процедуры. Большинство рфп распадаются за 2 дня полностью, но в целях безопасности для ребенка сроки отказа от грудного кормления нужно увеличить.
Сообщите врачу о приеме препаратов висмута, рентгенконтрастного бария на протяжении 4 последних дней. Прием этих веществ нарушает механизм накопления рфп, что приводит к искажению результатов расшифровки сцинтиграммы.
Употребление дополнительных жидкостей за 4 дня до процедуры не рекомендуется, но непосредственно переда анализом врачи советует пить много воды. До процедуры нужно выпить много жидкости для очищения мочевого пузыря. Дезинтоксикация поможет удалить остатки радиоконтрастного препарата из мочевыводящих путей и мочевого пузыря.
При процедуре нужно уложить пациента на кушетку. При необходимости медсестра вставляет катетер в локтевую вену. После введения рфп нужно несколько часов для накопления радиофармпрепарата в костной ткани. При этом нужно пить жидкость, чтобы удалить излишки средства из крови. Избыточная концентрация вне костной ткани затрудняет расшифровку, приводит к неправильным результатам анализа.
Результаты сцинтиграфии костей формируются на следующий день, а накопление рфп можно отслеживать еще 1-2 дня.
При визуализации потребуется сканирование снимков. При этом проводится полипозиционное сканирование, при котором пациент постепенно меняет положение.
Что влияет на результаты сцинтиграфии костей
Нарушить качество результатов сцинтиграфии костей способны аллергические реакции. При формировании отека Квинке, анафилактического шока требуется незамедлительное прекращение процедуры. Немедленное купирование повышенной сенсибилизации проводится адреналином.
Накопление рфп при сцинтиграфии костей провоцирует боль, покраснение. Под влиянием радиации повышается риск разрушения клеток. Низкий уровень облучения визуально не сопровождается никакими симптомами, но биохимические изменения провоцирует .
Результаты сцинтиграфии костей искажались до использования технеция для накопления в костях. Технология на протяжении нескольких десятилетий совершенствуется, поэтому накоплено достаточно информации для качественного проведения процедуры и грамотной расшифровки.
Остеосцинтиграфия – это неспецифический метод. Визуализирует нарушения костной перфузии, обнаруживает очаги деструкции, выявляет дополнительные бластические разрастания. Для определения глубоких разрушений с сохранением внешнего кортикального слоя сцинтиграфический способ является более качественным при сравнении с рентгенографией. Результаты метода представляют ценность для ранней визуализации раковых метастазов.
С помощью остеосцинтиграфии проводится дифференциальная диагностика между доброкачественными и злокачественными опухолями. Первая категория (остеохондрома, остеома, фиброма) слабо накапливает специфические рфп. Для злокачественных опухолей характерно интенсивное накопление препарата.
Остеома и остеосаркома формируют на сцинтиграммах очаги сильного накопления радиофармпрепарата. Отсутствие скопления рфп в определенной зоне свидетельствует либо о злокачественной трансформации, либо о патологическом переломе. Синдром «выгорания» характеризуется уменьшением накопления кальция в костной ткани, что нарушает связывание радиофармпрепарата.
Сцинтиграфия скелета: результаты
Результаты сцинтиграфии скелета имеют ценность для определения следующих нозологических форм:
Мнение о мультифокальности важно для специалиста, так как влияет на результаты сканирования. При обнаружении одного первичного патологического очага следует анализировать всю сцинтиграмму. Возможно обнаружение других очагов с повышенным накоплением рфп.
Остеосцинтиграфия всего тела позволяет грамотно провести расшифровку, чтобы получить правильные результаты.
Современные технологии позволяют провести функциональное исследование скелета. Для оценки метаболизма костей лучше осуществить позитронно-эмиссионную томографию с фтордезоксиглюкозой. Процедура позволяет изучить плотности кости в патологических участках, что указывает на начальные метаболические нарушения, при которые еще не прослеживаются участки разрежение или уплотнения структуры.
Остеосцинтиграфия костей у мужчин показывает метастазы рака предстательной железы. Технология подразумевает использование таких рфп, как технеций-99m-MDP. Радиофармпрепарат хорошо накапливается скелетом.
Около 50% рфп выводится с мочой через почки.
Трехфазный процесс сканирования скелета позволяет обнаружить максимальное количество костных изменений. Серийные снимки оценивают этапность накопления и выведения радиофармпрепарата.
Первый этап ангиографический – сканирование в течение первых 2-5 секунд после введения технеция-99m-MDP. На данном этапе обнаруживаются перфузионные изменения.
На втором этапе сканирования – через 5 минут после процедуры оценивается относительное кровоснабжение кости. Застойные изменения характерны для острого воспаления.
Третий этап – через 3 часа после процедуры. Хорошо визуализирует изменение костной ткани при поражении.
Остались вопросы? Напишите нам
Источник
 25.12.2017
25.12.2017
Остеосцинтиграфия в ревматологии: новые подходы к дифференциальной диагностике ревматоидного артрита
Среди обширной группы ревматических заболеваний центральное место занимают ревматоидный артрит (РА) и диффузные болезни соединительной ткани (ДБСТ), названные Е.М. Тареевым “большими коллагенозами” в силу системности поражения и неблагоприятного прогноза.
Среди обширной группы ревматических заболеваний центральное место занимают ревматоидный артрит (РА) и диффузные болезни соединительной ткани (ДБСТ), названные Е.М. Тареевым “большими коллагенозами” в силу системности поражения и неблагоприятного прогноза. В клинической и патоморфологической картине указанных заболеваний преобладают прогрессирующие изменения опорнодвигательного аппарата, которые являются одной из причин потери трудоспособности и ранней инвалидности [3, 7]. Процент диагностических ошибок у больных ревматоидным артритом и диффузными болезнями соединительной ткани достаточно высок, нередко окончательный диагноз ставится спустя несколько лет с момента первого обращения.
Сложность проблемы усугубляется полиморфизмом суставных проявлений, многообразием вариантов течения указанных заболеваний, наличием между ними перекрестных форм и пограничных синдромов [1, 5, 6]. На ранних этапах суставные проявления болезни имеют клинически сходных черт больше, чем различий [2, 4, 8, 11]. Основным методом, позволяющим судить о присутствии и локализации ревматического процесса, его протяженности инозологической принадлежности, по праву считается рентгенологический. Между тем,рентгенологическая картина не всегда в состоянии отобразить начальные изменения в скелете, а из-за больших лучевых нагрузок метод не позволяет одномоментно исследовать все суставы, быстро оценить динамику заболевания в процессе лечения. Поэтому понятен интерес к использованию в ревматологической практике остеосцинтиграфии.
Нами исследовалась чувствительность радионуклидной остеосцинтиграфии с фосфатными комплексами в оценке скелетного метаболизма, обнаружении как первичных поражений суставов, так и субклинического течения артрита у больных РА и ДБСТ, а также в выявлении характерных особенностей накопления и распределения РФП в суставах и костях осевого и периферического скелета, мягких тканях скелета, паренхиматозных органах,что могло бы быть полезным в раннем распознавании и дифференциальной диагностике этих заболеваний.
Исследование и оценка полученных данных проводились по методике, описанной в статье Ю.Н. Касаткина с соавт. (Радиология –практика. 2003. No 3. С. 31–37). Обследовано 427 человек в возрасте от 18 до 64 лет (РА –196, ДБСТ – 231) и 87 больных с неустановленным точным диагнозом изза схожести клинических проявлений. 114 больных ДБСТ страдали системной красной волчанкой (СКВ), системная склеродермия (ССД) диагностирована у 95 человек, дерматомиозит (ДМ) – у 22 больных. У 134 больных (69,4%) РА выявлена типичная форма заболевания, 62 (30,6%) имели системные проявления.
Анализ результатов показал, что общими радионуклидными признаками поражения суставов для обоих заболеваний являются:
1) симметричность процесса с преимущественным поражением периферических суставов по сравнению с суставами осевого скелта;
2) вовлечение в патологический процесс мелких суставов кистей и стоп.
Однако, несмотря на схожесть сцинтиграфических проявлений, у каждого из них имелись особенности, обусловленные различиями патоморфологических процессов, наблюдаемых в костях,суставах, мягких тканях скелета в зависимости от нозологической формы заболевания.
Ревматоидный артрит.
Поражение суставов –главное клиническое проявление ревматоидного полиартрита. Первоначальным и основным клиникоанатомическим проявлением,определяющим дальнейшее течение и прогрессирование заболевания, является воспа лительное поражение синовиальных оболочек сустава с последующей деформацией. Основной иммунный конфликт при РА происходит в синовиальной оболочке сустава. Наряду с ограниченными суставными формами РА (типичный РА), выделен РА с системными или с внесуставными проявлениями, когда ревматоидные полилимфаденопатии, васкулиты и висцериты выступают на первый план уже на ранних этапах болезни. В этих случаях заболевание носит черты одной из форм ДБСТ, и диагностика его чрезвычайно затруднена.
При радионуклидном исследовании скелета в сканографической картине этой группы пациентов основным являлось преобладание воспалительного типа поражения суставов(табл. 1), когда гиперфиксация РФП в области пораженных суставов регистрировалась как в фазе “кровяного пула”, так и на отсроченных (через 3–5 ч) сканограммах с достаточно высоким уровнем активности. Резко положительная степень накопления РФП в пораженных суставах выявлена у 74 пациентов из 196 обследованных больных, умеренно положительная – у 105 больных, слабо положительная – лишь у 17 больных. Очаг воспаления обычно достаточно хорошо контрастируется, внутрисуставные щели деформированы либо совсем не прослеживаются.
Отмечается прямая зависимость сцинтиграфических находок от стадии процесса.
При значительном выпоте в полость сустава с растяжением суставной капсулы контуры его могут быть изменены, эпифизы костей не дифференцируются – сустав определяется в виде пятна, контрастность которого зависит от активности патологического процесса и выраженности его экссудативного компонента.
Места скопления экссудата (полость сустава,суставные сумки) еще более отчетливо выявляются на эмиссионных компьютерных томограммах (рис. 1). Отмеченные изменения, как правило, симметричны, регистрируются в основном в области дистальных отделов конечностей (кистях, стопах) и коленных суставах.
При вовлечении в патологический процесс кистей наиболее ранним сцинтиграфическим признаком является достаточно интенсивное накопление РФП в области запястий и луче запястных суставов. При этом практически постоянно отчетливо визуализируются яркие очаги гиперфиксации РФП в II, III пястнофаланговых, II–IV проксимальных межфаланговых суставах, реже – в пястнозапястных. Дистальные межфаланговые и первый пястнофаланговый суставы вовлекаются в процесс значительно реже и на более поздних стадиях.
В стопах чаще отмечается сочетанное повышение накопления РФП в мелких суставах предплюсны, проекции шопарова и первого плюснефалангового суставов. Наблюдаемое увеличение активности в периферических суставах регистрируется на фоне слабого контрастирования диафизов смежных трубчатых костей. Что касается метаболической активностикостной ткани осевого скелета (свода черепа,таза, позвонков), а также уровней фиксации РФП в мягких тканях скелета и почках, то в преобладающем большинстве случаев они не отличались от нормы (см. табл. 1). Не отмечено также статистически значимого отличия от нормы соотношения интенсивности накопления (ИН) почки с ИН в позвоночном столбе.
По мере развития процесса при обеих формах течения РА почти у всех пациентов, за небольшим исключением, в процесс вовлекались межзапястные, пястнофаланговые, проксимальные межфаланговые, предплюсневые и плюснефаланговые суставы (табл. 2).
На фоне поражения мелких суставов кистей и стоп практически у всех обследуемых больных РА было обнаружено вовлечение в процесс крупных суставов. Факт их поражения на субклиническом уровне в начальных стадиях заболевания устанавливался лишь с помощью меченых остеотропных препаратов. Из крупных суставов наиболее часто поражались лучезапястные, коленные, голеностопные.
В области нижних конечностей чаще обнаруживается сочетанное вовлечение в процесс коленных, голеностопных, мелких суставов предплюсны и плюснефаланговых суставов; в верхних – межзапястных, пястнофаланговых, проксимальных межфаланговых и лучезапястных суставов.
В более поздние сроки возможно повышение активности в дистальных межфаланговых,плечевых, локтевых суставах и других сочленениях осевого скелета. Изменения в суставах позвоночного столба и тазобедренных суставах фиксируются в III–IV стадии заболевания.
В стадии пролиферативнодегенеративных изменений распределение РФП в пораженном суставе может быть в виде отдельных узлов различных размеров, достаточно отчетливо контурируемых, однако накопление в них РФП менее интенсивное, нежели при остром артрите.
В стадии склероза фиксация РФП в очаге поражения уменьшается, однако в связи с тем,что в течении заболевания нет строгой последовательности клиникоанатомических стадий, в пораженных суставах наблюдаются морфологические, а следовательно, и сцинтиграфические изменения, характерные для всех трех стадий.
Сцинтиграфическая картина коленных суставов на разных фазах воспалительного процесса представлена на рис. 2.
В диагностическом плане наиболее значимым было преимущество сцинтиграфии в выявлении субклинических очагов воспаления у больных, в дебюте заболевания которых наблюдался моноартрит либо олигоартрит. Выявление у них дополнительных очагов поражения с типичной для РА локализацией (рис. 3) вкомплексе с результатами клинического обследования, с одной стороны, позволяет врачу правильно поставить диагноз задолго до проявления типичных признаков заболевания, с другой –своевременное предотвращение структурных повреждений, выявленных методом сцинтиграфии на ранних стадиях заболевания, способствует сохранению функциональной активности пациентов в долговременной перспективе. Полученные результаты полностью согласуются с данными литературы о том, что “субклинически” текущий иммунопатологический процесс развивается задолго до появления клинически очевидных признаков артрита, а по данным биопсии синовиальной оболочки сустава признаки хронического синовита выявляются в самом начале болезни даже в клинически непораженных суставах [1, 2, 4].
Диффузные болезни соединительной ткани(ДБСТ).
В соответствии с Международной классификацией болезней, в эту группу включены системная красная волчанка (СКВ), системная склеродермия (ССД), дерматомиозит(ДМ). Важным клиникоморфологическим проявлением заболевания является поражение микроциркуляции, повышение сосудистой тканевой проницаемости, развитие васкулитов.
Суставный синдром у больных ДБСТ протекает на фоне выраженных нервнотрофических расстройств костносуставной системы и периартикулярных тканей (мышц, сухожилий), что в конечном счете обусловливает развитие остеопороза, артропатии, деформации и др.
В сцинтиграфической картине больных ДБСТ по сравнению с РА преобладает дистрофический тип поражения суставов без повышения активности в области пораженных суставов на фазе кровяного пула (см. табл. 1, рис. 4).
Воспалительный тип поражения суставов регистрируется лишь у 20,3% обследуемых, в основном в мелких суставах кистей, реже стоп. В отличие от РА при ДБСТ отмечается более частое вовлечение в процесс суставов осевого скелета – дистальных межфаланговых, подвздошнокрестцовых, тазобедренных, позвоночного столба. Изменения в других суставах, в том числе голеностопных и коленных наблюдаются столь же часто, как и при РА (см. табл. 2).
Сцинтиграфическая картина вовлеченных в процесс мелких суставов кистей и стоп на отсроченных сканах по сравнению с РА более однотипна и проявляется близким по интенсивности накоплением РФП в пястно и плюснефаланговых суставах в сочетании с умеренным увеличением активности в области запястий и предплюсны. При поражении крупных суставов очаги гиперфиксации РФП не имеют четких границ, слабо контурируются. Интенсивность накопления индикатора в очаге максимального накопления индикатора при этом, как правило, слабо или умеренно положительная и в среднем не превышает 9,5%. Резко положительная степень накопления РФП для данной группы обследуемых не характерна. Суставные щели, за редким исключением, не деформированы и достаточно различимы на фоне эпифизов костей, составляющих сустав. Что касается метаболической активности костной ткани осевого скелета, а также внекостной фиксации РФП в почках и мягких тканях скелета, то у 80–85% обследуемых больных ДБСТ она повышена по сравнению с нормой (см. табл. 2).
Своеобразие сканографической картины осевого скелета больных ДБСТ проявляется в превышении нормального уровня фиксации РФП в плоских костях черепа, таза, почках, пяточных костях стоп (шпоры, энтезопатии), выраженной негомогенностью распределения РФП в области позвоночного столба, на фоне которой дифференцировать структурные элементы отдельных позвонков, преимущественно грудного отдела, невозможно (рис. 5, 6).
Указанные изменения области позвоночного столба у значительной части обследуемых обнаруживаются у молодых больных в возрасте до 25 лет, что не позволяет говорить о банальном сочетании воспалительного и инволютивно дистрофического поражения позвоночника и суставов. Поэтому обнаружение этих изменений у молодых лиц с подозрением на ДБСТ может расцениваться как значительный момент для подтверждения диагноза. Естественно, что с возрастом дифференциально-диагностическое значение этого синдрома утрачивается.
Особенности изученной и систематизированной нами радионуклидной семиотики поражения опорнодвигательного аппарата при РА и ДБСТ были использованы в качестве дифференциальнодиагностических тестов в комплексе с общеклиническими у 87 больных, у которых точная дифференциальная диагностика с использованием общепринятых и дополнительных методов исследования при поступлении больных в клинику была невозможной из-за схожести клинических проявлений. Ре
зультаты в этой группе: число истинноположительных значений – 62%, истинноотрицательных – 18,6%, точность диагностики – 80,4%.
Таким образом, радионуклидное исследование опорнодвигательного аппарата в комплексе с общеклиническими и рентгенологи
ческими данными позволяет выработать дополнительные объективные критерии для диагностики и дифференцирования различных поражений скелета при клинически сходных вариантах их течения и снизить число ошибочных заключений.
Список литературы
1.Беневоленская Л.И.Избранные лекции по клинической ревматологии // Учебное пособие для слушателей институтов и факультетов последипломного образования. М., 2001. 106 с.
2.Насонова Е.Л.Почему необходима ранняя диагностика ревматоидного артрита? // Рус. мед. журн. 2002.Т. 10. No 22. С. 1009–1012.
3. Фоломеева О.М., Лоборева Л.С., Ушакова М.А. и др.Инвалидность, обусловленная ревматическими заболеваниями, среди жителей Российской Федерации // Научнопрактическая ревматология. 2001.No 1. С. 15–21.
4.Dellbare F., Meri K. Критерии для диагностики системных воспалительных ревматических заболеваний // Тер. архив. 1990. No 8. С. 71–81.
5. Emery P., Breedveld F.C., Dougads M. et al. Early refferedrecommendation for newly diagnosed rheumatoid arthritis: evidence based development of a clinical guide //Ann. Rheuv. Dis. 2002. V. 61. P. 290–297.
6.Homme M.H.Collagen disease. Its diagnosis, pathogenesis and treatments // Jap. Medicine. 1981. V. 20. No 3.P. 232–238.
7.Scott D.L. The diagnosis and prognosis of early artritis:rational for new prognostic criteria // Artritis Rheum.2002. V. 46. P. 286–290
Теги: остеосцинтиграфия
234567
Начало активности (дата): 25.12.2017 19:00:00
234567
Кем создан (ID): 989
234567
Ключевые слова:
ревматология, артрит, кости, скелет, ткани, сцинтиграфия
12354567899
Источник
