Нагрузка на коленные суставы причины
Колени – самые сильные суставы в организме, которые способны выдерживать многотонные нагрузки и при этом выполнять сотни или даже тысячи сгибательно-разгибательных движений ежедневно. По своей сути – это шарниры, выстланные изнутри гладкими хрящами, которые смазываются синовиальной жидкостью. Это обеспечивает плавность движений. За крепость же сочленения отвечают десятки связок, расположенных на внешней и внутренней части сустава.
Постоянное выполнение физических упражнений или обычных движений, таких как ходьба, приседания, прыжки и даже повороты на одном месте, способствуют более быстрому изнашиванию суставных структур, а также могут спровоцировать их травмирование. В результате этого возникает жжение или боль при опирании на колено, из-за которых элементарные движения даются человеку с большим трудом.
Виды болей при нагрузке
Коленный сустав включает в себя три достаточно крупные кости, мыщелки, связки, сухожилия и внутрисуставные сумки. В зависимости от того, какая его часть подверглась патологическим изменениям, недомогания могут быть самыми разными. Это может быть жгучая боль в колене, когда на него встаешь, слабая ноющая в покое, или же резкая боль при ходьбе.
Она различается по характеру, и бывает:
- ломящей;
- режущей;
- ноющей;
- рвущей;
- давящей/распирающей.
По интенсивности в колене при нагрузке на ногу бывает сильной или слабой.
Даже её локализация может быть разнообразной:
- под чашечкой;
- на задней поверхности коленного сустава;
- сбоку;
- под суставом или над ним;
- внутри сустава с ирридацией в бедро или голень.
Именно эти параметры учитываются при постановке диагноза, когда пациент ортопеда или травматолога жалуется: «Не могу встать на колено – резкая боль», или описывать другие симптомы, побеспокоившие его.
Основные причины болей
Грамотный травматолог или ортопед на основе жалоб пациента ставит предварительный диагноз, и даже определяет, что послужило началу процесса, при котором появилась боль в колене (при опоре на него).
У людей, занимающихся спортом, причиной появления дискомфорта могут стать:
- растяжение связок (при этом возникает боль под коленом при растяжке и продолжается после нее);
- вывихи сустава с разрывом связок, повреждением хрящей и костей или без таковых (при подобной травме боль в колене при нагрузке бывает очень сильной, и продолжается даже после фиксации сустава);
поврежденный хрящ может быть причиной боли
- перенапряжение мышц и связок (при этом возникает боль в колене после нагрузки, которая утихает после непродолжительного отдыха);
- переломы костей или хрящей, которые являются частью сустава (при подобных травмах могут беспокоить не только колени, боль внутри при ходьбе и клацает сустав, словно что-то мешает ему нормально двигаться);
- ушибы (при этом может возникнуть сильная боль в колене при ходьбе, образоваться гематома и отек).
Для тех, кто не занимается спортом, или же вовсе страдает от недостатка движения, боль в колене при движении иногда скрывает совершенно иные причины. Как правило, ими становятся воспалительные процессы, истончение хрящевого слоя, недостаточная или избыточная выработка синовиальной жидкости.
Необходимо помнить о том, что даже легкая боль при ходьбе иногда оказывается симптомом сложного в лечении недуга, в том числе глубокого варикоза или венозной недостаточности (при них часто беспокоит боль сзади колена, также при ходьбе). Поэтому при любом дискомфорте рекомендуется сразу обращаться к врачу.
Симптоматика болей при физической нагрузке
Распознать причину, по которой возникает боль в колене при подъеме по лестнице или спуске с нее, при приседаниях или передвижение, считается первостепенной задачей, потому что только так можно обозначить тактику лечения.
Для каждой травмы или заболевания суставов характерен набор уникальных симптомов. Иногда даже их достаточно для постановки диагноза.
Боли в колене при растяжении связок
Растяжение связок в этой области принято считать банальной травмой, тем не менее, описываемый симптом может значительно ухудшить качество жизни человека.
Проявляется повреждение следующими признаками:
- резкие боли при вставании на колено, а также при попытке переместить конечность в любой плоскости;
- щелчки или похрустывания в суставе;
- легкие отеки и синяки, проступающие над местом локализации симптома.
При растяжении боль в коленном суставе при нагрузке бывает настолько сильной, что пострадавший начинает подозревать перелом. Однако, дифференцировать эти травмы достаточно просто: при переломе конечность ниже места повреждения кости обездвиживается (невозможно пошевелить пальцами ноги, например), а при растяжении двигательная активность сохраняется.
Боли при вывихе
Иногда резко возникшая боль в колене при повороте ноги или при резком ударе по нему сигнализирует о случившимся вывихе.
Типичными симптомами для него становятся:
- заметная деформация сустава;
- резко нарастающая опухоль;
- невыносимо сильная боль в колене при ходьбе по лестнице и любом другом движении ногой, повлекшая невозможность совершения любых манипуляций, даже пассивных;
- местное повышение температуры.
Иногда вывих сопровождается разрывом связок. В этом случае на колене выступают кровоподтеки. Самостоятельно его вправить очень сложно. К тому же, этот процесс может осложниться дополнительным травмированием суставных тканей.
При повреждении мениска
Нередко у спортсменов или любителей активного отдыха боль в коленном суставе после физической нагрузки свидетельствовует о повреждении частей сустава (особенно часто повреждается мениск).
Симптоматически эта травма выражается в следующем:
- невозможность выпрямить колено, из-за чего нога находится в полусогнутом состоянии;
- острая боль;
- быстро нарастающий отек в повреждённой области.
Эта травма считается одной из самых серьезных, так как может обернуться артрозным поражением, устранить которые даже хирургическим методом удается не всегда.
При воспалительных процессах
Боль, обусловленная воспалением в любой структурной единице коленного сустава, отличатся от травматических тем, что она иногда возникает и в состоянии покоя. Понять, что причина ее появления кроется в системных или иных заболеваниях, которые сопровождаются воспалением, можно по следующим признакам:
- локализуется с обратной стороны колена, при ходьбе появляется чувство сильного напряжения и щелчки (подобные симптомы характерны для воспаления подколенных связок);
- боль с внутренней стороны колена при движении или прыжках распространяется на бедро или к стопе (это говорит о воспалении нервных волокон или повреждении мыщелков);
- слабые боли под коленями сзади, также при перемещении имеют тенденцию к усилению при приседании, нередко сопровождаются отеками или же заметным выпиранием мягкой опухоли (говорит о наличии кисты Беккера, воспалении бурс или проблемах с кровеносными сосудами);
- симптом сопровождается скрипом, покраснением всего колена и его отеками, а иногда беспокоит больного даже в состоянии полного покоя (характерно для артрита и артроза).
Как правило, воспаления коленных суставов или отдельных их частей возникают вследствие травм, полученных в результате неудачных падений, занятий спортом и проявлением физической активности. Диагностировать их быстро, значит, вовремя начать борьбу с патологическими процессами.
Диагностика болей в коленях при физической активности
Особенно важна диагностика в этих местах для профессиональных спортсменов. Однако даже не имеющий отношения к спорту человек хочет сохранить способность к самостоятельному передвижению. Чтобы избежать осложнений и достоверно определить, почему возникает боль в коленях после физических нагрузок, необходимо провести ряд исследований:

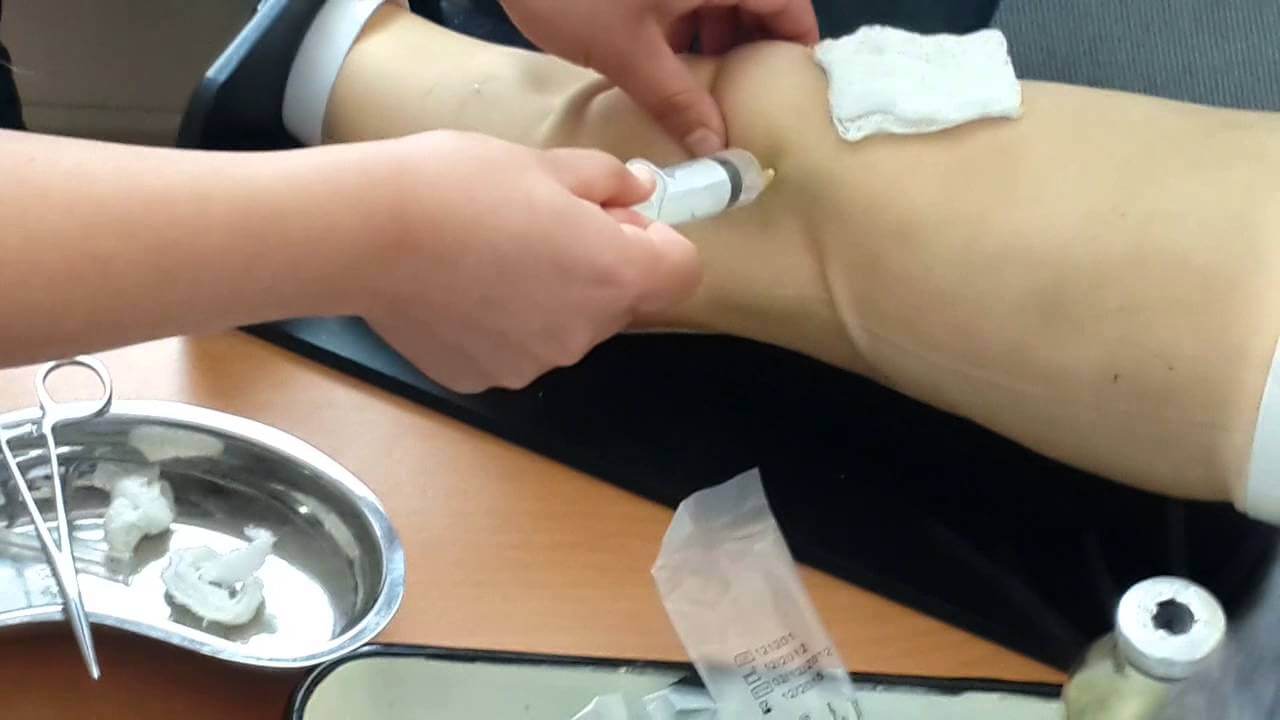
так выглядит пункция синовиальной жидкости
- рентгенографию;
- лабораторное обследование крови (иногда мочи);
- МРТ или КТ;
- УЗИ;
- биопсия костной ткани и/или пункция синовиальной жидкости;
- внешний осмотр суставов.
Применяются также и другие специфические методы диагностики суставных патологий в зависимости от жалоб. Полученные сведения играют важную роль в определении тактики лечения болей в коленках после физических нагрузок.
Что делать, когда после нагрузок болят колени
В случае, когда возникает боль в коленях при беге и иных физических нагрузках или сразу после них, единого плана лечения не существует. Тактику лечения врач выбирает исходя из имеющихся симптомов, явлений, провоцирующих появление дискомфорта и выявленных патологий.
Тем не менее, для избавления от этих неприятностей необходимо сначала предпринять следующие действия:
- Снизить нагрузку на больную конечность.
- Фиксировать сустав специальными бандажами или эластичным бинтом на время перемещений пешком или других вынужденных нагрузок.
- Не нагружать ноги без предварительной разминки.
- Использовать наружные разогревающие средства или противовоспалительные препараты с анальгирующим действием.
Если человек испытывает боль в колене после тренировки, а не в другое время, есть смысл пересмотреть подход к выполнению упражнений и перераспределить нагрузку. Однако лучшим выходом из ситуации станет обращение к врачу, занимающемуся лечением суставов.
Лечение
Для устранения болей, возникших при спуске с лестницы, подъеме по ней, во время пробежки или после прыжков, основная схема терапии включает в себя следующие пункты:
- прием противовоспалительных лекарств;
- прием лекарственных средств и пищевых добавок с глюкозамином и хондроитином;
- физиотерапия и ЛФК;
- массаж.
В отдельных случаях пациентам с жалобами на боль в колене после бега и других физических нагрузок показано хирургическое лечение в виде:
- пластики связок;
- удаления осколка кости или хряща из полости сустава;
- откачивания жидкости из колена;
- удаление части бурсы, спаек или кисты Беккера;
- фиксация поврежденных участков сустава;
- удаление мениска или поврежденных патологиями тканей.
Какие методы применимы в конкретном случае, должен решать только лечащий врач. Он же назначает лекарства в наиболее подходящих дозировках и подбирает комплекс упражнений, которые помогут укрепить сустав и, как следствие, уменьшить вероятность повторного появления данного симптома после нагрузок.
Правила приема медикаментов
Нестероидные противовоспалительные лекарства призваны временно облегчить боль в колене при  ходьбе, лечение же происходит путем приема других препаратов. Диклофенак, Ибупрофен и Нимесулид, которые назначают чаще всего, оказывают неплохой анастезирующий эффект, однако слишком увлекаться ими врачи не рекомендуют. Связано это с тем, что на начальном этапе развития патологии, будь то травма или воспалительное заболевание, маскировка боли может привести к дальнейшему травмированию сустава.
ходьбе, лечение же происходит путем приема других препаратов. Диклофенак, Ибупрофен и Нимесулид, которые назначают чаще всего, оказывают неплохой анастезирующий эффект, однако слишком увлекаться ими врачи не рекомендуют. Связано это с тем, что на начальном этапе развития патологии, будь то травма или воспалительное заболевание, маскировка боли может привести к дальнейшему травмированию сустава.
Особенно опасен прием анастетиков спортсменами, с целью продолжения тренировок в прежнем режиме. Травматологи на вопрос «Можно ли бегать при болях в колене, принимая сильные анестетики?» отвечают однозначно – категорически нельзя! Во-первых, подобное действие неминуемо приведет к усугублению недуга. Во-вторых, к имеющимся патологиям прибавятся проблемы с ЖКТ (многие НПВС негативно влияют на слизистые желудка и кишечника). Единственная ситуация, когда можно заглушить дискомфорт и боли – после разработки коленного сустава после операции по его замене.
Те же замечания касаются и лекарств с хондроитином и глюкозамином. Даже если диагностирован износ хрящевых тканей вследствие воспалительно-дегенеративных патологий, при которых невозможно стоять на коленях, а острая боль сопровождает каждое движение, принимать их нужно не дольше периода, рекомендованного лечащим врачом. Связано это с тем, что подобные препараты при бесконтрольном приеме могут стать причиной развития сахарного диабета и других сложных заболеваний.
Особенности лечения болей физиопроцедурами и ЛФК
Назначение физиопроцедур и подбор упражнений ЛФК должны исходить только от лечащего врача, которому известны все стороны проблемы, из-за которой возникает боль под коленом при ходьбе, над ним или сбоку от сустава при любой физической нагрузке или после нее.
Прогревание наряду с охлаждением сустава может принести и пользу, и вред.
Все будет зависеть от причин дискомфорта и других показателей:
- прогревание суставов показано исключительно при воспалениях костных и хрящевых структур (гонартрозе, например);
- нагрев колена при синовите или кисте Беккера часто только усугубляет течение болезни;
- охлаждение показано при растяжениях и вывихах, но только в первые сутки после получения травмы;
- согревание травмированных суставов (при растяжении и вывихе) показано только при отсутствии отека и местного повышения температуры.
Подобные тонкости существуют, когда возникает боль при ходьбе, лечение которой проводят с помощью ЛФК. Во время её обострения даже лечебные комплексы упражнений нужно свести к минимуму.
Конечно, никто не будет совмещать боль под коленом и катание на коньках, или спринтерский забег. Тем не менее, врачи рекомендуют совершать пассивное напряжение мышц ног из положения лежа, чтобы не нагружать суставы конечности.
Профилактика
Чтобы избежать появления болей после или о время физических нагрузок на ноги, важно уделять внимание питанию и укреплению мышц ног. Это позволит тканям сустава стать прочными и в то же время эластичными, что позволит избежать травм.
Не менее важный момент профилактики – содержание суставов в тепле и комфорте. Любое переохлаждение, как и перегрузка, могут негативно сказаться на их состоянии.
Похожие статьи
Источник
Однажды научившись ходить, мы начинаем воспринимать эту способность как нечто обыденное. Однако заболевания опорно-двигательного аппарата заставляют нас пересматривать отношение к двигательной активности, а порой — прилагать колоссальные усилия, чтобы ее восстановить. Особенно часто объектом лечения становятся коленные суставы.
Как сохранить подвижность на долгие годы и что делать, если двигательная активность снизилась из-за артроза колена? Давайте разбираться по порядку.
Причины остеоартроза коленного сустава
Остеоартроз колена, или гонартроз, — патология дегенеративно-дистрофического характера, поражающая и деформирующая все структуры сустава, в конечном итоге приводящая к утрате его подвижности. Гонартрозом страдает 15–30% населения планеты, но, несмотря на развитие медицины, статистика не улучшается. Артроз коленного сустава — это болезнь лишнего веса, наследственности, возраста и образа жизни. Заболевают им преимущественно пожилые люди, особенно часто — тучные женщины старше 40 лет. Болезнь провоцирует чрезмерная нагрузка на колени. После 65-ти лет, когда коленный хрящ сильно изнашивается, в том числе по причине гормональных изменений, гонартроз в той или иной степени наблюдается у 65–85% людей. Возможны и врожденные дефекты коленного сустава, ведущие к заболеванию в раннем возрасте, например, недостаточность внутрисуставной смазки. Любые травмирующие воздействия на колено, включая хирургические операции, повышают риск развития гонартроза. В группу риска также входят люди, занятые однообразным физическим трудом, и спортсмены.
Симптомы деформирующего артроза коленного сустава
Болезнь развивается медленно и может доставлять небольшой дискомфорт с годами. В самом начале артроз не сопровождается болезненными ощущениями, но перейдя в более «зрелую» стадию, провоцирует усиливающиеся боли и двигательные ограничения в суставе. Больное колено постепенно начинает менять форму, увеличивается в размере, нога может принять неестественный изгиб влево или вправо.Становится затруднительно выполнять даже элементарные движения, связанные с ходьбой, менять положение тела с вертикального на горизонтальное и обратно, садиться и вставать. При отсутствии лечения артроз коленного сустава ведет к инвалидности.
Не следует путать артрит и артроз, это разные заболевания, хотя артрит может сопутствовать артрозу и даже помогать его выявить на ранней стадии. Артрит — это воспаление сустава, как правило, острое, а остеоартроз — медленное истощение и разрушение хрящевой и костной ткани, протекающее в хронической форме.
Стадии заболевания
Выделяют три степени тяжести артроза коленного сустава. Чем раньше будет выявлено заболевание, тем проще его будет лечить.
- 1 степень. Клиническая картина в этот период редко заставляет больных обращаться к врачу. Они ощущают легкий дискомфорт в колене после длительной ходьбы, быстро устают. Боль может возникнуть только после высоких физических нагрузок (например, после работы на дачном участке) или при максимальном сгибании-разгибании колена. Однако, если сделать рентгеновский снимок, будет видно небольшое сужение суставной щели и появление первых остеофитов — костных отростков внутри сустава. Проблема обычно выявляется случайно, при профосмотрах или других обследованиях, может быть довольно быстро разрешена при помощи консервативного лечения.
- 2 степень. Появляются более выраженные признаки патологии, которые сложно игнорировать. Боль в колене ощущается постоянно, особенно сильно по утрам и вечером, даже в состоянии покоя она полностью не проходит. Походка замедляется, движения в колене затрудняются и сопровождаются характерным глухим хрустом. Возможно осложнение в виде попадания кусочка хряща или осколка кости в суставную полость, что усиливает боль и блокирует подвижность. Это состояние называют «суставной мышью». Прощупывание колена вызывает боль, деформация сустава становится видимой. Может присоединиться воспаление, тогда возникает отек колена. Рентген показывает сильно суженную суставную щель, разрастание остеофитов, деформацию и утолщение кости. Требуется комплексная терапия, иногда необходимо хирургическое вмешательство.
- 3 степень. Запущенная стадия заболевания, стойкая инвалидность. Боль в колене постоянная, сильная, ходьба и особенно преодоление лестничных маршей мучительны. При любых движениях ноги колено издает громкий хруст. Сустав сильно деформирован, увеличен из-за скопления жидкости, практически лишен подвижности. На рентгене видно разрушение связок и менисков, истирание хряща, разрастание соединительной ткани. Суставная щель может частично срастись. Решить проблему можно только заменой пораженного сустава искусственным (эндопротезом).
Чаще всего пациенты обращаются за помощью при второй степени гонартроза, некоторые — уже ближе к третьей. Особенно это характерно для пожилых людей, привыкших к тем или иным недомоганиям, считающих происходящее возрастными издержками и склонных бессистемно применять народные средства.
Как лечить деформирующий артроз коленного сустава
Терапия должна быть комплексной и последовательной, с соблюдением всех рекомендаций врача. Первая попавшаяся мазь, на время снимающая боль, здесь в принципе помочь не в состоянии. Схема лечения подбирается индивидуально — в зависимости от клинической картины и набора методик, доступных в конкретном медицинском учреждении. Лучше, если это будет специализированная ортопедическая клиника или современный медицинский центр с опытными ортопедами.
Методы консервативного лечения гонартроза
Консервативное лечение артроза коленного сустава сводится к двум основным составляющим: медикаментозной и физиотерапевтической. Их обязательно дополняют диета, лечебная физкультура и ортопедическая поддержка.
Препараты для лечения артроза коленного сустава
Медикаментозные средства применяются для снятия воспаления, боли, отеков, а также нормализации обмена веществ и активизации восстановительных процессов. Используются нестероидные противовоспалительные препараты (НПВС) в виде мазей, таблеток и инъекций (диклофенак, пироксикам, нимесулид), инъекции глюкокортикостероидов («Флостерон», гидрокортизон, «Кеналог»), анестезирующие блокады (новокаин, лидокаин, тримекаин), хондропротекторы в виде таблеток («Артифлекс», «Дона» и пр.). Инъекции делаются напрямую в сустав.
Терапевтические методы
Огромное количество разнообразных методов свидетельствует о внимании современной медицины к патологиям коленного сустава и сложности их лечения.
- УВТ. Наиболее прогрессивный метод неинвазивного лечения заболеваний опорно-двигательного аппарата. Ударно-волновая терапия способствует рассасыванию фиброзной ткани и удалению солевых отложений, снимает воспаление, улучшает кровоток, повышает эластичность связок. Процедура почти безболезненна, напоминает аппаратный массаж, длится 10–40 минут. При гонартрозе необходим курс из 4–10 процедур в зависимости от степени тяжести заболевания. Воздействие ударными звуковыми волнами осуществляется локально, с помощью компактного излучателя.
- Плазмотерапия (плазмолифтинг сустава).Это инъекции в сустав собственной плазмы крови пациента, богатой тромбоцитами. Эффективно снимают воспаление, активизируют регенерацию суставных хрящей. Курс состоит из 4–6 процедур, которые проводятся 1–2 раза в неделю.
- Миостимуляция. Воздействие электрическими импульсами позволяет снять спазмы и предотвратить атрофию мышц вокруг пораженного сустава. Способствует восстановлению двигательной активности и снижению болевых ощущений.
- Фонофорез. Физиотерапевтический метод, использующий свойства ультразвука и лечебных мазей. При артрозе коленного сустава выполняется, например, с гидрокортизоном, оказывающим выраженное противовоспалительное и болеутоляющее действие. Ультразвук способствует лучшей проницаемости кожных покровов и быстрому всасыванию медикаментозных средств.
- Озонотерапия. Озон обеспечивает противовоспалительный и обезболивающий эффект. Этот вид терапии обычно назначается при противопоказаниях к приему медикаментозных средств.
- Массаж (в т.ч. лимфодренаж) и мануальная терапия. Курс массажа из 5–10 сеансов назначают при отсутствии воспалительных процессов. Полезен лимфодренажный массаж, предотвращающий скопление жидкости в суставе. Мануальная терапия сочетает поглаживания и растирания с движениями сустава. Наиболее эффективна после сеанса лечебной физкультуры.
- Сероводородные, радоновые и скипидарные ванны. Обладают обезболивающим и противовоспалительным действием, позитивно влияют на опорно-двигательный аппарат в целом. Сероводородные и радоновые ванны являются элементом санаторно-курортного лечения, скипидарные могут быть организованы в домашних условиях по назначению врача.
- Гирудотерапия. Медицинские пиявки, поставленные вокруг поврежденного сустава, снимают отечность и оказывают обезболивающее действие. В их слюне содержатся биоактивные вещества, стимулирующие процессы регенерации тканей. Эффективность лечения можно оценить после трех процедур. Лечение пиявками эффективно на начальной стадии артроза, эффект держится до одного года.
- ЛФК. Лечебная физкультура необходима для предотвращения атрофии мышц и застойных явлений в суставе. Первые упражнения делаются по утрам, часто в постели. Далее следует выполнять небольшой комплекс упражнений еще 3–4 раза в день. Полезно плавание.
- Иглорефлексотерапия. Если сустав еще не деформирован, иглоукалывание может восстановить его подвижность за счет снятия отека и боли.
- Механотерапия. Упражнения с применением тренажеров, позволяющих разрабатывать суставы эффективно, но без чрезмерных перегрузок. Самый популярный вид механотерапии — велотренажер. Рекомендуется в период реабилитации после лечения запущенного артроза, в качестве профилактики болезней суставов. Назначается индивидуально в зависимости от веса, возраста, истории болезни.
- Вытяжение суставов. Полость сустава и суставная щель могут быть увеличены методом механического вытяжения. Развитие артроза после курса этих процедур замедляется.
- Диетотерапия. Должна быть направлена на снижение веса, чтобы уменьшить нагрузку на колено, улучшить обмен веществ, предотвратить отложение солей, обеспечить питание хрящевой ткани.
- Ортопедическое лечение. Использование специальных стелек для обуви, наколенников и тростей позволяет снять излишнюю нагрузку с больного сустава и облегчить ходьбу.
Консервативное лечение способно затормозить развитие гонартроза коленного сустава на долгие годы, но иногда все же требуется хирургическое вмешательство.
Методы хирургического лечения
Оперативное вмешательство направлено не столько на снятие симптомов заболевания, сколько на устранение его причин. Применяется при 2–3 степенях тяжести артроза.
- Пункция.Это откачивание жидкости из суставной полости с помощью шприца. В результате снижается давление на сустав, восстанавливается подвижность, уменьшается воспаление. Процедура проводится амбулаторно. Данный метод относится к малоинвазивному вмешательству.
- Артроскопия. Если требуется очистить сустав от элементов разрушенных хрящей, проводится эндоскопическая операция под контролем микровидеокамеры. Такое вмешательство переносится легче, чем традиционное хирургическое, и не требует длительной реабилитации.
- Околосуставная остеотомия. Метод классической хирургии. Деформированное колено распиливается для придания ему правильной формы и фиксируется при помощи аппарата Илизарова или металлических пластин. Остеотомия требует нескольких месяцев реабилитации.
- Эндопротезирование. Замена больного сустава биосовместимой (обычно титановой) конструкцией, позволяющей вернуть пациенту нормальную подвижность. Реабилитация может занять около года.
Врачи-ортопеды советуют бережно относиться к коленным суставам, если вы находитесь в группе риска. После 40 лет следует следить за своим весом, избегать физических перегрузок и травм, носить удобную обувь на небольшом устойчивом каблуке, заниматься плаванием.
Источник
