На рентгене обызвествление в коленном суставе

Обызвествления полулунных хрящей — менисков в коленных суставах в рентгеновской практике встречаются редко. Различают два вида обызвествлений менисков — первичный и вторичный. Первичный вид представляется как бы самостоятельным заболеванием, развивающимся первично, и наблюдается преимущественно у людей пожилого возраста и обычно симметрично — в обоих суставах. Вторичный вид обычно наблюдается в связи с травмой (часто полученной во время игры в футбол) и является следствием непосредственного повреждения мениска.
Однако в большинстве случаев первичный вид обызвествления менисков не является самостоятельным процессом, развивающимся первично. Это — вторичный процесс, проявление давнего суставного страдания, как и видно из данных анамнеза. Клиническая картина этого вида обызвествления не характерна. Оно выражается болью в области суставов, припухлостью, иногда ограничением подвижности и водянкой. Суставная боль не постоянна, перемежающаяся, малой интенсивности. В некоторых случаях обызвествления менисков протекают бессимптомно и обнаруживаются случайно. Иногда они наблюдаются при артрозных изменениях в костях суставов.
При вторичном типе обызвествления менисков преобладают симптомы травматического характера — острые боли, припухлость, ограничение подвижности, последствия гемартроза.
Обызвествления менисков при первичном типе представляются в виде точечных теней в суставной щели, соответственно положению менисков, по форме отражающих или весь мениск, или часть его в зависимости от распространения обызвествления в нем (рис. 58).
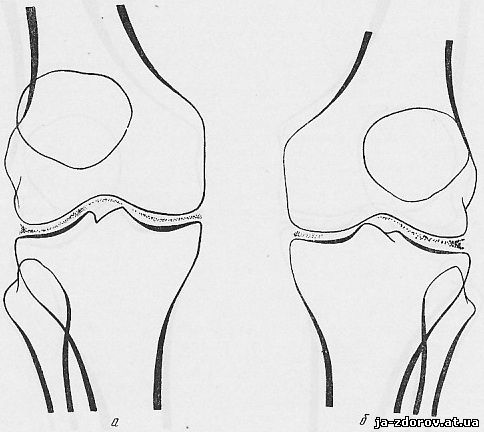
Рис. 58, а, б. Обызвествление полулунных хрящей менисков в обоих коленных суставах.
Больной К., 60 лет, жалуется на перемежающие боли в обоих коленных суставах, хруст при движениях. Боли незначительные. Видимых изменений в коленных суставах нет. Подвижность достаточная. В отроческие годы часто страдал заболеванием коленных суставов, которое трактовалось тогда как ревматизм. В дальнейшем заболевания суставов прошли и больной о них забыл, лишь иногда чувствовались незначительные боли в коленных суставах. В последние годы боли стали ощущаться все чаще.
Рентгенологическое исследование: в костях суставов изменений не обнаружено; суставные щели нормальной ширины; определяются обызвествления менисков в обоих коленных суставах.
Больной Г., 74 лет, жалуется на боли в коленных суставах. Видимых изменений не обнаружено. Подвижность не ограничена. Когда-то в молодости болел «ревматизмом»: ощущал боли в коленных суставах, которые не были столь тягостными и вскоре прошли.
Рентгенологическое исследование: в костях обоих коленных суставов маловыраженные инволютивные изменения; суставные щели нормальной ширины; определяются частичные обызвествления менисков в обоих суставах (рис. 59).
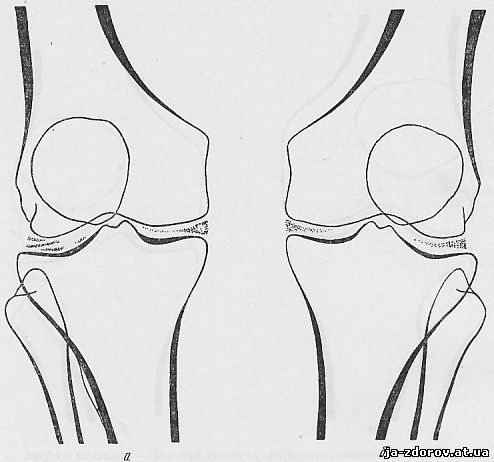
Рис. 59, а, б. Обызвествление полулунных хрящей — менисков в обоих коленных суставах.
При вторичном, травматическом типе обызвествления менисков наблюдается локальное отложение извести на месте повреждения хряща, представляющееся на рентгенограмме тенью палочковидной или О-образной формы (Д. Г. Рохлин).
При первичном типе обызвествления менисков имеются тени, параллельные краям суставных мыщелков, более интенсивные и широкие в периферических отделах хрящей. По направлению к центру тени обызвествлений теряются. При травматическом типе обызвествление представляется в форме очаговой тени, которую иногда можно принять за тень суставного тела — суставной мыши.
Обызвествления полулунных хрящей — менисков возникают вследствие дегенеративных изменений в них. Гистологические исследования Верварта показывают развитие фиброзной ткани и значительное уменьшение хрящевых клеток в обызвествленных полулунных хрящах. Наряду с обызвествлениями наблюдались и участки окостенений, образовавшиеся вследствие врастания сосудов с костеобразовательными элементами в обызвествленные массы хрящей. В суставной сумке также отмечались дегенеративные явления — атрофия синовиальных ворсин, развитие фиброзной ткани.
Обызвествление менисков наблюдается при костных процессах в субхондральном отделе кости, что объясняется нарушением питания хряща, возникновением в нем регрессивных изменений. Мы наблюдали выраженное обызвествление менисков при фиброзном остите — костной кисте в мета-эпифизе большеберцовой кости. Киста близко подходила к суставному хрящу, отделяясь от последнего узенькой полоской костной ткани.
Источник
Общие сведения
Отложение кальция в несоответствующих местах может принимать две формы: кальцификации и оссификации.
Кальцификации представлены бесструктурными уплотнениями, а в оссификациях видна организация с трабекулами и кортикальным слоем. Кальцификаты мягких тканей классифицируют на:
- метастатические (нарушение обмена кальция или фосфора, приводящее к эктопической кальцификации в первую очередь здоровых тканей),
- кальциноз (отложение кальция в мягких тканях в условиях нормального обмена кальция)
- дистрофические (отложение кальция в поврежденных тканях без системного нарушения обмена).
Оссификации мягких тканей обычно обусловлены оссифицирующим миозитом или опухолевой оссификацией мягких тканей.
Внутрисуставные тела

Табл №1. Внутрисуставные кальцифицированные и оссифицированные тела
| Сопровождаемые заболевания | Обычная локализация и замечания |
|---|---|
| Дегенеративные заболевания суставов и обособленные шпоры | Коленный и другие крупные суставы. Могут иметь сходство с синовиальным хондроматозом, но обычно включают один и более кальцификатов |
| Перелом с оторвавшимся фрагментом в суставе (кость, суставной хрящ, мениск) | Часто появляются у детей при травмах локтевого сустава с отрывом медиального мыщелка. Хрящевые фрагменты могут кальцифироваться или нет |
| Синовиальный остеохондроматоз | Коленный, тазобедренный, локтевой, плечевой суставы. Множественные мелкие кальцифицированные или оссифицированные уплотнения в пределах суставной капсулы. Часть синовиальных хондром остаются некальфицироваными и их не обнаруживают на обзорных снимках |
| Суставы при невропатии | Коленный, тазобедренный, голеностопный, плечевой суставы. Разрушение целостности суставных поверхностей, склероз и неправильное расположение (диспозиция) относительно друг друга. Могут быть обнаружены при диабете, сирингомиелии, сифилисе и лепре |
| Рассекающий остеохондрит | Коленный, плечевой, локтевой суставы; имеет сходство с синовиальным остеохондроматозом, но кальцификат только один или их немного. На суставной поверхности остается ямка |
| Кальцификация внутрисуставных опухолей (синовиальная саркома, внутри капсулярная хондрома) | Коленный сустав. Сопровождается мягкспт^нным опухолевидным обра^ зованием. Опухоль может имитировать свободное тело |
| Секвестр при туберкулезном поражении или гнойном артрите | Редко. Сопровождается артритом или постартритической деформацией |
by daruse.ru
В хрящах или менисках

Табл №2. Кальцификация и оссификация в хрящах или менисках
| Заболевания | Локализация и морфология |
|---|---|
| БОКДПК «псевдоподагра» | Коленные суставы, запястья. Могут сочетаться с вторичным остеоартритом различной степени выраженности |
| Идиопатический, первичный остеоартрит, травма | Кальцификация хряща без кристаллической артропатии |
| Вторичный остеоартрит | Ранний остеоартрит с хондрокальцинозом |
| Гиперпаратиреоидизм, почечная остеодистрофия | Запястья, коленные, тазобедренные, плечевые, локтевые суставы. Также наблюдают при оксалозе с вторичной почечной недостаточностью |
| Подагра | Коленный сустав. Хондрокальциноз является вторичным проявлением |
| Охроноз (алкаптонурия) | Мениски, межпозвонковые диски. Кальцификация межпозвонкового диска также наблюдается при гипервитаминозе D, гипофосфатазии, анки- лозирующем спондилите, спондилезе и дегенерации диска |
| Акромегалия | Коленный сустав. Пролиферация хряща приводит к расширению суставной щели. Может возникать кальцификация |
| Гемохроматоз | Аутосомно-рецессивное наследственное заболевание, вызываемое накоплением железа. У 20-60% пациентов может присутствовать хондрокальциноз. Кальцификация может иметь сходство с таковой при БОК ГГПК |
| Болезнь Вильсона | Редкое аутосомно-рецессивное заболевание, характеризующееся накоплением меди. Особенно поражаются базальные ганглии и печень В скелете болезнь приводит к остеопении, фрагментации субхондральной костной ткани и хондрокальцинозу |
by daruse.ru
В околосуставных мягких тканей


Табл №3. Кальцификация и оссификация в околосуставных мягких тканях
| Заболевание | Локализаця и комментарии |
|---|---|
| Гиперпаратиреоидизм. Почечная остеодистрофия | Сочетается с другими рентгенографическими признаками гиперпаратиреоидизма |
| Другие нарушения метаболизма кальция и фосфора (гипопаратиреоидизм, постоянный гемодиалиаз, распространенное разрушение костной ткани, отравление витамином D, молочно-щелочной синдром и т.д.) | Иногда возникают подкожные кальцификаты связок и внутричерепные кальцификаты. Не наблюдают при гипопаратиреоидизме после хирургического вмешательства |
| Склеродермия | Чаще всего возникает в кистях. Сочетание генерализованного кальциноза кожи со склеродермией называют синдромом Тибьержа—Вейссенбаха. Вариантом склеродермии является тетрада — кальцификаты кожи, феномен Рейно, склеродактилия и телеангиэктазия (CREST-синдром) |
| Дерматомиозит и полимиозит | Сочетается с генерализованным или локализованным кальцинозом подкожных тканей |
| Узелковый полиартериит, синдром Рейно, ревматоидный артрит, системная красная волчанка | Околосуставные кальцификаты при этих болезнях соединительной ткани встречаются редко. Могут быть обратимыми при системной красной волчанке |
| Саркоидоз | Крупные околосуставные мягкотканные образования с кальцификатами или без них — редкое проявление |
| Подагра | Отличительный признак подагры — околосуставная кальцифицированная припухлость в сочетании с хондрокальцино- зом. Чаще всего возникает в области I плюснефалангового сустава, прикрепления ахиллова сухожилия и локтевой сумки |
| Охроноз (алкаптонурия) | Околосуставные кальцификаты в позвоночнике и крупных суставах |
| Синдром Вернера (прогерия взрослых) | При этом редком состоянии могут возникать околосуставные кальцификаты связок, особенно возле коленных суставов. Другие рентгенографические находки включают остеопороз, ранний атеросклероз с кальцификацией и остеоартрит |
| БОКГАК | Плечевой сустав (кальцифицированный тендинит, периартроз). Тазобедренный сустав (кальцифицированная вертельная сумка) |
| Оссифицирующий миозит (локализованный) | Кальцификаты появляются в течение месяца после травмы (гематома, повреждение капсулы или связки), позднее они оссифицируются. Также часто возникают вокруг протеза сустава и в сочетании с хроническими неврологическими заболеваниями (параплегия). Оссификаты всегда отделены от остальной кости зоной просветления, в отличие от злокачественных костных опухолей |
| Посттравматическая кальцификация | Обычное проявление — кальцификаты Пеллегрини—Штидта в месте прикрепления проксимального конца средней коллатеральной связки коленногосустава |
| Синовиальная саркома | Чаще всего появляется в коленном суставе. Только малая часть этих опухолей являются внутрисуставными. Околосуставное опухолевидное образование часто содержит участки кальцификации, но не распространенную кальцификацию |
| Пигментный виллонодулярный синовит | Чаще всего возникает в коленном суставе. Крайне плотное дольчатое образование может иногда быть кальцифицирован ным из-за отложений гемосидерина, хотя опухолевые кальцификаты крайне редки |
| Заживающий туберкулезный артрит (Caries sicca) | Крупные суставы, позвоночник. Часто возникает фиброзный анкилоз и распространенная кальцификация мягких тканей |
| Псевдоопухолевый кальциноз (липогранулематоз) | Обычно безболезненные кальцификаты, чаще всего в сумках вблизи суставов (тазобедренный, локтевой, плечевой) или вблизи костных выступов. Если образование кистозное, то может быть видна слоистость кальцифицированной жидко- сти. Мелкие кальцифицированные узелки могут прогрессировать до крупных солидных дольчатых образований. Сустав не вовлекается |
by daruse.ru

В соединительной ткани и мышцах


Табл №4. Кальцификация и оссификация в соединительной ткани и мышцах
| Заболевание | Локализаця и комментарии |
|---|---|
| Идиопатический универсальный кальциноз, склеродермия, дерматомиозит, системная красная волчанка (редко), отравление монооксидом углерода (редко) | Изменчивы шея, грудная клетка, конечности. Обычно оссификаты отсутствуют |
| Прогрессирующий оссифицирующий миозит (редко) | Редкое наследственное заболевание соединительной ткани. Эктопическая оссификация возникает в раннем детском возрасте. Шея, плечевые суставы, проксимальные отделы верхних конечностей, таз. Сочетание укорочения I пястной и плюсневой костей и аномалий пальцев кисти и стопы |
| Цистицеркоз (Taenia solium) | Множественные овальные (около 1 см в длину и 3 мм в толщину) кальцификаты, направленные своей длинной осью по ходу мышечных перегородок |
| Гидатидная болезнь (Echinococcus granulosus) | Если кальцификаты появляются в мышцах, то они склонны располагаться параллельно длинной оси конечности |
| Дракункулез (Dracunculus medinensis) | Мелкие неровные или линейные змеевидные кальцификаты размером до нескольких сантиметров (кальцифицированная самка) в мышцах бедра, живота или грудной клетки |
| Лоаоз (Filaria loa loa) | U- или V-образные кальцифицированные точки в межпальцевых промежутках |
| Шистосомоз (Schistosoma haematobium) | Фиброзная и гранулематозная кальцификация, чаще в нижних отделах мочевыводящих путей |
| Трихинеллез (Trichinella spiralis) | 1 мм или меньше, редко видимы на рентгенограммах |
| Пороцефалез (Armillifer armillatus) | Множественные в форме запятой кальцификаты в брюшине или плевре |
| Идиопатические или дегенеративные | Связки плечевого сустава и таза часто кальцифицированы у здоровых людей |
| Флюороз | Параспинальная крестцово-бугорная и подвздошно-поясничная связки могут кальцифицироваться на значительном протяжении при флюорозе. Более характерен склероз костей туловища |
| Травматический или послеоперационный | Часто вокруг тотального протеза тазобедренного сустава |
| Периостальный, вызванный гематомой | В ранней фазе может имитировать периостальную саркому, но более плотный по периферии, тогда как саркома более плотная в центре |
| Неврологические причины, особенно параплегия | Обычное проявление — оссифицирующий миозит в области тазобедренного сустава |
| Остеосаркома | Редко развивается в мягких тканях и может иметь кальцификацию ворсинчатую или в форме спикул |
| Хондросаркома.Фиброма. | Мелкие кальцифицированные участки могут присутствовать как при добро- так и злокачественных опухолях |
| Фибросаркома. Синовиальная саркома | Большинство опухолей внесуставные и часто имеют кальцифицированные участки |
| Липома. Липосаркома | Как доброкачественные, так и злокачественные опухоли могут включать распространенные оссификаты. Предрасположены боковая область бедра и подколенная ямка |
| Метастазы | Костеобразующие метастазы возникают при карциномах толстой кишки, молочной железы и мочевыводящих путей |
| Лепра | Абсцессы вокруг нервов при туберкулоидной лепре имеют вид мягкотканных опухолевидных образований, которые могут кальцифицироваться |
by daruse.ru
Подкожные кальцификаты
Табл №5. Подкожная кальцификация и оссификация
| Заболевание | Локализаця и комментарии |
|---|---|
| Дерматомиозит и другие причины генерализованного или ограниченного интерстициального кальциноза | Бедра, живот, грудная клетка, плечи, шея, кисти, стопы |
| Синдром Элерса-Данло | Генерализованное врожденное заболевание соединительной ткани и «разболтанность» суставов. Узелки жировой ткани в подкожных структурах конечностей могут кальцифицироваться. Также они могут имитировать флеболиты, имеющие зону центрального просветления |
| Эластическая псевдоксантома | Наследственное системное заболевание с широко распространенной преждевременной дегенерацией эластических волокон. Могут кальцифицироваться средние и глубокие слои кожи, а также сухожилия, связки и крупные сосуды |
| Синдром базальноклеточного невуса | Кальцификация мягких тканей может быть признаком данного врожденного заболевания, характеризуемого множественными базальноклеточными карциномами, ладонными вдавлениями, одонтогенными кистами нижней челюсти, аномалиями позвоночника и ребер и брахидактилией, а также неврологическими нарушениями |
| Постинъекционный или травматический жировой некроз (или вызванный тяжелыми металлами) | Неровные плотные отложения в ягодицах могут содержать тяжелые металлы, однако кальцификация участка жирового некроза может возникнуть после инъекций антибиотиков и т.п. |
| Венозный тромбоз, варикозное расширение вен | Нижние конечности, подкожные оссификаты, вторичные по отношению к хроническому венозному застою |
by daruse.ru
Дифференциальная диагностика сосудистых кальцификатов

Табл №6. Дифференциальная диагностика сосудистых кальцификатов
| Признаки | Заболевание | Локализация и комментарий |
|---|---|---|
| Атероматозные кальцификаты (пятнистые) | Артериосклероз, аневризма, артериит Такаясу | Причины раннего атеросклероза: семейная гиперлипидемия, вторичная гиперлипидемия (например, диабет) |
| В основном склероз средней оболочки артерий, имеющий вид параллельных линий (медиальный склероз Монкеберга) | Синдромы идиопатической гиперкальциемии, нефропатии | Гиперкальциемические синдромы: гиперпара- тиреоидизм, гипервитаминоз D, иммобилизация, молочно-щелочной синдром, саркоидоз, идиопатический, паранеопластический или вто ричный к массивной деструкции костной ткани |
| Кальцифицированные тромбы (редко) | Венозный тромбоз, варикозно расширенные вены | Видны как неровные кальцификаты по ходу артерий или чаще вен |
| Флеболиты | Могут быть в норме в полости малого таза. Ангиоматозная мальформация, гемангиома, варикозно расширенные вены | Обычно ограниченное скопление флеболитов. Кавернозная гемангиома, сопровождаемая энхондроматозом, носит название синдрома Маффуччи. Нижние конечности |
by daruse.ru
Источник
мениски обызвествлены. пирофосфатная аптропатия. гонартроз 1 стадии.
————————————————————————————————————————————————————
+1. Картины, подобные представленной, всегда описывал как пирофосфатная артропатия (как правило, это имеет отношение к коленному суставу).После прочтения реферата, о пирофосфатной артропатии, пришел к выводу, что понятие хондрокальциноз, то же имеет право на существование ( это обозначено в посте №2 уважаемой Ola-la).Сталкиваясь в практической работе с коллегами-рентгенологами, сделал вывод о плохом знании данной патологии и даже некотором её игнорировании. Ссылка по теме:https://medarticle.moslek.ru/articles/31398.htm
Пирофосфатная артропатия (синоним болезнь отложения кристаллов пирофосфата кальция дигидрата) — заболевание, обусловленное образованием кристаллов пирофосфата кальция дигидрата и отложением их преимущественно в тканях суставов.
Этиология и патогенез. Нередко кристаллы пирофосфата кальция появляются в тканях суставов, а также в местах прикрепления сухожилий и связок к костям после 40—50 лет. Этот процесс закономерно нарастает по мере старения. По данным морфологического исследования тканей коленных суставов у умерших частота появления кристаллов пирофосфата кальция в возрасте около 80 лет составляет 18,5%. Причины образования этих кристаллов и механизм развития П. а, изучены недостаточно. Описана наследственная форма П. а., при которой предполагают нарушение активности ферментов, принимающих участие в метаболизме пирофосфата кальция, а также генетически обусловленные изменения структуры суставного хряща. П. а. нередко возникает у больных гиперпаратиреозом, гемохроматозом, гипомагнеземией, гипофосфатемией, гепатоцеребральной дистрофией (вторичная форма П. а.), при которых наблюдаются нарушения метаболизма кальция и (или) пирофосфата кальция либо создаются условия для кристаллизации пирофосфата кальция в соединительной, в частности хрящевой, ткани. Значительно чаще наблюдается идиопатическая форма П. а., при которой причины образования кристаллов пирофосфата кальция не ясны, а системные нарушения метаболизма кальция и пирофосфата кальция отсутствуют. Предполагается, что важное значение при идиопатической форме П. а. имеют предшествующее повреждение суставного хряща вследствие травм, некоторых болезней суставов, а также возрастные дистрофические изменения хрящевой ткани.
Хотя отложения кристаллов пирофосфата кальция в хрящевой ткани вызывают нарушения ее структуры и функции, эти изменения, как правило, не сопровождаются клиническими проявлениями. Даже в случае массивных отложений кристаллов, проявляющихся на рентгенограммах хондрокальцинозом суставов, клинические симптомы нередко отсутствуют. Для их появления необходимо проникновение кристаллов из хряща в полость сустава. Только в этих случаях возникает воспаление, что обусловлено поглощением кристаллов фагоцитирующими клетками синовиальной оболочки и внутрисуставной жидкости, этот процесс сопровождается выделением протеолитических ферментов и активизацией ряда других факторов воспаления.
Клиническая картина. В большинстве случаев П. а. развивается после 50 лет, одинаково часто у мужчин и женщин. В более молодом возрасте П. а. обычно имеет наследственный характер или служит проявлениемгиперпаратиреоза и других заболеваний и состояний. Симптоматика П. а. в целом не специфична и напоминает другие заболевания суставов. Поэтому при описании отдельных клинических вариантов П. а. принято использовать терминоэлемент «псевдо» (псевдоподагра, псевдоостеоартроз и т.д.). Однако основу П. а. составляет микрокристаллический артрит, которому свойственны приступообразность течения, выраженность симптомов воспаления в период приступа и склонность к их спонтанному разрешению. Эти признаки, в той или иной мере, присутствуют при всех клинических вариантах заболевания.
Первым из вариантов П. а. была описана псевдоподагра. Она характеризуется отчетливой приступообразностью возникновения артрита, напоминающего картину артрита при подагре; внезапным появлением болей и припухлости, чаще в каком-либо одном суставе. Более чем в половине случаев поражается коленный сустав, реже другие крупные и средние по размерам суставы. В период приступа может нарушаться общее состояние больного, повышаться температура тела. Атаки артрита могут быть столь же яркими, как и при подагре, но обычно их выраженность меньше, а длительность несколько больше (2—3 недели и более). Постепенно явления артрита полностью исчезают. Так же как при подагре, приступы псевдоподагры могут провоцироваться локальной травмой сустава, хирургической операцией, тяжелыми соматическими заболеваниями (инфарктом миокарда, инсультом и т.п.).
Примерно у половины больных П. а. клиническая картина заболевания напоминает остеоартроз. Этот вариант П. а. получил название «псевдоостеоартроз», он характеризуется одновременным поражением нескольких суставов, преимущественно коленных, тазобедренных, плечевых, локтевых, лучезапястных и пястно-фаланговых. Развиваются умеренные, но довольно стойкие боли. На фоне постоянных болевых ощущений периодически появляются кратковременные приступы псевдоподагры. Со временем могут возникать ограничения движений в суставах, небольшие сгибательные контрактуры. Сходство остеоартроза и псевдоостеоартроза обусловлено однотипностью изменений пораженных суставов, выявленных на рентгенограммах: сужение суставных щелей, склероз и кистевидные просветления в субхондральных отделах, остеофиты. Существенным рентгенологическим различием является обызвествление суставного хряща и внутрисуставных фиброзных дисков, обнаруживаемое при П. а. Имеются особенности и локализации патологического процесса. Для остеоартроза типично преимущественное поражение крупных суставов нижних конечностей (коленных и тазобедренных). При П. а. помимо этих суставов нередко и одномоментно изменения отмечаются также в средних и мелких суставах как нижних, так и верхних конечностей.
У небольшой части больных П. а. (приблизительно у 5%) картина заболевания напоминает ревматоидный артрит, этот вариант П. а. называют псевдоревматоидным артритом. Отмечается множественное поражение суставов: припухлость, боли, скованность, ограничение движений. Может быть повышена СОЭ. У больных прослеживается общая для П. а. черта: приступообразность течения болезни. Однако приступы артрита не столь выражены, как при псевдоподагре, и затягиваются на несколько месяцев.
Известны и другие клинические варианты П. а., например развитие выраженной деструкции какого-либо одного, чаще коленного, сустава, что напоминает поражение суставов при сирингомиелии, или преимущественное поражение позвоночника.
Диагноз. П. а. следует заподозрить прежде всего в случаях развития приступообразного артрита коленного или другого крупного сустава у лиц пожилого возраста. Диагноз П. а. считают достоверным, если у больного обнаруживают кристаллы пирофосфата кальция в синовиальной жидкости. Основное значение для идентификации этих кристаллов имеет поляризационная микроскопия, с помощью которой выявляют характерные их оптические свойства, в частности положительное двойное лучепреломление. Типичным признаком П. а. является суставной хондрокальциноз — обызвествление хрящевых внутрисуставных дисков и суставных хрящей. Чаще других обызвествляются хрящевые диски коленных суставов (мениски), лонного сочленения и лучезапястных суставов. Поэтому при подозрении на П. а. необходима рентгенография всех этих областей скелета. Обызвествление суставных хрящей обнаруживается на рентгенограммах реже и выглядит как второй контур сустава, несколько отстоящий от истинного контура, создающегося суставными концами костей. Хондрокальциноз, хотя и характерен, но непатогномоничен для П. а. Он может развиться при отложении в хрящевой ткани суставов других кальциевых кристаллов (гидроксиапатитных, оксалатных и др.). На рентгенограммах при П. а. нередко выявляются изменения, характерные для остеоартроза, в редких случаях — значительная деструкция суставов; может наблюдаться обызвествление мест прикрепления сухожилий и связок к костям. Для исключения вторичной природы пирофосфатной артропатии желательно исследование содержания кальция, магния, фосфора и активности щелочной фосфатазы в крови у больных.
Лечение. Специфическое лечение П. а. на разработано. Применяют нестероидные противовоспалительные средства (ортофен, индометацин и др.), назначая их в максимальных суточных дозах в случае развития острого приступа псевдоподагры и в несколько меньших дозах при других вариантах П. а. Эффективно также введение растворов кортикостероидов в полость пораженных суставов.
Прогноз для жизни благоприятный.
Профилактика не разработана.
Библиогр.: Бунчук Н.В. Болезнь отложения кристаллов пирофосфата кальция. Тер. арх., т. 57, № 2, с. 132, 1985, библиогр.; Насонова В.А. и Астапенко М.Г. Клиническая ревматология, М., 1989.
Источник
