Мрт тазобедренного сустава при коксартрозе

МРТ тазобедренных суставов является относительно новым методом исследования состояния костей и внутренних органов человека. Разработан он был в 70 годах прошлого века и сразу же обрел всеобщее признание. Магниторезонансная томография позволяет производить обследование опорно-двигательного аппарата и с большой точностью устанавливать степень патологических изменений любых органов больного человека. Выгода этого метода обследования состоит в том, что он совершенно безвреден, сделать МРТ тазобедренного сустава можно даже грудным детям и беременным женщинам.
Когда необходимо проводить МРТ
 Для того чтобы пройти МРТ, больному необходимо отправиться в поликлинику на прием к терапевту.
Для того чтобы пройти МРТ, больному необходимо отправиться в поликлинику на прием к терапевту.
Лечащий врач направит пациента на обследование — МРТ тазобедренных суставов, если больной жалуется на появление таких симптомов, как:
- боли в области бедер и поясницы;
- онемение и ощущение потери чувствительности;
- болевые ощущения ограничивают возможность движения конечностями;
- отечность ног;
- судороги.
Область применения МРТ достаточно широка. К этой методике прибегают, когда необходимо обследовать крупные составы и хрящевые ткани (локтевые, плечевые, тазобедренные и т. д.).
Что показывает магнитная томография?
Анатомия костной структуры тазобедренного сустава меняется у человека с возрастом или в результате перенесенных травм и заболеваний. Самым доступным способом изучения таких изменений является рентгеноскопия. Однако МРТ является исследованием, показывающим более детально все патологии и изменения в организме человека. Кроме того, томография позволяет выявлять многие заболевания на самой ранней стадии, что дает больному человеку возможность своевременно приступить к лечению.
Чувство боли и дискомфорт в области бедер могут быть вызваны патологическими изменениями и травмами. В некоторых случаях рентген не позволяет точно диагностировать заболевания. МРТ костей таза лучше, чем рентгенограмма, покажет любые переломы и трещины, обнаружит признаки болезней, которые нет возможности определить другим путем на ранних стадиях:
- опухоли в тканях и костях;
- артрит;
- внутренние кровоизлияния;
- некроз;
- ревматизм;
- эпифизеолиз головки бедренной кости;
- болезнь Пертеса.
Это далеко не полный список заболеваний, которые возможно обнаружить в результате проведения томографии тазобедренного сустава.
Какие заболевания можно выявить на ранних стадиях при помощи МРТ
Своевременно сделанное томографическое исследование позволяет выявить такое опасное заболевания, как коксартроз тазобедренного сустава.
При коксартрозе происходит постепенное разрушение поверхности суставов и хрящей. Если не приступить к лечению этой болезни на ранних стадиях, то впоследствии патологические изменения затронут структуру опорно-двигательного аппарата, что в результате скажется на трудоспособности и качестве жизни пациента.
Коксартроз начинается бессимптомно и может не давать знать о себе много лет. Выявить его на ранних стадиях может МРТ тазобедренного сустава. Показанием к проведению такого обследования касаются лиц, имеющих, по мнению врачей, признаки патологических изменений тазовых костей.
К случайным находкам, которые выявляются только при помощи МРТ, можно отнести эностоз, протекающий незаметно, и не проявляющий себя никакими симптомами. Это изменение структуры костей выглядит как небольшое опухолевидное образование размером от 2 до 20 мм. Крайне редко эностоз достигает 4-5 см.
Как подготовиться к МРТ тазобедренного сустава
Пациентов часто беспокоит вопрос о том, как делают МРТ, сколько времени занимает сама процедура и как следует к ней готовиться.
 Перед процедурой нужно снять все металлические украшения, убрать телефоны и часы. Не подойдет для этого случая одежда с металлическими молниями, декоративными деталями и пуговицами. Женщинам не рекомендуется перед МРТ пользоваться декоративной косметикой, поскольку в ней могут содержаться частички металла.
Перед процедурой нужно снять все металлические украшения, убрать телефоны и часы. Не подойдет для этого случая одежда с металлическими молниями, декоративными деталями и пуговицами. Женщинам не рекомендуется перед МРТ пользоваться декоративной косметикой, поскольку в ней могут содержаться частички металла.
Если у пациента имеются металлические зубные протезы или штифты, об этом необходимо сказать медицинскому персоналу.
В некоторых случаях, например, при МРТ для выявления различных опухолевых образований, рекомендуется введение контрастного компонента.
МРТ тазобедренного сустава длится примерно полчаса, процедура не вызывает никаких неприятных ощущений и не требует от пациента сложных приготовлений. Дискомфорт во время процедуры бывает только у тех пациентов, которые плохо себя чувствуют в закрытых пространствах.
МРТ относится к платным услугам, и в разных клиниках обследование тазобедренных суставов обходится от 4 до 15 тысяч рублей.
Противопоказания к проведению МРТ относительные и абсолютные
Поскольку работа томографа основана на использовании сильного магнитного поля, необходимо выяснить, можно ли назначать МРТ пациентам, имеющим металлические пластины, винты, штифты, кардиостимуляторы?
Чтобы однозначно ответить на этот вопрос, необходимо знать, из какого именно металла изготовлены импланты, какую они имеют форму.
Под воздействием сильного магнитного поля металлические детали в теле человека могут:
- смещаться,
- сильно разогреваться.
Именно поэтому людям с клипсами на сосудах категорически запрещено проводить МРТ, поскольку эти приспособления могут сдвинуться с места в процессе процедуры.
Противопоказано проводить МРТ пациентам, имеющим:
- кардиостимулятор;
- электронные имплантаты среднего уха;
- имплантаты или кровоостанавливающие клипсы из металла в сосудах головного мозга;
- аппарат Илизарова.
Абсолютный запрет на проведение обследования при помощи МРТ во всех перечисленных случаях связан с тем, что излучение магнитно-резонансного томографа может вызвать нарушения в работе сердца, кровотечения в мозгу.
Относительный запрет связан со временными состояниями пациента:
- больной принимает нервные стимуляторы;
- женщина находится на третьем триместре беременности;
- у больного обнаружена декомпенсированная сердечная недостаточность.
Лицам, страдающим клаустрофобией, тоже недопустимо проводить обследование при помощи томографа, поскольку они не в состоянии перенести 30 минут пребывания в тесном закрытом пространстве аппарата. Ограничением для проведения МРТ является наличие у пациента на теле татуировок, сделанных при помощи красителей, содержащих металлы.
Можно ли проводить МРТ детям дошкольного возраста?
Можно ли делать МРТ ребенку или беременной женщине, должен решать лечащий врач. В любом случае для этих категорий пациентов такой метод обследования является более щадящим, чем рентген. Сложность проведения процедуры детям связана с непониманием ребенка, для чего его заставляют смирно лежать в загнутом пространстве 30 минут.
 Непосредственно перед процедурой с ребенком необходимо провести беседу, успокоить его и рассказать о предстоящем событии. Само мероприятие можно представить ребенку как игру. Перед процедурой и во время ее проведения взрослые должны сохранять спокойствие и быть с ребенком доброжелательными. Известно, что маленькие дети тонко чувствуют психологическое состояние своих родителей. Если мама малыша будет вести себя нервозно, ребенок будет ощущать беспокойство и страх.
Непосредственно перед процедурой с ребенком необходимо провести беседу, успокоить его и рассказать о предстоящем событии. Само мероприятие можно представить ребенку как игру. Перед процедурой и во время ее проведения взрослые должны сохранять спокойствие и быть с ребенком доброжелательными. Известно, что маленькие дети тонко чувствуют психологическое состояние своих родителей. Если мама малыша будет вести себя нервозно, ребенок будет ощущать беспокойство и страх.
Можно ли проводить МРТ пациентам с эндопротезом или пластиной тазобедренного сустава?
Специалисты полагают, что проводить МРТ пациентам с эндопротезом или пластиной можно в том случае, если точно известно, что последние изготовлены из сплавов титана, поскольку этот металл не разогревается и не смещается под воздействием магнитного поля.
Для больных с эндопротезированием изделиями из других металлов существуют ограничения. Томография лицам с металлическим протезом проводится под строгим контролем. Для этой цели пациенту в руки дают кнопку, которую следует нажать в том случае, если обследуемый начинает ощущать дискомфорт и сильное жжение в районе эндопротеза.
Результаты проведения МРТ обследования
По окончании процедуры пациент получает на руки протокол обследования, в котором зафиксированы показания томографа. На основании этого документа лечащий врач устанавливает точный диагноз и назначает лечение.
Протокол проведенного исследования содержит снимки тазобедренного сустава в разных плоскостях, что дает медикам возможность более точно установить причину возникшего заболевания. В зависимости от установленного диагноза, больной направляется для дополнительных консультаций к специалистам:
- травматологу,
- неврологу,
- ревматологу,
- физиотерапевту.
Магниторезонансная томография нашла широкое применение в травматологии и хирургии. Эта методика признана одной из самых эффективных, поскольку дает возможность специалистам составить полное представление не только о костной структуре, но и о состоянии хрящей и мягких тканей пациента. По этой причине МРТ в обязательном порядке делают всем больным в процессе подготовки к операции с целью выявления возможных осложнений.
Источник
Какие обследования обязательно нужно провести больному при артрозе тазобедренного сустава (при коксартрозе)?
В наше время для уточнения диагноза коксартроза чаще всего прибегают к клиническому и биохимическому анализам крови, рентгенографии и магнитно-резонансной или компьютерной томографии. Несколько реже пациенту назначают УЗИ (ультразвуковое исследование) суставов.
Клинический анализ крови. Для этого анализа кровь берется из пальца. При артрозе клинический анализ крови, как правило, не показывает каких-либо специфических изменений. Лишь в некоторых случаях может отмечаться совсем незначительное повышение скорости оседания эритроцитов (СОЭ или РОЭ): до 20 мм.
Напротив, существенное повышение СОЭ (выше) в сочетании с ночными болями в суставе должно подтолкнуть нас к мысли о ревматическом, воспалительном, происхождении этих болей. То есть, возможно, у пациента — артрит. Или болезнь Бехтерева.
Если у пациента к тому же повышено количество лейкоцитов, то это обстоятельство подтверждает наличие в организме какого-то инфекционно-воспалительного процесса, отразившегося в частности и на суставах.
Однако в любом случае клинический анализ крови не дает четких ответов, он лишь обозначает тенденции и сужает круг диагностического поиска.
Анализ на ревмопробы. При проведении этого анализа кровь берется из вены, и обязательно натощак. Анализ крови, взятой из вены, может оказать существенную помощь врачу в проведении дифференциальной диагностики поражений суставов: артроз или артрит?
Так, при ревматических болезнях (артритах) в крови существенно повышается уровень так называемых маркеров воспаления: С-реактивного белка, серомукоида, АЦЦП.
При артрозе эти показатели, напротив, остаются в норме.
Правда, бывают случаи, когда отдельные виды артритов тоже не приводят к существенному изменению воспалительных показателей. Но все же такой анализ, как правило, помогает произвести четкое разграничение между воспалительными и обменно-дистрофическими заболеваниями суставов (между артритом и артрозом).
Внимание! В тех случаях, когда мы обнаруживаем у пациента с артрозом «воспалительные» изменения в показателях крови, взятой из пальца или из вены, мы должны насторожиться — ведь артроз не вызывает никаких изменений в анализах. И если показатели воспаления повышены, есть большая вероятность, что мы имеем дело не с артрозом, а с артритом. Тогда надо продолжить обследование пациента до окончательного подтверждения или опровержения диагноза.
Рентгенография суставов. Рентгенография является самым распространенным и одним из важнейших методов диагностики коксартроза. В большинстве случаев даже стадия артроза устанавливается исключительно на основании рентгеновского снимка: ведь на рентгене достаточно хорошо видны изменения формы сустава и костные-деформации; заметно уплотнение костей под поврежденным хрящом и четко прорисовываются остеофиты («шипы»). Кроме того, по рентгеновскому снимку можно судить о ширине суставной щели, то есть о расстоянии между сочленяющимися костями.
Но у рентгеновского исследования есть серьезный минус: на рентгеновском снимке запечатлеваются только кости. А вот мягкие ткани сустава (хрящ, суставную капсулу и т. д.) на рентгене мы увидеть не сможем. Потому, используя только рентген, мы не сможем со стопроцентной точностью оценить степень повреждения суставного хряща и капсулы сустава. К счастью, в последние годы все более широкое распространение получил метод магнитной томографии.
Магнитно-резонансная томография (МРТ). Для исследования используются, как ясно из названия, магнитные волны. Они способны отразить на получаемом снимке мельчайшие детали сустава.
Метод магнитно-резонансной томографии очень точен: он позволяет обнаружить самые ранние изменения хрящевой ткани (которые еще не видны на обычном рентгеновском снимке), а также помогает увидеть первые признаки начавшегося асептического некроза (инфаркта сустава), когда он есть. Поэтому я часто рекомендую своим пациентам для уточнения диагноза провести, помимо рентгена, именно магнитно-резонансную томографию сустава.
Хотя здесь надо иметь в виду одно обстоятельство. Обычно, получив данные томографического обследования, врачи бывают настолько уверены в их непогрешимости, что не считают нужным перепроверять результаты исследований и проводить личный осмотр пациента. Это неправильно.
Во-первых, специалист отделения томографии, который проводит расшифровку снимков, тоже человек и может ошибаться. В частности, я неоднократно сталкивался с ситуациями, когда за артроз принимались обычные возрастные изменения или другие, схожие по картине с артрозом, заболевания. Так бывает очень часто.
Во-вторых, выявленный на томограмме коксартроз может быть не единственным заболеванием пациента. А основной причиной боли, даже при наличии коксартроза, может оказаться другое заболевание: например, грыжа межпозвонкового диска, которую нужно будет лечить параллельно с коксартрозом.
В общем, даже получив в руки «полный пакет» обследований пациента (рентгеновский снимок, анализы, томограмма), врач все равно должен сначала провести личный осмотр пациента и только потом назначать лечение.
Компьютерная томография (КТ). Помимо магнитно-резонансной томографии в некоторых больницах до сих пор пользуются компьютерной томографией. По сути, компьютерная томография — это максимально продвинутая версия рентгена: для компьютерной томографии используются все те же рентгеновские лучи, что и при обычном рентгенографическом исследовании.
Разница лишь в том, что при компьютерной томографии томограф как бы «шинкует» сустав серией рентгеновских снимков, и в результате изображение получается более объемным и подробным, чем при рентгенографии. Но оно все равно на порядок уступает по информативности магнитно-резонансной томограмме. Потому КТ нужно использовать только в тех случаях, когда по каким-то причинам мы не можем провести пациенту магнитно-резонансную томографию (например, если у пациента стоит кардиостимулятор, водитель ритма, и магнитные волны могут нарушить его работу).
УЗИ суставов (ультразвуковое исследование). Ультразвуковое исследование в последние годы стали активно использовать для диагностики заболеваний суставов. Ведь УЗИ, как и магнитно-резонансная томография, позволяет увидеть изменения мягких тканей сустава — например, с помощью ультразвука можно обнаружить истончение хрящевой ткани при артрозе или увеличение количества суставной жидкости при артрите; можно выявить повреждение менисков в колене, и т. д. Однако метод имеет существенный недостаток — он весьма субъективен, и полученные данные целиком зависят от квалификации специалиста, проводящего исследование.
Конечно, это не значит, что специалисты по УЗИ суставов постоянно ошибаются. Но если даже такой точный метод, как томография, оставляет место для разночтений в расшифровке полученных данных и разногласий в диагнозе, то данные ультразвукового исследования суставов вызывают вопросы особенно часто.
Поэтому я не склонен слепо доверять диагнозу, полученному на УЗИ суставов, и всегда перепроверяю такие заключения (путем личного осмотра пациента, а также с помощью рентгеновского исследования или с помощью магнитно-резонансной томографии).
***
Статья доктора Евдокименко© для книги «Артроз», опубликована в 2003 году.
Отредактирована в 2011 году. Все права защищены.
ЧИТАТЬ ДАЛЕЕ:
- Лекарства больше Не нужны?
- Симптомы коксартроза
- С чем часто путают артроз тазобедренного сустава (коксартроз)
- Причины артроза тазобедренного сустава (коксартроза)
- Строение тазобедренного сустава
- Изменения в тазобедренном суставе при коксартрозе
- Рентгенодиагностика коксартроза: самые распространенные ошибки
- Лечение артроза тазобедренного сустава: перспективы
- Оперативное лечение артроза тазобедренного сустава
- Терапевтическое лечение артроза тазобедренного сустава
- Наши лучшие упражнения для лечения коксартроза
Все статьи доктора Евдокименко
Источник
Коксартроз — это артроз тазобедренного сустава. Развивается постепенно, в течение нескольких лет, склонен к прогрессированию, может быть как односторонним, так и двухсторонним. Сопровождается болями и ограничением движений в суставе. На поздних стадиях наблюдается атрофия мышц бедра и укорочение конечности. Диагноз устанавливается на основании клинической симптоматики и результатов рентгенографии. На ранних стадиях коксартроза лечение консервативное. При разрушении сустава, особенно – у пациентов молодого и среднего возраста показана операция (эндопротезирование).
Общие сведения
Коксартроз (остеоартроз или деформирующий артроз тазобедренного сустава) – это дегенеративно-дистрофическое заболевание. Обычно развивается в возрасте 40 лет и старше. Может быть следствием различных травм и заболеваний сустава. Иногда возникает без видимых причин. Для коксартроза характерно постепенное прогрессирующее течение. На ранних стадиях применяются консервативные методы лечения. На поздних этапах восстановить функцию сустава можно только оперативным путем.
В ортопедии и травматологии коксартроз является одним из самых распространенных артрозов. Высокая частота его развития обусловлена значительной нагрузкой на тазобедренный сустав и широкой распространенностью врожденной патологии – дисплазии сустава. Женщины болеют коксартрозом немного чаще мужчин.
Коксартроз
Причины коксартроза
Выделяют первичный (возникший по неизвестным причинам) и вторичный (развившийся вследствие других заболеваний) артроз тазобедренного сустава.
Вторичный коксартроз может стать следствием следующих заболеваний:
- Дисплазий тазобедренного сустава.
- Врожденного вывиха бедра.
- Болезни Пертеса.
- Асептического некроза головки бедра.
- Инфекционных поражений и воспалительных процессов (например, артрита тазобедренного сустава).
- Перенесенных травм (травматических вывихов, переломов шейки бедра, переломов таза).
Коксартроз может быть как односторонним, так и двухсторонним. При первичном коксартрозе часто наблюдается сопутствующее поражение позвоночника (остеохондроз) и коленного сустава (гонартроз).
Факторы риска
К числу факторов, увеличивающих вероятность развития коксартроза можно отнести:
- Постоянную повышенную нагрузку на сустав. Чаще всего наблюдается у спортсменов и у людей с избыточной массой тела.
- Нарушения кровообращения, гормональные изменения, нарушения метаболизма.
- Патологию позвоночника (кифоз, сколиоз) или стоп (плоскостопие).
- Пожилой и старческий возраст.
- Малоподвижный образ жизни.
Сам по себе коксартроз по наследству не передается. Однако, определенные особенности (нарушения обмена веществ, особенности строения скелета и слабость хрящевой ткани) могут наследоваться ребенком от родителей. Поэтому при наличии кровных родственников, страдающих коксартрозом, вероятность возникновения болезни несколько увеличивается.
Патанатомия
Тазобедренный сустав образован двумя костями: подвздошной и бедренной. Головка бедра сочленяется с вертлужной впадиной подвздошной кости, образуя своеобразный «шарнир». При движениях вертлужная впадина остается неподвижной, а головка бедренной кости двигается в различных направлениях, обеспечивая сгибание, разгибание, отведение, приведение и вращательные движения бедра.
Во время движений суставные поверхности костей беспрепятственно скользят друг относительно друга, благодаря гладкому, упругому и прочному гиалиновому хрящу, покрывающему полость вертлужной впадины и головку бедра. Кроме того, гиалиновый хрящ выполняет амортизирующую функцию и участвует в перераспределении нагрузки при движениях и ходьбе.
В полости сустава находится небольшое количество суставной жидкости, которая играет роль смазки и обеспечивает питание гиалинового хряща. Сустав окружен плотной и прочной капсулой. Над капсулой находятся крупные бедренные и ягодичные мышцы, которые обеспечивают движения в суставе и, наряду с гиалиновым хрящом, также являются амортизаторами, предохраняющими сустав от травм при неудачных движениях.
При коксартрозе суставная жидкость становится более густой и вязкой. Поверхность гиалинового хряща высыхает, теряет гладкость, покрывается трещинами. Из-за возникшей шероховатости хрящи при движениях постоянно травмируются друг о друга, что вызывает их истончение и усугубляет патологические изменения в суставе. По мере прогрессирования коксартроза кости начинают деформироваться, «приспосабливаясь» к увеличившемуся давлению. Обмен веществ в области сустава ухудшается. На поздних стадиях коксартроза наблюдается выраженная атрофия мышц больной конечности.
Симптомы коксартроза
К числу основных симптомов заболевания относятся боли в области сустава, паховой области, бедра и коленного сустава. Также при коксартрозе наблюдается скованность движений и тугоподвижность сустава, нарушения походки, хромота, атрофия мышц бедра и укорочение конечности на стороне поражения. Характерным признаком коксартроза является ограничение отведения (например, больной испытывает затруднения при попытке сесть «верхом» на стул). Наличие тех или иных признаков и их выраженность зависит от стадии коксартроза. Первым и наиболее постоянным симптомом является боль.
При коксартрозе 1 степени пациенты предъявляют жалобы на периодическую боль, которая возникает после физической нагрузки (бега или длительной ходьбы). Боль локализуется в области сустава, реже – в области бедра или колена. После отдыха обычно исчезает. Походка при коксартрозе 1 степени не нарушена, движения сохранены в полном объеме, атрофии мышц нет.
На рентгенограмме пациента, страдающего коксартрозом 1 степени, определяются нерезко выраженные изменения: умеренное неравномерное сужение суставной щели, а также костные разрастания вокруг наружного или внутреннего края вертлужной впадины при отсутствии изменений со стороны головки и шейки бедренной кости.
При коксартрозе 2 степени боли становятся более интенсивными, нередко появляются в состоянии покоя, иррадиируют в бедро и область паха. После значительной физической нагрузки больной коксартрозом начинает прихрамывать. Объем движений в суставе уменьшается: ограничивается отведение и внутренняя ротация бедра.
На рентгеновских снимках при коксартрозе 2 степени определяется значительное неравномерное сужение суставной щели (более чем наполовину от нормальной высоты). Головка бедренной кости несколько смещается кверху, деформируется и увеличивается в размере, а ее контуры становятся неровными. Костные разрастания при этой степени коксартроза появляются не только на внутреннем, но и на внешнем крае вертлужной впадины и выходят за пределы хрящевой губы.
При коксартрозе 3 степени боли становятся постоянными, беспокоят пациентов не только днем, но и ночью. Ходьба затруднена, при передвижениях больной коксартрозом вынужден пользоваться тростью. Объем движений в суставе резко ограничен, мышцы ягодицы, бедра и голени атрофированы. Слабость отводящих мышц бедра становится причиной отклонения таза во фронтальной плоскости и укорочения конечности на больной стороне. Для того, чтобы компенсировать возникшее укорочение, пациент, страдающий коксартрозом, при ходьбе наклоняет туловище в больную сторону. Из-за этого центр тяжести смещается, нагрузки на больной сустав резко увеличиваются.
На рентгенограммах при коксартрозе 3 степени выявляется резкое сужение суставной щели, выраженное расширение головки бедра и множественные костные разрастания.
Диагностика
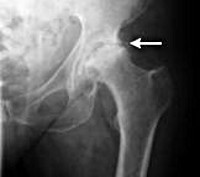
Диагноз коксартроза выставляется на основании клинических признаков и данных дополнительных исследований, основным из которых является рентгенография. Во многих случаях рентгеновские снимки дают возможность установить не только степень коксартроза, но и причину его возникновения. Так, например, увеличение шеечно-диафизарного угла, скошенность и уплощение вертлужной впадины свидетельствуют о дисплазии, а изменения формы проксимальной части бедренной кости говорят о том, что коксартроз является следствием болезни Пертеса или юношеского эпифизиолиза. На рентгенограммах больных коксартрозом также могут выявляться изменения, свидетельствующие о перенесенных травмах.
В качестве других методов инструментальной диагностики коксартроза могут использоваться КТ и МРТ. Компьютерная томография позволяет детально изучить патологические изменения со стороны костных структур, а магнитно-резонансная томография предоставляет возможность оценить нарушения со стороны мягких тканей.

Рентгенография тазобедренных суставов. Двухсторонний коксартроз: сужение суставной щели, склероз суставных поверхностей.
Дифференциальная диагностика
В первую очередь коксартроз следует дифференцировать от гонартроза (остеоартроза коленного сустава) и остеохондроза позвоночника. Атрофия мышц, возникающая на 2 и 3 стадиях коксартроза, может стать причиной болей в области коленного сустава, которые нередко выражены ярче, чем боли в области поражения. Поэтому при жалобах пациента на боли в колене следует произвести клиническое (осмотр, пальпация, определение объема движений) исследование тазобедренного сустава, а при подозрении на коксартроз направить пациента на рентгенографию.
Боли при корешковом синдроме (сдавливании нервных корешков) при остеохондрозе и некоторых других заболеваниях позвоночника могут имитировать болевой синдром при коксартрозе. В отличие от коксартроза при сдавливании корешков боль возникает внезапно, после неудачного движения, резкого поворота, поднятия тяжестей и т. д., локализуется в области ягодицы и распространяется по задней поверхности бедра. Выявляется положительный симптом натяжения – выраженная болезненность при попытке пациента поднять выпрямленную конечность, лежа на спине. При этом больной свободно отводит ногу в сторону, тогда как у пациентов с коксартрозом отведение ограничено. Следует учитывать, что остеохондроз и коксартроз могут наблюдаться одновременно, поэтому во всех случаях необходимо тщательное обследование больного.
Кроме того, коксартроз дифференцируют с трохантеритом (вертельным бурситом) – асептическим воспалением в области прикрепления ягодичных мышц. В отличие от коксартроза болезнь развивается быстро, в течение 1-2 недель, обычно – после травмы или значительной физической нагрузки. Интенсивность болей выше, чем при коксартрозе. Ограничения движений и укорочения конечности не наблюдается.
В отдельных случаях при нетипичном течении болезни Бехтерева или реактивного артрита могут наблюдаться симптомы, напоминающие коксартроз. В отличие от коксартроза, при этих заболеваниях пик болей приходится на ночное время. Болевой синдром очень интенсивный, может уменьшаться при ходьбе. Характерна утренняя скованность, которая возникает сразу после пробуждения и постепенно исчезает в течение нескольких часов.
Лечение коксартроза
Лечением патологии занимаются ортопеды-травматологи. Выбор методов лечения зависит от симптомов и стадии заболевания. На 1 и 2 стадиях коксартроза проводится консервативная терапия. В период обострения коксартроза применяются нестероидные противовоспалительные средства (пироксикам, индометацин, диклофенак, ибупрофен и т. д.). Следует учитывать, что препараты этой группы не рекомендуется принимать в течение длительного времени, поскольку они могут оказывать негативное влияние на внутренние органы и подавлять способность гиалинового хряща к восстановлению.
Для восстановления поврежденного хряща при коксартрозе применяются средства из группы хондропротекторов (хондроитина сульфат, экстракт хрящей телят и др.). Для улучшения кровообращения и устранения спазма мелких сосудов назначаются сосудорасширяющие препараты (циннаризин, кислоту никотиновую, пентоксифиллин, ксантинола никотинат). По показаниям используются миорелаксанты (лекарственные средства для расслабления мышц).
При упорном болевом синдроме пациентам, страдающим коксартрозом, могут назначаться внутрисуставные инъекции с использованием гормональных препаратов (гидрокортизона, триамцинолона, метипреда). Лечение стероидами необходимо проводить с осторожностью. Кроме того, при коксартрозе применяются местные средства – согревающие мази, которые не оказывают выраженного терапевтического эффекта, однако, в ряде случаев снимают спазм мышц и уменьшают боли за счет своего «отвлекающего» действия. Также при коксартрозе назначают физиотерапевтические процедуры (светолечение, ультразвуковую терапию, лазеролечение, УВЧ, индуктотермию, магнитотерапию), массаж, мануальную терапию и лечебную гимнастику.
Диета при коксартрозе самостоятельного лечебного эффекта не имеет и применяется только как средство для снижения веса. Уменьшение массы тела позволяет снизить нагрузку на тазобедренные суставы и, как следствие, облегчить течение коксартроза. Для того чтобы уменьшить нагрузку на сустав врач, в зависимости от степени коксартроза, может порекомендовать пациенту ходить с тростью или с костылями.
На поздних стадиях (при коксартрозе 3 степени) единственным эффективным способом лечения является операция – замена разрушенного сустава эндопротезом. В зависимости от характера поражения может применяться либо однополюсный (заменяющий только головку бедра) или двухполюсный (заменяющий как головку бедра, так и вертлужную впадину) протез.
Операция эндопротезирования при коксартрозе проводится в плановом порядке, после полного обследования, под общим наркозом. В послеоперационном периоде проводится антибиотикотерапия. Швы снимают на 10-12 день, после чего пациента выписывают на амбулаторное лечение. После эндопротезирования обязательно проводятся реабилитационные мероприятия.
В 95% случаев хирургическое вмешательство по замене сустава при коксартрозе обеспечивает полное восстановление функции конечности. Больные могут работать, активно двигаться и даже заниматься спортом. Средний срок службы протеза при соблюдении всех рекомендаций составляет 15-20 лет. После этого необходима повторная операция для замены изношенного эндопротеза.
Источник
