Можно ли менять коленный сустав при варикозе
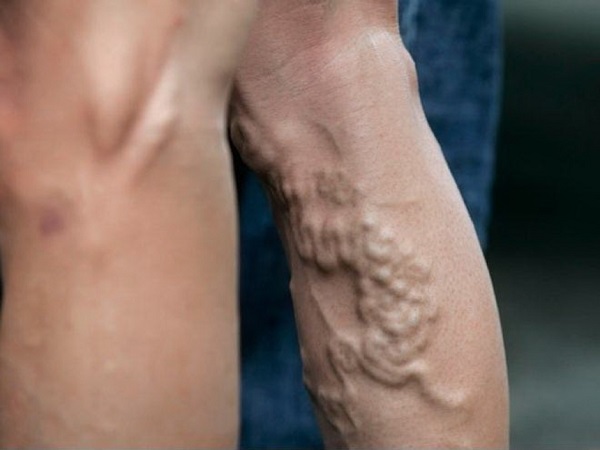
Варикоз — относительное противопоказание к проведению операции по замене коленного сустава искусственным имплантатом. Это означает, что эндопротезирование возможно, но только после консервативного или хирургического лечения варикозной болезни. Решение об установке искусственного сустава принимает врач-ортопед с учетом тяжести сосудистой патологии, выраженности симптоматики, общего состояния здоровья пациента.

Эндопротезирование коленного сустава при варикозе
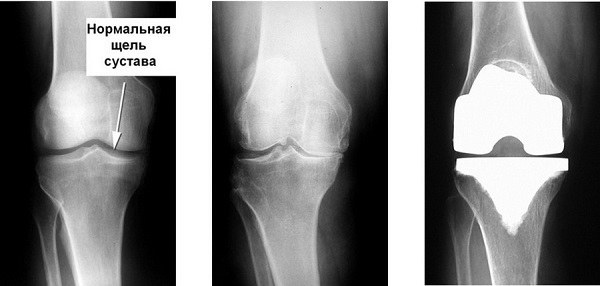
Варикозное расширение вен нижних конечностей чаще диагностируется у пациентов старше 45 лет. Особенно подвержены развитию заболевания женщины в период естественной менопаузы. Варикоз становится причиной расстройства кровообращения в суставах ног, образования дефицита питательных веществ в костных и хрящевых тканях, провоцирующих их разрушение. В некоторых случаях прогрессирование именно этой патологии послужила толчком для возникновения гонартроза. А деформирующий остеоартроз коленного сустава высокой степени тяжести — основное показание к эндопротезированию.
Пока не проведено лечение варикоза замена коленного сустава не имеет смысла. Он будет функционировать с нарушениями из-за чрезмерно медленного восстановления мягких, хрящевых и костных структур колена. После эндопротезирования пациент должен вставать уже спустя пару дней, что затруднительно при варикозе. Возникнут проблемы и во время интенсивной реабилитации, длящейся от 3 до 6 месяцев.
Предварительное обследование
Для выявления абсолютных или относительных противопоказаний проводится комплексное обследование больного. Оно обязательно даже при предоставлении пациентом результатов недавних лабораторных и инструментальных исследований. Варикозное расширение вен нижних конечностей диагностируется следующим образом:
- цветное дуплексное сканирование вен — ультразвуковое исследование, позволяющее визуализировать распределение скоростей потоков крови, текущих по венам в разных направлениях;
- УЗИ вен ног — эхографический метод оценки анатомии сосудов и регионального кровотока по венозной кровеносной системе.
Стадия варикоза, развившиеся осложнения устанавливаются по результатам рентгенологических, радионуклидных методов диагностики, а также реовазографии нижних конечностей (исследование гемодинамики и особенностей микроциркуляции). Если у пациента обнаружена патология 1 степени тяжести, то решение об эндопротезировании принимает хирург-ортопед с учетом возможных постоперационных рисков.
Почему больным с варикозом не заменяют коленный сустав протезом
Даже у людей со здоровыми сосудами велика вероятность развития осложнений, обусловленных замедлением тока крови во время эндопротезирования. А при изначально поврежденных венах риск тромбоза и тромбоэмболии повышается многократно.
Для улучшения доступа к операционному полю хирург рассекает кожу, мышцы, мягкие, ткани. Открывшиеся кровотечения устраняется незамедлительно, но успевает возникнуть защитная реакция организма — сгущение крови для уменьшения ее потери. Это предрасполагает к образованию тромбов в венах нижних конечностей в ходе и после операции, а также в период реабилитации.
На фоне уже развившегося варикоза формирование кровяных сгустков повышается вероятность тромбоэмболии легочной артерии. Патология возникает внезапно — оторвавшийся тромб закупоривает кровеносный сосуд, нарушая ток крови. Клинически тромбоэмболия проявляется болями за грудиной, удушьем, цианозом (посинением) лица и шеи, коллапсом, расстройством сердечного ритма. Если пациенту не будет оказана немедленная медицинская помощь, то возможен летальный исход.
Что делать при отказе в эндопротезировании коленного сустава
Установка искусственного сустава не выполняется при варикозе средней и высокой степени тяжести. Основаниями для отказа становятся часто возникающие симптомы стадии субкомпенсации или декомпенсации:
- постоянная тяжесть в ногах, тупые боли, повышенная утомляемость, ночные судороги;
- кожный зуд, предшествующий трофическим расстройствам;
- выраженное расширение вен.
После диагностирования патологии сосудистой сети ног назначаются мероприятия для более детального изучения свертывающей системы крови. Коррекция выявленных нарушений проводится вне ортопедического стационара. Дальнейшим лечения больного занимается флеболог. Терапия варикоза направлена не только на ослабление выраженности симптоматики. Должна быть обнаружена и устранена причина сосудистой патологии — избыточная масса тела, повышенное артериальное давление, изменение гормонального фона.
После успешного консервативного или хирургического лечения, компрессионной склеротерапии препятствий для эндопротезирования коленного сустава нет. Пациент готовится к плановой установке искусственного имплантата.
Особенности профилактики постоперационных осложнений пациентов с варикозом в анамнезе
Несмотря на восстановление работы венозной кровеносной системы, пациентам с варикозом в анамнезе уделяется особое внимание. Сразу после эндопротезирования им назначается ношение ортопедических чулок с компрессионным эффектом для снижения нагрузок на вены нижних конечностей.
В дооперационном периоде показана фармакологическая профилактика и использованием антиагрегантов и антикоагулянтов — лекарственных средств, разжижающих кровь и препятствующих образованию тромбов. Например, в клинике в Чехии применяются низкомолекулярные гепарины (Фраксипарин, Клексан и Фрагмин). Их начинают использовать за 12 часов до установки искусственного сустава, а затем вводят подкожно раз в сутки. Это становится надежной профилактикой тромбозов и легочной тромбоэмболии у пациентов с варикозом в анамнезе.
Источник
Ранее считалось, что ожирение, ишемическая болезнь сердца, сердечная недостаточность и хроническая венозная недостаточность повышают риски при эндопротезировании крупных суставов. Однако последние научные исследования доказали обратное. Оказывается, нет четкой взаимосвязи между частотой развития тромбозов и наличием у пациентов сопутствующей патологии.
Это значит, что тромбоэмболические осложнения возникают отнюдь не потому, что человек страдает варикозом или имеет лишний вес.
Основным фактором риска является нарушение свертываемости крови, которое возникает в ходе операции. При этом адекватная своевременная профилактика позволяет предупредить развитие тромбоэмболических осложнений (ВТЭО).
В чем опасность операции при варикозе
Операции по замене крупных суставов (коленного, тазобедренного) сопряжены с высоким риском тромбозов. По данным разных авторов, вероятность развития тромбоэмболических осложнений у разных пациентов колеблется в пределах 3,4-50%. Причем в 0,7-30% случаев тромбоз сопровождается тромбоэмболией легочной артерии (ТЭЛА), которая в 1-3% случаев приводит к летальному исходу.
Основной причиной тромбоза являются функциональные изменения в системе гемостаза, а именно — преобладание свертываемости крови над процессами фибринолиза. Гиперкоагуляция развивается в результате массивного повреждения костных и мягких тканей в ходе хирургического вмешательства. Причем у пациентов с варикозом и хронической венозной недостаточностью она более выражена, чем у мужчин и женщин без сопутствующей сосудистой патологии.
В связи с этим пациенты с варикозом и ХВН относятся к группе высокого риска тромбоэмболических осложнений. По данным некоторых авторов, вероятность возникновения тромбоза у них составляет 40-70%. Однако причиной этого являются не сами болезни, а сопутствующие изменения в системе гемостаза, которые имеются у таких пациентов.
Фото ноги с тромбозом.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Можно ли делать эндопротезирование с варикозом
Варикоз и хроническая венозная недостаточность не являются противопоказаниями к эндопротезированию. Однако при их наличии могут возникнуть определенные сложности во время и после операции. Ведь пациенты с сосудистой патологией больше остальных рискуют получить тромбоэмболические осложнения в раннем послеоперационном периоде.
И тем не менее при варикозе и ХВН оперироваться можно. Главное — делать это в хорошей клинике, где используются адекватные алгоритмы обследования и тактики ведения данной категории пациентов.
Что делать, если отказали врачи
Перед операцией врачи обязательно обследуют каждого пациента и оценивают риски. При высокой вероятности осложнений в операции могут отказать. В таком случае следует искать клинику и специалиста, который согласится выполнить эндопротезирование. Но нужно быть готовым к тому, что перед операцией придется пройти курс лечения. А в послеоперационном периоде — курс сосудистой терапии и тромбопрофилактики по схеме высокого риска.
При индивидуальном подходе и адекватной профилактике риск тромбоэмболических осложнений будет сведен к минимуму. А послеоперационный период и восстановление пройдут максимально успешно.
Как исключить тромбоз
Чтобы провести эффективную профилактику тромбоза, врачам необходимо сначала оценить риск его развития. Как мы уже сказали, сопутствующие заболевания не являются факторами, определяющими появление осложнений. Так как же оценить возможные риски?
Большую роль в прогнозировании играют такие показатели:
- фибринолитическая активность крови;
- скорость оседания эритроцитов (СОЭ);
- количество эритроцитов в периферической крови;
- показатель гематокрита;
- этаноловый тест.
Большое значение в оценке рисков также имеет обследование ангиохирурга и ультразвуковое ангиосканирование (УЗАС) сосудов нижних конечностей. На основании результатов этих исследований можно с высокой вероятностью спрогнозировать послеоперационные осложнения еще на этапе подготовки к операции. После этого специалисты могут с большей эффективностью подобрать схему профилактики и тактику ведения больного.
Пациентам с патологией вен нижних конечностей требует особенно тщательная подготовка к эндопротезированию. Более того, в связи с высоким риском им необходим индивидуальный подход. Им подбирают оптимальную схему тромбопрофилактики (парентеральные + пероральные антикоагулянты), а также назначают курс сосудистой терапии. В некоторых случаях больным выполняют санирующую флебэктомию, что позволяет значительно снизить вероятность тромбоэмболии.
Отметим, что эндопротезирование коленных суставов сопряжено с большим риском, чем замена ТБС. И в этом случае требуются еще более тщательное планирование и подготовка.
Меры предосторожности после
Для профилактики тромбозов крайне важно ношение компрессионного белья подходящего класса компрессии. Чулки всегда подбирает специалист, учитывая степень варикоза и стадию венозной недостаточности. Компрессионное белье требуется носить в течение как минимум 30 дней после операции.
Итоги
Наличие варикоза и ХВН не должно быть поводом для отказа от эндопротезирования. Ведь операция является единственным способом, который позволяет избавиться от хронических болей и вернуться к привычному образу жизни. Так что оперироваться в любом случае необходимо.
Но, поскольку операция может быть сопряжена с рисками, делать ее следует только в хорошей клинике. При выборе учреждения следует поинтересоваться, как там оценивают возможные риски и какие схемы профилактики используют. Очень важно, чтобы в раннем послеоперационном периоде там проводилась адекватная тромбопрофилактика.
Не менее важно и ношение подходящего компрессионного белья после хирургического вмешательства.
Источник
Варикозное расширение глубоких вен на ногах: признаки и методы лечения
- Факторы, приводящие к развитию патологии
- Симптомы варикоза глубоких вен нижних конечностей
- Диагностические мероприятия
- Лечение варикоза глубоких вен
- Профилактика
Многие годы пытаетесь вылечить ВАРИКОЗ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить варикоз принимая каждый день средство за 147 рублей.
Варикоз глубоких вен нижних конечностей – патология, которая распространяется на сосуды, проходящие в мышечных тканях. Удлиненные и расширенные вены затрудняют кровоток и могут стать причиной развития тромбоза. Опасность этого состояния заключается в вероятности отрыва тромба и его попадания в легочную артерию.
Факторы, приводящие к развитию патологии
Патологические изменения глубоких вен развиваются из-за:
Для избавления от ВАРИКОЗА наши читатели успешно используют Варитонус. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- продолжительного приема гормональных препаратов;
- слабости венозных стенок и клапанов, обусловленной генетическим фактором;
- гиподинамии;
- избыточного веса;
- повышенных физических нагрузок;
- изменений, происходящих в организме женщины в период беременности;
- статических нагрузок на нижние конечности;
- выраженного целлюлита;
- серьезных нарушений иммунной системы;
- постоянного передавливания сосудов на ногах слишком тесной одеждой или обувью;
- дерматита;
- аллергических реакций;
- хирургических операций.
Варикоз глубоких вен на ногах – результат серьезного нарушения кровообращения в этой области. При таких условиях у человека могут появиться трофические язвы, что чревато развитием гангрены – состояния, которое требует ампутации ноги.
Симптомы варикоза глубоких вен нижних конечностей
Патология выражается в следующих симптомах:
- появление сосудистой сетки;
- отечность нижних конечностей, которая приобретает особенно выраженный характер во второй половине дня и перед сном;
- увеличение ноги в объемах;
- чувство боли, тяжести, распирания изнутри в области икроножных мышц, особенно ярко этот симптом проявляется при продолжительной ходьбе либо сидении на одном месте;
- выраженная сухость кожных покровов, образование пигментных пятен на них;
- судороги в ногах, которые чаще появляются среди ночи;
- ощущение жжения в области нижних конечностей;
- образование трофических язв;
- выпирание измененных вен в области бедер, стоп, голеней при физических нагрузках.
На каждой из стадий развития патологии симптомы имеют разную выраженность:
- Для первой из них характерно отсутствие внешних проявлений. Тем не менее, отток крови уже имеет место, поэтому у больного наблюдаются судороги в ногах и не слишком выраженная отечность.
- На второй стадии отеки тканей становятся более выраженными, в ногах появляется тяжесть. Уплотнения в конечностях не ощущаются при пальпации.
- На третьей стадии происходит нарушение микроциркуляции, что связано с несостоятельностью клапанов сосудов. На поверхности кожи появляются пятна синего цвета и эрозии, покровы становятся сухими. Сосудистая сетка набухает, боль приобретает выраженный постоянный характер.
- Четвертая стадия является наиболее опасной. В этом случае происходит инфицирование конечности, что связано с образованием незаживающих трофических язв.
Диагностические мероприятия
Для выявления патологии проводят следующие диагностические процедуры:
- Ультразвуковое исследование вен ног (допплерография и ангиосканирование). Благодаря такому методу визуализируют сосуды и определяют степень развития патологического процесса.
- Общие анализы крови и мочи.
- Флебография. Для проведения этого мероприятия требуется введение в вену вещества, содержащего йод. Это позволяет четко визуализировать патологически измененные вены на снимках.
- Сонография.
- Фотоплетизмография. Процедура проводится для оценки функциональности вен.
- Венозная окклюзионная плетизмография. Позволяет измерить объем крови в венах нижних конечностей.
После оценки состояния вен больному назначают подходящий ему курс терапии.
Лечение варикоза глубоких вен
Самым надежным и наиболее эффективным способом лечения является проведение операции. Медикаментозная терапия может стать только дополнением оперативного вмешательства.
Консервативная терапия заключается в использовании:
- препаратов-антикоагулянтов, разжижающих кровь и препятствующих образованию тромбов (Аспирин, Варфарин);
- противовоспалительных средств для снижения уровня воспаления (Индометацин, Диклофенак);
- венотоников, благотворно влияющих на структуру стенок вен и восстанавливающих нарушенный кровоток (Троксевазин, Венорутон, Детралекс) – эти препараты выпускаются в таблетированной форме, а также мазей и гелей для местного применения;
- фибринолитиков, вводимых внутривенно – с их помощью растворяют мелкие тромбы и очищают венозное русло от веществ, затрудняющих процесс кровообращения.
Хирургическое лечение требуется, если консервативные методы не дают результата, а патологический процесс характеризуется тенденцией к развитию серьезных осложнений.
Противопоказания к проведению операции:
- ишемическая болезнь сердца;
- инфекционные заболевания;
- возраст от 60 лет;
- беременность;
- наличие на коже сыпи, элементы которой заполнены гнойным содержанием;
- период лактации;
- сахарный диабет.
При варикозе глубоких вен на ногах проводятся такие виды операций:
- Склеротерапия. Этот способ предусматривает введение в поврежденную вену склеивающего вещества, которое полностью перекрывает ее просвет. Постепенно сосуд исключается из системного кровотока и замещается соединительной тканью. При тяжелых формах варикоза склеротерапия проводится достаточно редко, поскольку при таких масштабах она практически не дает эффекта.
- Флебэктомия. Суть процедуры заключается в удалении пораженного участка вены. Такой способ проводится преимущественно для лечения поверхностных вен, но может быть применен и для терапии вен внутренней системы кровообращения.
- Лазерная коагуляция. На сосудистую сеть действуют лучи, которые благодаря термическому воздействию вызывают разрушение сосудистой стенки.
Выбор конкретного метода зависит от того, насколько выражен патологический процесс.
Профилактика
Чтобы не допустить развития варикоза глубоких вен нижних конечностей, необходимо:
- отказаться от приема алкогольных напитков, курения;
- носить удобную устойчивую обувь без высоких каблуков;
- носить компрессионный трикотаж, который укрепляет и поддерживает ослабленные вены;
- нормализовать вес тела;
- снизить до минимума потребление жирной пищи животного происхождения;
- делать утреннюю зарядку, заниматься физкультурой;
- отказаться от физических нагрузок, которые вызывают сильное напряжение нижних конечностей.
Для этого нужно:
- на несколько минут расположить ноги так, чтобы они находились выше уровня тела (можно закинуть их на стул);
- из положения сидя сделать 20 сгибательно-разгибательных движений каждой стопой, стараясь, чтобы мышцы каждой ноги максимально напрягались и расслаблялись;
- маршировать на месте, имитируя ходьбу;
- вставать на носочки, задерживаться на несколько секунд в таком положении, затем перекатываться на пятки, повторить несколько раз.
Также полезно в целях профилактики выполнять дренирующий массаж. Это несложно, но результативно. Нужно:
- массировать конечности растирающими мягкими движениями, двигаясь от стопы к коленному суставу;
- сдавливать ноги пальцами, обхватив ими боковые поверхности пятки: поочередно сдавливая и расслабляя пальцы, продвигаться вверх до коленного сустава;
- растирать ладонями конечностями, двигаясь от правого края к левому.
Варикоз глубоких вен нижних конечностей – опасная патология, которая может вызвать образование тромбов и стать причиной смерти больного. Чтобы этого не допустить, необходимо начать лечение как можно раньше и при необходимости воспользоваться хирургическим методом избавления от проблемы.
Источник varikoza-med.ru
Оперирующий хирург, владеющий всеми методами безоперационного и оперативного лечения варикозного расширения вен (склеротерапия, эндовазальная лазерная и радиочастотная облитерация, минифлебэктомия, флебэктомия). Имеет большой опыт в лечении острой патологии венозной системы (флеботромбозов, тромбофлебитов) в отделении экстренной сосудистой хирургии.
Является членом Российского общества Ангиологов и Сосудистых хирургов. Постоянный участник Всероссийских и международных научных конференций и мастер-классов. С его участием публикуются статьи в центральных научных журналах, посвященные проблемам флебологии и сосудистой хирургии.
Источник health.mail.ru
Здравствуйте! Мне поставлен диагноз — варикозная болезнь вен нижних конечностей. Собираюсь делать операцию по замене коленного сустава. Врач-флеболог при обследовании сказал что противопоказаний для операций нет, а хирург (который будет делать операции) говорит что с варикозом операции вообще не делают. Скажите пожалуйста, можно ли с моим диагнозом (острой, хронической формы или какого либо воспаления у меня нет), проводить операцию такого рода? Заранее благодарю за ответ. Галина.
Симптомы: варикозная болезнь вен нижних конечностей
Возраст: 65
В задачи врача-флеболога не входит определение наличия или отсутствия противопоказаний к проведению операции по протезированию сустава, такая формулировка заключения в некоторой степени некорректна. Флеболог во время очной консультации, после осмотра и УЗИ (а также, возможно, после изучения данных некоторых лабораторных обследований) должен быть сделать вывод степени риска развития венозных тромбоэмболических осложнений при проведении операции на суставе в настоящее время. И уже врач-ортопед (артролог), руководствуясь этими данными, должен сделать вывод о том, имеются ли противопоказания к протезированию сустава, каковы возможные варианты того, чтобы свести к минимуму возможные риски развития осложнений и т.д. Соответственно, в данном случае я буду соглашаться с Вашим хирургом: врач, изучив заключение флеболога, пришел к выводу, что в данной ситуации, проведение операции по замене сустава будет нерациональным. Данный подход полностью повторяет то правило, которым руководствуются все хирурги – если речь идет о плановой хирургической патологии (например, как в Вашем случае, необходима замена сустава), необходимо провести лечение сосудистой патологии, и лишь затем приступать к решению этой проблемы. В противном случае все может закончиться тромбозом и тромбоэмболией.
Источник varikoz.ru
Источник
