Мозаичная хондропластика коленного сустава реабилитация
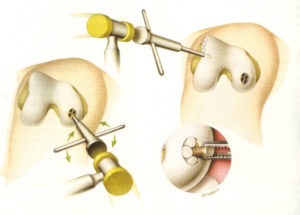
«Мозаичная хондропластика» или костно-хрящевая аутопластика, является одним из наиболее популярных методов пластики локальных хрящевых или костно-хрящевых дефектов мыщелков бедренной кости. Методика основана на пластике дефекта цилиндрическими костно-хрящевыми трансплантатами с гиалиновым хрящём на конце, взятыми из неконтактных зон мыщелков бедра.
Костно-хрящевая аутотрансплантация, как метод хирургического лечения локальных дефектов хряща коленного сустава впервые был описана в 1908 году Judet H. Сторонники этой методики обосновывали свой выбор возможностью выживания гиалинового хряща с сохранением его истинной морфологической структуры. В 1963 году Campbell C.J. показал выживаемость костно-хрящевых трансплантатов без изменения структуры хряща в сроки более 1 года. McDermott A.G. с соавторами в 1985 году сообщили о положительных отдаленных исходах костно-хрящевых трансплантаций у 100 больных. Авторы были едины во мнении о том, что в пересаженных костно-хрящевых трансплантатах судьба гиалинового хряща в целом зависит от судьбы подлежащего слоя кости. Мы в целом поддерживаем эту точку зрения и считаем, что характер приживления костно-хрящевых трансплантатов во многом зависит от состояния субхондрального ложа!
Desjardins M.R. с соавт. в 1991 году показали, что при рефиксации фрагмента хряща без подлежащей субхондральной кости, не происходит его прирастания к костному ложу, и в подавляющем большинстве случаев происходит некроз хрящевой пластины.
В 1992 году венгерский ортопед Hangodi L. описал технику аутопластики костно-хрящевых дефектов мыщелков бедренной кости цилиндрическими костно-хрящевыми трансплантатами диаметром 4,5 мм и длиной 15-20 мм, взятыми из неконтактных зон мыщелков бедра. Эта методика получила широкую популярность под названием «Мозаичная пластика» и надолго заняла лидирующие позиции в мировой ортопедической практике. Позже была описана техника артроскопической «мозаичной пластики», усовершенствован инструментарий для выполнения такой операции. Сегодня эта методика применяется в 15-20% ортопедических клиник Европы и США.
 Техника выполнения мозаичной пластики (Анимация)
Техника выполнения мозаичной пластики (Анимация)
Техника выполнения мозаичной пластики (Анимация)
В 1992 году Hangody L. c соавт. представили результаты экспериментального исследования на собаках. Авторы показали, что уже через 4 недели происходило сращение костной части трансплантата с костным ложем, а через 8 недель между хрящевыми трансплантатами формировалась фиброзная ткань, соединяющая их между собой. Гистологические исследования также показали, что структура гиалинового хряща на пересаженных трансплантатах не претерпевала каких либо изменений.
Продолжает дискутироваться вопрос о том, каким должен быть оптимальный размер костно-хрящевых трансплантатов при «мозаичной пластике». Анализ литературы показал, что наиболее часто использовались трансплантаты среднего размера (4-4,5 мм), имеющие относительно короткие сроки ремоделирования при достаточной прочности. Hangody L. рекомендовал использовать трансплантаты длиной не менее 15 мм. Автор объяснял это тем, что меньшая длина не обеспечивает стабильной фиксации трансплантата. Он также рекомендовал производить забор цилиндрических трансплантатов из «ненагружаемых зон» коленного сустава, т.е. из боковых отделов мыщелков бедренной кости. Причем, при заборе трансплантатов диаметром 4,5 мм их количество могло составлять 15, что позволяло восстановить остеохондральный дефект на 80-100% .
Cambardella R.A. и Glousman R.E. в 1998 опубликовали результаты мультицентрового исследования 100 пациентов с изолированными хрящевыми и костно-хрящевыми дефектами коленного сустава после «мозаичной пластики». Средний срок наблюдения составил 16 месяцев. У большинства пациентов результаты операции были расценены как отличные и хорошие. Отсутствие синовита и болевого синдрома при полном восстановлении функции коленного сустава позволило авторам сделать заключение о хорошем приживлении трансплантатов.
Схожие данные приводит Brandley J. (1999 год). Обследовав 145 больных через 18 месяцев после «мозаичной пластики» было достигнуто 86% положительных исходов лечения. Kish G. с соавторами в 1999 году оценили через 12 месяцев результаты “мозаичной пластики» у 52 профессиональных спортсменов. У 63 % из них отмечено полное восстановление функции коленного сустава и прежнего уровня физической активности.
Мы используем «мозаичную» пластику с 1997 года. Показаниями к операции считаем наличие полнослойного хрящевого или костно-хрящевого дефекта, площадь которого не превышает 4-5 см² (по данным рентгенографии, магнитно-резонансной и компьютерной томографии). Для пластики дефекта мыщелка мы используем цилиндрические костно-хрящевые трансплантаты разного диаметра — от 4,5 мм до 12 мм.
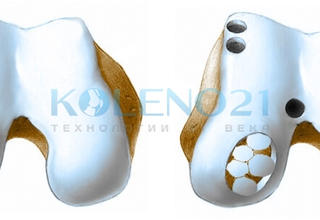
Считаем важным остановиться на одной важной детали в технике выполнения операции – это расположение трансплантатов. Для полноценной регенерации хрящевой поверхности, трансплантаты необходимо располагать максимально близко друг к другу, практически вплотную. Расстояние между столбиками-трансплантатами не должно превышать 2 мм.
Их также необходимо располагать строго перпендикулярно поверхности мыщелка бедра, а их хрящевой конец должен располагаться на уровне суставной поверхности мыщелка, не нарушая его конгруэнтности. Глубокое расположение столбиков, т.е. ниже уровня поверхности мыщелка, а также их выстояние выше суставной поверхности следует считать неправильным. Для полноценного и максимального закрытия дефекта целесообразно использовать трансплантаты различного диаметра. Успехом операции следует считать отсутствие или минимальное свободное пространство между столбиками-трансплантатами.
Крайне важно еще на этапе предоперационного планирования правильно оценить размеры костно-хрящевого дефекта и определить возможность его полноценного пластического замещения. Основная проблема, с которой может столкнуться хирург – это дефицит пластического материала, а именно костно-хрящевых трансплантатов. От этого в целом зависят успех и результаты операции. В таких случаях необходимо использовать альтернативные методики пластики дефекта (технология AMIC).
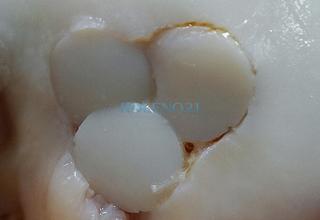 Варианты «мозаичной» костно-хрящевой аутопластики
Варианты «мозаичной» костно-хрящевой аутопластикиКлинический пример: Больной Ж., 18 лет, обратился в нашу клинику с длительным болевым анамнезом в коленном суставе. Считает себя больным с 14 лет, когда после травмы коленного сустава периодически стали беспокоить ноющие боли, возникающие при физических нагрузках и сохраняющиеся в покое.
В клинике, при МРТ обследовании диагностирован рассекающий остеохондрит медиального мыщелка бедренной кости. Во время операции обнаружена некротизированная хрящевая пластина, которая легко отделилась от своего ложа. Выполнена мозаичная костно-хрящевая аутопластика дефекта мыщелка двумя трансплантатами диаметром 8 мм и 7-ю трансплантатами диаметром 4,5 мм. Достигнуто закрытие площади дефекта на 95%. Важно отметить, что через 9 месяцев после операции пациент вернулся к прежнему уровню физической активности.
Через 6 лет после операции больной получил травму коленного сустава во время игры в футбол. При клиническом и МРТ исследовании диагностирован разрыв латерального мениска. Выполнена артроскопическая резекция мениска. Во время артроскопии исследована зона «мозаичной» аутопластики – она была полностью заполнена стабильной хрящевой тканью. Результат «мозаичной» пластики расценен как хороший.
 Артроскопический вид зоны «мозаичной» пластики через 6 лет.
Артроскопический вид зоны «мозаичной» пластики через 6 лет.
Артроскопический результат «мозаичной» пластики через 6 лет.
«Мозаичная» костно-хрящевая аутопластика. Технология Recon
Источник
Хондропластика коленного сустава – хирургическое вмешательство, направленное на устранение поврежденных участков хряща. Операция проводится с помощью специального прибора – эндоскопа, который вводят через небольшой надрез. Существует несколько видов хондропластики, специалист выбирает тип вмешательства в зависимости от состояния сустава.
Виды операции
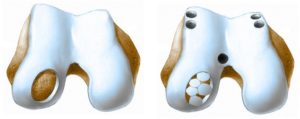
Мозаичная хондропластика позволяет восстановить небольшие участки хряща
Мозаичная хондропластика коленного сустава. Используются участки хряща с других участков тела пациента, как правило, с бедренной кости. Частицы хрящей в шахматном порядке размещаются на пораженной области, со временем ткань сустава восстанавливается. Такая методика подходит при небольших участках поражения – не более 5 см².
После операции в пораженной области остаются кровяные сгустки, которые трансформируются в фибрин, затем – в соединительную ткань, а после – в хрящ. Он восстанавливается постепенно, пациенту стоит настроиться на долгую реабилитацию.
Нормальная нагрузка становится возможной спустя 2,5 месяца после операции. Результат хирургического вмешательства зависит от своевременности обращения к врачу и точности выполнения его рекомендаций.
Стоимость мозаичной хондропластики колеблется в среднем от 50 до 300 тысяч рублей.
Недостаток такого способа – после процедуры хрящ будет более волокнистым и менее прочным. Пациенту придется всю жизнь беречь сустав и избегать серьезных физических нагрузок.
Абразивная хондропластика эффективна при обширных поражениях сустава
Абразивная пластика. Показана при обширных поражениях: артрозах, хронических артритах. Через небольшие отверстия с помощью лазера или механического воздействия удаляется пораженная ткань. Затем в оставшейся хрящевой прослойке делаются небольшие отверстия, которые вскоре заполнятся стволовыми клетками. Так организм естественным образом стремится регенерировать пораженный участок. Со временем в этом месте появится новая хрящевая прослойка.
Недостатки есть и у этой методики. Новые ткани будут волокнистыми и менее прочными, чем естественные, поэтому иногда процедуру приходится повторять.
При серьезных поражениях абразивная хондропластика позволяет лишь отсрочить протезирование сустава, не заменяя его.
Стоимость такой операции колеблется примерно от 19 000–220 000 рублей.
Хондропластика коленного сустава выполняется через надрезы
Коблационная пластика. Методика предусматривает иссечение поврежденной ткани электрическим током. Пластика бывает холодной и горячей. Первая проводится при температуре 45–60°, вторая – при 300°. Пораженный хрящ удается, после чего образуется рубец и заболевание прекращает развитие.
Оба типа вмешательства используются при поверхностных повреждениях коленных хрящей, глубокие патологии таким способом не лечат. Средняя цена такой хондропластика коленных суставов составляет 8 500 – 120 000 рублей.
Сравнение преимуществ и недостатков
| Вид процедуры | Преимущества | Недостатки |
| Мозаичная | Позволяет отказаться от использования имплантата. Основная задача – запуск восстановительных процессов для получения хрящевой ткани. | После процедуры требуется продолжительный комплексный реабилитационный процесс. Эффект зависит от состояния колена, поэтому требуется тщательная диагностика. Отмечается высокий риск развития осложнений. |
| Абразивная | Методика основана на удалении пораженной ткани и активизации собственных стволовых клеток. Процедура эффективна при обширных патологических изменениях хрящевой ткани. | Новый хрящ будет менее прочным и функциональным. Может потребоваться курс похожих операций. Вылечить серьезные поражения таким способом проблематично. |
| Коблационная | Блокирует развитие заболевания и дальнейшее разрушение ткани сустава, исключаются риски для здоровых хрящей. | Процедура недостаточна эффективна при обширных патологических изменениях. |
Прежде чем выбрать тип вмешательства, врач направит пациента на комплексное обследование: рентген, МРТ, анализ крови и т.д. Это позволит точно определить масштаб проблемы, локализацию и избежать осложнений.
Возможные осложнения и противопоказания
Операция на коленный сустав проводится через небольшие проколы
Несмотря на то, что описаные типы вмешательства считаются малотравматичными, возможны следующие осложнения:
- инфицирование и развитие воспалительного процесса;
- тромбоз;
- скопление кровяных сгустков в коленных суставах.
Именно поэтому перед операцией важно оценить не только состояние колена, но и общее состояние здоровья пациента. При необходимости врач назначит курс антибактериальной терапии или гепаринов, уменьшающих риск развития тромбов. Для устранения воспаления и болевых ощущений может потребоваться краткосрочный прием НПВС по назначению медика.
Операция противопоказана при обострении инфекционных и воспалительных заболеваний, повреждениях кожного покрова в зоне вмешательства, вальгусной и варусной деформациях.
Реабилитация
Длительность и способы реабилитации определяются сложностью и типом хирургического вмешательства. Обязательно ограничить активность и нагрузки, фиксировать сустав повязками и ортезами. Первое время придется передвигаться на костылях. После операции назначается курс обезболивающих препаратов, затем в зависимости от состояния больного:
- физиотерапия: электрофорез, фонофорез;
- лечебный массаж;
- иглоукалывание;
- лечебная физкультура.
Реабилитация после хондропластики может растянуться на 4-6 месяцев.
Выполняя все рекомендации врача, вполне возможно вернуть суставу подвижность и вести обычную активную жизнь.
Источник
Проводится хондропластика коленного сустава, чтобы избавиться от дефектов хрящей. Этот вид хирургического вмешательства считается наименее травматичным и безопасным, поскольку в процессе операции применяется эндоскоп. Прибор вводят в полость сустава через небольшой надрез кожного покрова. Благодаря этому восстановительный период протекает быстрее и легче.

Когда назначается оперативное вмешательство?
К помощи хондропластики мыщелка бедра, колена или голеностопа прибегают, когда у пациента наблюдаются следующие состояния:
- деформирующий артроз;
- переломы;
- нарушение работы мениска;
- артрит;
- трещины.
Вернуться к оглавлению
Как проводится операция?
Абразивная хондропластика
Перед хирургическим вмешательством больному делают наркоз, после чего с помощью эндоскопа в кожном покрове делается несколько надрезов. Затем хирург, используя сверло, проделывает в хряще небольшие дыры, благодаря которым в зону повреждения внедряются стволовые клетки. Вследствие этого организм самостоятельно борется с дефектами и спустя 2—3 месяца после операции в области, где проводилась хирургия, образуется волокнистый хрящ.
Невзирая на то, что к помощи абразивной хондропластики прибегают на протяжении многих десятилетий, у нее есть серьезный минус. Волокнистый хрящ не такой прочный, как его предшественник. Еще одним недостатком этой процедуры доктора считают то, что новая хрящевая ткань не в силах полностью заполнить дефект. В связи с этим абразивная хондропластика позволяет только на непродолжительный период отсрочить эндопротезирование суставов, представляющее собой их замену на искусственные импланты.
Вернуться к оглавлению
Мозаичное оперативное вмешательство
 Мозаичный тип операции позволяет заполнить хрящевые пустоты трансплантатами.
Мозаичный тип операции позволяет заполнить хрящевые пустоты трансплантатами.
Цель этой процедуры заключается в том, что хирург пересаживает хрящевые трансплантаты, которые предварительно были взяты у больного. Из суставного хряща, который наименее подвержен подвижности и нагрузкам, изымают требуемые материалы. Клетки хрящевой ткани в виде мозаики пересаживают в поврежденную область сустава. Спустя определенное время из них образуется новый хрящ.
Мозаичная хондропластика коленного сустава обладает своими минусами. Новая хрящевая ткань волокнистая, поэтому менее упругая. Помимо этого, область здоровой ткани существенно уменьшается.
Вернуться к оглавлению
Коллагеновые мембраны
Для этой процедуры характерна активация резервных сил самого организма. Эндоскопом в кожном покрове делают надрез, куда вводят специальные инструменты, позволяющие проделать отверстия в хрящевой ткани. Затем их прикрывают коллагеновыми мембранами. Они помогают удержать костный материал и скорее восстановить обширные участки пораженного хряща.
Вернуться к оглавлению
Коблационная пластика
 Удаляются поврежденные фрагменты хряща холодным методом.
Удаляются поврежденные фрагменты хряща холодным методом.
Представляет собой иссечение пораженных участков хряща током. Различают горячий и холодный способ, отличающийся по температуре воздействия. Больные участки удаляются, на их месте образуются небольшие рубцы, которые препятствуют дальнейшему распространению недуга. Оба вида хондропластики эффективны лишь при незначительных повреждениях сочленения, не подходят для терапии глубоких патологий.
Вернуться к оглавлению
Существуют ли противопоказания?
К хондропластике сустава колена, бедра или голеностопа не прибегают, когда у больного диагностировали такие состояния, как:
- нестабильность суставной ткани;
- вальгусная и варусная деформация;
- резекция мениска;
- болезни инфекционного характера, которые находятся в острой стадии;
- воспалительные заболевания;
- различные повреждения кожного покрова в зоне стопы, колена или голени.
Вернуться к оглавлению
Осложнения после хондропластики сустава
Невзирая на то, что этот вид операции принято считать наиболее безопасным и наименее травматичным, у него существуют послеоперационные последствия. Чаще всего наблюдаются следующие осложнения:
 Осложнение после хирургического вмешательства может быть тромбоз.
Осложнение после хирургического вмешательства может быть тромбоз.
- инфицирование с последующим воспалительным процессом;
- тромбоз;
- скопление крови в суставной ткани.
Чтобы снизить риск развития этих нежелательных реакций, больному после операции прописывают курс антибактериальной терапии, а также гепарины, которые позволяют уменьшить вероятность появления тромбов. К таким лекарствам относят «Фраксипарин» и «Фрагмин». Помимо этого, чтобы снять болевой синдром и возможный воспалительный процесс, используются нестероидные противовоспалительные медпрепараты: «Парацетамол» и «Кетонал».
Вернуться к оглавлению
Реабилитация
То, насколько долго будет продолжаться восстановительное лечение, напрямую связано с видом хондропластики и масштабом области хирургии. В первую очередь реабилитация включает в себя фиксацию сустава, который был прооперирован. Делают это при помощи наложения гипсовой повязки, которую пациенту потребуется носить около 2-х месяцев. Иногда ее заменяют обычной перевязкой. В такой ситуации больной должен находиться в состоянии покоя, соблюдать постельный режим и не допускать нагрузку на пораженную нижнюю конечность.
Преимущественно восстановительная терапия занимает около полугода. В это время человеку потребуется передвигаться на костылях. Ограничение же физической активности должно соблюдаться не менее года. Реабилитация включает в себя использование физиотерапевтического лечения. Преимущественно больному назначают следующие методы:
 Для скорейшего выздоровления больному может назначаться курс иглоукалывания.
Для скорейшего выздоровления больному может назначаться курс иглоукалывания.
- электрофорез;
- лазеротерапию;
- фонофорез;
- иглоукалывание.
Прибегают и к помощи массажных процедур, благодаря которым удается улучшить кровообращение, вернуть эластичность мышечной ткани. Важно отметить, что массаж должен проводиться щадящим образом. Выполнять его вправе исключительно специалист, который знает, какие движения будут максимально полезны и не нанесут вреда прооперированному участку тела. Вместе с физиотерапией и массажными процедурами пациенту потребуется выполнять лечебную физическую культуру. Она позволяет разработать пораженный сустав, вернуть ему былую подвижность.
Источник
