Методика узи коленного сустава видео


УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Введение
В современной лучевой диагностике ультрасонографии отводится ведущая роль, причем сфера ее применения постоянно расширяется. Если 15-20 лет назад ультразвуковая диагностика имела распространение лишь в классическом поясе — акушерство и гинекология, уронефрология, органы брюшной полости, то в последнее десятилетие, благодаря совершенствованию аппаратуры, разработке новых методологических приемов, стало возможным применение эхографии в тех областях, которые ранее считались недоступными для ультразвука.
Одно из таких направлений развития ультрасонографии — применение ее в травматологии и ортопедии [1-5], в частности, для обследования коленных суставов.
Методика исследования
Исследование проводится линейными или конвексными датчиками частотой от 5 до 10 МГц. При этом врач ультразвуковой диагностики должен знать не только нормальную и ультразвуковую анатомию обследуемого сустава, но и строго соблюдать предлагаемый протокол ультразвукового сканирования.
Анатомической особенностью строения коленного сустава является наличие менисков — хрящевых пластинок трехгранной формы, расположенных между суставными поверхностями, проникающих на определенное расстояние в суставную полость (рис. 1, 2). Наружный край мениска срастается с суставной сумкой, внутренний заострен в форме клина и обращен в полость сустава.
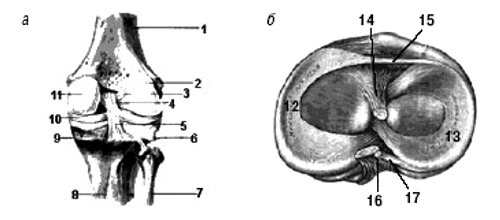
Рис. 1. Коленный сустав: а — вид спереди, б — поперечный срез.
1 — бедро, 2 — латеральный мыщелок бедра, 3 — ant. cruciate lig., 4 — post. meniscofemoral lig., 5 — post. cruciate lig., 6 — capsular lig.; 7 — малоберцовая кость, 8 — большеберцовая кость, 9 — tibial coll. lig., 10 — медиальный мениск, 11 — медиальный мыщелок бедра, 12 — медиальный мениск, 13 — латеральный мениск, 14 — ant. cruciate lig., 15 — trans. lig., 16 — post. meniscofemoral lig., 17 — post. cruciate lig.
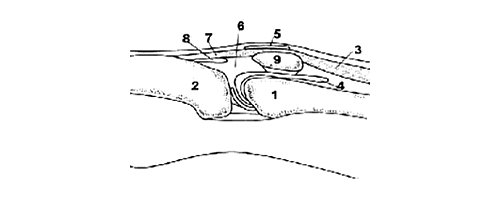
Рис. 2. Коленный сустав: вид сбоку.
1 — бедро, 2 — большеберцовая кость, 3 — сухожилие m.quad riceps, 4 — верхний заворот колена, 5 — бурса передней части надколенника, 6 — жировые тела, 7 — собственная связка надколенника, 8 — глубокая бурса надколенника, 9 — надколенник.
Травматические повреждения и заболевания менисков — одна из наиболее частых причин болей в коленном суставе.
В начале исследования больной находится в положении лежа на животе, ноги слегка согнуты в коленях. Датчик располагается в области подколенной ямки параллельно длинной оси нижней конечности в месте максимальной пульсации артерии, определяемой пальпаторно, и на экране монитора эта позиция служит для определения правильного положения датчика (рис. 3).
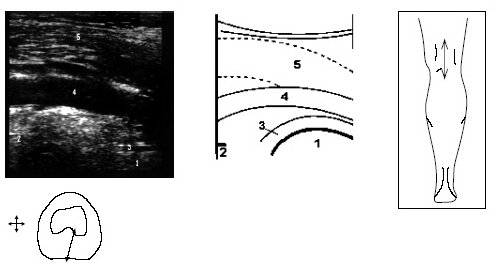
Рис. 3. Ультрасонограмма и схемы заднего отдела коленного сустава.
1 — бедренная кость, 2 — большеберцовая кость, 3 — суставная щель, 4 — подколенная артерия, 5 — медиальная головка m.gastrocnemius.
Под контролем руки исследователя датчик смещается по проекции суставной щели латерально до момента, когда на экране появится клиновидная эхопозитивная структура умеренной интенсивности, соответствующая заднему рогу наружного мениска (рис. 4).
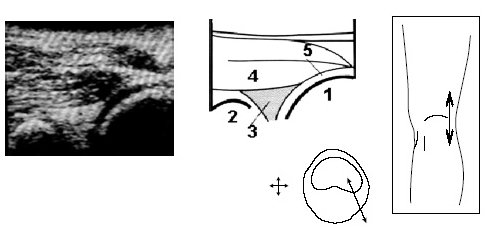
Рис. 4. Ультрасонограмма и схемы проекции заднего рога мениска.
1 — бедренная кость (наружный мыщелок), 2 — большеберцовая кость, 3 — задний рог латерального мениска, 4 — латеральная го ловка m.gastrocnemius, 5 — суставная щель.
При этом до визуализации заднего рога мениска иногда выявляется сeсамоидная косточка (рис. 5).
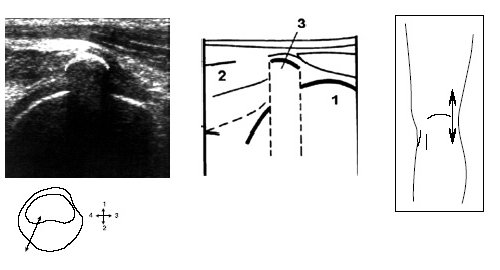
Рис. 5. Ультрасонограмма, схема подколенной области и расположение датчика.
1 — бедренная кость, 2 — латеральная головка m.gastrocnemius, 3 — сесамоидная кость.
Затем больной поворачивается на больную сторону, нога сгибается в колене до 50-60°, датчик располагается в проекции суставной щели над промежуточной частью мениска и постепенно смещается кпереди до момента, когда на экране монитора визуализируется структура переднего рога. Аналогично исследуется медиальный мениск (рис. 6).
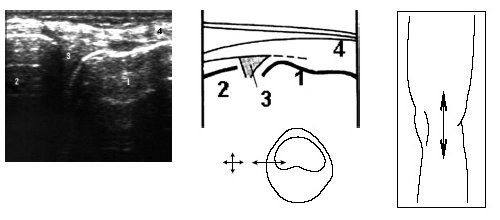
Рис. 6. Ультрасонограмма, схема медиального отдела коленного сустава и расположение датчика.
1 — бедренная кость, 2 — большеберцовая кость, 3 — медиальный мениск (средняя порция), 4 — m.sartorius.
Исследование немного ниже подколенной области коленного сустава под углом в 60° от продольного среза позволяет визуализировать медиальную и латеральную головки m.gastrocnemius (рис. 7).
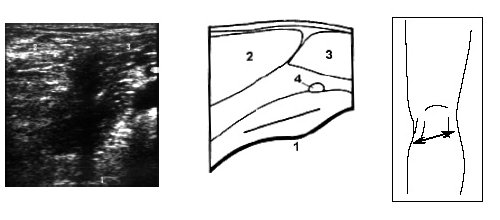
Рис. 7. Ультрасонограмма, схема подколенной области и расположение датчика.
1 — большеберцовая кость, 2 — медиальная головка m.gastrocnemius, 3 — латеральная головка m.gastrocnemius, 4 — подколенная артерия.
Поворот на 90° ультразвукового датчика от продольной оси конечности в проекции бедренной кости дает возможность визуализировать медиальный и латеральный мыщелки бедра, сосуды подколенной области, частично заднюю и переднюю крестообразные связки (рис. 8).
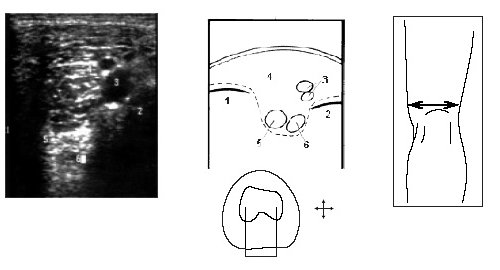
Рис. 8. Ультрасонограмма, схема подколенной области и расположение датчика.
1 — медиальный мыщелок, 2 — латеральный мыщелок, 3 — сосуды подколенной ямки, 4 — жировые тела, 5 — часть задней крестообразной связки, 6 — часть передней крестообразной связки.
Исследование переднего отдела коленного сустава позволяет оценить состояние надколенника, сухожилия m.quadriceps, собственной связки надколенника, жировых тел и верхнего заворота коленного сустава (рис. 9-17).
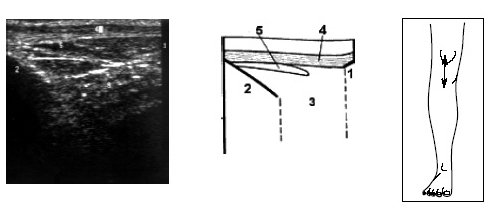
Рис. 9. Ультрасонограмма, схема и расположение датчика при исследовании переднего отдела коленного сустава.
1 — нижний край надколенника, 2 — большеберцовая кость, 3 — жировые тела, 4 — собственная связка надколенника, 5 — глубокая бурса надколенника.
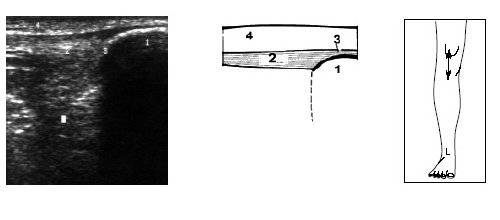
Рис. 10. Ультрасонограмма, схема и расположение датчика при исследовании верхнего отдела коленного сустава.
1 — надколенник, 2 — собственная связка надколенника, 3 — место прикрепления связки, 4 — подкожно-жировая клетчатка.
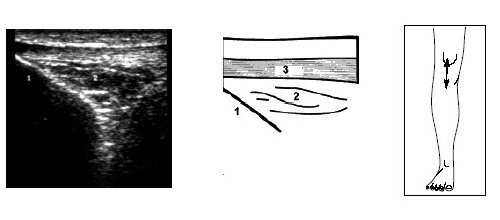
Рис. 11. Ультрасонограмма, схема и расположение датчика при исследовании нижнего отдела коленного сустава.
1 — большеберцовая кость, 2 — жировые тела надколенника, 3 — собственная связка надколенника.
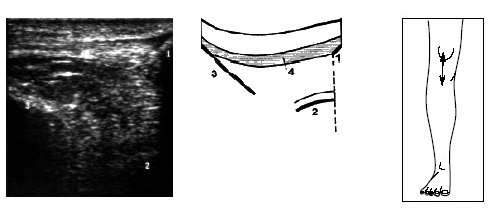
Рис. 12. Ультрасонограмма, схема и расположение датчика при исследовании коленного сустава в покое.
1 — нижний край надколенника, 2 — бедренная кость, 3 — большеберцовая кость, 4 — собственная связка надколенника.
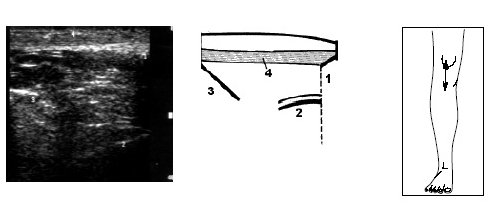
Рис. 13. Ультрасонограмма, схема и расположение датчика при исследовании коленного сустава при напряжении m.quadriceps.
1 — нижний край надколенника, 2 — бедренная кость, 3 — большеберцовая кость, 4 — собственная связка надколенника.
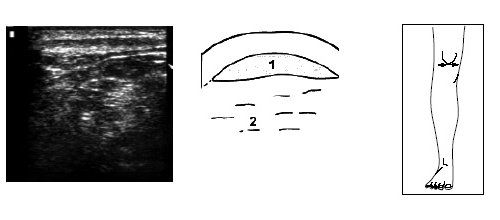
Рис. 14. Ультрасонограмма, схема и расположение датчика при поперечном исследовании верхней части коленного сустава.
1 — собственная связка надколенника, 2 — жировые тела.

Рис. 15. Ультрасонограмма, схема и расположение датчика при исследовании нижнего отдела коленного сустава.
1 — большеберцовая кость, 2 — внутренняя бурса надколенника, 3 — собственная связка надколенника.
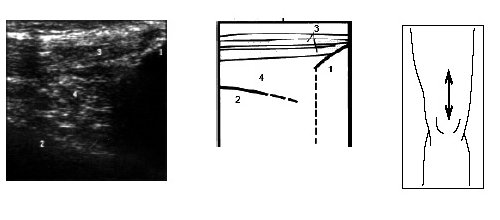
Рис. 16. Ультрасонограмма и схема нижнего отдела бедра и надколенника.
1 — верхний полюс надколенника, 2 — бедренная кость, 3 — сухожилие m.quadriceps, 4 — жировая ткань.
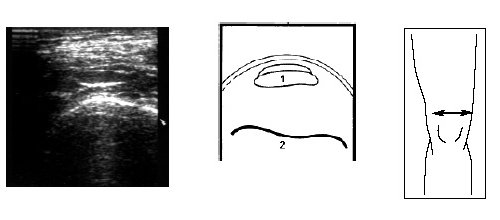
Рис. 17. Ультрасонограмма и схема места прикрепления сухожилия m.quadriceps в поперечном срезе.
1 — m.quadriceps, 2 — бедренная кость.
Протокол УЗИ коленного сустава
В протоколе УЗИ коленного сустава должны быть отражены следующие позиции:
- Наличие выпота в верхнем завороте (есть, нет).
- Эхоструктура жидкости (однородная, неоднородная).
- Наличие инородных тел (есть, нет).
- Сухожилие прямой мышцы бедра (целостность нарушена, не нарушена).
- Надколенник — контуры (ровные, неровные), наличие бурсита (есть, нет).
- Собственная связка — целостность (нарушена, не нарушена), структура (одно родная, неоднородная, пониженной эхогенности), толщина, наличие бурсита (есть, нет).
- Состояние жировых тел (структура изменена, не изменена), гипертрофия (есть, нет).
- Состояние медиопателлярной складки — структура (изменена, не изменена), повреждение (есть, нет).
- Боковые связки — структура (изменена, не изменена), наличие/отсутствие диастаза сухожилий при проведении функционального теста.
- Суставные поверхности бедеренной и большеберцовой костей (ровные, неровные), костные разрастания (есть, нет), наличие дополнительных включений (есть, нет).
- Гиалиновый хрящ — контуры (ровные, неровные), толщина (истончен, в пределах нормы — до 3 мм).
- Мениски: наружный — форма (правильная, неправильная), структура (однородная, неоднородная), контуры (четкие, нечеткие; ровные, неровные), фрагментация (есть, нет), кальцинация (есть, нет), наличие жид костного образования в паракапсулярной зоне (есть, нет); внутренний — аналогичным образом описываются форма, структура, контуры, наличие фрагментации, кальцинации, паракапсулярная зона.
- Наличие кисты Беккера в подколенной области (есть, нет).
Литература
- Миронов С.П., Еськин Н.А., Орлецкий А.К., Цыкунов М.Б. Новый метод тестирования с помощью сонографии при повреждении связок коленного сустава // Тез. докл. VI конгресса Европейского общества спортивной травматологии и артроскопии коленного сустава. — Берлин, 1994. — С.43.
- Еськин Н.А. Комплексная оценка повреждений и заболеваний мягких тканей и суставов /Дисс. …д-ра мед. наук. — М., 2000.
- Fornage B.D. Ultrasonography of Musculs and Tendons // Springer — Verlag. NewYork, 1988. 227 p.
- Petersen L.J.,Rasmunssen O.S. ULscanning som diagnostik metode ved mistanke om menisklaesion i knaeet. Prospektiv blindet undersogelse af 52 patienter // Ugersk Laeger, 1999, 161 (41): 5679 — 5682.
- Yabe M., Suzuki M., Hiraoka N., Nakada K., Tsuda T. A case of intraarticular fracture of the knee joint with three layers within lipohemarthrosis by ultrasonography and computed tomography // Radiat Med., 2000, 18 (5): 319 — 321.

УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Источник
Ультразвуковое исследование голеностопного сустава
Травмирование связок голеностопа чаще всего происходит у спортсменов. Основная причина повреждений приходится на подворачивание стопы во внутреннюю или наружную стороны. А также основанием может послужить сильное выворачивание ступни назад. При такой неравномерной нагрузке голеностопного сочленения травмируется как суставные, так и околосуставные ткани. Болевые ощущения могут появиться также при воспалительных процессах в области лодыжки.
Этиология:
Травмы (растяжение, надрыв или разрыв как связок, так и сухожилий).
Травмы лодыжки
Воспалительные процессы.
При растяжении связок у пациента отмечаются болевые ощущения, отек, слабовыраженная гематома, нестабильность в голеностопном соединении. Диагностика и лечение происходит под наблюдением врача.
При разрыве связок пациент ограничен в движении или вообще не может ходить, опираясь на поврежденный голеностопный сустав, из-за сильных болевых ощущений. Отмечается значительный отек тканей, сильно выраженная гематома, а также нестабильность соединения лодыжки. Часто разрыв связок сопровождается гемартрозом, когда кровь скапливается возле сустава. В этом случае врач проводит пункцию голеностопа. Скопившаяся жидкость отсасывается и после вводится новокаин.
Наложение повязки на голеностопный сустав
Воспаление сухожилий:
- тендинит — происходит из-за хронического перенапряжения, которому способствуют дегенеративные изменения и надрывы;
- паратенонит — воспаление происходит из-за повторной травмы, сопровождается отложением фиброзной ткани.
Разрыв сухожилий голеностопного соединения происходит вследствие прямого удара тупым предметом или резкого сокращения мышц.
Не смотря на этиологию повреждения лодыжки, врач в любом случае назначит УЗИ. Так как эта диагностика с точностью показывает наличие травм голеностопа, степень его повреждения, какие именно ткани затронуты. Даже разрывы Ахиллова сухожилия по истечению 6 недель остаются четко видными. Это позволяет следить за реабилитацией пациента с помощью УЗИ.
В случае проведения оперативного вмешательства на голеностопном сочленении, врач через определенное время назначит УЗ диагностику для мониторинга сосудистой реакции в области операции и в околосуставных тканях, а также для исключения воспаления.
Патологии
Ценность ультразвукового обследования коленного сустава в том, что именно эта процедура становится ключом к выявлению различных заболеваний.
Важно! Самой выявляемой проблемой на данном виде обследования является остеоартроз. Практически также часто суставы поражает артрит, воспаления связок и суставных сумок
Практически также часто суставы поражает артрит, воспаления связок и суставных сумок.
Остеоартроз
Заболевание носит дегенеративно – дистрофический характер, а его причиной является поражение хрящевых тканей поверхностей сустава. Часто первичное выявление остеоартроза происходит у пациентов, обратившихся с болью. Болевые ощущения возникают после нагрузки, но быстро проходят после отдыха, что говорит о начальных стадиях заболевания. Для запущенного остеоартроза характерны боли в суставах даже у пациента, находящегося в состоянии покоя.
По УЗИ для заболевания характерны следующие специфические признаки:
- нечёткие искаженные контуры бедренной и большеберцовой кости;
- снижение толщины хряща;
- наличие костных выростов;
- гиперэхогенные включения;
- неоднородность структуры менисков.
Артрит
Медицинский термин “артрит” объединяет болезни колена, основным проявлением которых является воспаление частей сустава.
Важно! Толчком к такому воспалению могут послужить перенесенные инфекционные заболевания, эндокринные нарушения в организме или травмы. Неизменным спутником артрита становится боль, к которой присоединяются:
Неизменным спутником артрита становится боль, к которой присоединяются:
- гиперемия в области заболевания;
- снижение подвижности;
- характерный хруст, возникающий при нагрузке.
Чаще всего врачам приходится иметь дело с ревматоидным артритом, для которого характерно:
- увеличение размеров надколенной сумки;
- утолщение суставной оболочки;
- образование выпота в полости сумки, боковых и задних заворотах.
По этим УЗИ-признакам обычно делается заключение о заболевании артритом.
Бурситы
Бурсит – это самая распространенная суставная патология, которая подразделяется на несколько видов.
Различают подагрический, фрикционный и супрапателлярный бурсит, для каждого из них характерны свои особенности:
- Фрикционный бурсит – так же как и подагрический, очень распространен. Если болезнь носит острый характер, то содержимое суставной сумки сначала анаэхогенно, эхогенность повышается позже.
- Подагрический бурсит – изображение на экране демонстрирует гипоэхогенное содержимое, случается, что врач обнаруживает отдельные гиперэхогенные включения. Для острой стадии характерны воспалительные процессы в прилежащих мягких тканях.
- Супрапателлярный бурсит – может быть причиной боли в колене после ушиба чашечки, который остался без должного внимания. Поражает суставные сумки и связки сустава, характеризуется первичным воспалением надколенной сумки и образованием в ней выпота. УЗИ-признаки этой разновидности бурсита – снижение эхогенности на треугольном участке ткани, а также фиброзные спайки в полости сустава (при длительно развивающемся выпоте).
Тендинит
Термин, объединяющий воспалительные болезни тканей сухожилия и дальнейшая их дистрофия. Страдает собственная связка чашечки колена, что проявляется в виде припухлости и боли пораженного участка.
Тендинит ведет к утолщению связки и понижению её эхогенности. При переходе в хроническую форму ультразвуком могут быть определены кальцификаты или фиброзные включения в ткани связки.
Ультразвуковое исследование коленного сустава
Колено — это крупное сочленение в организме человека. На него ежедневно происходит большая нагрузка. Поэтому в отличие от других оно чаще всего уязвимо перед возникновением болей, которые появляются из-за травм или воспаления менисков коленного соединения. Болезненные ощущения осложняют повседневную деятельность больного, а иногда приводят даже к инвалидности.
Этиология:
- воспаление суставных или околосуставных тканей коленного сочленения может быть инфекционного и неинфекционного характера (артрит, бурсит, тендинит, периартрит, рассекающий остеохондрит и т.д.);
- дистрофия суставных или околосуставных тканей (артроз, менископатия, хондроматоз и т.д.);
- травма колена.
Травма коленного сустава
Врач проводит диагностику, а для уточнения диагноза назначает УЗ исследование. Узист сканирует передние и боковые отделы области коленного сустава у пациента, находящегося в положении лежа, ноги его разогнуты и расслабленны. Для того чтобы лучше рассмотреть суставные хрящи ноги сгибаются. Если необходимо обследовать задние отделы, больной переворачивается на живот для последующего УЗИ сканирования. По завершении процедуры узист выдает на руки протокол ультрасонограммы.
Протокол УЗИ содержит следующую информацию:
- есть ли выпот в верхнем завороте коленного сочленения;
- присутствуют ли инородные тела;
- суставная жидкость однородная или нет;
- травмирована ли прямая мышца бедра;
- ровные ли контуры надколенника,
- травмирована ли собственная связка коленного соединения;
- структура жировых тел, наличие гипертрофии;
- изменения структуры медиопателлярной складки, наличие травм;
- изменения структуры боковых связок, наличие диастаза;
- ровность суставной поверхности бедренной, большеберцовой костей коленного сустава, наличие костных шпор;
- ровность поверхности гиалинового хряща, износ;
- форма, структура, фрагментация, кальцинация внутренней и наружной стороны мениска;
- присутствует ли киста Бейкера.
httpv://www.youtube.com/watch?v=embed/GosA_mS7Nis
Норма
Сейчас приняты следующие нормы, соответствующие рекомендациям профессора В.А. Доманцевича:
- Отсутствие отёка мягких тканей.
- Равномерное распределение однородного гиалинового хряща, его поверхность должна быть гладкой и ровной, с толщиной 2 – 3 мм.
- Расположенная изнутри суставной капсулы синовиальная оболочка в норме определяться не должна.
- Складки этой оболочки, имеющие самостоятельное название синовиальных сумок должны иметь пониженную эхогенность, допускаются разветвления, однако жидкости быть не должно.
- Для суставных поверхностей здоровых костей характерен ровный и чёткий контур без деформации.
- Патологических костных выростов (остеофитов) в норме быть не должно.
Преимущества диагностики
В последнее время ультразвуковое сканирование коленного сустава используется чаще рентгена, потому что признано значительно более информативным методом. Большая, чем у рентгена, информативность – главный плюс УЗИ.
Справка! Только ультразвук позволяет оценить все вышеперечисленные структуры сустава, рентген же такой возможности не даёт.
Единственная процедура, которую можно назвать альтернативной УЗИ – это МРТ, позволяющая безболезненно и без проколов кожи получить детальную информацию о состоянии суставов.
В нижеследующем видео можно узнать, в каких случаях назначают УЗИ, а когда оно бесполезно.
Принцип исследования суставного аппарата с помощью ультразвука
УЗИ основано на принципе работы сонарной системы – при сталкивании звуковых волн с препятствием ее отражение формирует эхо. Детальный анализ отраженных волн позволяет оценить расположение, размер, форму и консистенцию объектов. При выполнении УЗИ плечевого сустава датчик ультразвукового аппарата посылает высокочастотные волны, которые проникают в суставные структуры. Специальное чувствительное оборудование фиксирует, записывает отраженные колебания и визуализирует их на мониторе.
Ультрасонография считается высокоинформативным способом обследования костной и хрящевой тканей. Именно поэтому ее применяют для диагностирования деструктивно-дегенеративных патологий и ревматологических заболеваний, установления степени повреждения костей при длительном сдавливании и ушибах, выявления ранних стадий воспалительного процесса и нарушений нормальной структуры мягких элементов плеча.
Что такое УЗИ
Под аббревиатурой УЗИ понимают ультразвуковое исследование. Данная процедура проводится при помощи специального датчика, испускающего ультразвуковые волны, и принимающего устройства, фиксирующего их отражение. С принимающего устройства информация поступает на специальный экран, на котором образуется видимая картина внутренней среды организма.
Принцип работы основан на действии пьезоэлектрического эффекта – под воздействием электрического тока на специальные кристаллы в датчике (кварц, бария титанат) образуются ультразвуковые волны.
В норме ткани человеческого организма имеют разную проницаемость для ультразвуковых волн. Одни из них полностью пропускают их, не задерживая, другие же отражаются от того или иного образования.
Данная методика неинвазивная (не требует вмешательства в ткани человеческого организма), что делает ее одной из самых безопасных диагностических процедур.
Кому и для чего делают данную процедуру
УЗИ суставов показано людям любых возрастов и половой принадлежности. Главная цель данной процедуры заключается в оценке состояния костей, сосудов и связок коленных суставов. Благодаря ультразвуку также удается определить, насколько человек подходит для выполнения той или иной работы. Он дает возможность проверить здоровье пациента, который входит в определенную группу риска. Сюда обычно включают профессиональных спортсменов, занимающихся легкой атлетикой, гимнастикой, теннисом, сноубордом, лыжным или конькобежным спортом. Протокол УЗИ позволяет своевременно выявить проблему и назначить определенное лечение, направленное на исправление данного дефекта.
УЗИ колена будет весьма полезно людям, которые страдают от артритов, артрозов и других костных и хрящевых заболеваний, способных обездвижить сустав. В большинстве случаев подобные недуги характеризуются возникновением незначительного дискомфорта, который в дальнейшем перерастает в усиливающиеся болезненные ощущения. УЗИ суставов показано людям, которые имеют следующие симптомы или факты в анамнезе:
- имевшее место повреждение нижней конечности сильной или средней степени тяжести;
- разного рода вывихи или растяжения;
- отечность мениска и иных частей;
- болезненные ощущения в колене и ниже;
- регулярные спазмы сухожилий;
- прощупываемые через кожу уплотнения и возникшие опухоли в районе мягких тканей;
- постоянные дискомфортные ощущения в коленях при движении.
Кроме того, ультрасонография (еще одно название УЗИ) коленных суставов назначается пациенту при наличии определенных заболеваний и состояний:
- бурситы;
- наличие излишнего веса;
- новорожденным, детям постарше и взрослым оно назначается при подозрении на дисплазию;
- переломы костей;
- болезни щитовидной железы и эндокринной системы в целом;
- различные патологии, возникающие вследствие нарушения работы иммунной системы;
- необходимость проведения пункции;
- мониторинг эффективности терапевтического лечения связок ног.
Бывают ситуации, когда проведение УЗИ суставов не рекомендуется, или врач его не назначает вследствие невысокой информативности процедуры. В частности, это случается, когда ситуация уже довольно запущена и ультразвуковое исследование не поможет выявить причину возникновения заболевания. В данном случае можно воспользоваться одним из следующих способов – радиографическое исследование, пальпация и ряд других методик.
Вообще противопоказаний к данному способу диагностики нет, тем более, что с его помощью можно получить весьма информативное описание мягких тканей. Кроме того, оно помогает подробно рассмотреть внутрисуставные поражения, степень их распространения и так далее.
Плюсы и минусы
Такая методика обладает большим количеством преимуществ:
- сделать качественное УЗИ коленного сустава ребенку можно на не слишком дорогом оборудовании, которым укомплектовано большинство государственных поликлиник;
- описание мягких тканей готово буквально через несколько минут после завершения исследования;
- абсолютная безвредность;
- занимает минимум времени.
У данного метода есть и незначительные недостатки: ограниченная область осмотра подколенной области и ямки, причем картинка на мониторе рабочей станции в результате получается неспецифичной, а ее анализ в полной степени зависит от опыта и квалификации врача, проводящего исследование.
Как подготовиться к процедуре
Особой подготовки ультразвуковое исследование не требует. Сама процедура производится в двух положениях: пациенту необходимо лечь сначала на спину, а после этого на живот. Колено придется согнуть – в этом положении можно увидеть состояние крестообразных связок, мениска и прочих важных частей.
Обязательно производится оценка симметричности суставов и делается описание мягких тканей, чтобы в случае необходимости установить наличие болезней аутоиммунного характера.
Сколько стоит УЗИ коленного сустава
УЗИ суставов может стоить по-разному – это зависит от рода клиники, региона и типа используемого оборудования. Обычно данная процедура обходится в районе 700-2000 рублей. При необходимости ультразвуковое исследование можно выполнить и в домашних условиях на портативном УЗ-аппарате, но вот стоить это будет значительно дороже.
Немного из анатомии
Соединение коленной чашечки, бедренной и большеберцовой костей называется коленным суставом. Малоберцовая кость в его формировании не участвует. Суставообразующие поверхности покрывает хрящ, представляющий собой гладкую, скользящую поверхность.
Между большеберцовой и бедренной костями располагаются мениски. Они стабилизируют колено, играют роль амортизатора. При движении основная нагрузка приходится на мениски. Они защищают от повреждений хрящи.
Весь сустав располагается в суставной сумке. Она имеет несколько выпячиваний. Основная функция суставной сумки – защита колена от механического воздействия. Огромную роль играют связки. При нарушении их целостности ограничивается подвижность.
Этапы проведения УЗИ
Особой подготовки перед УЗИ голеностопного сустава не требуется. Перед процедурой с тела снимают украшения и одежду. Средняя продолжительность УЗИ – 15 минут, но при необходимости она может быть увеличена до 30-45 минут. Исследование проводят не менее, чем через 4 дня после внутривенного введения контрастных препаратов.
Перед процедурой пациент садится на кушетку и снимает носки. На стопу и голень наносится специальное средство, которое обеспечивает лучшее отражение ультразвуковых волн от мягких тканей. Врач переставляет датчик в разных направлениях, чтобы рассмотреть состояние всех структур голеностопа.
УЗИ голеностопа выполняется в 4 проекциях:
- Передней – визуализируются большеберцовые сухожилия, большой палец ноги, передние мышцы голени и сухожилия большого пальца ноги.
- Медиальной – анализируются задние большеберцовые мышцы и нервы, дельтовидные связки. Из-за поражения этих структур пациенты часто ощущают боль во время ходьбы.
- Латеральной – осматриваются малоберцовые мышцы и большие связки.
- Задней – оценивается состояние ахиллова сухожилия и пяточной кости.
Во время процедуры больной следует указаниям врача и меняет положение ноги в нужном направлении. Врач сопоставляет полученные результаты с нормативными значениями и ставит окончательный диагноз. Протокол УЗИ голеностопного сустава выдается пациенту на руки. С этим заключением он направляется к ортопеду для получения схемы лечения. Для решения спорных вопросов исследование выполняют повторно. Процедура безопасна для здоровья человека, поэтому ее можно выполнять неограниченное количество раз.
Методика
При сканировании задних отделов суставов больного просят лечь на живот. Исследование других отделов осуществляется в положении лежа на спине. Во время УЗИ колени разгибают. Сгибают ноги лишь в тех случаях, когда нужно лучше визуализировать мениски.
Для того чтобы исследовать все элементы сустава, врачи выполняют сканирование в нескольких проекциях:
- Передняя поперечная проекция: ультразвуковой датчик во время исследования устанавливают у верхнего края надколенника.
- Передняя продольная проекция: ультразвуковой датчик располагают над коленной чашечкой параллельно оси бедра.
- Латеральная и медиальная проекции: визуализация элементов, формирующих колено, достигается при установке датчика на боковой или медиальной поверхности сустава в продольном положении.
- Задняя поперечная проекция. Ультразвуковой датчик располагают поперечно в области подколенной ямки.
- Задняя латеральная и задняя продольная медиальная проекции. Датчик устанавливают в подколенной ямке в ее латеральной или медиальной части в косопродольном положении.
Что из себя представляет заключение УЗИ
Протокол УЗИ — это готовый шаблон, который врач ультразвуковой диагностики заполняет после осмотра пациента. Для каждого органа имеется свой шаблон, описывающий все его характеристики. Благодаря протоколу врач не пропускает ни одного пункта, который требует заключения.
В шаблон включены следующие параметры:
- размеры органа;
- толщина стенок полых органов;
- контуры;
- состояние капсулы, если она имеется;
- состояние основной ткани органа;
- состояние прилежащих сосудов;
- наличие или отсутствие уплотнений, очаговых образований, кист;
- наличие камней, полипов;
- размеры прилежащих лимфатических узлов.
У каждого органа есть свои особенности, которые указываются в протоколе УЗИ.
На основании одного только результата ультразвукового исследования диагноз и прогноз заболевания не определяются. УЗИ — это вспомогательный метод диагностики, который нужно оценивать только в сочетании с другими методиками. Поэтому и лечение по протоколу УЗИ не может быть назначено.
К просмотру видео процедуры УЗИ по теме:
httpv://www.youtube.com/watch?v=embed/mLz4qbPP_Q4
Источник
