Мениски коленного сустава латынь
Оглавление темы «Скелет свободной нижней конечности»:
1. Бедренная кость.
2. Тазобедренный сустав.
3. Надколенник.
4. Кости голени. Большеберцовая кость..
5. Малоберцовая кость.
6. Коленный сустав.
7. Соединения костей голени между собой.
8. Кости стопы. Предплюсна.
9. Плюсна. Кости пальцев стопы.
10. Соединения костей голени со стопой и между костями стопы.
11. Стопа как целое.
Коленный сустав, art. genus, является самым большим и вместе с тем наиболее сложным из всех сочленений. Это обусловлено тем, что именно в этом месте сочленяются самые длинные рычаги нижней конечности (бедренная кость и кости голени), совершающие наибольший размах движений при ходьбе.
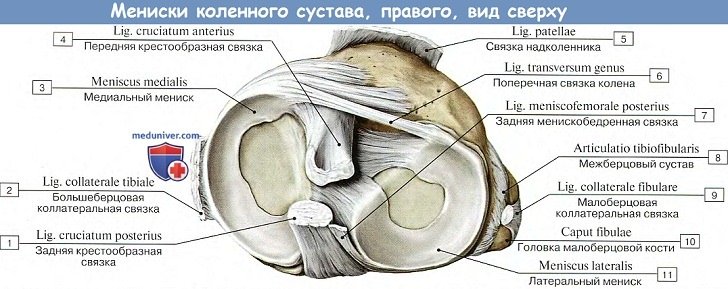
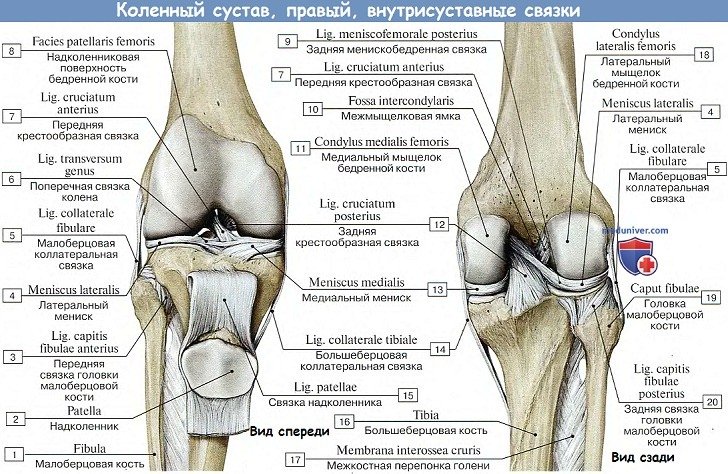
В его образовании принимают участие: дистальный конец бедренной кости, проксимальный конец большеберцовой кости и надколенник. Суставные поверхности мыщелков бедра, сочленяющиеся с tibia, выпуклы в поперечном и сагиттальном направлении и представляют отрезки эллипсоида. Facies articularis superior большеберцовой кости, сочленяющаяся с мыщелками бедренной кости, состоит из двух слабовогнутых, покрытых гиалиновым хрящом суставных площадок; последние дополняются посредством двух внутрисуставных хрящей, или менисков, meniscus lateralis et medialis, лежащих между мыщелками бедренной кости и суставными поверхностями большеберцовой кости.
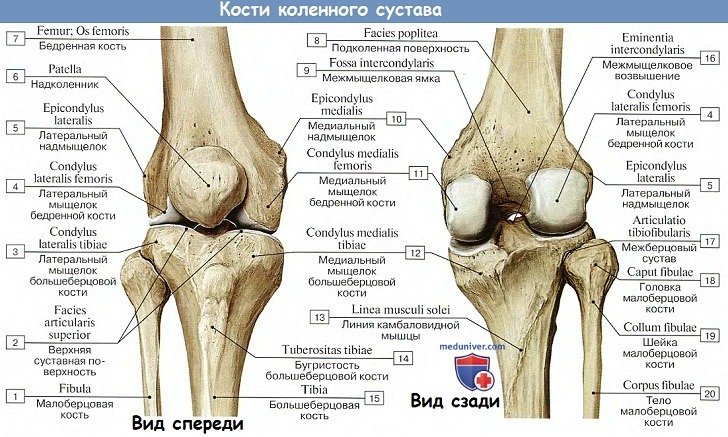
Каждый мениск представляет трехгранную, согнутую по краю пластинку, периферический утолщенный край которой сращен с суставной капсулой, а обращенный внутрь сустава заостренный край свободен. Латеральный мениск более согнут, чем медиальный; последний по своей форме скорее напоминает полулуние, тогда как латеральный приближается к кругу. Концы обоих менисков прикрепляются спереди и сзади к eminentia intercondylaris. Спереди между обоими менисками протягивается фиброзный пучок, называемый lig. transversum genus.
Суставная капсула прикрепляется несколько отступя от краев суставных поверхностей бедра, большеберцовой кости и надколенника.
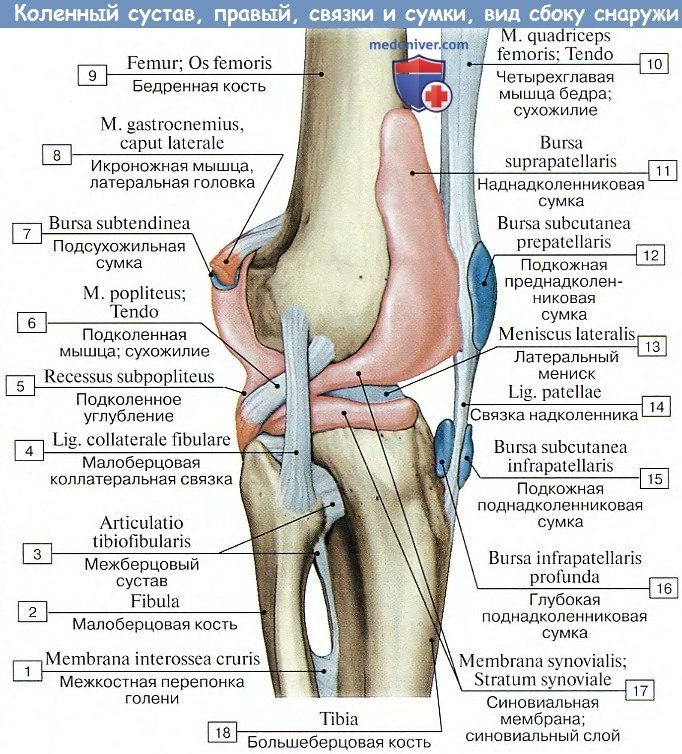
Поэтому на бедре она спереди поднимается вверх, обходя facies patellaris, по бокам идет между мыщелками и надмыщелками, оставляя последние вне капсулы, для прикрепления мышц и связок, а сзади опускается до краев суставных поверхностей мыщелков. Кроме того, спереди синовиальная оболочка образует большой заворот, bursa suprapatellaris, высоко простирающийся между бедренной костью и четырехглавой мышцей бедра. Иногда bursa suprapatellaris может быть замкнутой и обособленной от полости коленного сустава.
Дополнительно: Анатомия движений менисков коленного сустава на рисунке.
На большеберцовой кости капсула прикрепляется по краю суставных поверхностей мыщелков. На надколеннике она прирастает к краям хрящевой его поверхности, вследствие чего он оказывается как бы вставленным в передний отдел капсулы, как в рамку. По бокам сустава находятся коллатеральные связки, идущие перпендикулярно фронтальной оси: с медиальной стороны, lig. collaterale tibiale (от epicondylus medialis бедра до края tibiae, срастаясь с капсулой и медиальным мениском), и с латеральной стороны, lig. collaterale fibulare (от epicondylus lateralis до головки fibulae).
На задней стороне капсулы коленного сустава находятся две связки, вплетающиеся в заднюю стенку капсулы — lig. popliteum arcuatum и lig. popliteum obliquum (один из 3 конечных пучков сухожилия m. semimembranosi).
На передней стороне коленного сочленения располагается сухожилие четерехглавой мышцы бедра, которое охватывает patella, как сесамовидную кость, и затем продолжается в толстую и крепкую связку, lig.patellae, которая идет от верхушки надколенника вниз и прикрепляется к tuberositas tibiae.
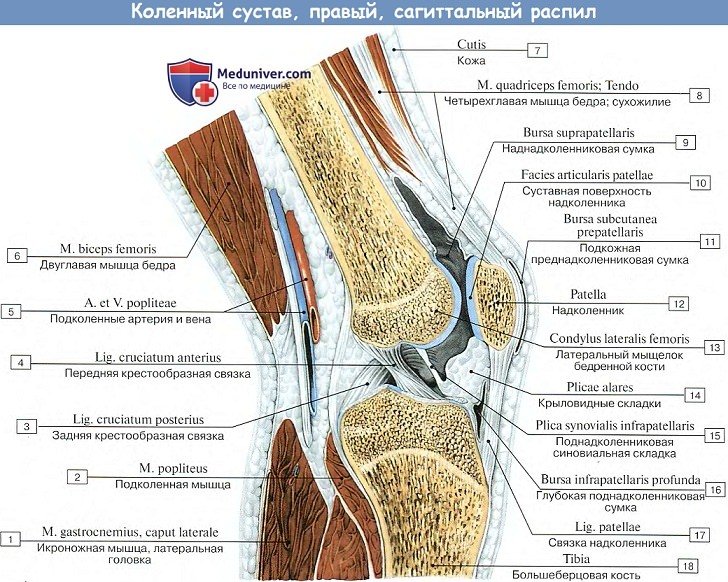
По бокам patella боковые расширения сухожилия четырехглавой мышцы образуют так называемые retinacula patellae (laterale et mediate), состоящие из вертикальных и горизонтальных пучков; вертикальные пучки прикрепляются к мыщелкам tibiae, а горизонтальные — к обоим epicodyli бедренной кости. Эти пучки удерживают надколенник в его положении во время движения.
Кроме описанных внесуставных связок, коленный сустав имеет две внутрисуставные связки, называемые крестообразными, ligg. cruciata genus. Одна из них — передняя, lig. cruciatum anterius, соединяет внутреннюю поверхность латерального мыщелка бедренной кости с area intercondylaris anterior tibiae. Другая — задняя, lig. cruciatum posterius, идет от внутренней поверхности медиального мыщелка бедренной кости к area intercondylaris posterior большеберцовой кости.
Выстилающая изнутри капсулу синовиальная оболочка покрывает вдающиеся в сустав крестообразные связки и образует на передней стенке сустава ниже надколенника две содержащие жир складки, plicae alares, которые приспособляются при каждом положении колена к суставным поверхностям, заполняя промежутки между ними.
Дополнительно: Анатомия значения коллатеральных и крестообразных связок коленного сустава на рисунке.
Дополнительно: Последствия разрыва передней крестообразной связки коленного сустава на рисунке.
Крестообразные связки делят полость сустава на переднюю и заднюю части, препятствуя в случае воспаления до определенного времени проникновению гноя из одной части в другую.
По соседству с суставом залегает ряд синовиальных сумок; некоторые из них сообщаются с суставом. На передней поверхности надколенника встречаются сумки, число которых может доходить до трех: под кожей — bursa prepatellaris subcutanea, глубже под фасцией — bursa subfascialis prepatellaris, наконец, под апоневротическим растяжением m. quadricipitis — bursa subtendinea prepatellaris. У места нижнего прикрепления lig. patellae, между этой связкой и большеберцовой костью, заложена постоянная, не сообщающаяся с суставом синовиальная сумка, bursa infrapatellaris profunda.
В задней области сустава сумки встречаются под местами прикрепления почти всех мышц.
Дополнительно: Анатомия вращений большеберцовой кости в коленном суставе на рисунке.
В коленном суставе возможны движения: сгибание, разгибание, вращение. По своему характеру он представляет собой мыщелковый сустав. При разгибании мениски сжимаются, ligg. collateralia et cruciata сильно натягиваются, и голень вместе с бедром превращается в одно неподвижное целое. При сгибании мениски расправляются, a ligg. collateralia благодаря сближению их точек прикрепления расслабляются, вследствие чего при согнутом колене появляется возможность вращения вокруг вертикальной оси. При вращении голени внутрь крестообразные связки затормаживают движение. При вращении кнаружи крестообразные связки, наоборот, расслабляются. Ограничение движения в этом случае происходит за счет боковых связок.
Устройство и расположение связок коленного сустава у человека способствует длительному пребыванию его в вертикальном положении. (У обезьян же связки коленного сустава, наоборот, затрудняют вертикальное положение и облегчают сидение «на корточках»).
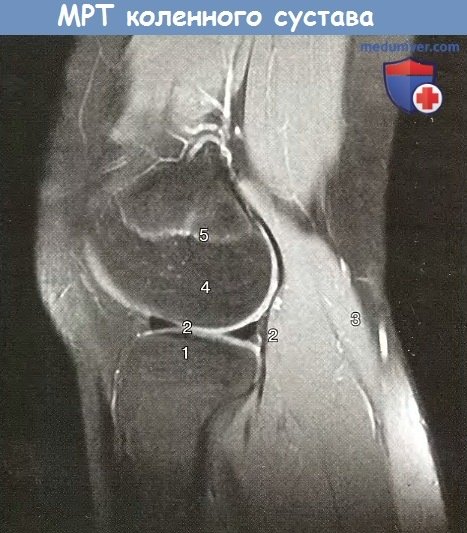
Сагиттальный срез коленного сустава, изображение, взвешенное по протонной плотности, с подавлением сигнала от жировой ткани (магнитно-резонансная томография):
1 — латеральный мыщелок большеберцовой кости; 2—латеральный мениск;
3 — икроножная мышца, латеральная головка; 4 — латеральный мыщелок бедренной кости;
5— эпифмзарный хрящ: 6 — двуглавая мышца бедра; 7 — латеральная широкая мышца бедра.

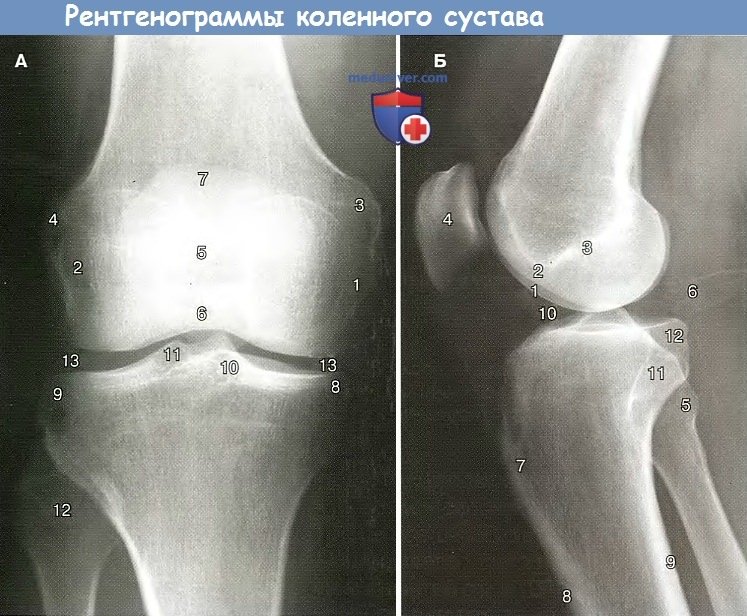
а — Рентгенограмма коленного сустава в прямой проекции:
1 — медиальный мыщелок бедренной кости: 2 — латеральный мыщелок бедренной кости; 3 — медиальный падмышелок;
4 — латеральный малмышелок; 5— надколенник: 6 — нижний полюс надколенника; 7 — верхний полюс надколенника;
5 — медиальный мыщелок большеберцовой кости; 9 — латеральный мыщелок большеберцовой кости: 10 — медиальный межмышелковый бугорок;
11 — латеральный межмыщелковый бугорок; 12 — головка малоберцовой кости: 13 — суставная щель коленного сустава.
б — Рентгенограмма коленного сустава в боковой проекции:
1 — медиальный мыщелок бедренной кости; 2 — латеральный мыщелок бедренной кости: 3 — межмышелковая ямка бедренной кости;
4 — надколенник; 5 — головка малоберцовой кости: 6 — подколенная ямка; 7- бугристостьбольшеберновой кости;
8 — передняя поверхность диафиза болымебериовой кости; 9 — задняя поверхность диафиза большеберновой кости;
10 — суставная щель коленного сустава; 11 — латеральный мыщелок большеберновой кости; 12 — медиальный мыщелок большеберновой кости.
Кровоснабжение коленного сустава
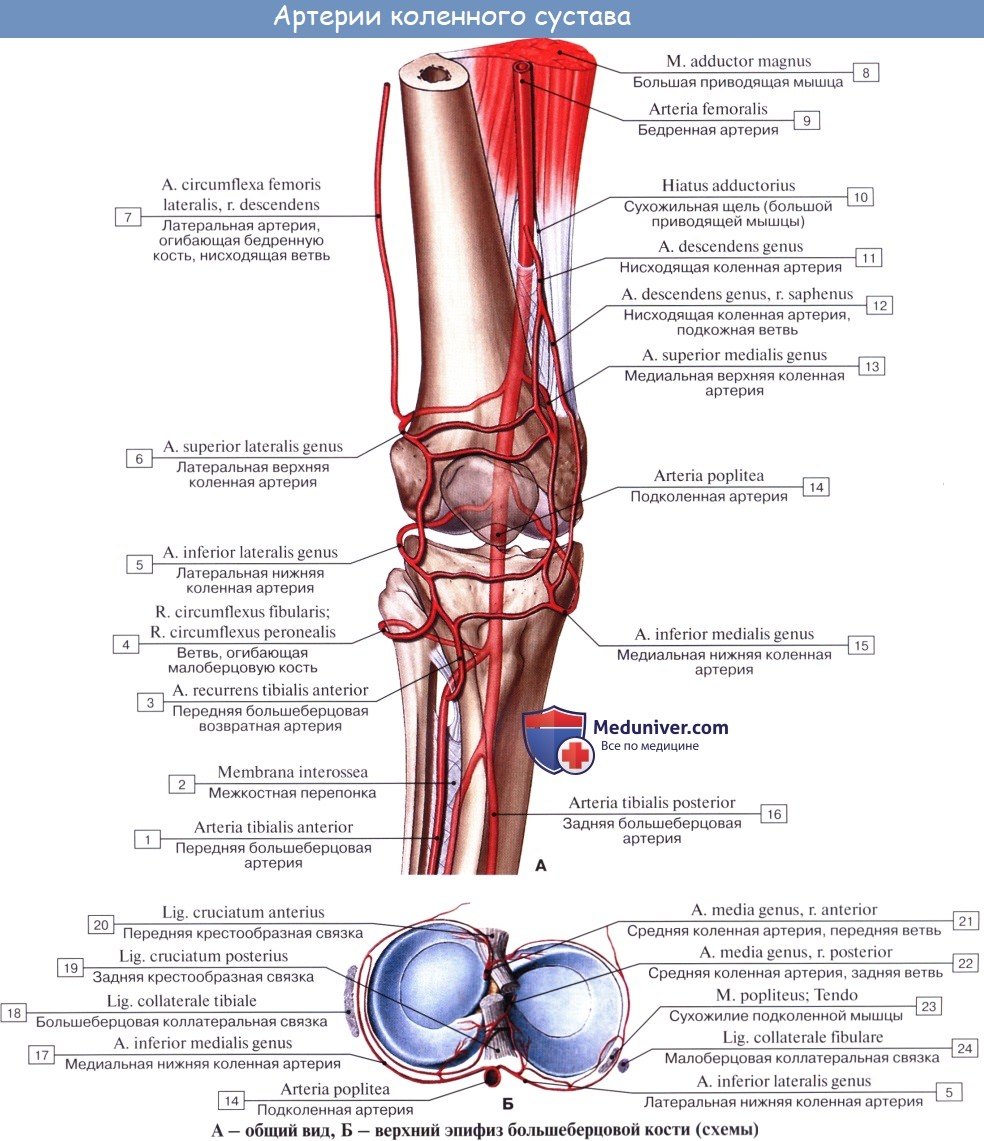
Коленный сустав получает питание из rete articulare, которая образована аа. genus superiores medialis et lateralis, aa. genus ihferiores medialis et lateralis, a. genus media (из a. poplitea), a. geniis descendens (из a. femoralis), aa. recurrentes tibiales anterior et posterior (из a. tibialis anterior). Венозный отток происходит по одноименным венам в глубокие вены нижней конечности — vv. tibiales anteriores, v. poplitea, v. femoralis. Отток лимфы происходит по глубоким лимфатическим сосудам в nodi lymphatici poplitei. Иннервируется капсула сустава из nn. tibialis et peroneus communis.
Учебное видео по кровоснабжению коленного сустава находится: Здесь.
Учебное видео анатомии коленного сустава
Анатомия коленного сустава на препарате трупа разбирается Здесь
-Соединения костей голени между собой>>>
Источник
Решил сегодня поделиться с сообществом небольшой статьей, продолжающей знакомство с ортопедией и биомеханикой. Тема разговора – мениски коленного сустава. Что это такое, зачем они нужны, почему они такие важные и какие современные тенденции в лечении повреждений менисков.
Цель данной статьи – информированность людей.
Кому интересно – заходим под кат.
Латинское слово meniscus происходит от греческого μηνίσκος (meniskos), что переводится как «полумесяц» — если посмотреть на картинку ниже, можно понять, откуда появилось такое название (красная стрелка – внутренний мениск, зеленая – наружный).
Исходно мениски в коленном суставе были описаны Sutton в 1897 году как рудиментарные структуры. Постепенно, с ростом понимания в медицине и проведением исследований, мнение о «рудиментарности» менисков сильно изменилось, и в настоящее время они рассматриваются как важная структура коленного сустава. Мениски — хрящевые структуры полулунной формы, треугольные в сечении, своеобразные «прокладки» между суставными поверхностями бедренной и большеберцовой костей.
Коленный сустав – сложный по своей биомеханике, в нем возможны сгибание/разгибание, наружная и внутренняя ротация. Суставные поверхности не совсем конгруэнтны друг другу (то есть суставная поверхность бедренной кости не повторяет 1 в 1 суставную поверхность большеберцовой).
Мениски нужны чтобы:
- стабилизировать сустав, особенно в ротационных движениях (Shoemaker and Markolf 1986)
- увеличить площадь соприкосновения суставных поверхностей бедренной и большеберцовой костей, распределяя получаемую нагрузку равномерно по всей поверхности сустава (Arnoczky et al 1987)
- участвовать в поглощении ударной нагрузки менисками (Fithian et al 1990)
- участвовать в «смазке» и питании сустава (Renstrom and Johnson 1990), проприоцепции (Karahan et al 2010)
Так как мениски подвижны (наружный более подвижен, чем внутренний) и смещаются при сгибании и разгибании в суставе, то п.2 работает при различных положениях сустава (черные стрелки – распределение нагрузки).
Для того, чтобы чуть лучше в цифрах понимать – удаление наружного мениска приводит к уменьшению площади контакта суставных поверхностей на 40-50% и к увеличению нагрузки в зоне контакта «хрящ-хрящ» на 200-300% от того, что считается нормальным (Bedi et al 2012, Henning et al 1987).
Повреждение менисков чаще всего встречается у молодых людей (причем у мужчин в 4 раза чаще чем у женщин) в возрасте 21-30 лет (Drosos and Pozo, 2004) – по крайней мере когда мы говорим о травматических разрывах. Помимо травматических существуют т.н. «дегенеративные» разрывы, то есть хронические повреждения менисков из-за локальных неадекватных нагрузок на данный участок сустава или из-за изменения структуры мениска с увеличением возраста человека.
С учетом того, что повреждения менисков встречаются достаточно часто, надо понимать, как они лечатся.
Повреждения менисков
Грузить долгим экскурсом в анатомию, классификацию повреждений и т.д. не буду. Глобально есть полные разрывы (когда линия разрыва выходит на суставную поверхность) и неполные (линия разрыва не выходит на суставную поверхность). Очень часто по классификации МРТ-повреждений по Stoller полные разрывы – IIIa-IIIb, неполные – I-II степень. Болеть сустав может при всех типах разрывов, но неполные редко требуют хирургического вмешательства. Полные разрывы за счет нестабильности мениска и поддержания воспаления в суставе могут приводить к неблагоприятным последствиям и давать постоянную боль.
Консервативное (неоперативное) лечение чаще всего включает стабилизацию сустава в специализированных ортезах (фиксаторов), которые ограничивают определенные движения в суставе, противовоспалительную терапию, лечебную физкультуру в неострый период. Могут использоваться инъекции в сустав с гиалуроновой кислотой (вне острого периода воспаления) – при этом сейчас проводится много исследований, по некоторым из которых нельзя говорить о высокой эффективности этих препаратов. Так же в последние годы активно исследуется применение биологических препаратов (из жировой ткани, обогащенной тромбоцитами плазмы и т.д.). Надо понимать, что во многом данные исследований противоречивы. Одно из последних достаточно качественных исследований, хоть и с малой выборкой пациентов, по эффективности PRP при хирургическом восстановлении менисков — DOI: 10.1155/2018/9315815
Консервативная терапия редко длится больше 4-6 недель, при ее неэффективности рекомендуется обсудить с врачом хирургические варианты помощи.
Хирургические операции на менисках в настоящее время выполняются мини-инвазивно – то есть в коленном суставе делается несколько (2-3) небольших «прокола» длиной в 1 см, вводится камера и инструменты – это называется «артроскопия».
Еще лет 5-10 назад в нашей стране поголовно была распространена резекция мениска – то есть удаление разорванной части, что по идее должно устранять нестабильность в суставе. Иногда мениск удалялся полностью (менискэктомия). Такие операции имели большое преимущество – пациент активизировался рано, быстро восстанавливался и возвращался к активной жизни.
Тем не менее тенденции в мире меняются. Сейчас «золотым стандартом» считается шов мениска – с помощью инструментов разорванная часть мениска сшивается (или подшивается к капсуле сустава), тем самым мениск сохраняется, а при благоприятном типе разрыва еще и срастается. После таких операций требуется длительная реабилитация (с ограничением нагрузки, а иногда и движений в суставе в течение 4-6 недель).
На первый взгляд вариант удаления разорванной части мениска выглядит интереснее (быстрее восстановление человека, не требуется специфической реабилитации) – но в некоторых европейских странах резекция мениска убрано из вмешательств, оплачиваемых страховой «по умолчанию». То есть хирургу надо очень сильно обосновать, почему в данном случае он не шил мениск (данные лично от одного профессора ортопеда из Великобритании по поводу собственно состояния проблемы в Великобритании).
Европейцы глупые? Нет.
Faucett SC et al
«Meniscus Root Repair vs Meniscectomy or Nonoperative Management to Prevent Knee Osteoarthritis After Medial Meniscus Root Tears: Clinical and Economic Effectiveness.»
Am J Sports Med. 2019 Mar;47(3):762-769. doi: 10.1177/0363546518755754. Epub 2018 Mar 8.
Достоверно показано, что развитие остеоартрита (артроза «по-старому») в два раза ниже в 10-летней перспективе в группе, где проводили сшивание мениска, по сравнению с группами где мениск резецировали (частично или полностью удаляли) или не трогали и оставляли пациента ходить с разрывом.
То есть при технической возможности и желании пациента, при прочих равных, для жизни сустава правильно именно сшивать мениск. К сожалению в нашей стране не во всех учреждениях мениски шьют (мы шьем, и я горд за отделение).
Под спойлер спрячу ссылку на youtube с анимацией шва мениска.
Есть еще два варианта хирургического лечения менисков, на которых подробно останавливаться нет смысла – это трансплантация донорского мениска и подшивание искусственного мениска. Первый вариант в России не рассматривается ввиду состояния трансплантологии. Второй вариант возможен теоретически, но крайне дорог.
Спасибо за внимание!
UPD отвечаю на комментарий yavdoshenko, так как вопросы, которые он задал, могут быть интересны многим.
Как диагностируются проблемы с менисками? Кто ставит диагноз?
Диагностика идет по пути «ортопед-травматолог — осмотр, клинические тесты, сбор анамнеза и т.д. — при подозрении на повреждение мениска (а боли в коленном суставе бывают по разным причинам) действительно МРТ, причем желательно хорошего качества — разрешение томографа от 1,5 Тесла. И взять диск, потому как все известные мне оперирующие хирурги (я в том числе) всегда смотрят все срезы — решение вопроса о консервативном лечении или рекомендации к операции. При сомнениях (и неэффективности консервативной терапии) действительно может быть рекомендована диагностическая артроскопия (осмотр сустава камерой изнутри), которая легко переходит в лечебную прям сразу.
точность постановки диагноза составляет
Один раз, давно еще, мой друг по МРТ увидел разрыв передней крестообразной связки, клинически нестабильности не было, засомневался, пациент переделал МРТ на более качественном томографе — действительно разрыв связки. Так как еще был разрыв мениска — пошли на артроскопию. В итоге мениск сшили, а связка оказалась цела.
В статье я не увидел ясного объяснения зачем идти на операцию?
Во-первых пациент обращается к врачу когда у него что-то болит. В данном случае — коленный сустав. Без боли не будет и диагностики, и мы не узнаем, все ли хорошо с мениском.
Во-вторых сам по себе разорванный мениск хрящ особо не „истирает“. Просто не выполняя стабилизирующую функцию, нагрузка на суставной хрящ становится локальной и очень высокой — оттуда повреждение хряща, хроническое воспаление и развитие остеоартрита.
Ну а так — выше я написал функции мениска, которые в той или иной мере теряются при разрыве. Разумеется, суставу от этого будет плохо)
На счет инъекций, тоже не совсем понятно описано.
Инъекции с гиалуроновой кислотой действительно сейчас иногда под вопросом. Полностью исключить и заклеймить их неэффективными не могу, тем более что есть исследования, которые говорят о противовоспалительном действии этих препаратов. Туда же о питании хряща и о торможении развития остеоартрита. Они не являются основным методом лечения, они противопоказаны при активном воспалении (синовите), в других случаях могут рассматриваться врачом.
PRP — другое дело. Это обогащенная тромбоцитами плазма — у пациента берут кровь, центрифугируют, выделяют плазму с высоким содержанием тромбоцитов (за счет методики „приготовления“) и вводят в сустав (так лечат не только суставы, но и связки кстати). В месте введения тромбоциты распадаются, высвобождая сразу много противовоспалительных факторов и факторов регенерации. Плюсы — полная безопасность, все больше исследований показывают эффективность при определенных состояниях, минусы — может быть болезненно. И дорого.
Другие варианты биологических терапий пока имеют не очень много доказательной базы и, с моей точки зрения, могут использоваться только при ситуации „либо пробуем, либо оперируем“.
Хондропротекторы в любых вариантах мною не рассматриваются. Слишком низкая доказательная база этих препаратов.
нужно пройти реабилитацию
При хирургии мениска по нашим наблюдениям пациенты нехитрые упражнения из реабилитационных протоколов могут делать и сами. Реабилитация после реконструкции передней крестообразной связки — другое дело.
Искать центр чаще всего смысла не имеет — надо искать специалиста, врача лечебной физкультуры и спортивной медицины или реабилитолога.
потом все равно всю жизнь нужно ухаживать за коленом и давать дозированные, но регулярные нагрузки.
В целом, как и при любой проблеме в опорно-двигательном аппарате — знать о ней и не допускать обострений.
операция на колене — это не приговор
Абсолютно не приговор.
Источник
