Лучевая диагностика плечевого сустава

Лучевая диагностика заболеваний и повреждений плечевого сустава. к. м. н. Бурулёв А. Л Кафедра лучевой диагностики и лучевой терапии СЗГМУ им. И. И. Мечникова СПКК Национальный медико-хирургический центр им. Н. И. Пирогова

По данным ВОЗ — 5 -30 % взрослого населения в мире страдают от нарушения функции и болевого синдрома в плечевом суставе

Общая заболеваемость патологией крупных суставов среди трудоспособного населения – 30 на 1000 человек, Из них патология плечевого сустава составляет 25 -35% при этом более 60% пациентов становятся инвалидами, большинство из них мужчины

Клинические данные — Болевой синдром — Ограничение подвижности — Синдром нестабильности

Болевой синдром — Импинджмент-синдром -Травма (острая и хроническая) — Адгезивный капсулит — Ревматоидный артрит

Болевой синдром — 90% пациентов с болевым синдромом имеют те или иные признаки импинджмент-синдрома — 100 % пациентов старше 70 лет имеют признаки импинджмент-синдрома

Болевой синдром Импинджмент-синдром (impindgementсоударение, столкновение) (синонимы — болевой синдром дуги (арки), надостный синдром, плечо пловца, плечо метателя) – клинический синдром, который проявляется, когда сухожилия ротаторной манжеты, становятся раздраженными и воспаленными, поскольку они проходят через суженное от различных причин субакромиальное пространство

Болевой синдром Повреждение сухожилий мышц-вращателей плеча и разрыв верхней суставной губы как при остром повреждении, так и при хронической травматизации 5 -8 % пациентов требуется стационарное лечение

Болевой синдром Вывихи плечевой кости Передние – 96% Задние – 2 -4 % Нижние – 1 -2 % Верхние – 1 % Передние вывихи в 90 % случаев приводит к синдрому хронической рецидивирующей нестабильности в плечевом суставе

Синдром нестабильности Плечевой сустав — первое место среди вывихов всех крупных суставов 55 % среди всех вывихов

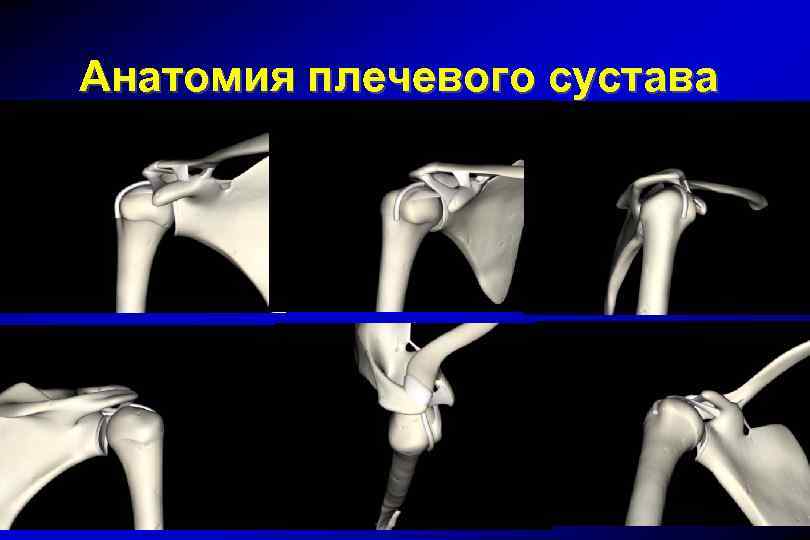
Анатомия плечевого сустава Плечевой пояс: ключица лопатка плечевая кость

Анатомия плечевого сустава Плечевой пояс: два сустава акромиально-ключичный плечевой

Анатомия плечевого сустава Акромиально-ключичиный сустав синовиальный сустав (капсула и суставной диск)

Анатомия плечевого сустава Плечевой сустав: шаровидный сустав головка в 4 раза больше суставного отростка лопатки (гленоида)
Анатомия плечевого сустава
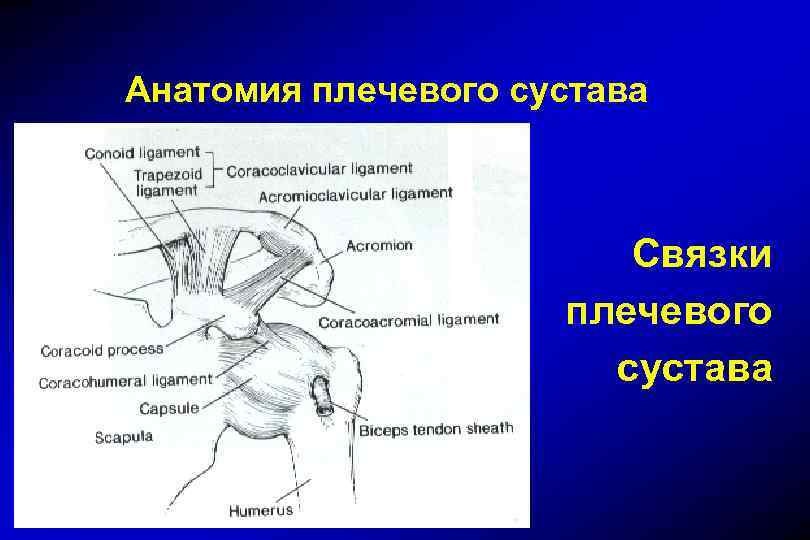
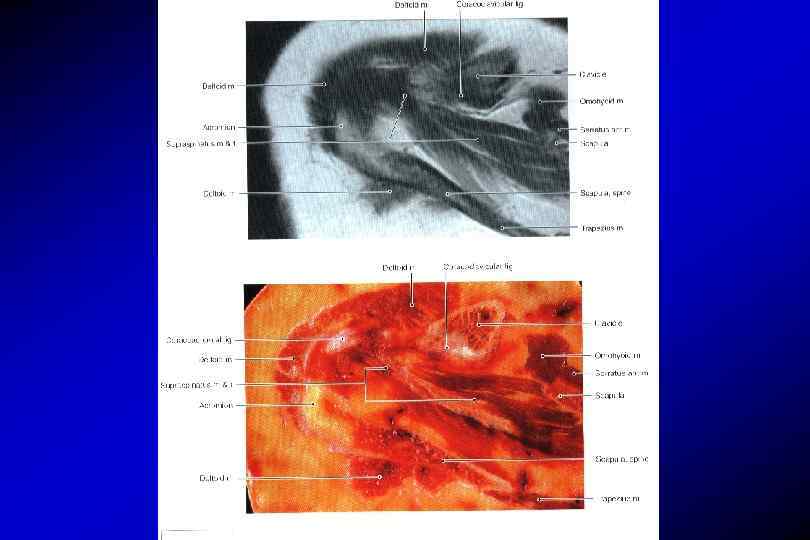
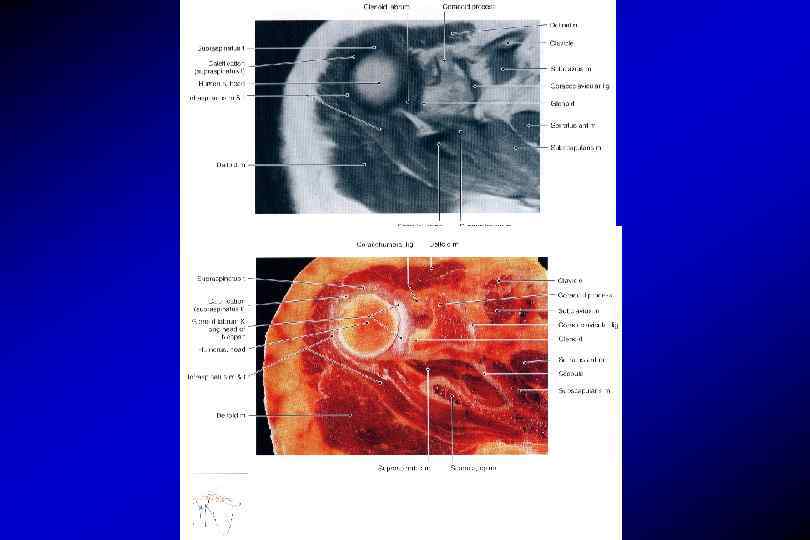
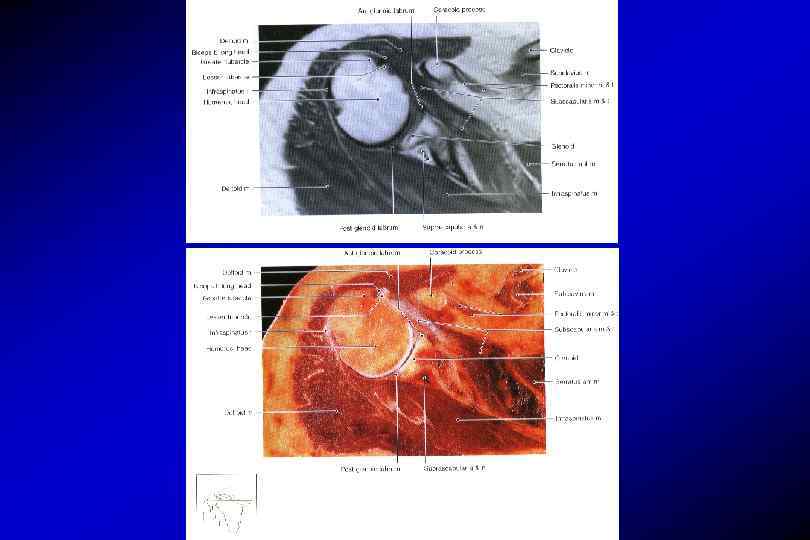
Анатомия плечевого сустава Связки плечевого сустава
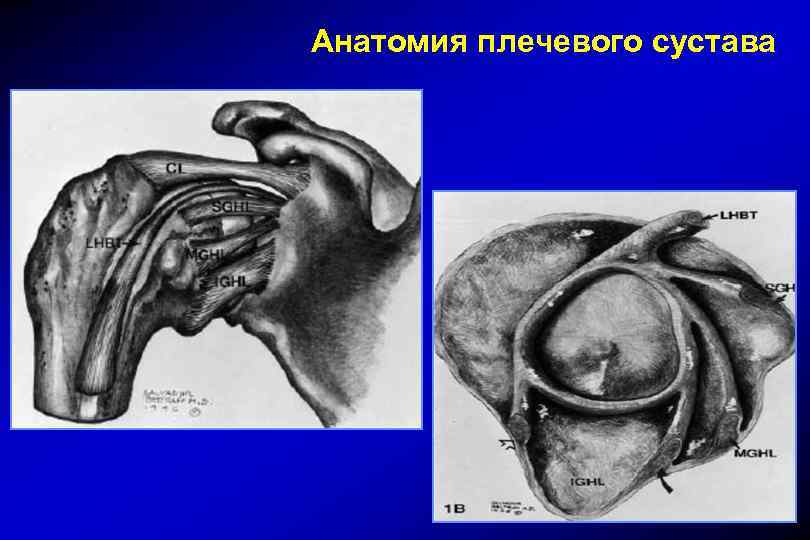
Анатомия плечевого сустава

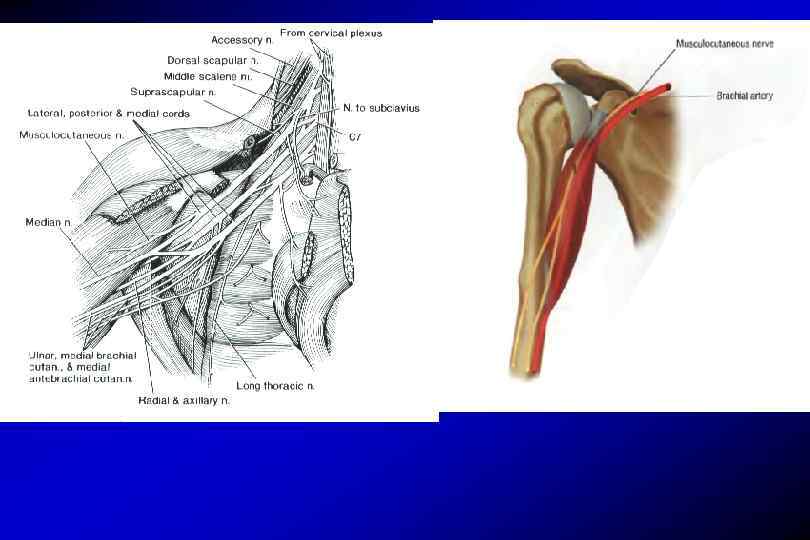
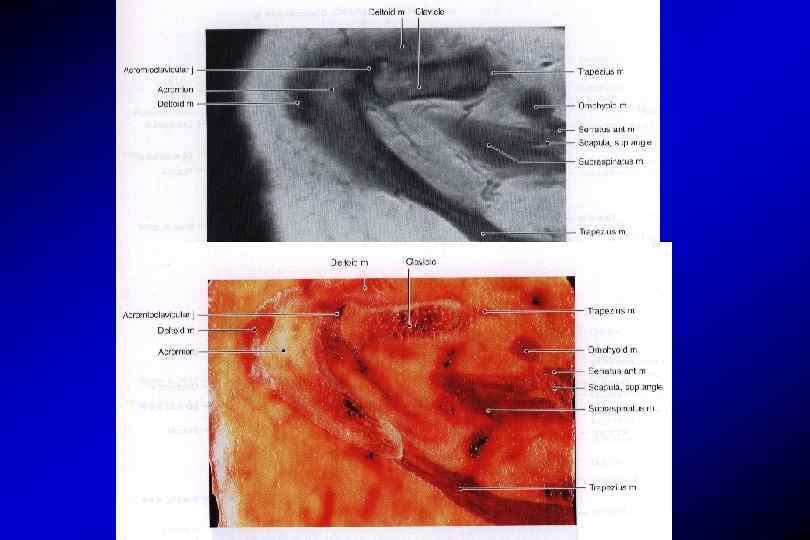
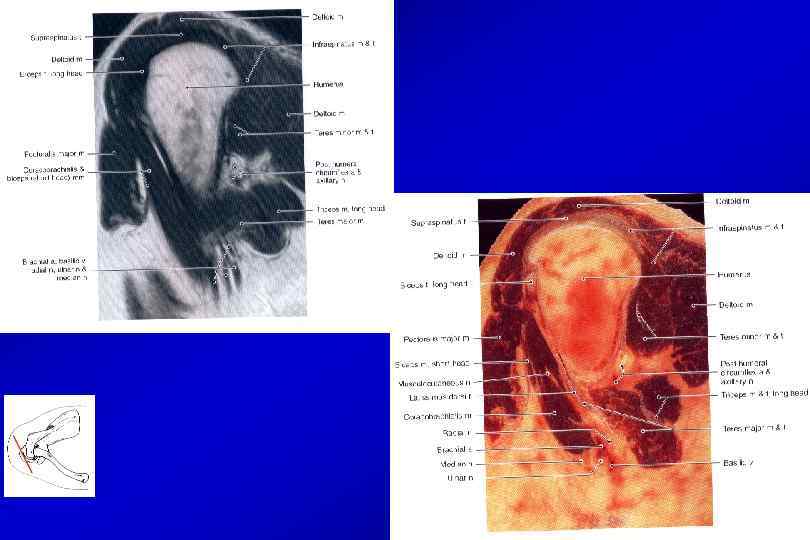
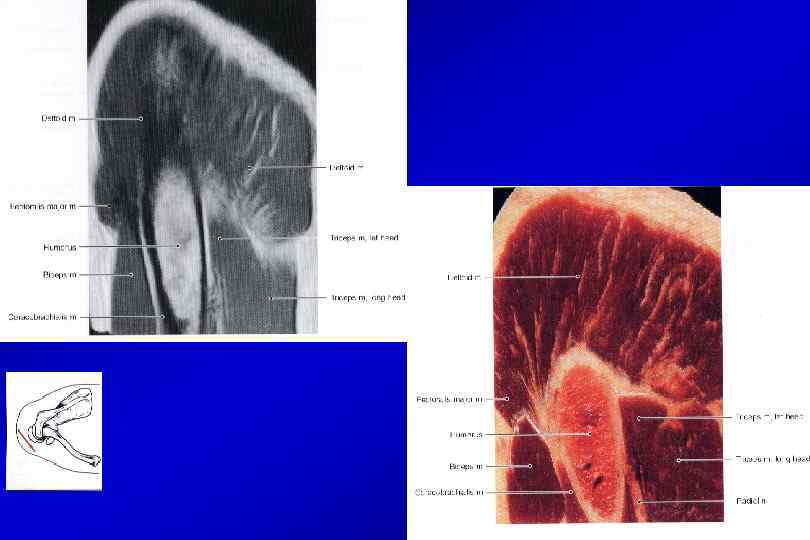
Мышцы плеча

МР-анатомия плечевого сустава Сумки плечевого сустава
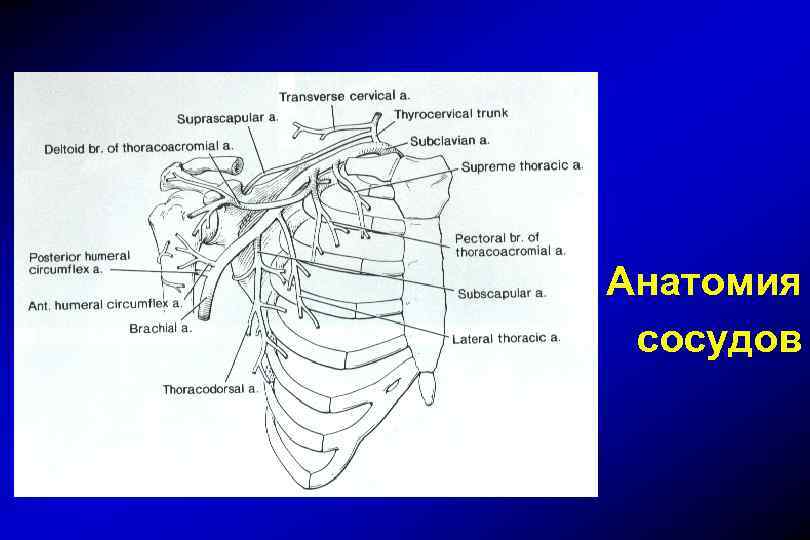
Анатомия сосудов
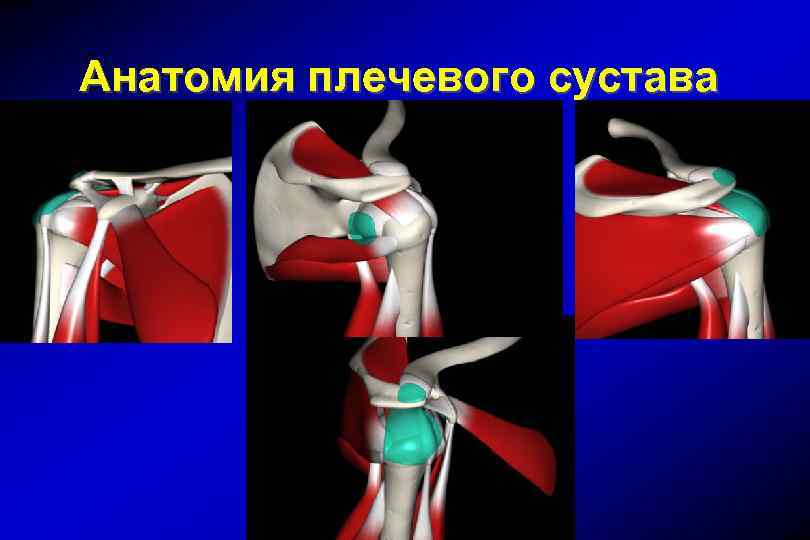
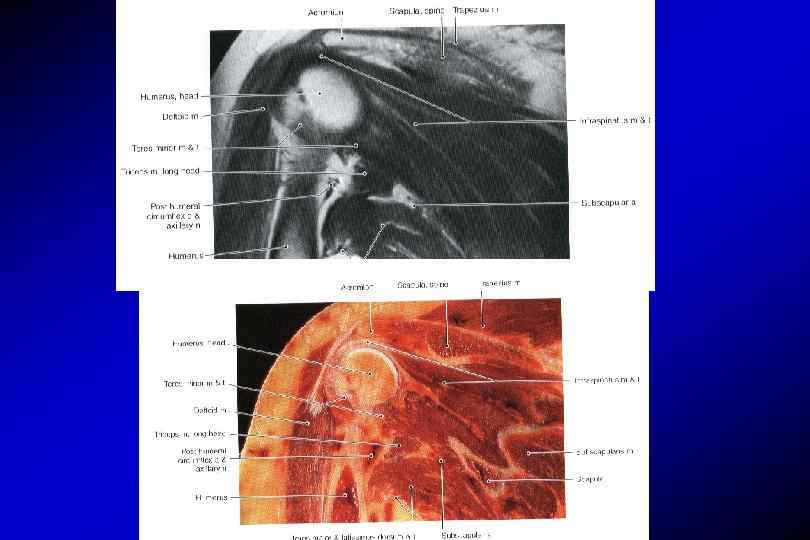
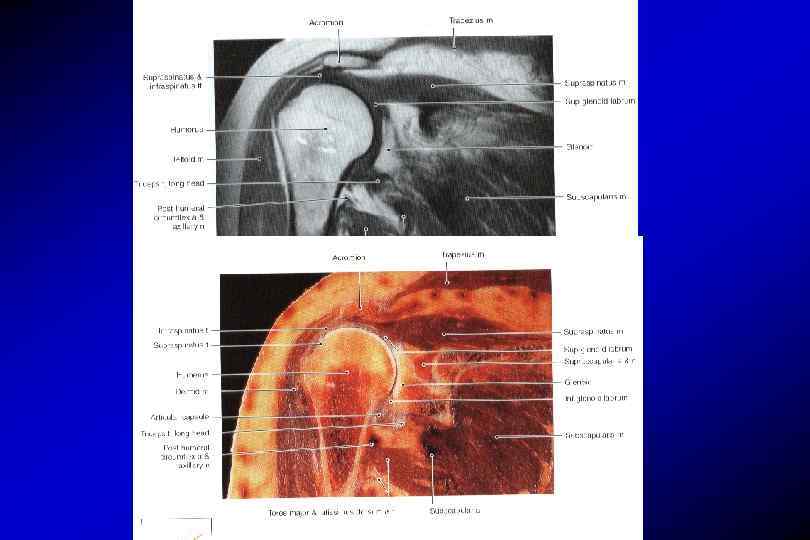
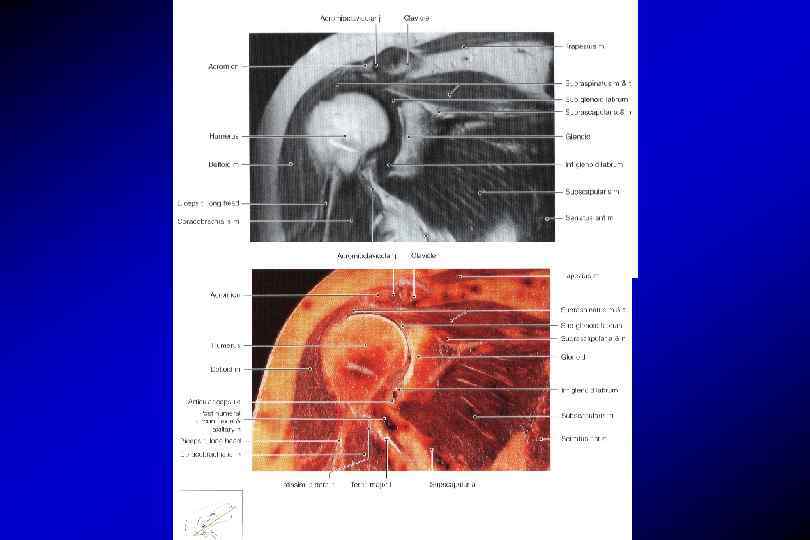
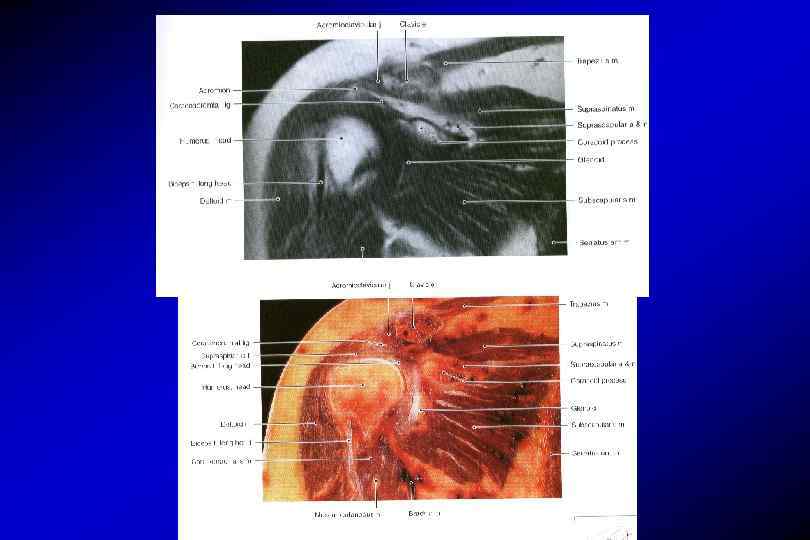
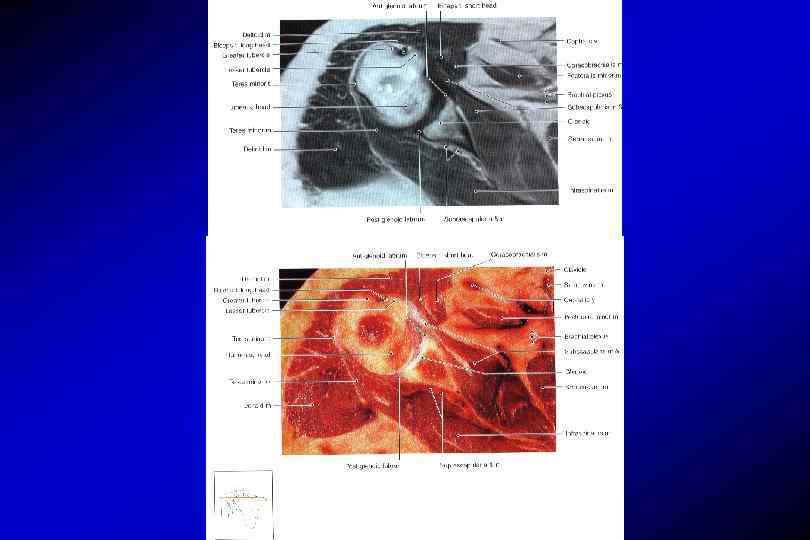
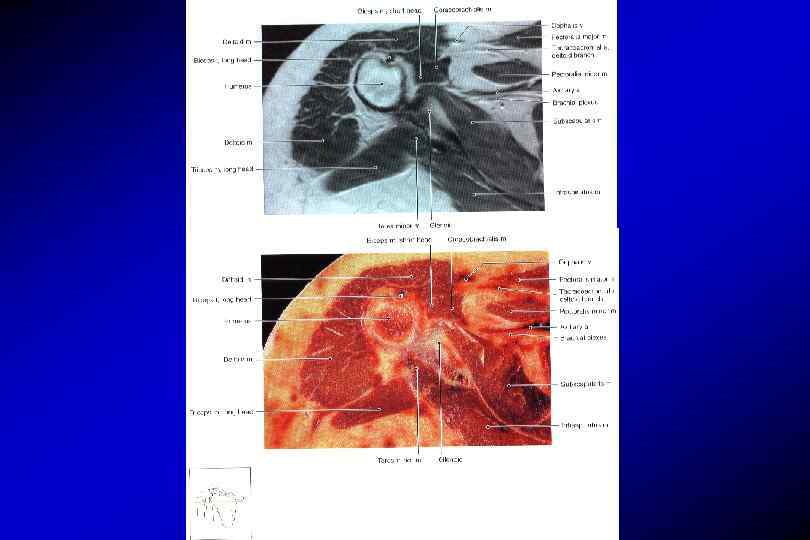
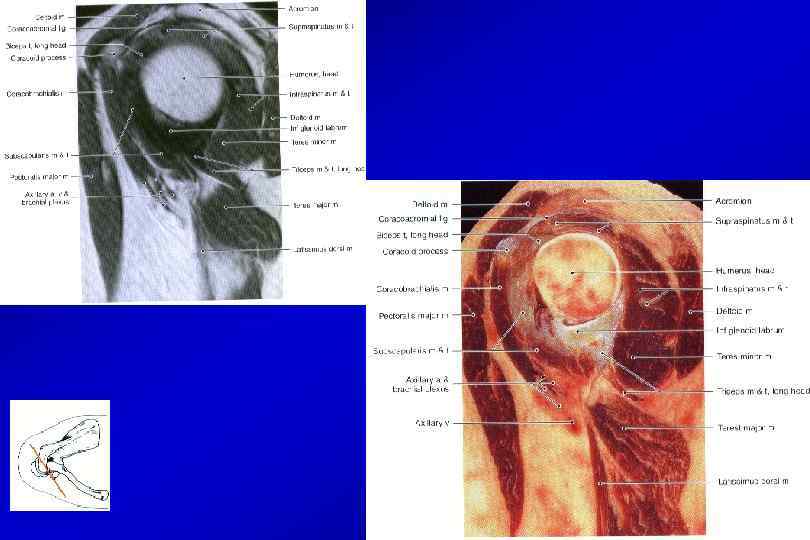
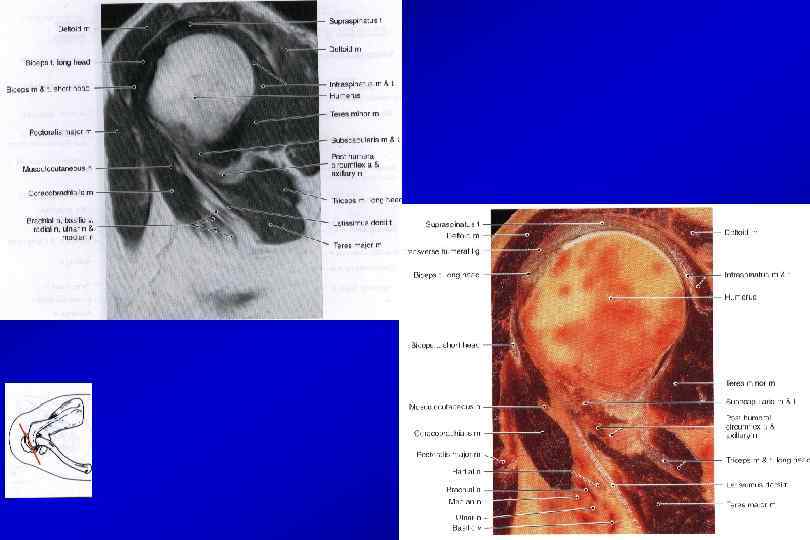
Анатомия плечевого сустава

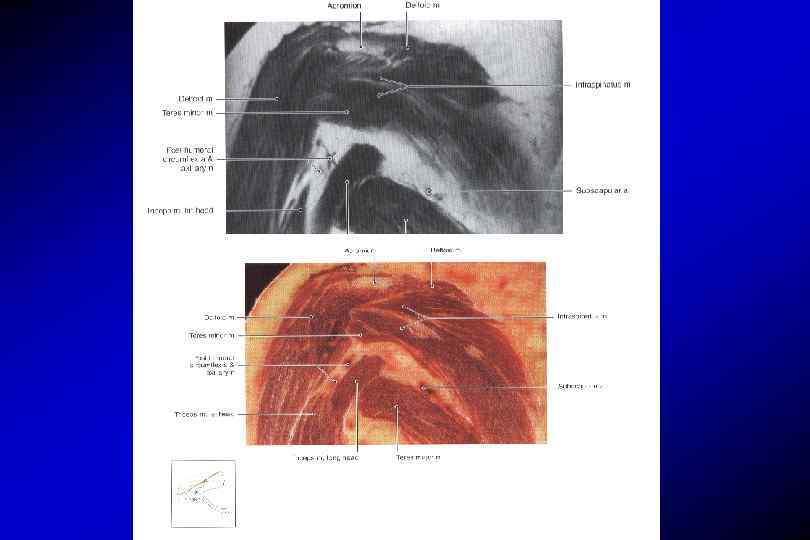
Анатомия плечевого сустава

Современные методы диагностики 1. Рентгенодиагностика 2. Ультразвуковая диагностика 3. Компьютерная томография 4. Магнитно-резонансная томография
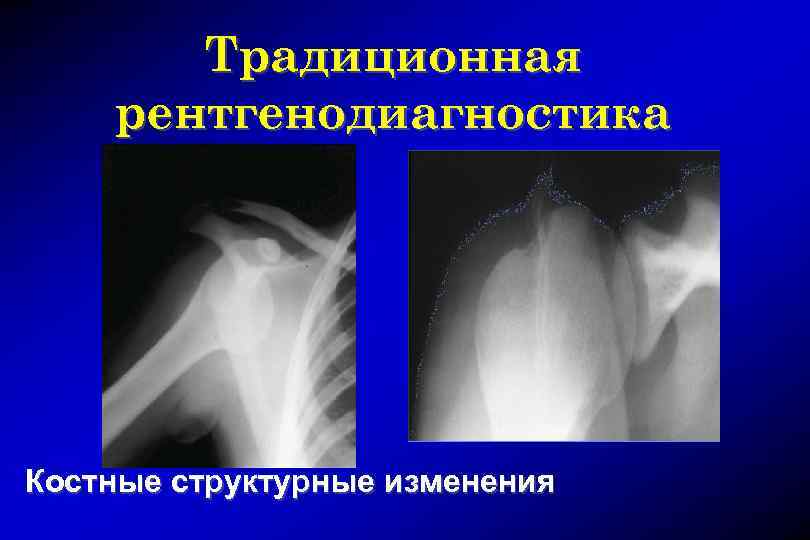
Традиционная рентгенодиагностика Костные структурные изменения

Методика проведения рентгенологического исследования Стандартная укладка (нейтральное положение конечности, центрация луча на головку плечевой кости) Специальная укладка по Гарту (пациент сидя в полоборота плечом к штативу, центрация луча под углом 45º сверху вниз на головку плеча) Позволяет визуализировать субхондральный перелом головки плечевой кости (дефект Хилл. Сакса) и перелом суставного отростка лопатки
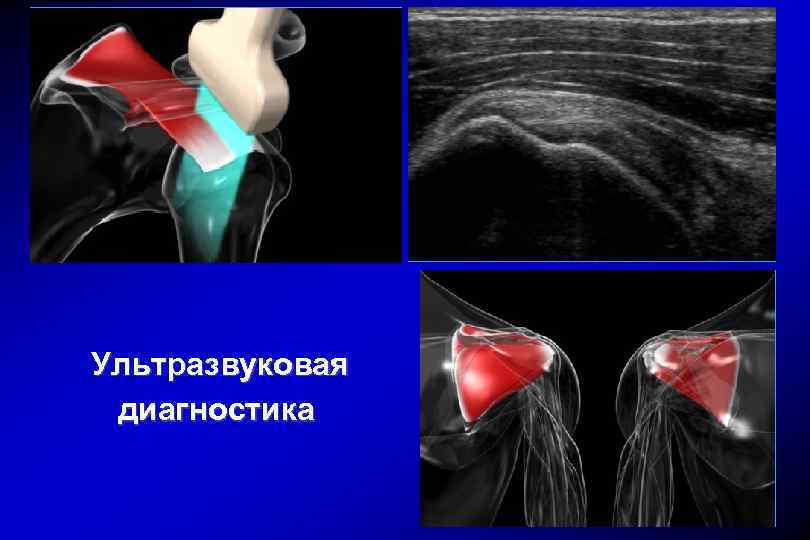
Ультразвуковая диагностика

Методика проведения ультразвукового исследования Ультразвуковая аппаратура Поверхностный линейный датчик 5 -10 МГц, Микроконвексный датчик 4 -9 МГц
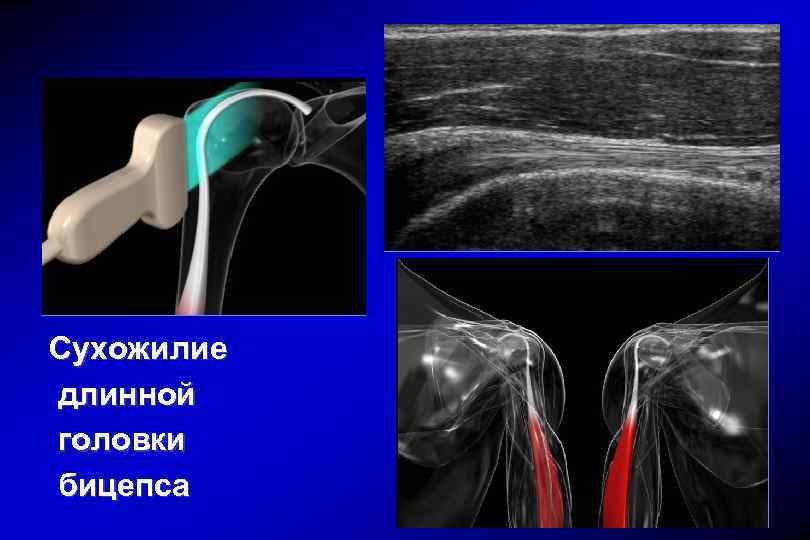
Сухожилие длинной головки бицепса
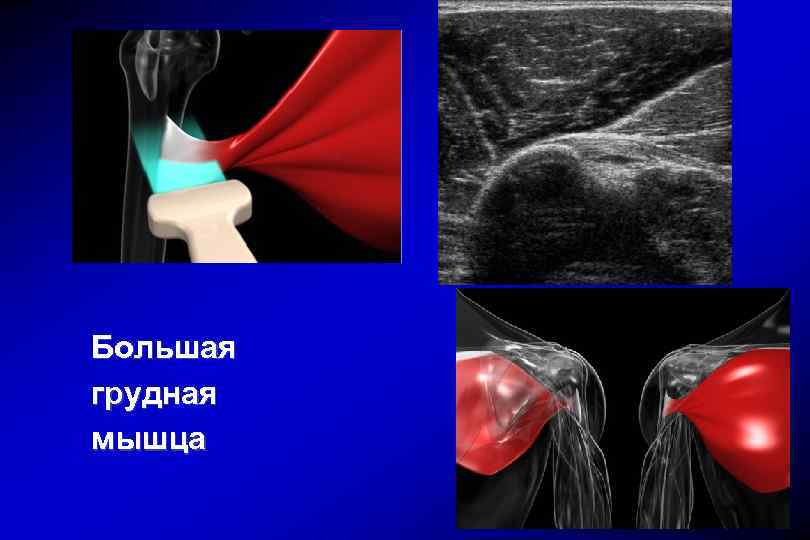
Большая грудная мышца
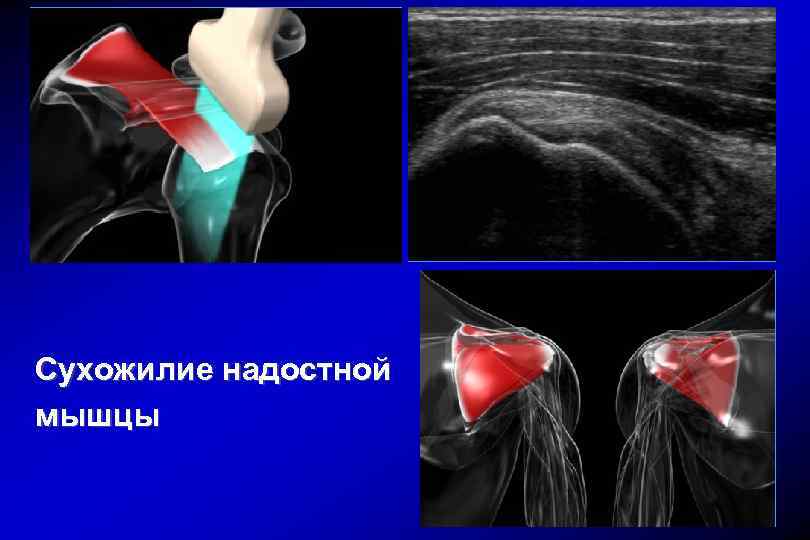
Сухожилие надостной мышцы
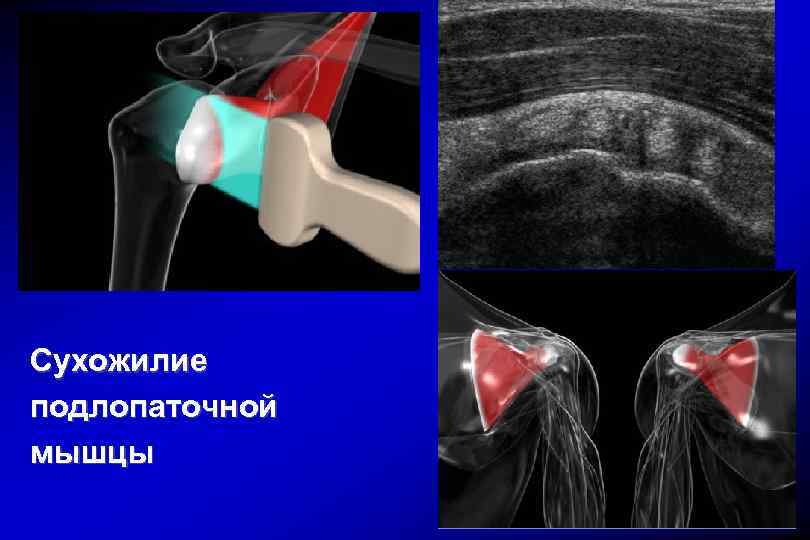
Сухожилие подлопаточной мышцы
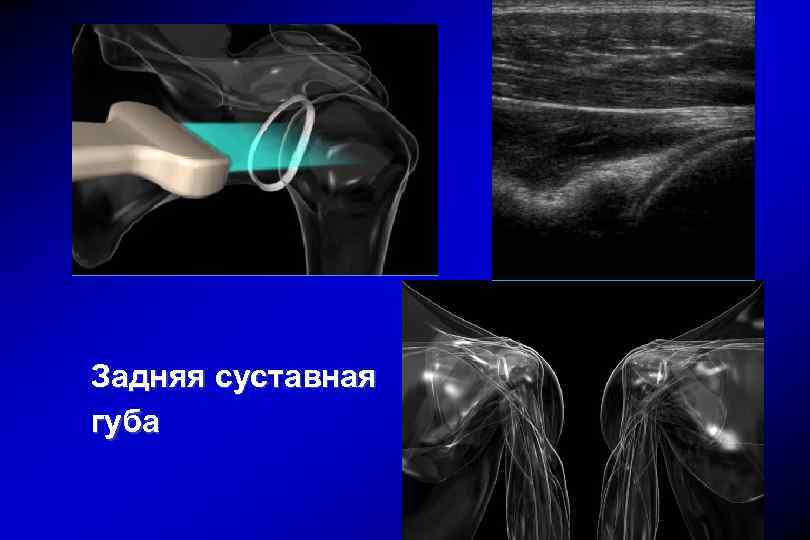
Задняя суставная губа
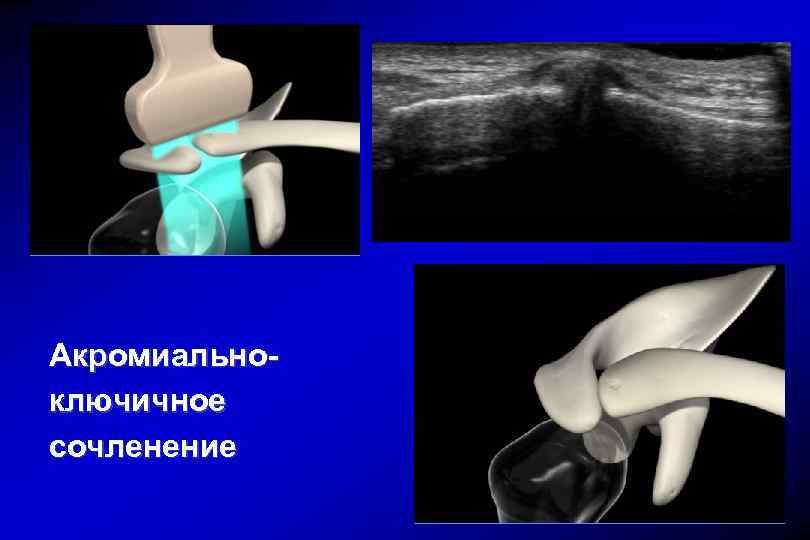
Акромиальноключичное сочленение
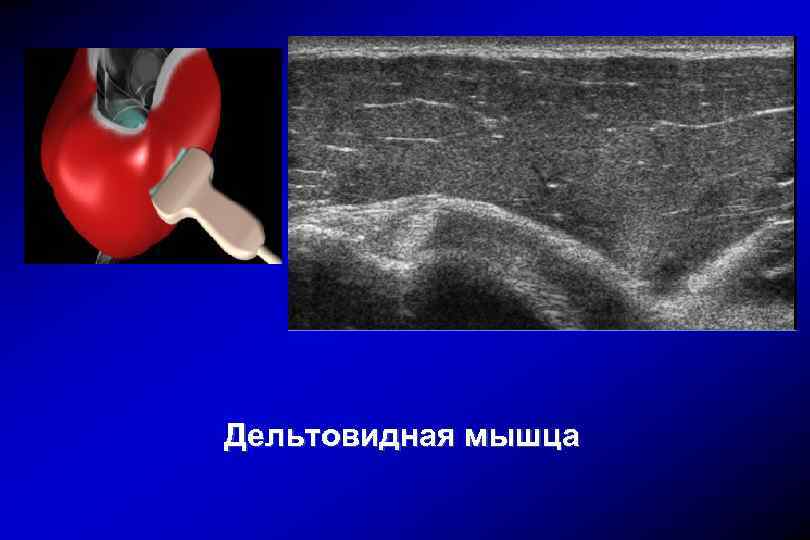
Дельтовидная мышца

Капсула сустава
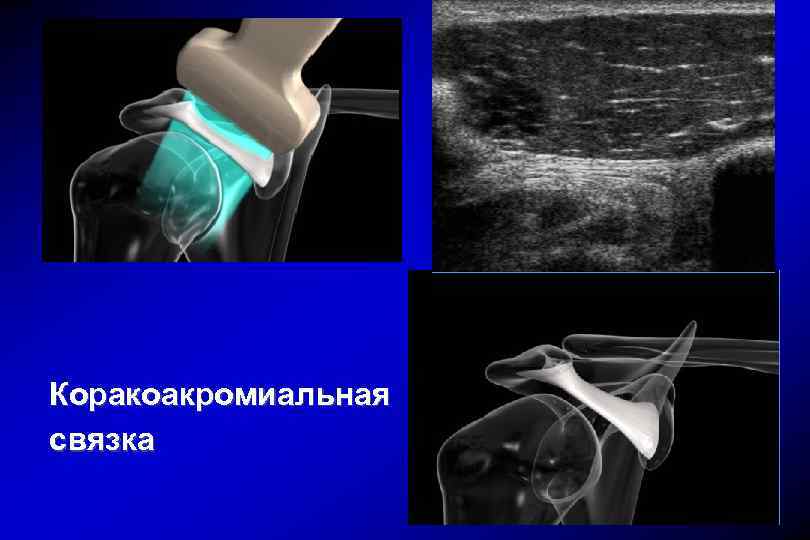
Коракоакромиальная связка
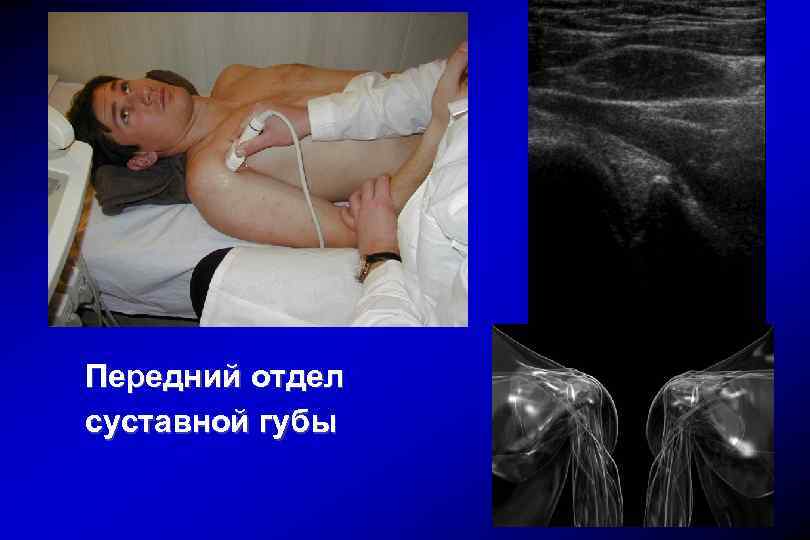
Передний отдел суставной губы
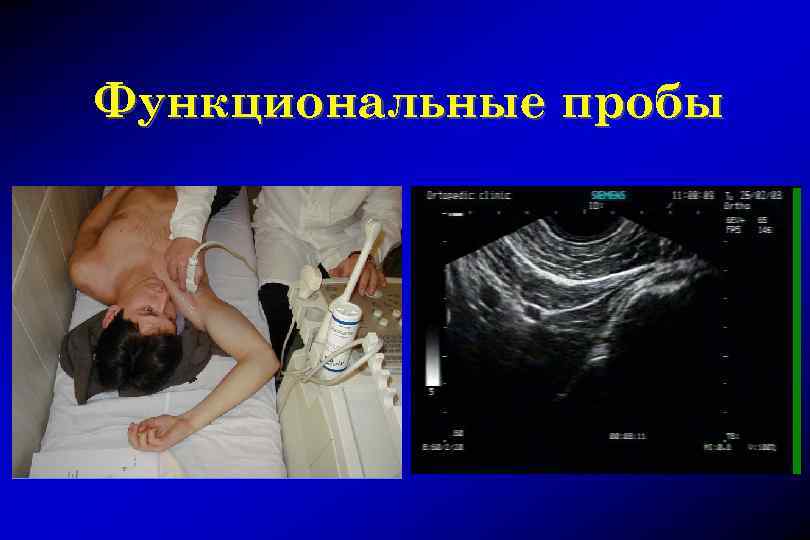
Функциональные пробы
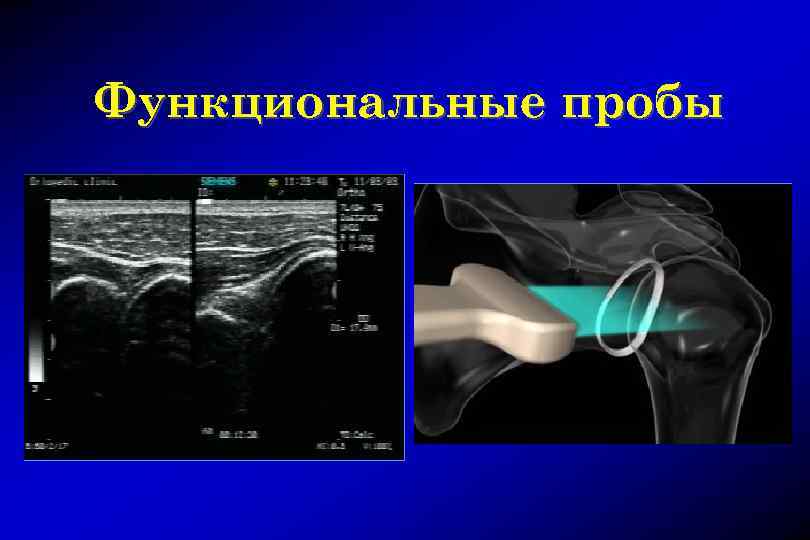
Функциональные пробы
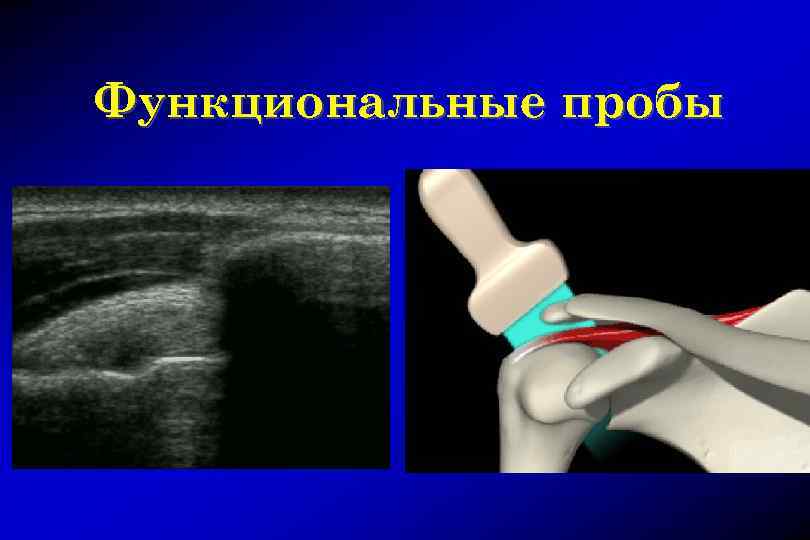
Функциональные пробы
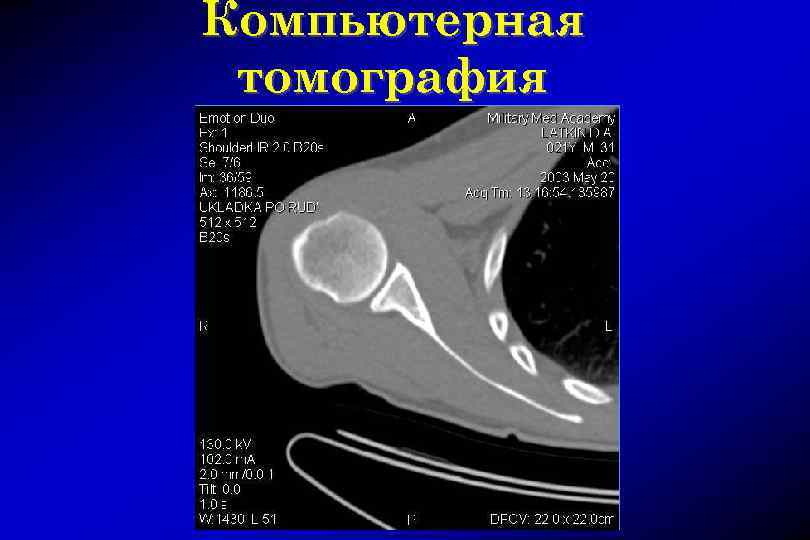
Компьютерная томография

Методика компьютернотомографического исследования Положение пациента – лежа на спине, руки вдоль туловища с иммобилизацией предплечий (липкими лентами) Исследование проводится по стандартной программе «SHOULDER» в спиральном режиме с реконструкцией изображений, коллимацией слоя 3 -5 мм, HP 1, 5, без наклона Гентри Область интереса на топограмме – от верхнего края акромиального отростка лопатки до нижнего угла лопатки Оценка КТ-изображений осуществляется в двух основных диапазонах: для костных структур и мягких тканей. Реконструированные тонкие срезы по 1, 25 мм используются для построения 3 D изображений (MPR – мультипланарная реконструкция, SSD – дисплей оттененных поверхностей) КТ-артрография – введение под местным обезболиванием 20 мл контрастного вещества в полость сустава, часто в сочетании с контрастным веществом для МРТ
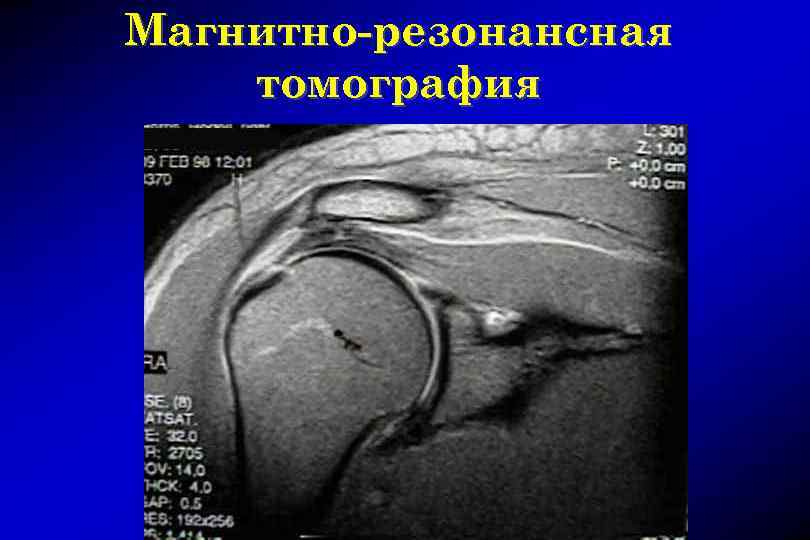
Магнитно-резонансная томография

Магнитно-резонансная томография Методика исследования • СПЕЦИАЛИЗИРОВАННАЯ МАТРИЧНАЯ КАТУШКА ДЛЯ ПЛЕЧЕВОГО СУСТАВА • ПОЛОЖЕНИЕ ПАЦИЕНТА – ЛЕЖА НА СПИНЕ • ВЕРХНЯЯ КОНЕЧНОСТЬ РАСПОЛАГАЕТСЯ ВДОЛЬ ТУЛОВИЩА ПАРАЛЛЕЛЬНО ТЕЛУ В ПОЛОЖЕНИИ НАРУЖНОЙ РОТАЦИИ ПЛЕЧА
Магнитно-резонансный томограф Siemens Espree 1, 5 T

Плечевая усиливающая катушка или гибкая катушка flex

Стандартные протоколы исследования в косой сагиттальной, косой корональной и аксиальной проекциях взвешенных по Т 1 и Т 2 , PD с жироподавлением.

Импульсная Fo. V последова- read тельность поле обзора мм Localizer 450 Localaizer_3 320 plane Т 2_tse_sag 160 PD_tse_fs_tr 173 a PD_tse_fs_co 160 r T 1_se_cor 180 Fo. V phase Slice Dist. Factor Slice thickn ess TR TE Averages Concatena Time tions количевремя Время поле ство Дистан повто эха количе Количест сканифази- срезов цион- толщи рений ство во рован мс рованный на обсче- объедине ия мс ное фактор среза тов ний (усред% % мм ненное) 100 3 50 6 6, 4 2, 60 1 6 9 сек. 100 3 50 6 6, 4 2, 60 1 9 10 сек. 100 20 20 3 4130 75 2 1 75 20 30 3 3240 34 2 1 100 20 20 3 2200 31 1 1 3 м. 57 с. 3 м. 26 с. 3 м. 30 с. 75 20 20 3 605 19 1 1 2 м. 50 с.
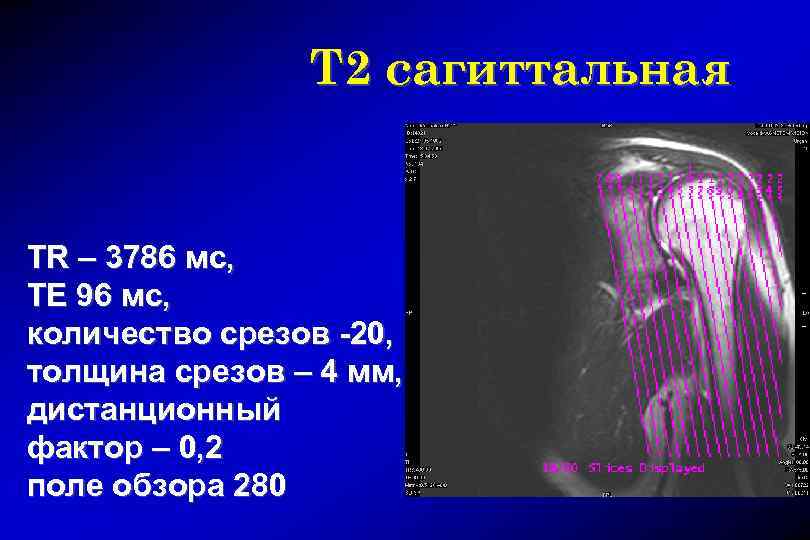
T 2 сагиттальная TR – 3786 мс, TE 96 мс, количество срезов -20, толщина срезов – 4 мм, дистанционный фактор – 0, 2 поле обзора 280
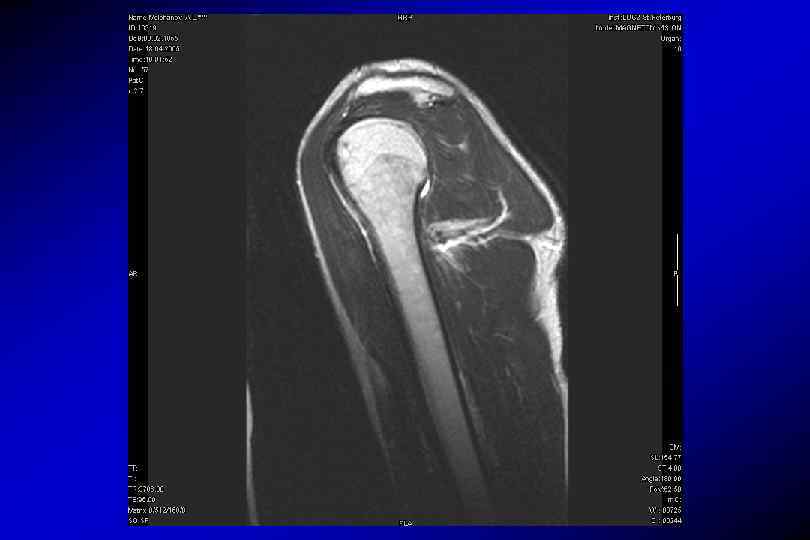

T 1 сагиттальная TR – 650, TE 14 количество срезов – 20 толщина срезов – 4 мм дистанционный фактор – 0, 2 поле обзора — 280
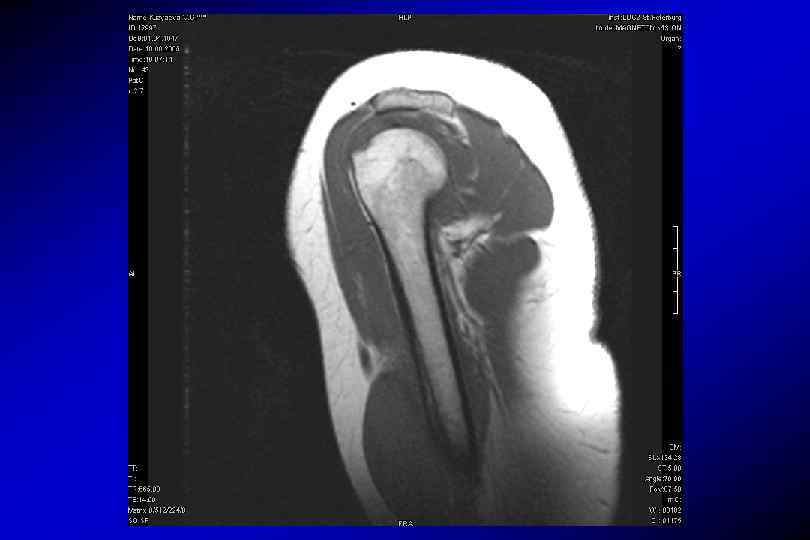

T 2 косая корональная (по ходу надостной мышцы плеча) TR – 3408 мс, TE 96 мс количество срезов – 20 Толщина срезов – 4 мм Дистанционный фактор – 0, 2 Поле обзора – 280
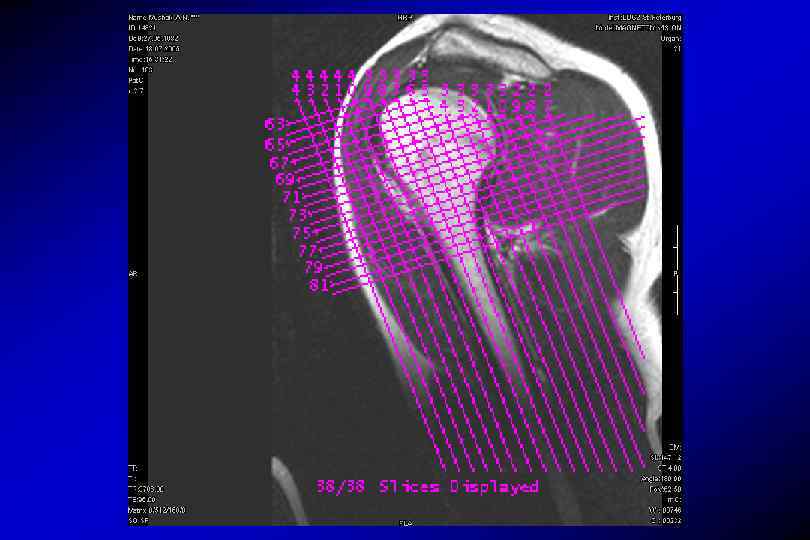
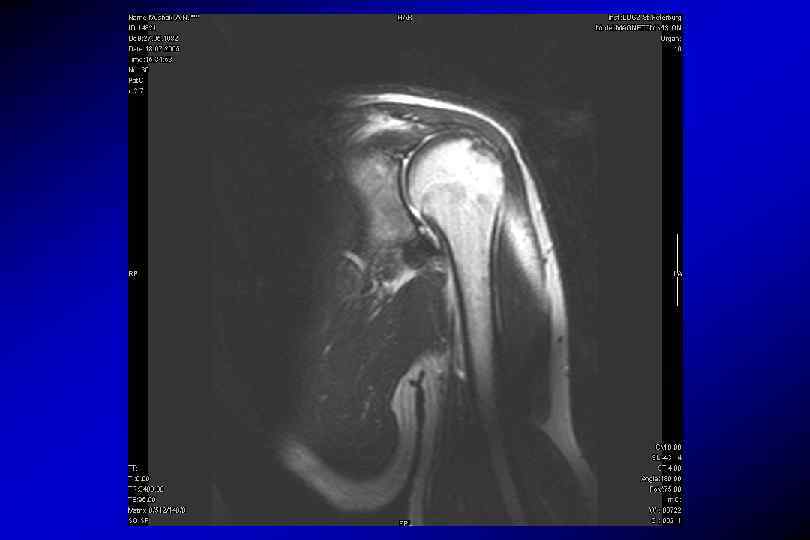

T 1 косая корональная (по ходу надостной мышцы плеча) TR – 650 мс, TE 14 мс количество срезов – 20 Толщина срезов – 4 мм Дистанционный фактор – 0, 2 Поле обзора – 280
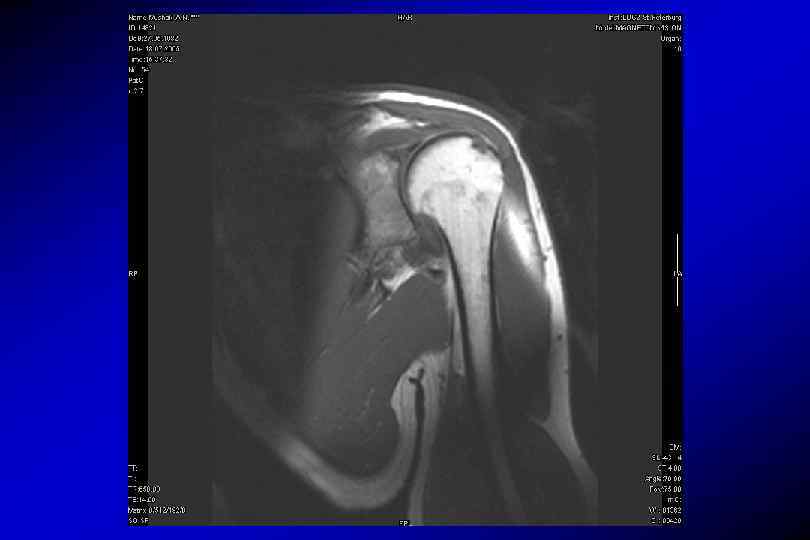

pd_fs_tse аксиальная shoulder cartilage TR – 3500 мс, TE 16 мс количество срезов – 25 Толщина срезов – 4 мм Дистанционный фактор – 0, 2 Поле обзора – 180
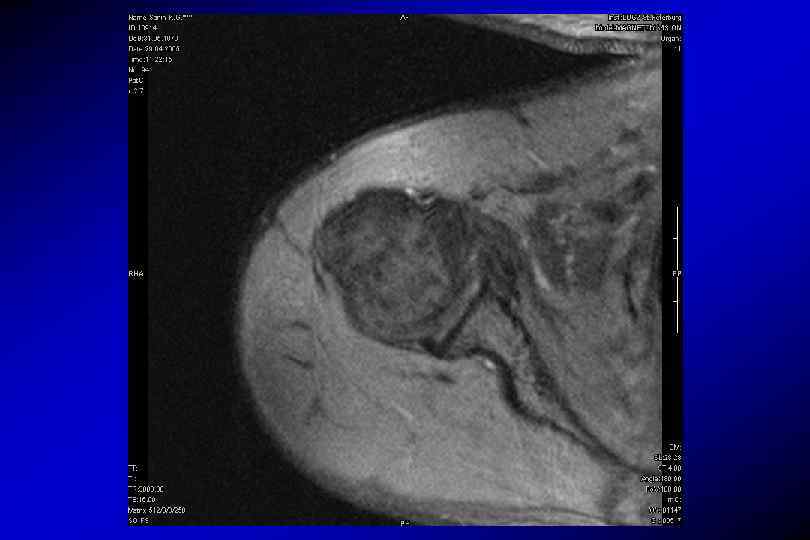

Методика непрямой МРартрографиии Магневист 15 -20 мл в/в (0, 1 -0, 2 мл на 1 кг веса) Гадовист 7, 5 мл Отсроченно через 15 -20 мин, после физ. Упражнений Т 1 с жироподавлением в аксиальной, косой сагиттальной и косой корональной проекции
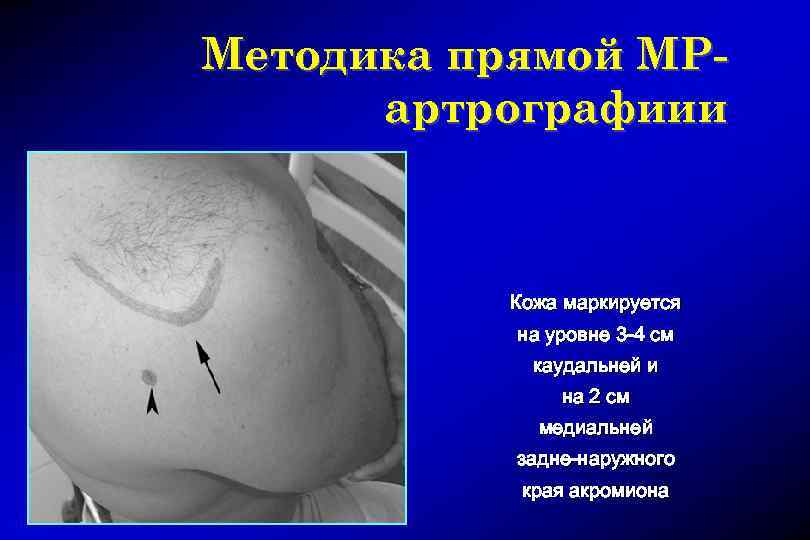
Методика прямой МРартрографиии Кожа маркируется на уровне 3 -4 см каудальней и на 2 см медиальней задне-наружного края акромиона
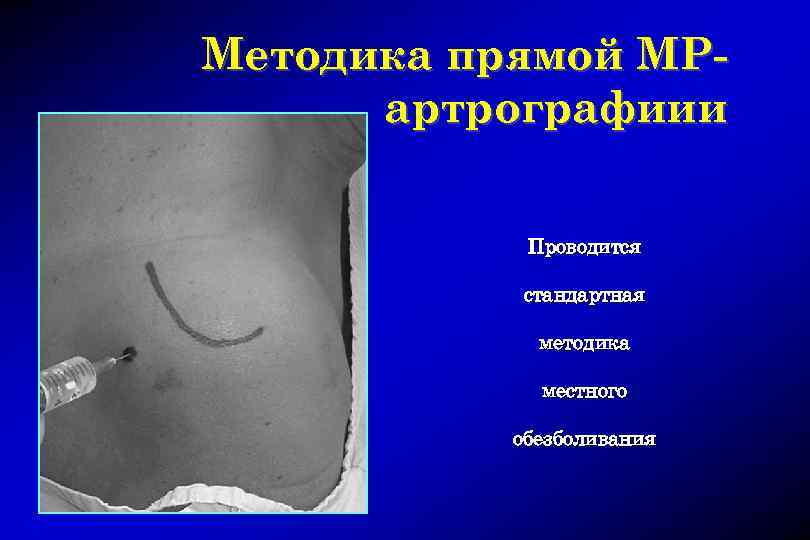
Методика прямой МРартрографиии Проводится стандартная методика местного обезболивания
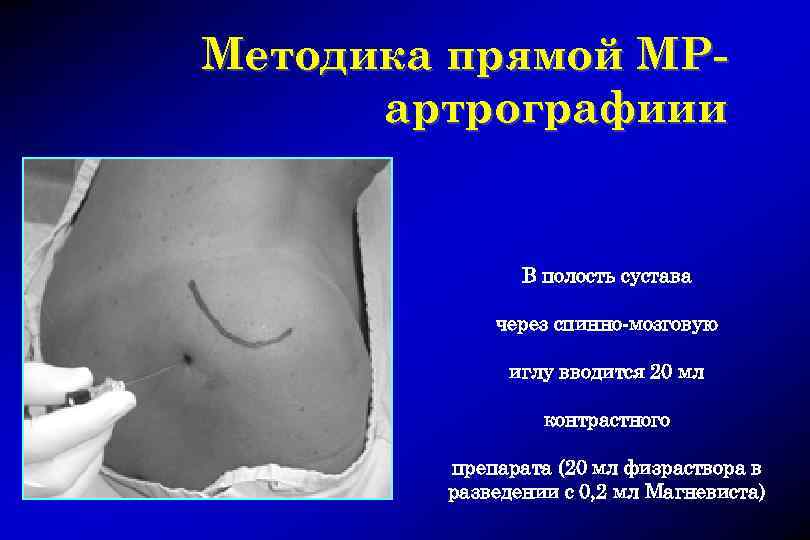
Методика прямой МРартрографиии В полость сустава через спинно-мозговую иглу вводится 20 мл контрастного препарата (20 мл физраствора в разведении с 0, 2 мл Магневиста)

Импульсная Fo. V последователь read ность поле обзора мм Fo. V phase поле фазирован ное Slice Количество срезов Dist. Factor Slice thickn Дистанциess онный фактор толщи на % среза % мм TR TE Averag Concatenat Time es ions время Время повторе- эха количе Количест. сканиний ство объединен рован. мс обсчет ий мс ов (усред ненное Localizer 450 100 3 50 6 6, 4 2, 60 1 6 9 сек. Localaizer_3 plane T 1_tse_fs_tra 320 100 3 50 6 6, 4 2, 60 1 9 10 сек. 180 100 25 20 3 671 14 1 3 T 1_tse_fs_cor 160 100 20 20 3 806 13 1 1 4 м. 21 с. 3 м. 56 с. T 1_tse_fs_sag 160 100 20 20 3 812 13 1 1 3 м. 58 с. T 1_vibe_we_tr 160 a_320_1, 5 mm (3 D) 100 48 20 1, 5 16, 3 7, 14 1 1 4 м. 37 с.
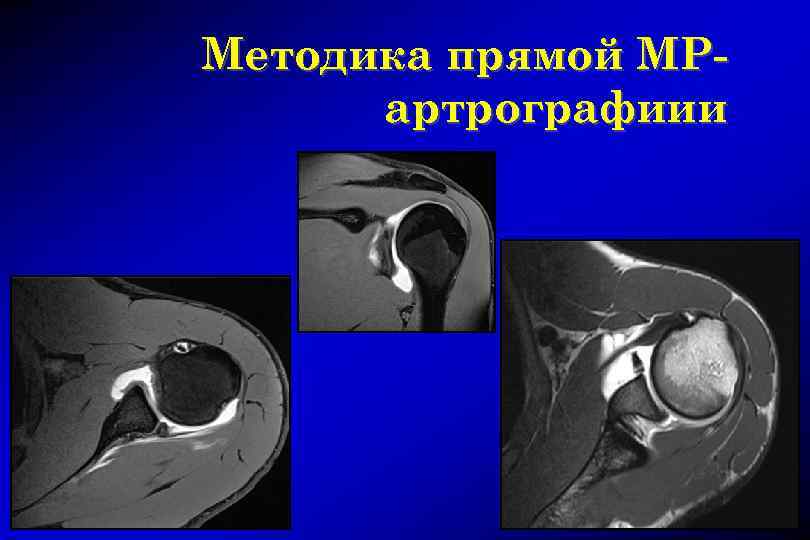
Методика прямой МРартрографиии

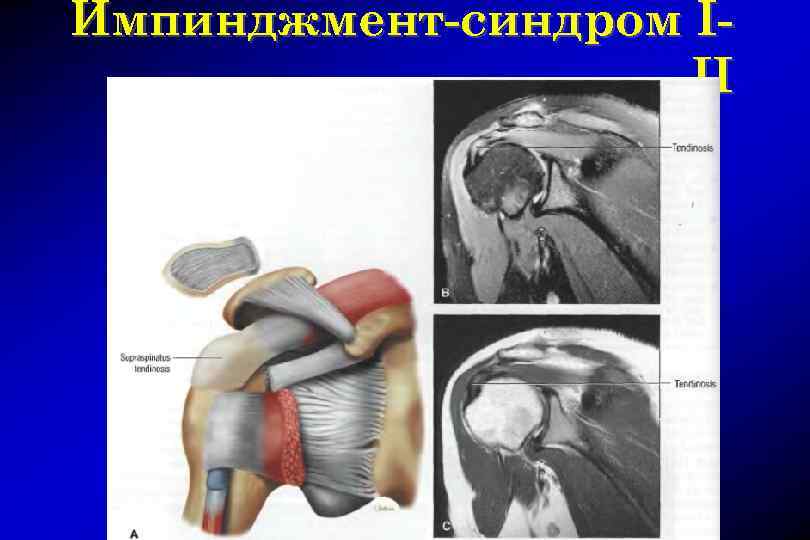
Импинджмент-синдром 1 стадия – тендинит t. supraspinatus или t. biceps 2 стадия – фиброзные изменения в сухожилиях 3 стадия – дегенеративные разрывы ротаторной манжеты менее 1 см 4 стадия – разрывы ротаторной манжеты более 1 см и полные разрывы
Импинджмент-синдром III
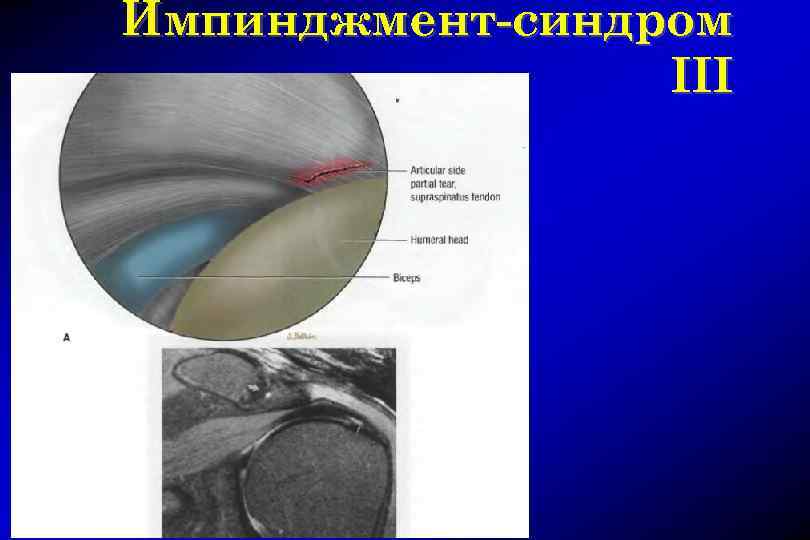
Импинджмент-синдром III
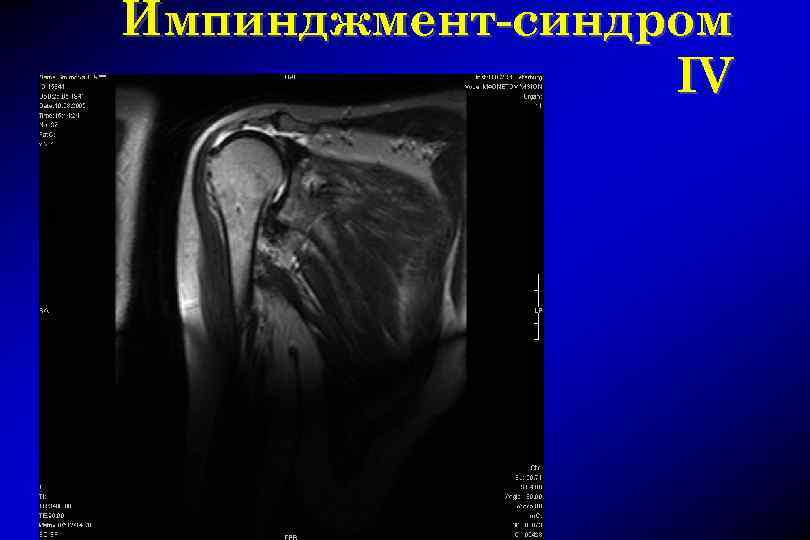
Импинджмент-синдром IV
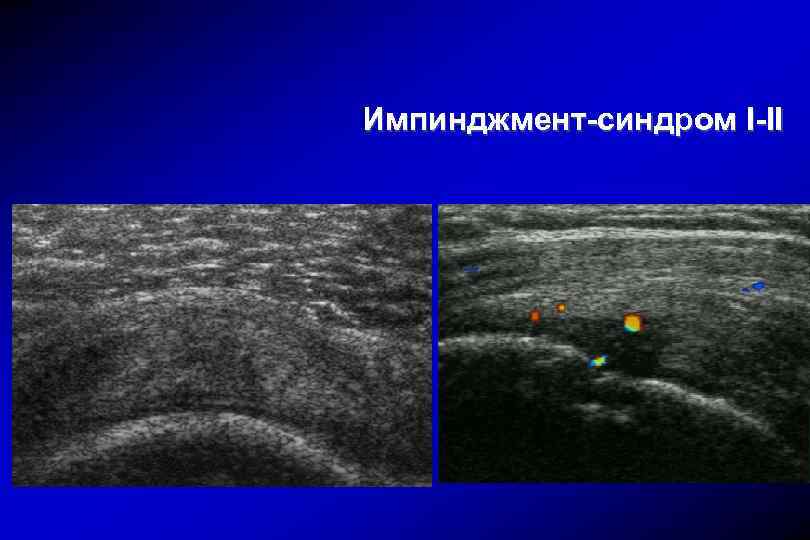
Импинджмент-синдром I-II
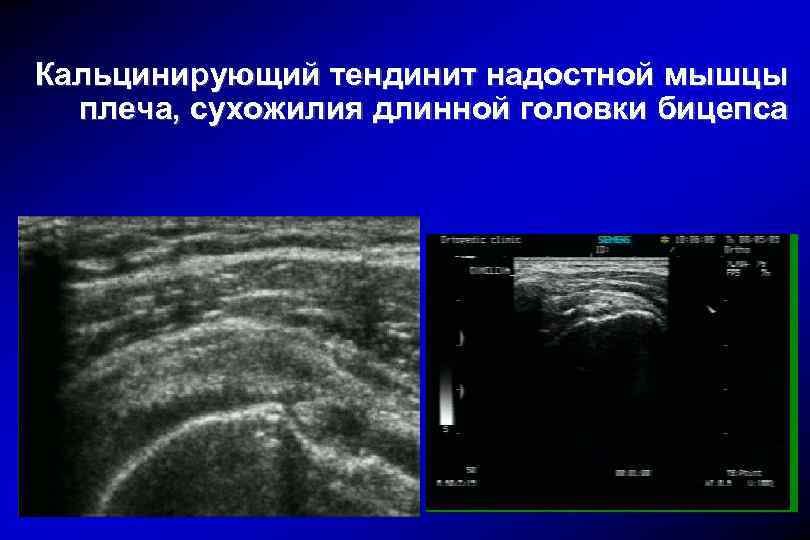
Кальцинирующий тендинит надостной мышцы плеча, сухожилия длинной головки бицепса
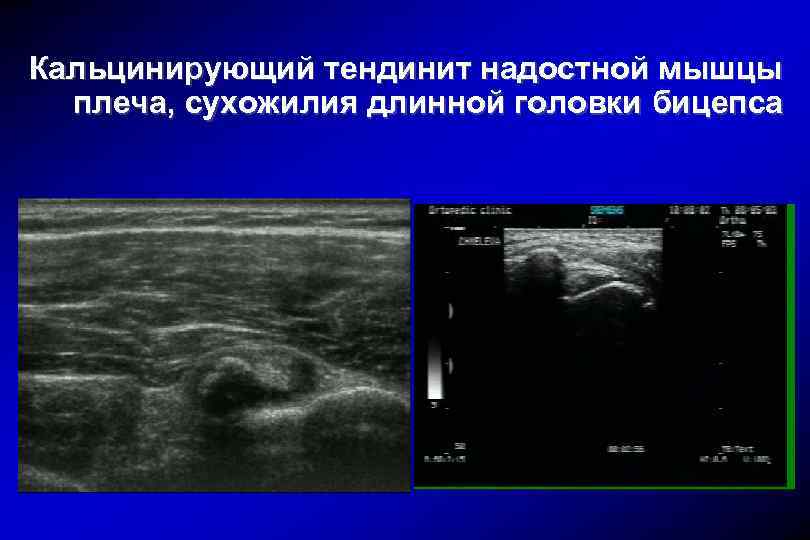
Кальцинирующий тендинит надостной мышцы плеча, сухожилия длинной головки бицепса

Травма Разрывы ротаторной манжеты по степени выраженности -Полные -Частичные -По локализации (сухож. подлопаточной мышцы; плечеклювовидная связка; изолированное сух. надостной мышцы; надостная и частично (половина) подостная; полностью надостная и подостная; подостная, надостная и подлопаточная)
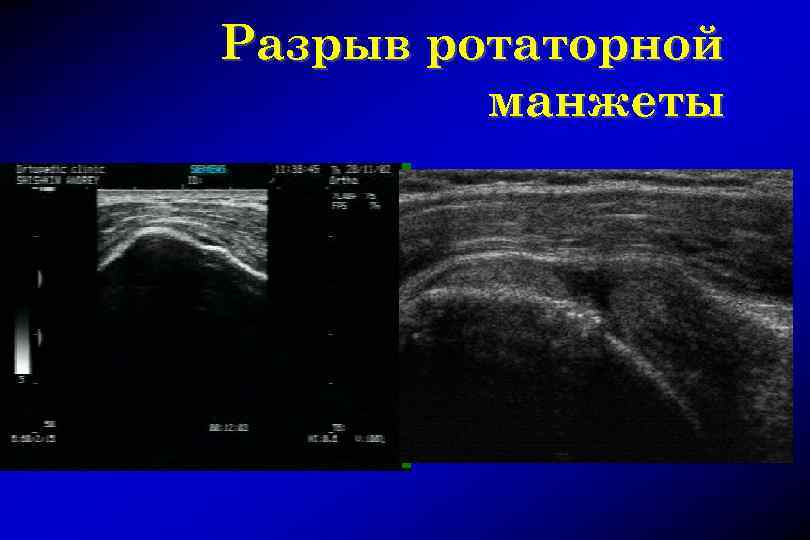
Разрыв ротаторной манжеты
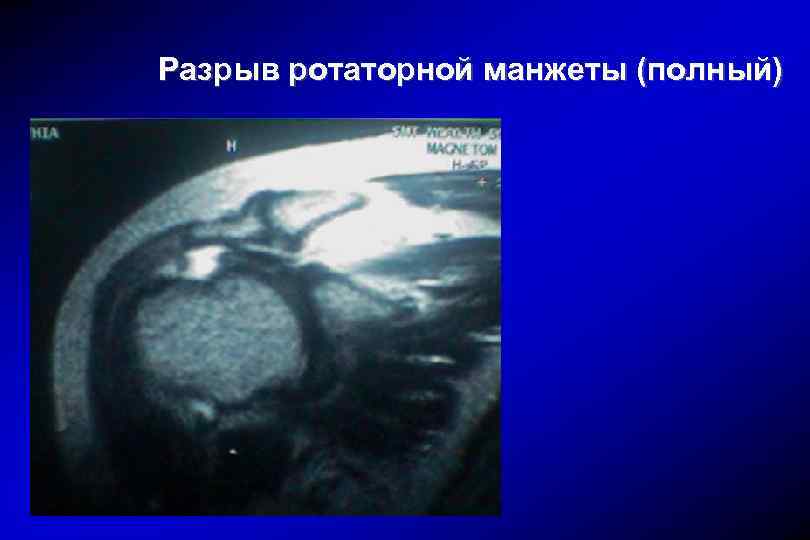
Разрыв ротаторной манжеты (полный)
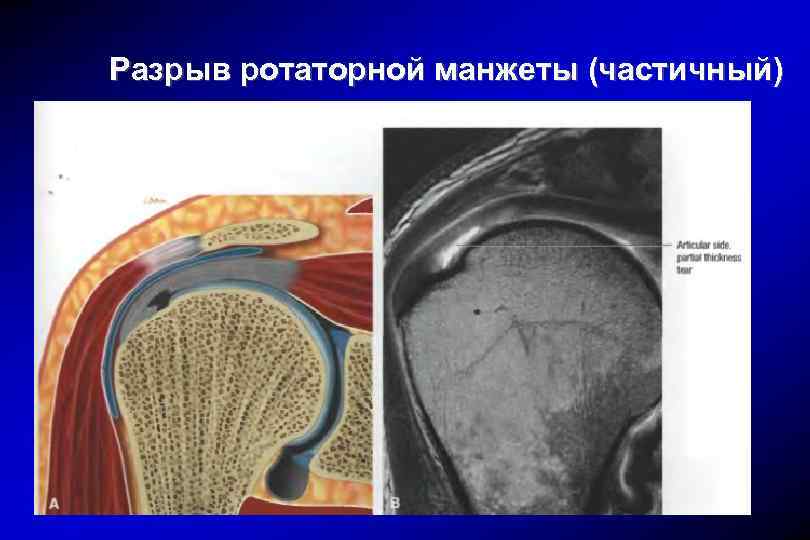
Разрыв ротаторной манжеты (частичный)

Травма Разрыв, вывих сухожилия длинной головки бицепса

Нестабильность в плечевом суставе — нарушение центрации головки плечевой кости в суставной впадине лопатки, вследствие несостоятельности стабилизирующих структур. Проявления нестабильности – транзиторные подвывихи или вывихи плеча (привычный вывих плеча)

Стабилизирующие структуры в плечевом суставе ¨ Статические стабилизаторы (суставная губа; капсула и ее утолщения суставно-плечевые связки — верхняя, средняя и нижняя; костные структуры — суставная впадина лопатки и головка плечевой кости) ¨ Динамические стабилизаторы (параартикулярные мышцы, ротаторная манжета, сухожилие длинной головки бицепса)
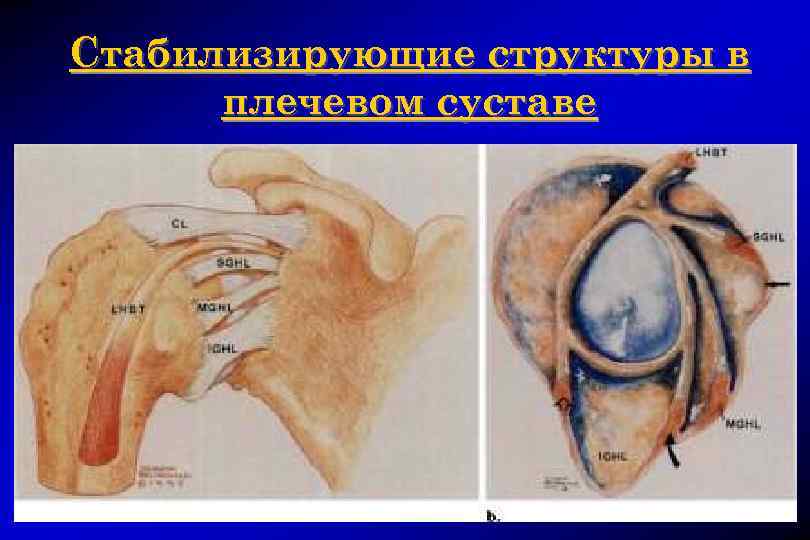
Стабилизирующие структуры в плечевом суставе

Этиологические факторы нестабильности в плечевом суставе ¨ в 96% случаев — травматического происхождения ¨ в 4% случаев — другие причины: — синдром генерализованной гипермобильности суставов, обусловленный врожденной гиперэластичностью капсульно-связочного аппарата — синдромы Ellers-Danlos, Marfan; — дисплазия сустава (недоразвитие или патологическая антеретроверсия суставной впадины лопатки, ретроторсия плечевой кости); — нервно‑мышечные нарушения после перенесенного энцефалита, детского церебрального паралича, родовой и других травм плечевого сплетения, эпилепсия

Пациенты ¨ В анамнезе – вывих плеча (осложняется до 75 % привычным вывихом) ¨ 70 -80% пациентов – молодые мужчины ( контактные виды спорта или ведущие физически активный образ жизни )

Механизм травмы ¨повреждающая сустав сила действует на отведенную и ротированную кнаружи руку (падение на отведенную руку, сильная тяга по оси, бросковые движения и др. )

Патоморфологические изменения при вывихе плеча ¨ в 1906 году G. Perthes и в 1938 году A. S. B. Bankart независимо друг от друга описали изменения в плечевом суставе, возникающие при вывихе, осложненном нестабильностью

Патоморфологические изменения при вывихе плеча ¨ при вывихе плеча происходит повреждение сустава в виде отрыва фиброзно-хрящевой губы от края суставной впадины с дополнительной отслойкой капсулы вместе с надкостницей от передней поверхности шейки лопатки, которое в последующих публикациях другие авторы стали называть «повреждением Банкарта»
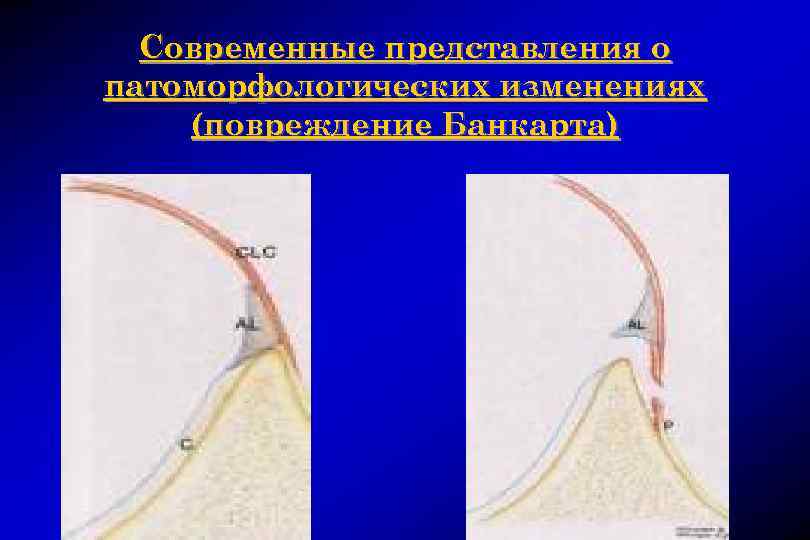
Современные представления о патоморфологических изменениях (повреждение Банкарта)
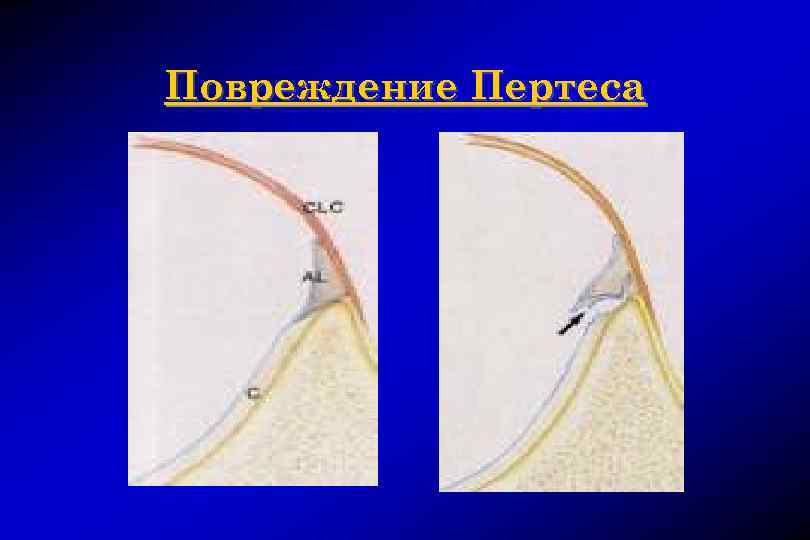
Повреждение Пертеса
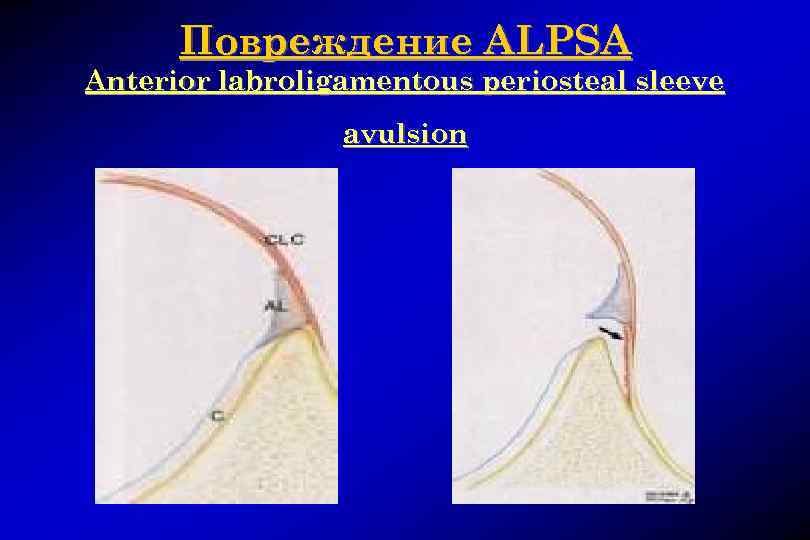
Повреждение ALPSA Anterior labroligamentous periosteal sleeve avulsion
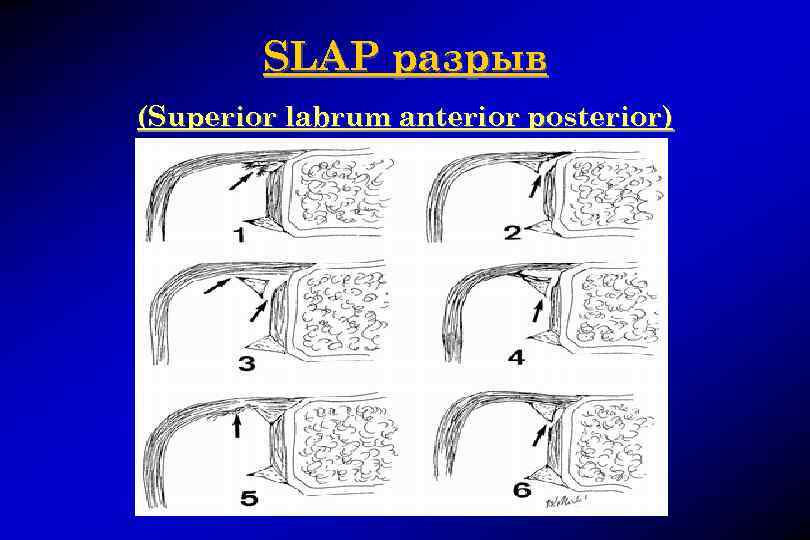
SLAP разрыв (Superior labrum anterior posterior)
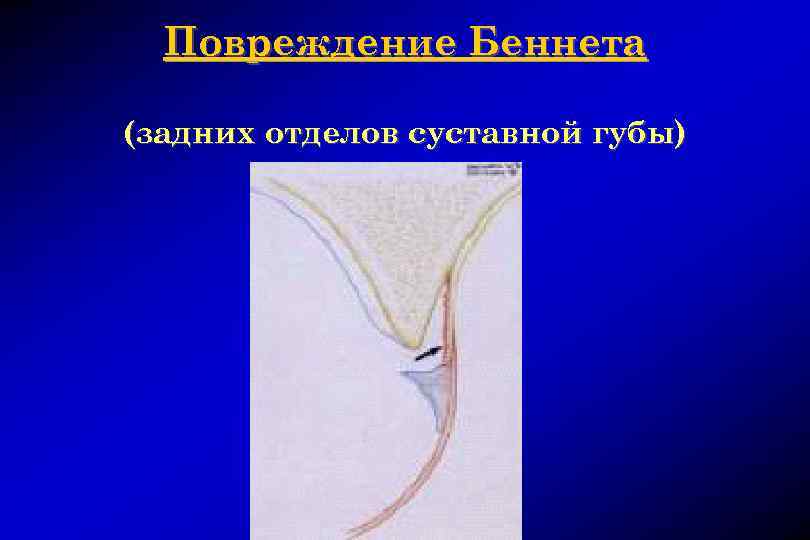
Повреждение Беннета (задних отделов суставной губы)
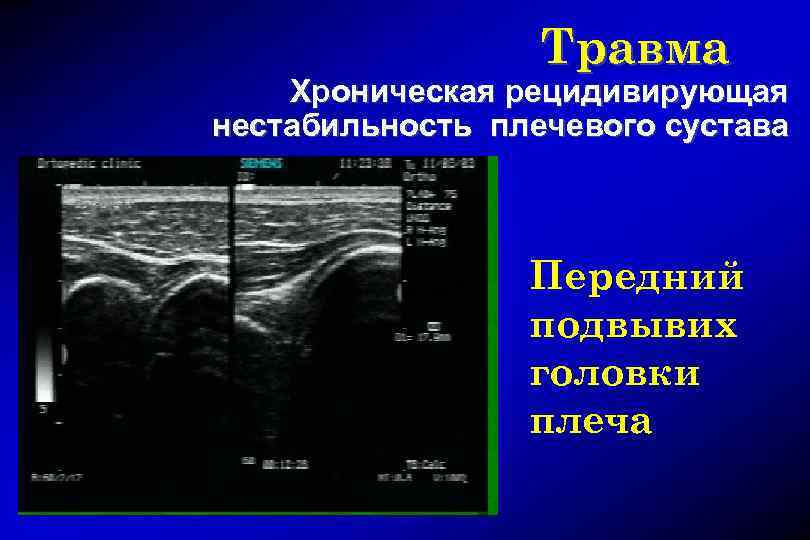
Травма Хроническая рецидивирующая нестабильность плечевого сустава Передний подвывих головки плеча
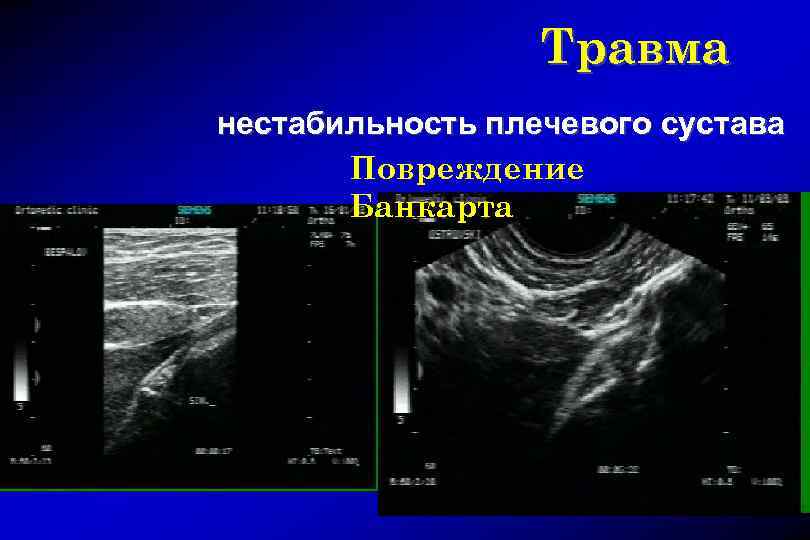
Травма нестабильность плечевого сустава Повреждение Банкарта
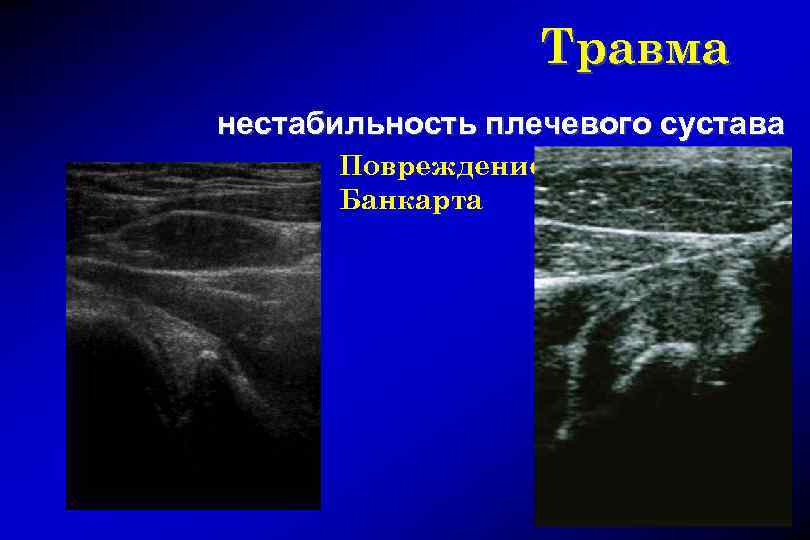
Травма нестабильность плечевого сустава Повреждение Банкарта
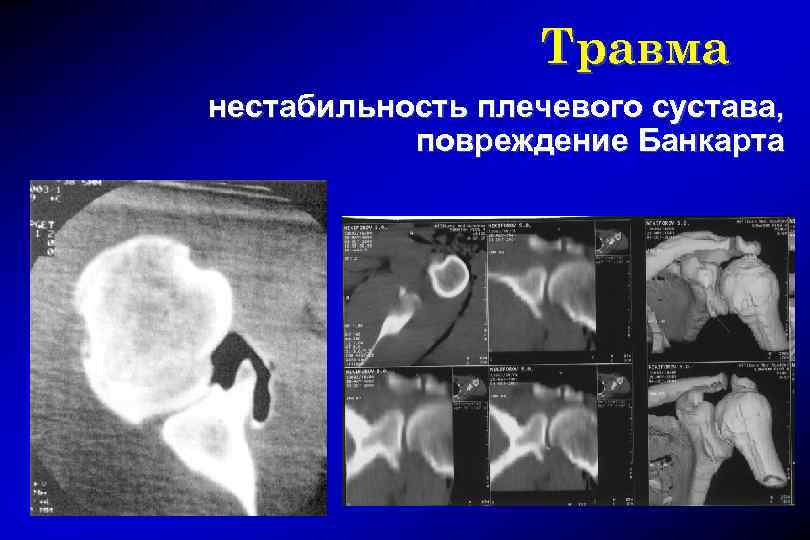
Травма нестабильность плечевого сустава, повреждение Банкарта
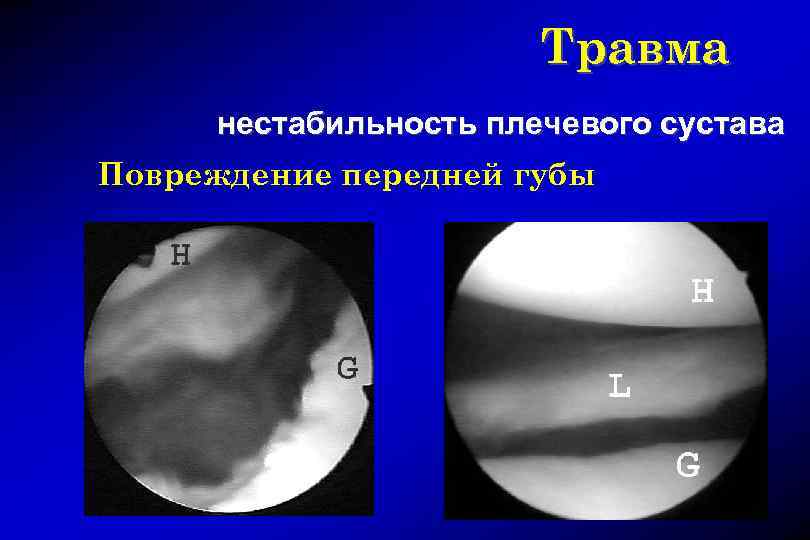
Травма нестабильность плечевого сустава Повреждение передней губы
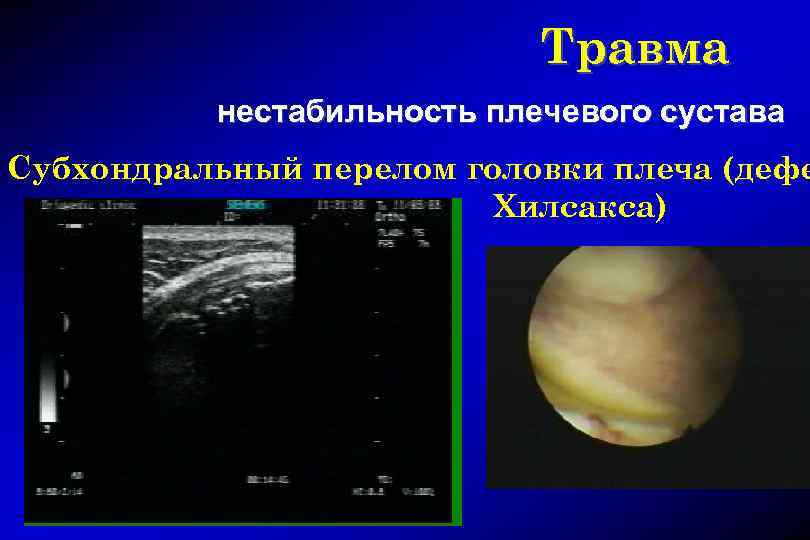
Травма нестабильность плечевого сустава Субхондральный перелом головки плеча (дефе Хилсакса)
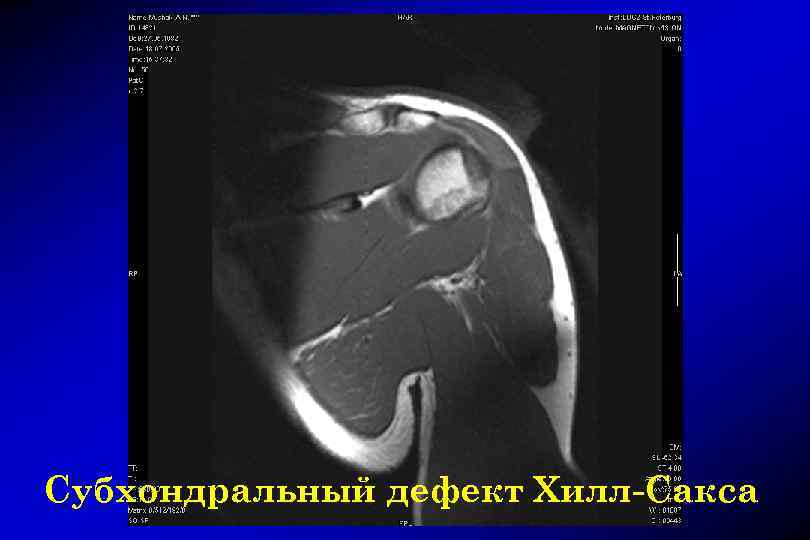
Субхондральный дефект Хилл-Сакса
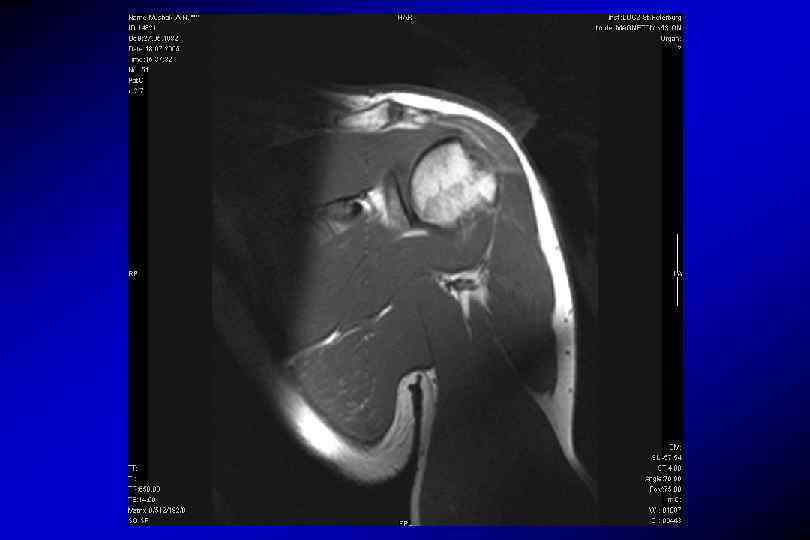
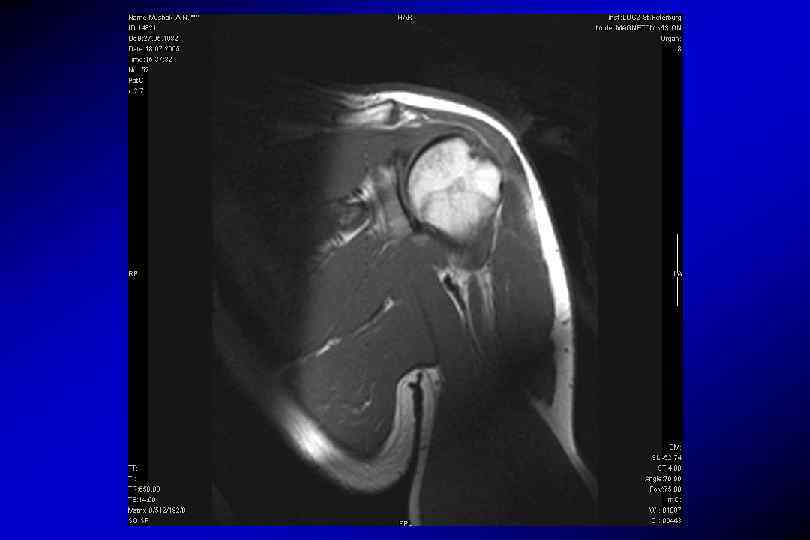
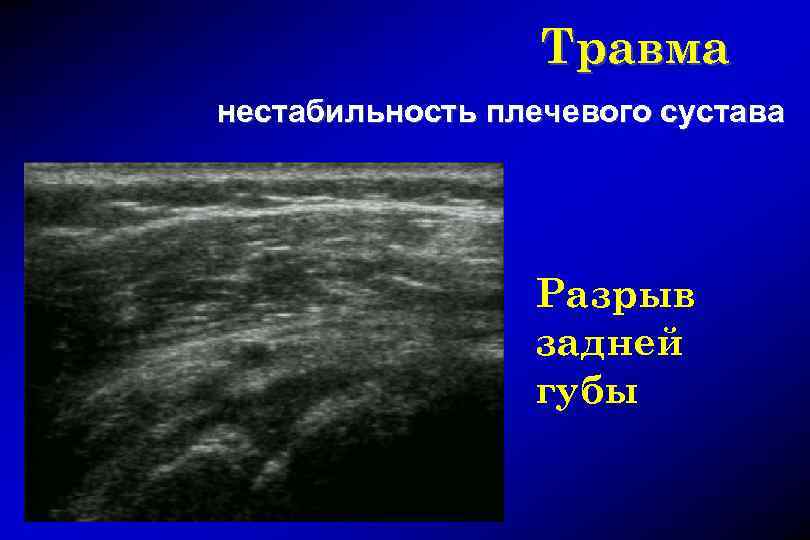
Травма нестабильность плечевого сустава Разрыв задней губы
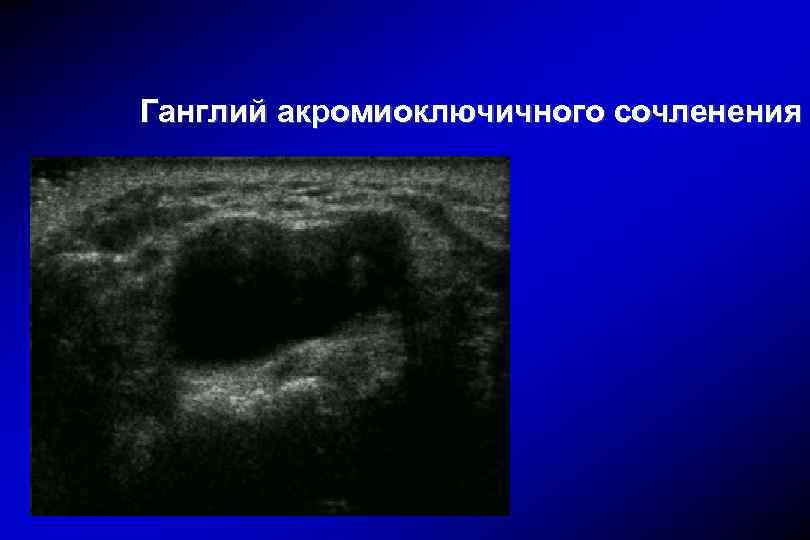
Ганглий акромиоключичного сочленения
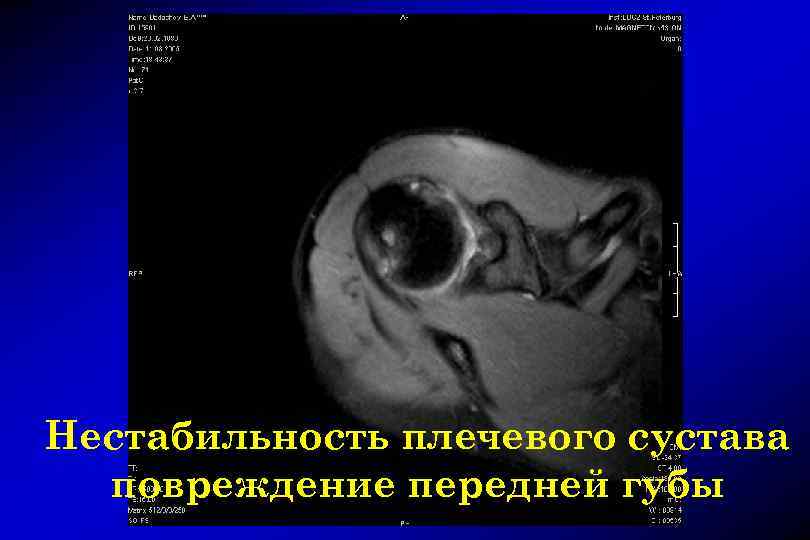
Нестабильность плечевого сустава повреждение передней губы
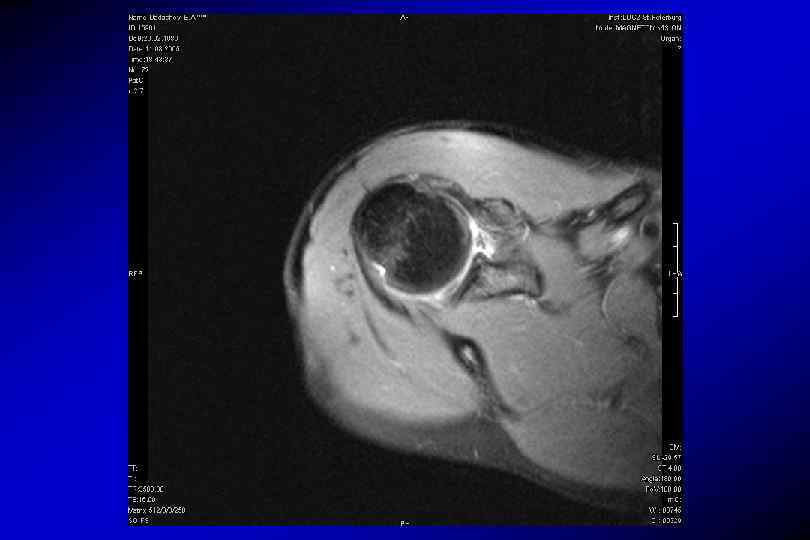
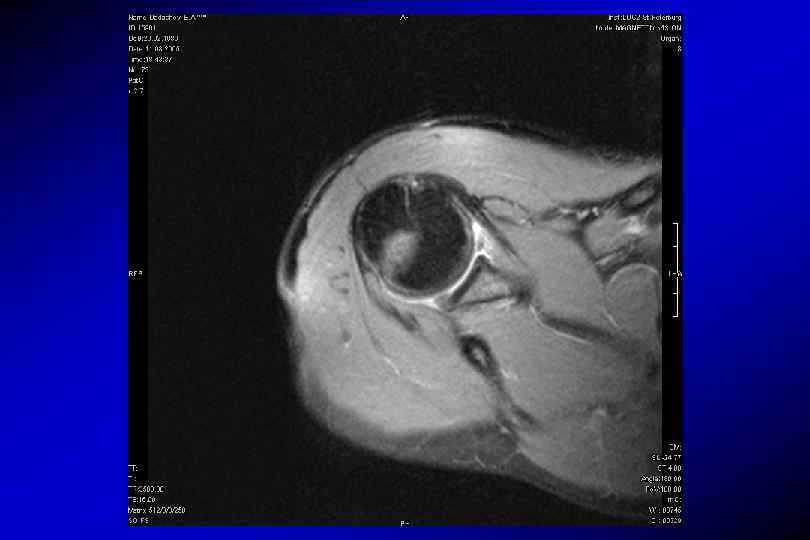
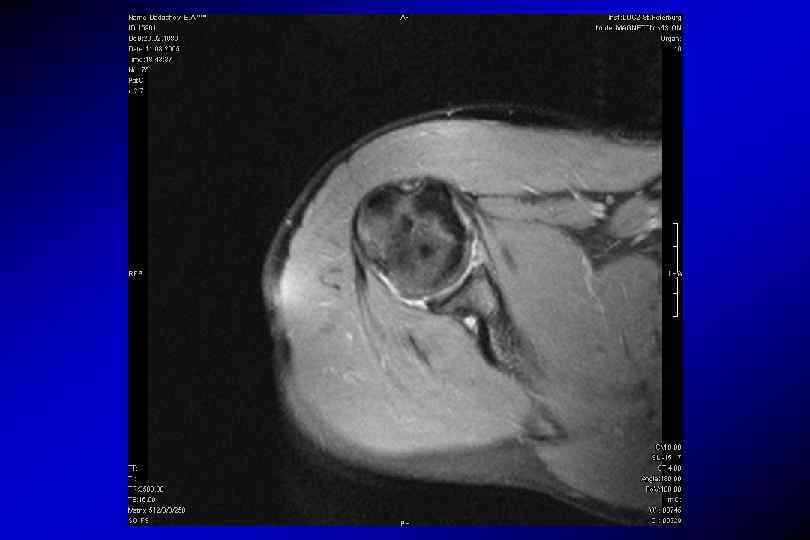
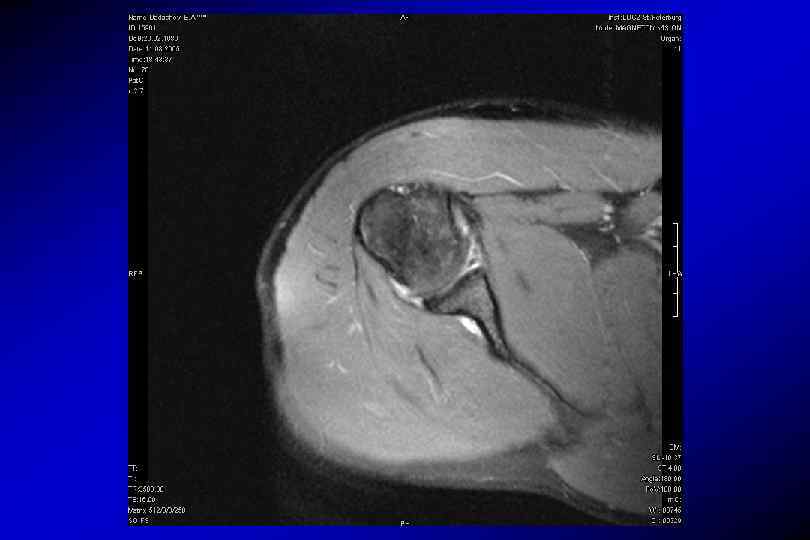
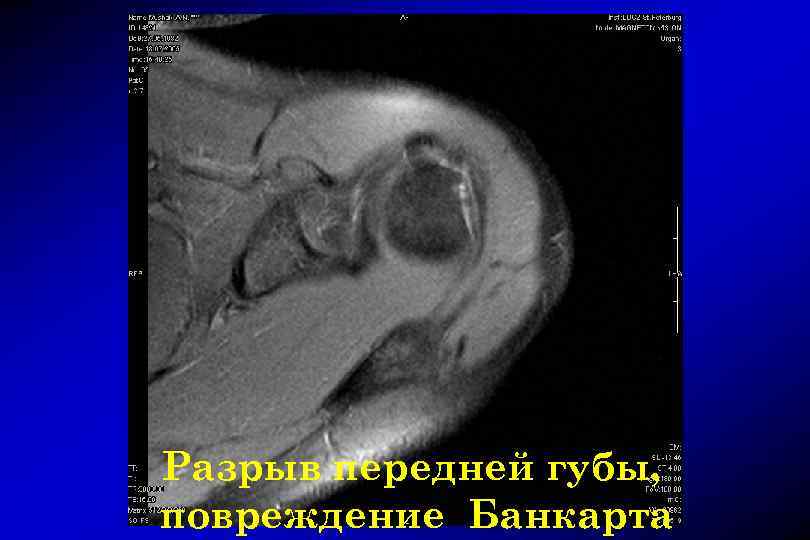
Разрыв передней губы, повреждение Банкарта
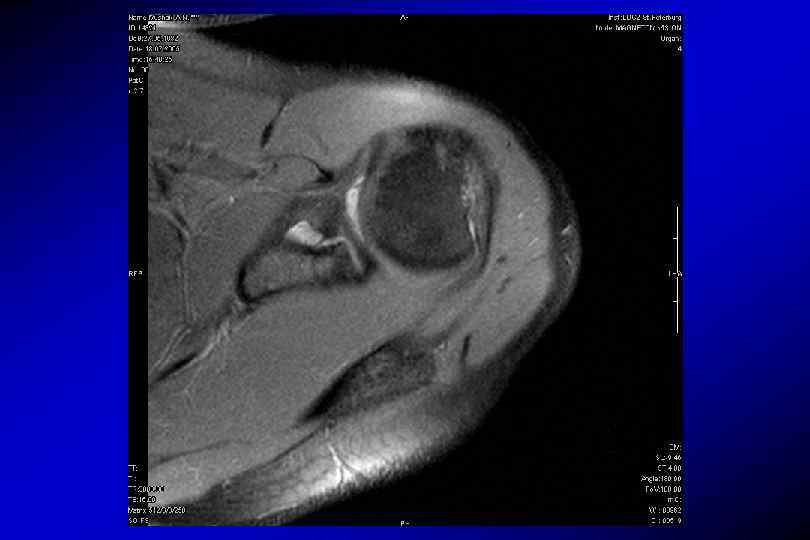
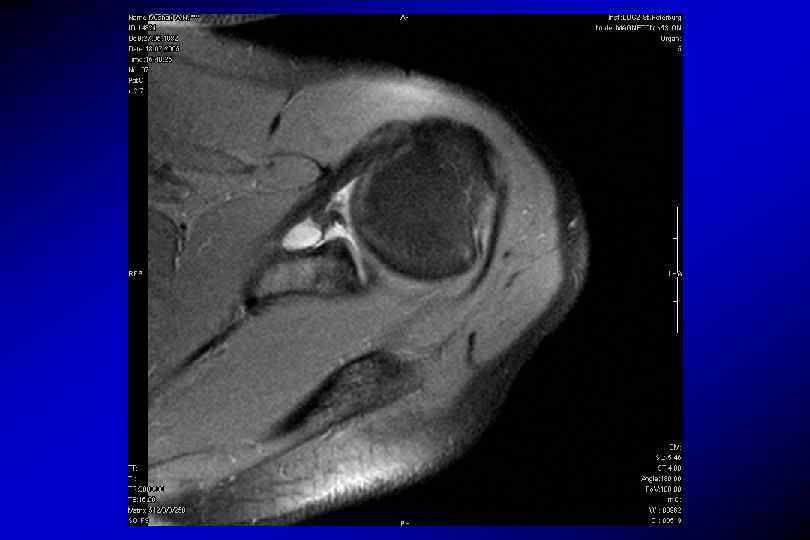
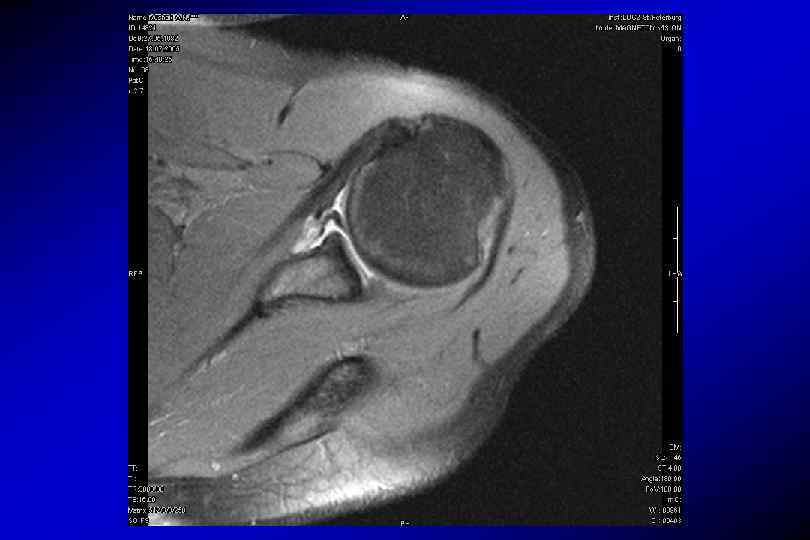
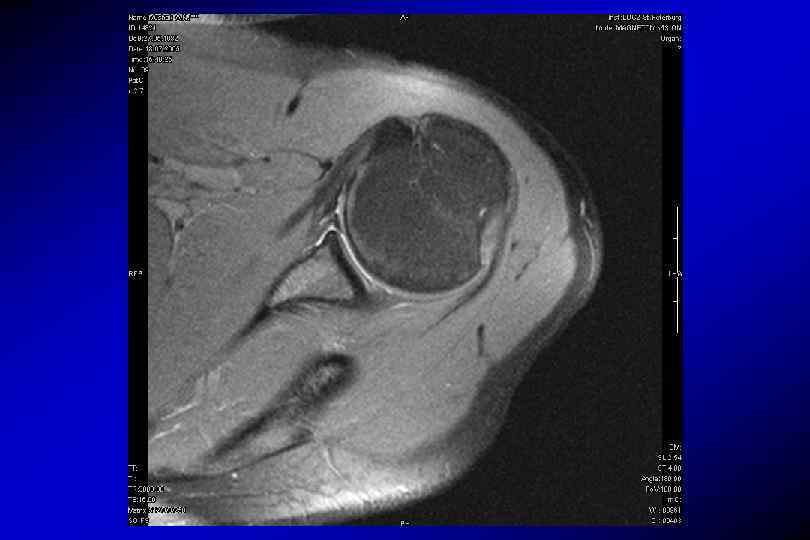
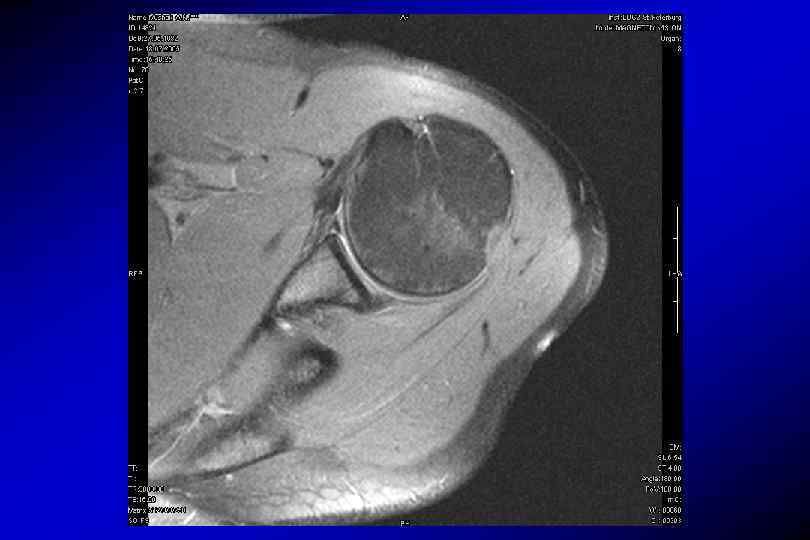
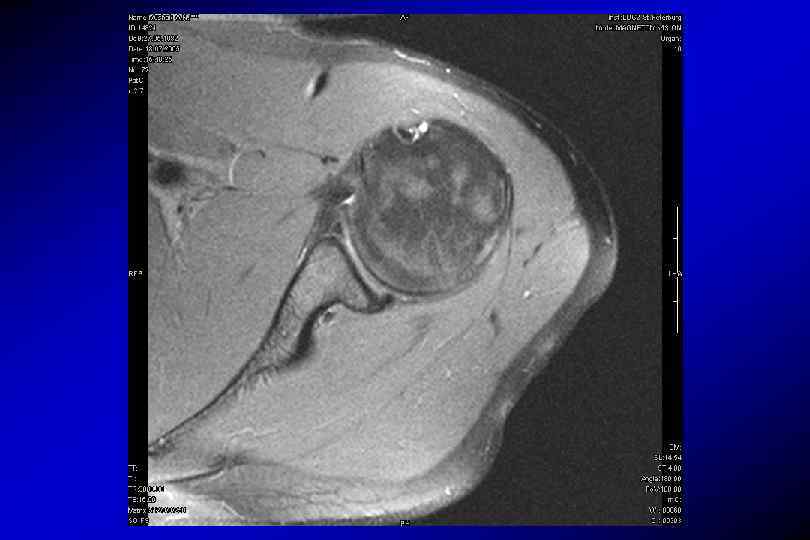
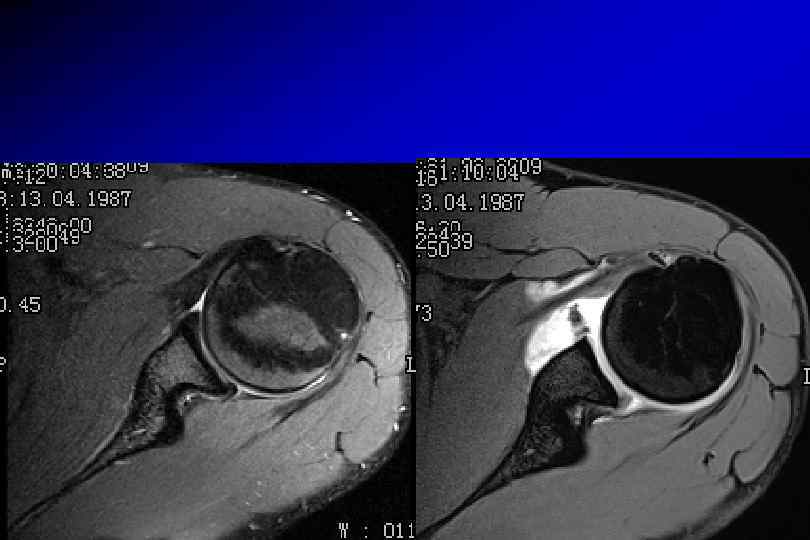
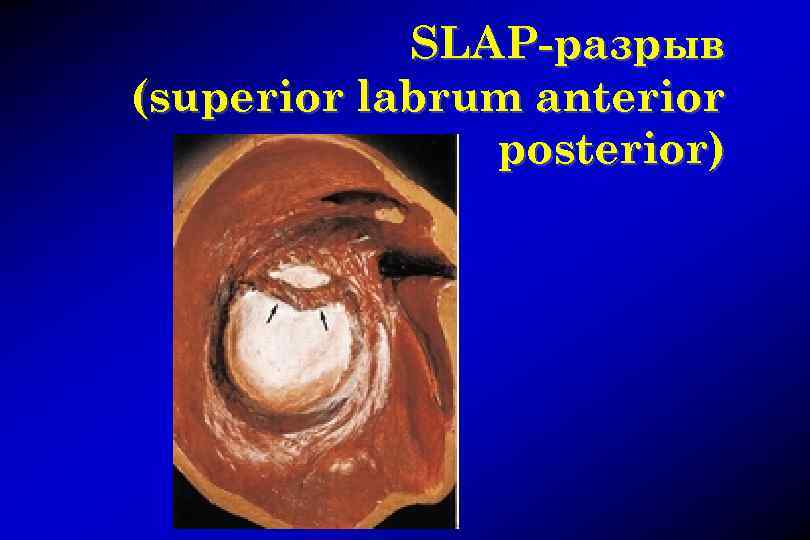
SLAP-разрыв (superior labrum anterior posterior)

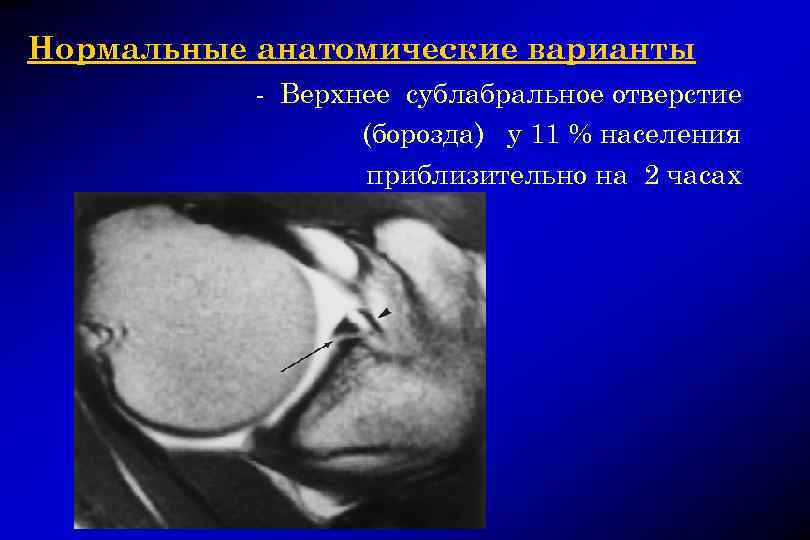
Нормальные анатомические варианты Верхний сублабральный отросток

Нормальные анатомические варианты — Верхнее сублабральное отверстие (борозда) у 11 % населения приблизительно на 2 часах
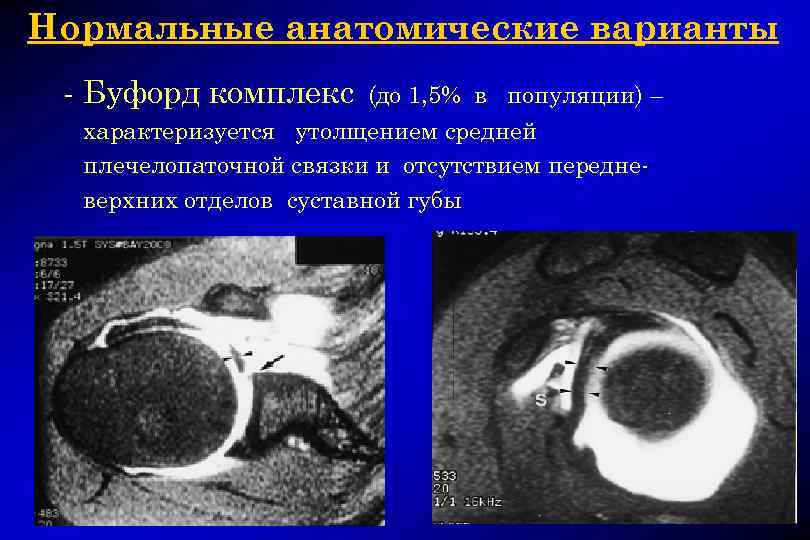
Нормальные анатомические варианты — Буфорд комплекс (до 1, 5% в популяции) – характеризуется утолщением средней плечелопаточной связки и отсутствием передневерхних отделов суставной губы
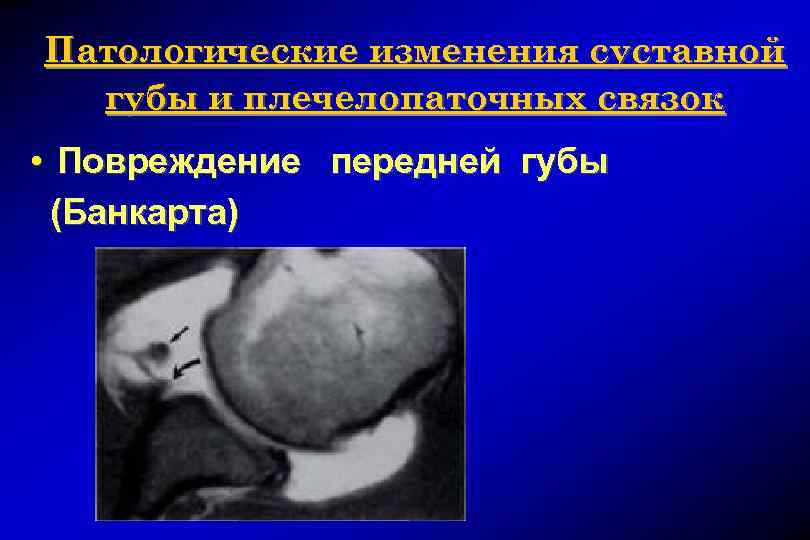
Патологические изменения суставной губы и плечелопаточных связок • Повреждение передней губы (Банкарта)
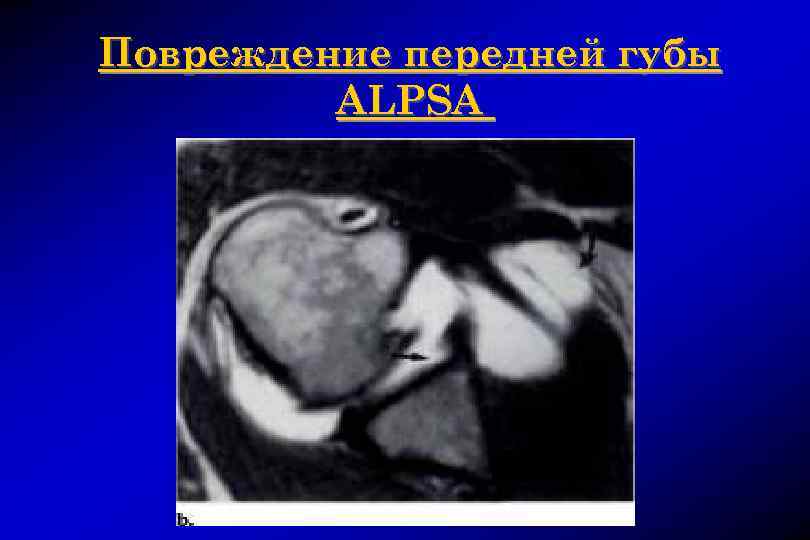
Повреждение передней губы ALPSA
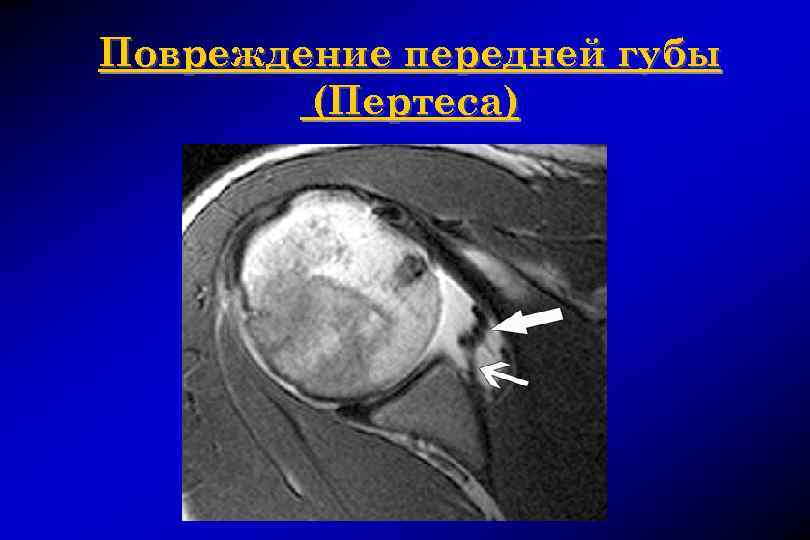
Повреждение передней губы (Пертеса)
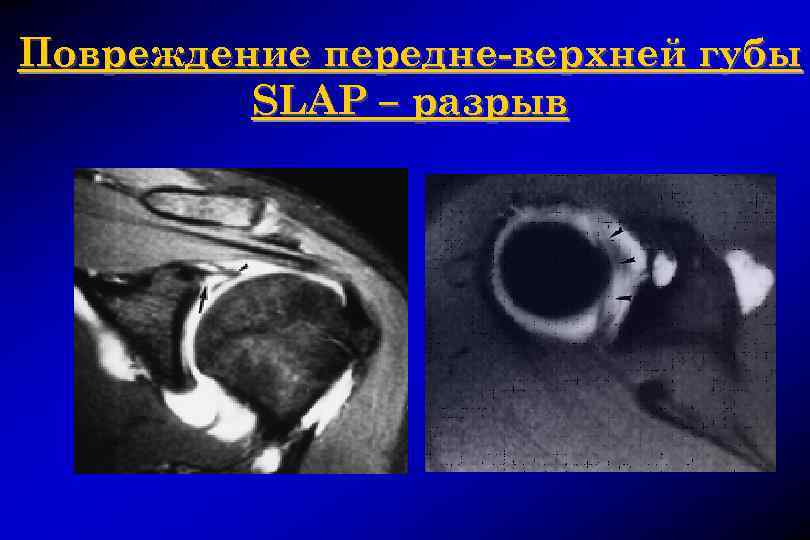
Повреждение передне-верхней губы SLAP – разрыв
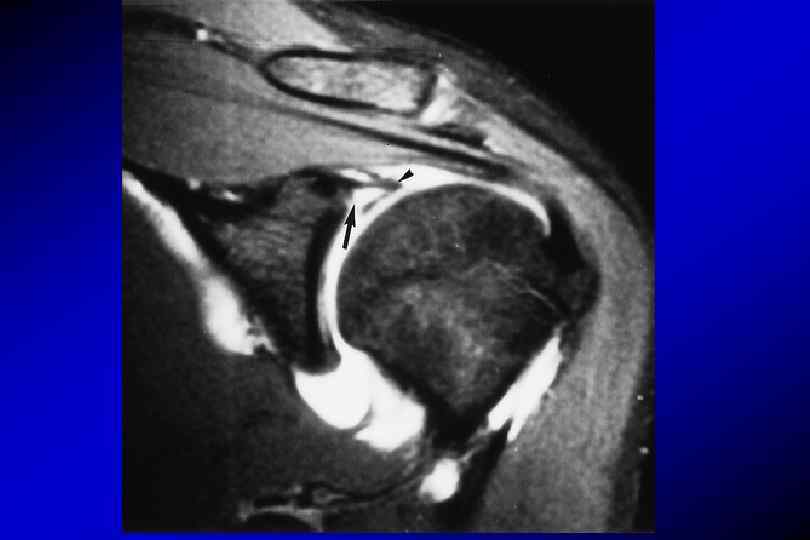
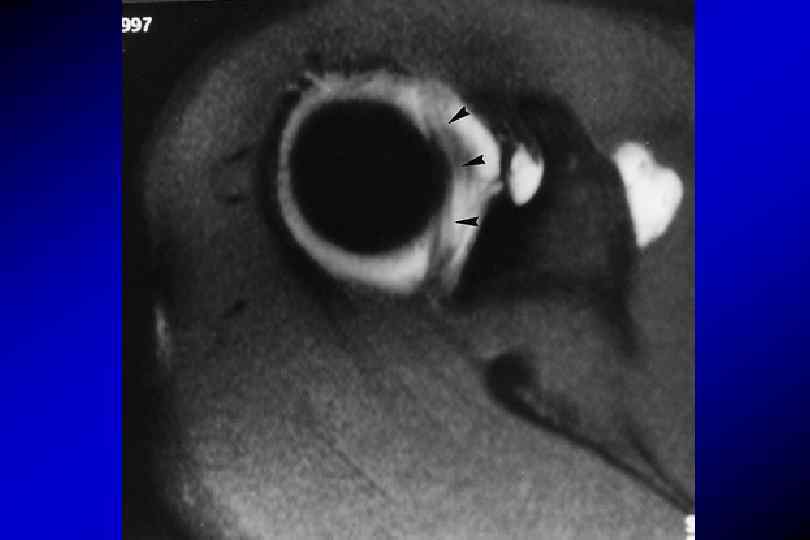
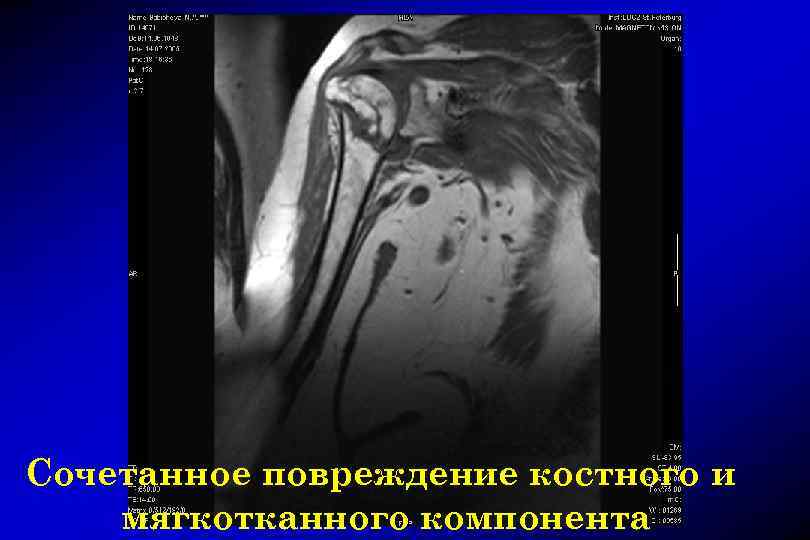
Сочетанное повреждение костного и мягкотканного компонента

Термин «Замороженное» плечо Codman E. A. 1934 год

Идиопатический адгезивный капсулит специфический клинический термин, характеризующийся постепенным нарастанием болевого синдрома и ограничением подвижности в плечевом суставе при отсутствии каких-либо предшествующих поражающих факторов и без рентгенологических изменений Автор термина – JULIUS S. NEVIASER M. D. 1945 год
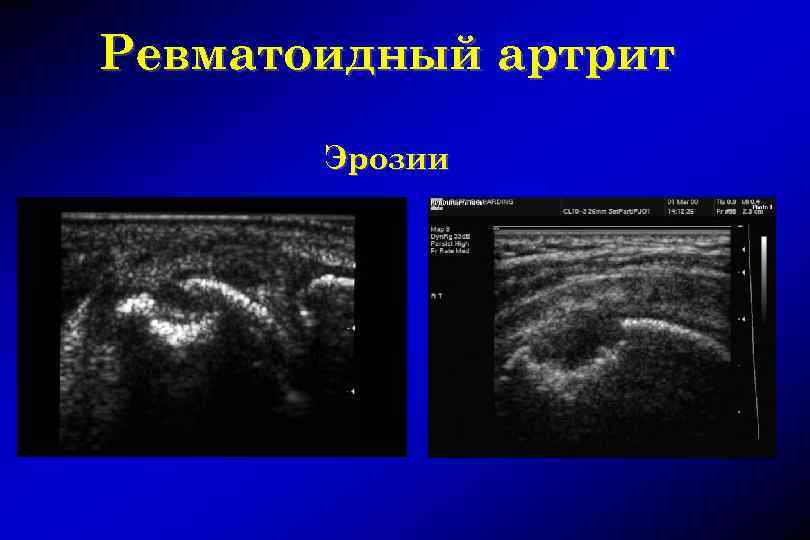
Ревматоидный артрит Эрозии
Источник
Посмотрите все лекции для врачей удобным списком (Изранов, Большаков, УЗИ диагностика…)
Лекция для врачей «МРТ-диагностика травм и патологий плечевого су?
