Лимфоузел в плечевом суставе

Частью лимфатической системы организма, служащей защитой органов тела, очищая, протекающую через неё лимфу от мусора, бактерий, инфекции, коллоидных образований, нуклидов, являются лимфатические узлы верхней конечности.
Лимфатические узлы (железы) состоят из мышечных волокон и соединительной тканевой капсулы, благодаря чему они имеют возможность сокращаться, чтобы перемещать прозрачную жидкость, называемую лимфой. Железы маленькие по размеру, розоватого цвета, в здоровом состоянии мягкие на ощупь. Лимфоузлы на руках выполняют важную роль, очищая лимфу, протекающую через них из всех областей организма.

Лимфа — чистая, живая вода (лимфа — греческое название) является частью микроциркуляционной системы. Протекая по организму, на пути следования захватывает из тканей органов, крови, соединительной ткани нерастворимые частицы, коллоидные растворы, нуклиды, бактерии и другие посторонние вещества. В теле человека имеются свыше 500 желёз – фильтров, очищающих лимфу. Расположены они обычно в подвижных местах (например, локтевые). Существуют участки тела, по которым лимфа течёт в противоположном направлении силы тяжести. Подвижные части увеличивают скорость течения потока.
Назначение, функции
Исследования показывают, что железы объединены в группы. Групп найдено несколько сотен, расположение по телу симметрично, но на правой стороне большее количество. Располагаются скопления рядом с кровеносными сосудами, их разветвлениями и внутренними органами. По кровеносной и лимфатической системе из желёз происходит распространение белых кровяных телец, становящихся на пути инфекций. Владея информацией о месте, где находятся лимфоузлы, можно определить размер, состояние, своевременно обратиться в поликлинику при обнаружении патологии.
Узлы внутри представляют собой лабиринт, называемый лимфатическими синусами, по которым течёт лимфа, а вместе с ней в железу попадают бактерии и различные чужеродные частицы. В состав лимфатической системы входят сосуды, капилляры, узлы.
Лимфа, протекающая через железы и сосуды, представляет собой прозрачную жидкость, состоящую из воды, белков, ферментов, витаминов и органических продуктов распада. Она очищается фильтрами, на руках это железы верхних конечностей. В процессе очищения и уничтожения инфекции случается, что узел набух, но через некоторое время приходит в нормальное состояние. Железы в составе лимфатической системы отвечают за иммунитет организма.
Кроме иммуннозащитной функции и фильтрации лимфы, железами выполняется формирование антител, лимфоцитов, макрофагов, поддержание в норме объёма межтканевой жидкости и крови; участие в обмене веществ таких, как белки, жиры, углеводы. Регулирование работы лимфатической системы происходит за счёт гормонов и нервной системы.
Расположение
На руках имеются надключичные и подключичные лимфоузлы, находящиеся выше подмышек и переходящие в подмышечные. Они располагаются по парам: один находится над ключицами, напарник, соответственно, под ключицей. По размеру они маленькие и не прощупываются.
Расположение следующей группы – это лимфоузлы на локтях. К локтевым и подмышечным лимфатическим узлам от предплечья лимфа течёт по поверхностным и глубоким сосудам, имеющимся на руке.
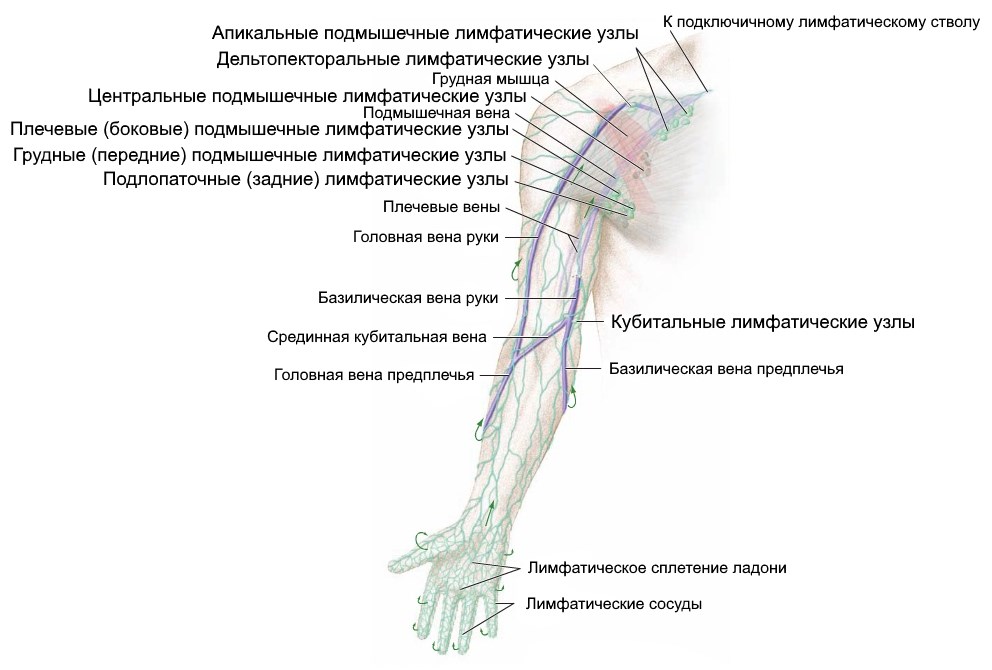
Расположение узлов на руке следующее:
- Медиальные, ниже локтя с внутренней стороны, в них лимфа приходит из предплечья и медиальной половины кисти; направляются в подмышечные и локтевые железы.
- Срединные, около кисти со стороны ладони.
- Латеральные – запястье, расположение посреди. Сосуды от 3, 4 и 5-го пальцев входят в локтевой лимфоузел, сосуды пальцев 1 и 2 входят в середину запястья.
- Поверхностные кубитальные, передняя поверхность локтевого сустава в локтевой ямке. Лимфатический узел принимает глубокие лимфатические сосуды, состоящие из капилляров мышц, надкостницы, сухожилий, капсул суставов и входящие в вены и глубокие артерии верхних конечностей в области сустава локтя.
- На плече находятся лимфоузлы надключичные и подключичные.
На пальцах узлов нет. Лимфа, протекающая по сосудам пальцев, как сказано выше, поступает в лимфоузел на локтях. Сосуды выходят из сплетений в коже ладони, пальцев, поднимаются вверх по руке.
Возможные болезни на руках, причины воспаления
Лимфатические узлы на руках подлежат обязательному обследованию в связи с тем, что в случае заболевания, их легко прощупать и определить степень набухания на ранней стадии. С возрастом происходят изменения в состоянии желёз: расположение и форма становятся другими. Вместо круглого шарика оказывается образование сегментного или ленточного вида в результате слипания узлов.
Лимфома
Существует высокая степень возможности заболевания некоторыми опасными болезнями как лимфома Ходжикина. Тогда узлы увеличиваются в размере, становятся болезненными при прикосновении. У человека появляются следующие симптомы:
- ломота
- озноб
- повышается температура
- потливость
- слабость
- отсутствует аппетит
Эти симптомы можно спутать с симптомами гриппа, но грипп, как вирусная инфекция, проходит быстро. Симптомы болезни Ходжикина сохраняются долго, поэтому рекомендуется срочное обращение к врачу.
Лимфостаз
Заболевание лимфатической системы может проявиться на верхних конечностях в опасной болезни Лимфостаз. Эта болезнь бывает врожденной и приобретённой. Предрасположенность к этой болезни высокая у женщин после операции молочной железы, железы на руках воспаляются:
- Часто опухание желёз на руках происходит в подмышечной области.
- Сопровождается болью при прикосновении, повышается температура.
- Отекает вся рука.
При болезни Лимфостаз рук следует носить бандаж из компрессионного трикотажа; можно сделать пневмокомпрессию аппаратом ЛфК или пройти курс лимфодренирующего массажа (ручной). Для профилактики есть комплекс упражнений, выполняется в домашних условиях. Для замедления процесса можно принимать антибиотики в первые дни болезни (до четырнадцати дней). Это будет способствовать уменьшению опухоли, приостановки процесса воспаления.
Другие причины
Причинами воспаления лимфатических узлов на руках становятся также:
- Повреждения и травмы лимфатической системы такие, как, вывихи, переломы, растяжения, ушибы.
- Онкология, инфекционное заболевание организма, последствия после операции, в частности, операции на молочных железах, ожирение.
- Увеличение веса может спровоцировать воспаление лимфатических узлов на руках. Важное условие, чтобы вес не увеличивался.
- Продвижение лимфы по сосудам осуществляется мышечными сокращениями. Узлы могут опухнуть вследствие бездеятельности верхних конечностей в течение длительного времени. Активное действие вызовет сокращение мышц, что ускорит течение лимфы по сосудам, опухоль исчезнет.
Если воспалилась железа около большого пальца, это гигрома. Лечение только хирургическое. Нельзя давить, может разорваться оболочка, жидкость попадёт в сустав или ткань, что грозит нагноением.
Руки отражают систему органов человека. Повреждение суставов рук повлечёт за собой воспаление паховых и подмышечных лимфатических узлов. Увеличение паховых желёз приведёт к болезни горла. Существует и обратная связь. Болезнь какого-нибудь органа отражается на увеличении размера и набухании лимфоузла на верхних конечностях.
Нередко случается, что воспаляются лимфатичесие сосуды, приводящие к гнойным заболеваниям верхних конечностей и возникновению гнойных лимфаденитов на лимфатических узлах.
Источник

Дата публикации: 04.03.2019
Дата проверки статьи: 12.12.2019
Суть патологического процесса при артрите заключается в аутоиммунном воспалении, которое распространяется по организму, и приводит к поражению внутренних органов и систем, развитию внесуставных проявлений. В числе системных осложнений — воспаление лимфоузлов (лимфаденит). Увеличение лимфоузлов затрудняет лечение артрита, ухудшает общее самочувствие пациента. В статье обсудим: причины и характер поражения лимфоузлов при артрите, с чем можно перепутать, что делать, какой врач занимается диагностикой и лечением, возможности терапии.
Артрит это системное аутоиммунное заболевание, вызванное нарушением функций иммунной системы, которая начинает воспринимать собственные ткани, как чужеродные. В ответ на угрозу повреждения или действие раздражителя иммунные клетки начинают вырабатывать специальные регуляторные белки — провоспалительные цитокины, которые играют ключевую роль в реакции воспаления, приводят к разрушению тканей. Далее из первичного очага цитокины разносятся по организму, с током крови проникают в периферические органы лимфатической системы, вызывая их воспалительное поражение.
Увеличение лимфатических узлов наблюдается при инфекционном артрите, вследствие попадания патогенных микроорганизмов через лимфатическую сеть с током крови, которая оттекает от первичного очага. Чаще страдают подколенные и локтевые лимфоузлы, реже — шейные, подмышечные, околоушные, пахово-подвздошные, надключичные.
О чём говорит воспаление лимфоузлов при артрите
Увеличение лимфоузлов свидетельствует о неблагополучии в зоне, которую обслуживает лимфатический узел. Подобная проблема чаще связана с инфекцией или высокой активностью воспаления, когда происходит поражение органов лимфатической системы, других частей тела.
С чем можно перепутать воспаление лимфоузлов при артрите
Увеличение лимфатических узлов в шейной области, возникшее на фоне артрита, часто принимают за аневризму сонных артерий, срединные и боковые кисты шеи, кинкинг-синдром, узлы и кисты щитовидной железы, патологии слюнных желез. Лимфаденит подмышечных лимфоузлов имеет сходную клинику с такими заболеваниями, как:
- Гидраденит. Это поражение апокриновых желез подмышечных впадин. Характеризуется односторонним, реже двусторонним образованием отдельных плотных узелков небольшого размера. Они быстро растут, достигая 1.5 см, сопровождаются зудом, болезненностью, покраснением и отечностью кожи в месте поражения. К общим признакам относят: повышение температуры тела, недомогание, болезненность.
- Добавочная молочная железа. Это аномальное скопление железистой ткани в виде отдельной доли, дольки или полноценной лишней груди. Встречается исключительно у женщин. Проявляется наличием объемного болезненного образования, эластичным на ощупь. Его размеры увеличиваются перед менструальным циклом, в период грудного вскармливания.
- Мастит. Воспаление ткани молочной железы, сопровождается распирающей болью в груди, набуханием, покраснением, ознобом, лихорадкой, уплотнением в груди.
Поражение паховых лимфатических узлов характерно для патологий прямой кишки, заболеваний мочеполовой системы воспалительного и гнойного характера, венерических болезней (тропический бубон, первичный сифилис). Так как, увеличение лимфоузлов — симптом широкого круга заболеваний, то важно выявить в качестве ведущих другие признаки первичной патологии.
Если воспалились лимфоузлы у больных с артритом, то лечение должен назначать врач после комплексного обследования и выяснения точного диагноза. Временно облегчить состояние помогут теплые компрессы: повязку, смоченную теплой водой, приложить к больному месту.
Чтобы снизить высокую температуру тела, нейтрализовать боль разрешается принять обезболивающее или нестероидные противовоспалительные препараты в таблетках. Они оказывают анальгетическое, жаропонижающее и болеутоляющее действие. Далее потребуется консультация терапевта. При остром начале болезни, интенсивной боли, которая не поддается лечению лекарствами, других жизненно угрожающих симптомах необходимо вызвать бригаду скорой помощи.
Когда и к какому врачу нужно обращаться?
Пациент с жалобами на суставную боль, утреннюю скованность, снижение объема движений в первую очередь обращается к семейному доктору, который проводит исследование первого уровня, направляет на консультацию к ревматологу. При необходимости к диагностике привлекаются специалисты других областей: инфекционисты, отоларингологи, гастроэнтерологи, травматологи, нейрохирурги, ортопеды, эндокринологи, сосудистые хирурги.
При первичном обращении врач выслушивает жалобы, изучает историю болезни, назначает дополнительные исследования. В лабораторной диагностике показательным является анализ крови, включающий оценку скорости оседания эритроцитов, наличие С-реактивного белка, ревматоидного фактора, anti-CCP. При необходимости проверяют анализы, которые отражают работу внутренних органов. Характерные для артрита изменения подтверждают с помощью рентгенографии, компьютерной томографии, магнитно-резонансной томографии, артроскопии. Выявить происхождение увеличенных лимфоузлов при артрите позволяет биопсия лимфатического узла, анализ крови, исследование костного мозга.
Как лечить артрит, если есть воспаленные лимфоузлы
Лечение артрита проходит под наблюдением ревматолога. Терапию важно начинать, как можно раньше, так как естественный ход болезни предполагает осложнения со стороны внутренних органов и систем. Лечение комплексное, где определенное место занимают медикаменты, физиотерапия, реабилитационные мероприятия, при отсутствии положительной динамики — хирургия. При использовании всех возможностей удается достичь ремиссии или затихания основных процессов, улучшить качество жизни, избавить пациента от боли, воспаления, предупредить усугубление поражения суставов.
Медикаментозное лечение
В медикаментозном лечении больных артритом, осложненным воспалением лимфоузлов, как препараты первой линии используют:
- Нестероидные противовоспалительные средства. Уменьшают проницаемость сосудистых стенок, тормозят воспаление, обезболивают, снижают общую температуру до нормальной.
- Глюкокортикостероиды. Действуют на всех стадиях воспалительного процесса, в меньшей степени обладают анальгетическим, противоаллергическим, противошоковым действием. Назначают внутрь, местно, внутрисуставно или в виде пульс-терапии.
- Влияющие на ход заболевания. Подавляют активность основных процессов через влияние на иммунную систему, замедляют прогрессирование воспаления, изменяют течение артрита, облегчают тяжесть симптомов.
- Биологические препараты. Содержат в составе человеческий иммуноглобулин, который достигая определенных мишеней блокирует воспалительный сигнал. Как результат — уменьшает воспаление, избавляет от боли, отёков, тормозит повреждения в суставах.
В схему лечения больных артритом попадают и другие препараты: антидепрессанты, миорелаксанты, обезболивающие, противомикробные в соответствии с чувствительностью выявленного возбудителя, вазодилататоры, антиагреганты. Пероральную терапию дополняют местным лечением. Используют компрессы холодом или теплом, мази от боли в суставах. В зависимости от клиники болезни назначают нестероидные противовоспалительные, охлаждающие, согревающие мази, крема или гели.
Конкретные лекарства и схему введения ревматолог рекомендует каждому больному индивидуально. Обычно начинают с более слабых препаратов в таблетированной форме. При отсутствии эффекта или в случае сильных болей назначают внутривенные, внутримышечные или внутрисуставные инъекции.
Хирургическое лечение
Необходимость в операции возникает на поздних стадиях ревматоидного артрита в случае отсутствия эффекта от консервативной терапии. По показаниями выполняют: удаление синовиальной оболочки, артропластику на костях, сухожилиях, связках суставов, полное удаление пораженного сустава или замену на искусственный.
Проблему нагноения лимфатического узла при артрите решают вскрытием, дренированием и дезинфекцией очага с последующим назначением антибактериальной и дезинтоксикационной терапии.
Консервативная терапия
Важная роль в комплексном лечение артрита и его осложнений — лимфоузлов, принадлежит нефармакологическим методам коррекции. В сочетании с медикаментозной терапией на раннем этапе хороший лечебный эффект может дать ношение ортезов. Это специальные приспособления, предназначенные для уменьшения нагрузки на пораженный сустав, коррекции и активизации его функций, уменьшения боли. Ортезы широко используют в реабилитационном периоде после операции на суставах.
В остром периоде необходимо создание покоя для области поражения, проведение лекарственного электро- и фонофореза, УВЧ-терапии, магнито- и лазеротерапии. Для уменьшения суставной боли, признаков воспаления, восстановления двигательной активности назначают массаж, лечебную гимнастику. Благоприятное воздействие на костно-суставной аппарат оказывает санаторное и курортное лечение, лечебный душ и ванны, водолечение, использование лечебных грязей.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Воспаление суставной сумки плечевого сустава

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Бурсит (воспаление слизистых (синовиальных) сумок преимущественно в области суставов) — это воспаление синовиальных сумок суставов с выделением экссудата, имеющего в составе частички крови и белок. Суставная сумка находится около сочленения, состоит она из хрящевой ткани (текстильное полотно, изготовленное на ткацком станке переплетением взаимно перпендикулярных систем нитей). Синовиальные сумки выделяют жидкость, которая смазывает хрящи и питает их, ведь в хрящевой ткани отсутствуют кровеносные сосуды.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Воспаление сумки плечевого сустава возникает почаще всего у людей, которые мощно нагружают плечо. Это могут быть проф спортсмены, а также работники конвейера, которые каждый день выполняются одну и ту же однообразную работу. В таковом варианте болезнь нередко перебегает в приобретенную форму.
Предрасполагающими факторами к появлению бурсита могут быть разные ушибы, переохлаждение, инфекционные болезни и даже неверный образ жизни. Рискуют захворать люди, которые ведут пассивный образ жизни и имеют ослабленный иммунитет.
В плечевом суставе воспаляться может не лишь суставная сумка, но и суставная оболочка, в таковом варианте болезнь носит заглавие Синовит. В отличие от бурсита, синовит встречается пореже, но он также сопровождается обильным выделением экссудата.
Воспаление суставной сумки плечевого сустава может быть инфекционным и не инфекционным. Септический бурсит возникает в том варианте (одна из нескольких редакций какого-либо произведения (литературного, музыкального и тому подобного) или официального документа; видоизменение какой-либо части произведения (разночтения отдельных), ежели в сустав попадают болезнетворные бактерии. Таковое состояние является чрезвычайно небезопасным, так как в бурсе появляется нагноение. Ежели не вылечивать гнойный бурсит, зараза попадет в полость сустава и в кровь, стимулируя сепсис и небезопасные для жизни отягощения.
Симптомы воспаления сумки плечевого сустава:
- боль, которая возникает при активном движении;
- скованность в плече;
- выраженный отек над суставной сумкой из-за лишнего выделения воды;
- покраснение кожи в области плеча.
Что любопытно, симптомы могут быть выражены совсем в различной степени. На исходном шаге боль слабенькая, возникает при активных отягощениях. То же самое наблюдается при приобретенном бурсите и синовите. Лишь в острой форме болезни можно созидать опухоль вокруг плеча, и ощущать мощную боль.
Потому не стоит запускать болезнь. Ежели плечо вдруг начало побаливать, то лучше перестраховаться и посетить доктора. В неприятном варианте бурсит начнет стремительно прогрессировать, и воспаление может перейти на суставную капсулу, мускулы и связки.
Предпосылки воспаления плечевого сустава
Воспаление в области ПС почаще всего возникает вследствие травм, интенсивных спортивных занятий или физических перегрузок. От него мучаются грузчики, строители, проф спортсмены и лица, делающие однообразную ручную работу. Еще пореже воспалительный процесс развивается вследствие переохлаждения или на фоне остальных болезней.
Заболевания, которые могут вызывать воспаление ПС:
- ревматоидный артрит;
- микрокристаллические артропатии;
- продолжительно текущий деформирующий остеоартроз;
- системные болезни соединительной ткани;
- аллергические и аутоиммунные заболевания;
- ревматизм;
- псориаз;
- туберкулез;
- сладкий диабет;
- болезни щитовидной железы;
- пищеварительные и урогенитальные заразы.
Приобретенные боли в плече могут быть не соединены с патологией плечевого сустава. В неких вариантах они указывают на остеохондроз, плексит, фибромиалгию, болезни органов грудной клеточки, метастатические поражения костей и мягеньких тканей, неврологические или психологические расстройства.
Дискомфорт и скованность в ПС могут быть первыми признаками ревматической полимиалгии. Болезнь почаще встречается у дам старше 50 лет. Для патологии также соответствующи боли (неприятное или мучительное ощущение, переживание физического или эмоционального страдания) в мускулах шеи, бедер и тазового пояса.
Воспалительные болезни (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни и его способности поддерживать свой гомеостаз) плеча
Каждый сустав нашего тела имеет свои анатомо-физиологические индивидуальности, делает те или другие функции и выдерживает определенную перегрузку.
Потому каждый из них в различной степени подвержен разным болезням.
К примеру, в коленном суставе почаще всего рвутся мениски и связки, в тазобедренном – развивается деформирующий остеоартроз, в первом плюсне-фаланговом – возникает подагрический артрит и т. д.
Что касается плечевого сустава, для него также соответствующи определенные болезни. Разглядим их наиболее детально.
Плечелопаточный периартрит
Периартрит – это собирательное заглавие, которым обозначают воспалительные поражения параартикулярных структур. Мучиться могут связки, сухожилия, мускулы, фиброзная часть суставной капсулы и т. д. Внутренние структуры плечевого сустава и его хрящи при этом остаются интактными, то есть не воспаляются.
Плечелопаточный периартрит и шейный остеохондроз почаще всего вызывают боли в плече и шее. Эти два диагноза ставят 80% пациентов, которые в первый раз обратились к ортопеду.
Интересно, что еще в 1959 году J. Pender именовал диагноз плечелопаточный периартрит «мусорной корзиной». Сейчас почти все спецы считают этот термин не определенным. Они убеждены, что выставлять схожий диагноз неправильно по отношению к пациенту. Делая это, доктор высвобождает себя от предстоящих исследовательских поисков, пренебрегая собственной работой.
Ввиду этого мы не будем останавливаться на периартрите. Заместо этого мы детально поведаем о воспалении (это комплексный, местный и общий патологический процесс, возникающий в ответ на повреждение (alteratio) или действие патогенного раздражителя и проявляющийся в реакциях, направленных на устранение) каждой отдельной структуры ПС.
Надостный тендинит
Тендинитом именуют воспаление сухожилий, расположенных поблизости плечевого сустава. У нездорового мучается сухожилие надостной мускулы. Со временем воспаление может распространяться на ее оболочку, субакромиальную сумку, суставную капсулу и т. д.
Симптомы, указывающие на воспаление сухожилий плечевого сустава:
- мощные боли при поднятии руки ввысь или ее выбросе вперед;
- иррадиация боли в внешную поверхность плеча и локоть;
- противные чувства при попытке лечь на нездоровую конечность;
- чувство скованности и ограничение подвижности плеча;
- отсутствие увеличения температуры и покраснения кожи вокруг сустава.
Воспалительное поражение сухожилия и окружающей его оболочки именуется тендовагинитом. Заболевание может иметь острое или приобретенное течение. Длительнотекущий тендовагинит приводит к дегенеративным изменениям сухожилия (образование из соединительной ткани, концевая структура поперечно-полосатых мышц, с помощью которой они прикрепляются к костям скелета) и даже его разрывам.
Неосложненный тендинит (воспаление и дистрофия ткани сухожилия, по симптоматике схожен с тендинозом, который требует, однако, другого лечения) отлично поддается консервативной терапии. Прогноз при этом болезни — подходящий. При адекватном исцеленье человек полностью выздоравливает за 1-2 недельки.
Приобретенный тендинит приводит к кальцификации сухожилия надостной мускулы. В этом варианте, кроме болей и скованности, у человека возникает соответствующий хруст при движениях. Кальцинирующий тендинит вылечить очень тяжко. Отложившиеся соли травмируют сухожилие, повсевременно вызывают обострения.
Субакромиальный бурсит
Для патологии типично воспаление сумки ПС, расположенной под акромиальным отростком лопатки. Бурсит плечевого сустава проявляется ограничением подвижности и болью при подъеме верхней конечности. Противные чувства отсутствуют, но рука вольно свисает вдоль тела. Болезнь не вызывает мышечной беспомощности и атрофии.
Пробы, помогающие в диагностике бурсита:
- симптом Нира. Инспектируют методом пассивного сгибания повернутой вовнутрь руки в плечевом суставе. Возникновение непродолжительной боли при этом показывает на субакромиальный бурсит;
- проба Нира. В субакромиальную сумку в исследовательских целях вводят 10 мл 1% раствора Лидокаина. Увеличение силы и амплитуды движений спустя несколько минуток дозволяет заподозрить бурсит;
- проба Дауборна. Пациент медлительно подымает нездоровую руку во фронтальной плоскости Возникновение боли при подъеме конечности на 60-120 градусов говорит о воспалении субакромиальной сумки.
Проба Dowborn дозволяет отличить субакромиальный бурсит от артроза акромиально-ключичного сустава. На остеоартроз указывают больные чувства, возникающие при подъеме руки на 160-180 градусов.
Субакромиальный бурсит можно спутать с импиджмент-синдромом – повреждением вращательной манжеты плеча. Для патологии типично ущемление мышечных сухожилий при активных движениях ПС. Хворают в основном мужчины, специализирующиеся бодибилдингом и пауэрлифтингом, которые подобрали для себя неверный режим занятий.
Адгезивный капсулит
При отданном болезни поражаются суставная капсула и синовиальная оболочка плечевого сустава. Сначала патологические конфигурации имеют воспалительный нрав.
Со временем адгезивный капсулит приводит к ретракции – сокращению капсулы сустава и уменьшению ее размера.
В синовиальной полости при этом образуются фиброзные спайки, которые приметно ограничивают активные и пассивные движения в ПС.
Патологию почаще всего выявляют у лиц с сладким диабетом. Интересно, что кропотливый контроль за уровнем глюкозы в крови никак не влияет на частоту развития адгезивного капсулита.
Воспаление плечевого сустава у таковых пациентов очень тяжко поддается исцелению.
Фазы развития адгезивного капсулита:
- Замораживание. Сначала у человека возникают ночные боли, которые усиливаются в положении лежа на нездоровой стороне. Потом у нездорового равномерно усугубляется подвижность сустава. Фаза замораживания может длиться от 2,5 до 10 месяцев.
- Замороженное плечо. Больные чувства равномерно исчезают, но плечевой сустав остается неподвижным. Схожая ситуация наблюдается в периоды от 4 до 12 месяцев. У лиц с сладким диабетом отданная фаза может затянуться до 4-7 лет и наиболее.
- Оттаивание. Человек отмечает медленное улучшение самочувствия. В течение 1-2 лет функции ПС полностью восстанавливаются. У 85% людей (общественное существо, обладающее разумом и сознанием, а также субъект общественно-исторической деятельности и культуры) с сладким диабетом оттаивание в капсуле не происходит.
Для обозначения патологических действий, которые происходят в ПС при капсулите, докторы нередко употребляют термин «замороженное плечо». Он совершенно обрисовывает основные симптомы болезни – скованность и резкое ограничение движений в плечевом суставе.
Синовит
Для патологии типично воспаление синовиальной оболочки, которая выстилает полость сустава изнутри. Синовит постоянно сопровождается скоплением выпота. Болезнь традиционно имеет неинфекционный нрав и острое течение. Оно проявляется болями, выраженным отеком и сглаженностью контуров плечевого сустава.
Отличить синовит от остальных воспалительных болезней можно с помощью определения симптома флюктуации. Выявить его нетрудно. Для этого необходимо аккуратненько сдавить плечевой сустав пальцами, а потом резко убрать руку. Возникновение легкого толчка в этом момент говорит о наличии флюктуации. Это означает, что снутри ПС скопилась жидкость.
Диагностика воспалительных болезней плечевого сустава
Бывалые докторы могут заподозрить то или другое болезнь уже опосля обследования пациента. В этом им помогают анамнестические отданные, клинические симптомы и диагностические пробы. Но для уточнения диагноза хоть какому спецу требуются доп способы исследования. Давайте поглядим, какую роль они играют в диагностике заболеваний ПС.
Таблица 1. Главные способы диагностики
| Способ | Его описание | Итоги |
| Рентгенография | Более простой и доступный способ диагностики. Дозволяет исключить повреждения костных структур, вывихи, переломы и т. д. Не дает инфы о состоянии мягеньких тканей | При остром воспалении ПС на рентгенограммах традиционно отсутствуют какие-нибудь конфигурации.У лиц с адгезивным капсулитом и приобретенным тендинитом при обследовании могут выявлять остеопороз или кальцификацию околосуставных структур |
| УЗИ | Относится к неинвазивным способам исследования. Дозволяет оценить состояние мускул, связок, сухожилий, суставной капсулы (несущая оболочка чего-либо), синовиальной оболочки, хрящей и костей | Воспалительные болезни на УЗИ появляются переменами эхогенности структур плечевого сустава. При синовите во внутрисуставной полости можно найти скопление выпота |
| Лечебно-диагностическая пункция | С помощью особого шприца у пациента берут синовиальную жидкость. В предстоящем ее изучат разными методами | Пункцию употребляют для диагностики синовитов, пореже – артритов и артрозов. С ее помощью можно отличить гнойное воспаление от асептического, геморрагического или фибринозного |
| Артроскопия | Диагностическую манипуляцию проводят с помощью артроскопа. Это устройство дозволяет узреть полость сустава изнутри. Артроскопия информативна в диагностике артритов и артрозов, но бесполезна при периартритах | Во время исследования докторы могут узреть дегенеативные конфигурации хрящей. С помощью артроскопии можно найти спайки, фрагменты хрящевой ткани или инородные тела в полости плечевого сустава |
Воспаление плечевого сустава: главные принципы исцеления
При воспалении спецы рекомендуют нездоровым обеспечить плечу полный покой. При необходимости его иммобилизируют (парализуют) с помощью особых фиксирующих приспособлений. Из медикаментозных средств докторы почаще всего назначают НПВС (Диклофенак, Мовалис, Ибупрофен, Вольтарен, Кетопрофен). Для исцеления инфекционного воспаления плечевого сустава также употребляют лекарства.
Для борьбы с броско выраженным воспалительным действием обширно используются фармацевтические блокады. Их сущность заключается в периартикулярном внедрении кортикостероидов (Флостерон, Дипроспан) и местных анестетиков (Лидокаин, Новокаин). Схожие инъекции помогают стремительно снять воспаление и избавиться от болей в плече.
При поражении внутрисуставных структур фармацевтические продукты вводят конкретно в синовиальную полость. При инфекционных артритах нездоровым колют лекарства, при адгезивном капсулите – стероидные гормоны, при серозно-фибринозном синовите – протеолитические ферменты (Протеиназа, Гиалуронидаза).
Для исцеления неких видов воспаления суставов плеча требуется хирургическое вмешательство. К примеру, операция подходяща при длительнотекущем адгезивном капсулите, томном синовите и субакромиальном бурсите, не реагирующем на консервативную терапию.
Источник: https://sustavlive.ru/artrit/vospalenie-plechevogo-sustava.html
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Виды тендинита и его предпосылки
Почаще всего таковое воспаление сухожилий возникает из-за поражения плечевой надкостницы. Пореже — из-за травм связок меж плечом и бицепсом, а также около ротаторной манжеты.
К тендиниту приводят микротравмы тканей. К примеру, маленькие разрывы мускул. Нездоровая ткань окружает сустав, и воспаление захватывает всё огромную область. Двигаться становится тяжело, а каждое движение вызывает мощную боль.
Две основные предпосылки начала тендинита:
- лишняя физическая перегрузка, приводящая к разрывам и растяжениям;
- отложение солей кальция в сухожилиях.
При этом 2-ое может произойти как при травмах, так и при болезнях сосудов и неверном обмене веществ.
Есть и наиболее редкие предпосылки: заразы, дисплазия суставов, стресс и иммунные болезни. В этих вариантах начинают разрушаться соединения костей, что и стимулирует воспаление.
Строение плечевого сустава
Плечевой сустав состоит из:
- головки плечевой кости;
- поверхности сочленения лопатки;
- капсулы.
Она закреплена в области лопатки, на краю суставного хряща и подкреплена сухожилиями мускул:
- подлопаточной;
подостной; - надостной;
- малой круглой.
Конкретно потому сочле?
