Лечение хондрокальциноза коленный сустав

Хондрокальциноз – это хроническое заболевание, характеризующееся воспалительным поражением суставов вследствие депонирования в них пирофосфата кальция. Клинически может протекать как бессимптомно, так и с проявлениями острого моноартрита или незначительными болями в суставах. Диагноз ставится на основании симптоматики, анамнеза, обнаружения в синовиальной жидкости кристаллов пирофосфата кальция при поляризационной микроскопии, данных рентгенографии и ультразвукового исследования суставов. Лечение заключается в применении нестероидных противовоспалительных средств (НПВС), колхицина, внутрисуставного введения глюкокортикостероидов. При необходимости выполняется эндопротезирование.
Общие сведения
Хондрокальциноз — (пирофосфатная артропатия, псевдоподагра) – хроническое ревматологическое заболевание, которое относится к группе микрокристаллических артритов. Данная патология характеризуется отложением пирофосфатных кальциевых депозитов в суставных хрящах и периартикулярных тканях (связках, сухожилиях, суставных сумках), что приводит к их воспалению и дегенерации.
Хондрокальциноз считается «болезнью пожилых» и встречается у 30-40% людей старше 70 лет. Точные данные о распространенности среди лиц молодого возраста отсутствуют. Псевдоподагре свойственна имитация симптомов других ревматологических патологий. Острая форма в виде моноартрита чаще наблюдается у мужчин. Артропатия по типу остеоартроза специфична для женского пола.

Хондрокальциноз
Причины
Существует несколько причин развития хондрокальциноза, однако чаще всего точно определить этиологический фактор не удается. Факторами риска являются пожилой возраст и травмы суставов в анамнезе. Состояния, способные вызвать сдвиги в метаболизме пирофосфата кальция следующие:
- Наследственная предрасположенность. В ходе генетических исследований у части пациентов обнаруживается мутация гена ANKH (локус 5p15.2), кодирующего белок, который транспортирует внутриклеточный неорганический пирофосфат. В результате генетического дефекта происходит накопление соединения в суставной ткани. Наследование гена осуществляется по аутосомно-доминантному типу.
- Заболевания. Метаболические и эндокринные патологии, нарушающие обмен пирофосфата кальция, включают гемохроматоз, гиперпаратиреоз, гепатолентикулярную дегенерацию (болезнь Вильсона-Коновалова). Также имеется ассоциация хондрокальциноза с алкаптонурией, гипомагниемией, дефицитом щелочной фосфатазы.
- Медикаменты. Некоторые лекарственные средства вызывают кальциевый дисметаболизм, который может привести к хондрокальцинозу. К таким лекарствам относятся гормоны щитовидной железы и диуретики. Отложение неорганического пирофосфата также возникает при длительном парентеральном введении препаратов железа и кальция.
Патогенез
Основным патогенетическим механизмом при хондрокальцинозе является образование и накопление в хрящах суставов кристаллов неорганического пирофосфата кальция. Под влиянием различных факторов (генетического дефекта, заболеваний, приема лекарственных средств) повышается активность ферментов группы нуклеозидтрифосфат-пирофосфогидролазы, которые катализируют реакции образования пирофосфата путем гидролиза аденозинтрифосфата. Переход кристаллов в синовиальную жидкость провоцирует развитие синовита.
Дальнейшее отложение пирофосфатных кристаллов приводит к деградации суставного хряща, фиброзу синовиальной оболочки и кальцификации периартикулярных тканей (сухожилий, связок, апоневроза). Патологоанатомически обнаруживается отечность синовиальной оболочки, ее инфильтрация макрофагами, лимфоцитами и гигантскими многоядерными клетками, гипертрофия и апоптоз хондроцитов. Также характерны пролиферация синовиоцитов, эрозии хрящевой ткани и фрагментация поверхностного слоя хряща.
Классификация
По клиническому течению различают псевдоподагру, псевдоостеоартроз, псевдоревматоидный артрит, имитирующие симптоматику других болезней суставов. Также описаны единичные случаи псевдонейропатического хондрокальциноза, напоминающего сустав Шарко при сахарном диабете. По этиологическому фактору выделяют следующие формы:
- Семейная (наследственная). Заболевание обусловлено генетической мутацией. Чаще развивается у молодых пациентов (30-40 лет). Самая тяжелая форма патологии, приводящая к инвалидности.
- Первичная (идиопатическая). Наиболее распространенный вид хондрокальциноза с неясной причиной. Основной контингент больных – пожилые люди.
- Вторичная. Возникает при различных заболеваниях, а также при приеме лекарственных препаратов, нарушающих обмен кальция и неорганического пирофосфата.
Симптомы хондрокальциноза
Клиническая картина пирофосфатной артропатии разнообразна. В ряде случаев заболевание протекает полностью асимптомно. Могут поражаться любые суставы, однако излюбленная локализация – коленные и лучезапястные суставы. Наиболее редкие локализации отложения пирофосфата кальция – шейный отдел позвоночника, лобковый симфиз, височно-нижнечелюстной сустав.
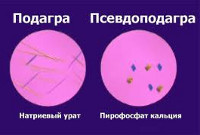
Острый моноартрит (псевдоподагра) развивается у 25% пациентов. Приступы чаще происходят в весеннее время. Появляется сильная острая боль в суставе, отечность, покраснение кожи над суставом, затруднение и болезненность движений. Кожа на ощупь горячая. Интенсивность боли нарастает в течение 24-36 часов, затем медленно ослабевает в течение недели. Может вовлекаться первый плюснефаланговый сустав, что значительно затрудняет дифференциальную диагностику с подагрой. Отличительные признаки хондрокальциноза от подагры – отсутствие лихорадки и специфических тофусов (узлов) на коже. Вне приступа пациента ничего не беспокоит.
Примерно у половины пациентов наблюдаются симптомы, напоминающие остеоартроз – умеренные симметричные ноющие боли в крупных суставах, усиливающиеся при движении и ослабевающие в покое, остеофиты (узелки Бушара и Гебердена) на дистальных межфаланговых суставах, имеющие размер от рисового зерна до горошины. При поражении менисков коленных суставов возникает О-образное искривление нижних конечностей. 5% больных страдают псевдоревматоидным артритом, характеризующимся болью и припухлостью в пястно-фаланговых суставах с утренней скованностью.
Осложнения
Хондрокальциноз является доброкачественным заболеванием с минимальным количеством осложнений. Формирование выраженной деформации или грубых контрактур суставов, нарушающих их функции, происходит лишь при наследственной форме. Основную проблему представляют патологические состояния, которые послужили фоном для развития артропатии. К ним относятся поражение печени и центральной нервной системы при болезни Вильсона-Коновалова, кальцификация сосудов и почечных канальцев при гиперпаратиреозе, сердечно-сосудистые катастрофы при гемохроматозе.
Диагностика
Курацией пациентов с хондрокальцинозом занимаются ревматологи. При постановке диагноза учитываются клиническая картина, семейный анамнез, давность болезни, наличие сопутствующих заболеваний, прием лекарственных препаратов. Для подтверждения диагноза проводятся следующие методы исследования:
- Анализы крови. Специфические изменения отсутствуют. При псевдоревматоидной форме иногда выявляются маркеры воспаления – лейкоцитоз, увеличение скорости оседания эритроцитов, С-реактивного белка и ревматоидного фактора. Для исключения заболеваний, ассоциированных с хондрокальцинозом, определяют уровень железа, ионизированного кальция, меди, паратиреоидного гормона.
- Инструментальные методы. При рентгенографии суставов отмечается специфический для хондрокальциноза рентгенологический признак – кальциноз гиалинового суставного хряща, который представлен в виде узкой тени, повторяющей контур суставной поверхности. Также наблюдаются сужение суставной щели, наличие склероза субхондральной кости, субхондральные кисты, кальцификация сухожилий и связок. УЗИ суставов более чувствительно, что дает возможность идентифицировать кальциевые депозиты меньшего размера, которые выглядят как гиперэхогенные пятна в области гиалинового хряща.
- Анализ синовиальной жидкости. Решающий тест, позволяющий достоверно установить диагноз. Жидкость прозрачная, вязкая, содержит небольшое количество лейкоцитов. При помощи поляризационной микроскопии с использованием компенсатора обнаруживаются моноклинные или триклинные кристаллы пирофосфата кальция, имеющие ромбовидную форму и голубое свечение.
Острые приступы хондрокальциноза следует в первую очередь дифференцировать с подагрическим артритом. Также его необходимо отличать от других ревматологических заболеваний, протекающих со сходной симптоматикой – ревматоидного артрита, инфекционного артрита. В дифференциальной диагностике принимают участие ортопеды и хирурги.
Лечение хондрокальциноза
Строгих показаний для госпитализации при данном заболевании нет. Лечение может проводиться как в амбулаторных условиях, так и в стационаре. Этиотропной терапии не существует. Немедикаментозные методы воздействия сводятся к холодовым аппликациям, бальнеопроцедурам, разгрузке пораженного сустава и выполнению специальных физических упражнений для укрепления мышц, стабилизирующих сустав. При вторичной форме заболевания требуется отмена причинных лекарственных препаратов и лечение основного заболевания (гиперпаратиреоза, гемохроматоза, гепатолентикулярной дегенерации).
Для снятия болевого синдрома используют ненаркотические анальгетики (диклофенак, напроксен, лорноксикам). Учитывая потребность пациентов в длительном приеме НПВС, необходимо дополнительное назначение ингибиторов протонной помпы (омепразол, пантопразол) для профилактики развития НПВС-индуцированных гастропатий. При острых псевдоподагрических приступах эффективно сочетание НПВС с колхицином. С противовоспалительной целью применяются внутрисуставные инъекции глюкокортикостероидов (триамцинолон, бетаметазон). При выраженных дегенеративных изменениях в суставах выполняется хирургическое вмешательство (эндопротезирование).
Прогноз и профилактика
Хондрокальциноз в подавляющем большинстве случаев имеет благоприятный прогноз. Выраженные деформации и грубые контрактуры суставов, приводящие к нарушениям их функций, происходят редко и в основном при генетической форме патологии. При отмене лекарственных средств, вызывающих развитие пирофосфатной артропатии, быстро наступает регресс симптомов без каких-либо остаточных явлений. Специфических методов профилактики не разработано. Для предотвращения прогрессирования заболевания следует проводить лечение патологий, которые ассоциированы с хондрокальцинозом.
Источник
Хондрокальциноз (также псевдоподагра) — артропатия, связанная с отложением солей кальция (пирофосфата, гидроксиапатита, ортофосфата кальция) в суставном хряще.
Этиология и патогенез[править | править код]
Этиология заболевания изучена недостаточно. Заболевание нередко сопутствует гиперпаратиреозу, гемохроматозу, гемосидерозу, гипотиреозу, подагре, нейропатической артропатии. Иногда сочетается с почечнокаменной болезнью, синдромом Форестье, охронозом, сахарным диабетом, болезнью Вильсона.
Частота развития заболевания увеличивается с возрастом. Описаны генетически обусловленные случаи заболевания с высокой внутрисемейной концентрацией. В отличие от подагры, системных нарушений метаболизма неорганического фосфата или кальция и повышения уровня этих показателей в крови не обнаруживается. Предполагают, что имеются локальные нарушения метаболизма пирофосфата кальция в тканях суставов. На ранних этапах кристаллы пирофосфата кальция депонируются в суставном хряще, в дальнейшем происходит их отложение в трещинах пораженного суставного хряща, его матриксе и синовиальной мембране, далее отложения кристаллов вызывают минерализацию хряща, уменьшают его способность противостоять механической нагрузке и ускоряют остеоартрические процессы. К факторам, способствующим выходу кристаллов в околосуставные ткани, относят гипокальциемию, биомеханические воздействия, разрушение матрикса при воспалительном поражении суставов. У части больных, по всей видимости, происходит кристаллизация пирофосфата кальция, ранее растворенного в синовиальной жидкости (в связи с недостаточной активностью фермента пирофосфатазы либо из-за изменения кислотности среды и др.).
Полагают, что кристаллы пирофосфата фагоцитируются нейтрофилами, которые при этом в больших количествах разрушаются, и выделяющиеся из них лизосомные ферменты вызывают острую воспалительную реакцию.
Клиника[править | править код]
Чаще заболевание (до 50 %) протекает с клиническими и рентгенологическими признаками дегенеративного псевдоостеоартроза с преимущественным поражением коленных, лучезапястных, голеностопных и других суставов, поражение которых нетипично для остеоартроза. Однако у некоторых пациентов хондрокальциноз вызывает яркие клинические синдромы поражения суставов. Выделяют несколько клинических форм.
Псевдоподагра наблюдается у 25 % больных с пирофосфатной артропатией. Для неё характерно острое начало с болью, гиперемией, отёком сустава и ограничением подвижности. Наиболее часто поражается коленный сустав, хотя возможны поражения и других суставов. Приступ сопровождается лихорадкой. Длительность атаки — до нескольких недель. У некоторых пациентов приступы провоцируются оперативными вмешательствами (особенно часто — удалением паращитовидной железы), травмами, острыми заболеваниями (инфаркт миокарда, инсульт).
В межприступном периоде все суставные симптомы практически полностью исчезают, элементы хронического воспаления суставов являются исключением.
Псевдоревматоидный артрит наблюдается в 5 % случаев пирофосфатной артропатии и характеризуется поражением мелких суставов кистей с утренней скованностью, истончением синовиальной оболочки и прогрессирующей деформацией, развитием фиброзных контрактур, стойким увеличением СОЭ, а у отдельных больных даже с появлением ревматоидного фактора в низких титрах и единичными эрозиями.
Деструктивная форма встречается преимущественно у женщин в возрасте старше 60 лет. Протекает в виде полиартрита с поражением плечевых, тазобедренных, коленных, голеностопных суставов. Сопровождается сильным болевым синдромом с нарушением функции суставов.
Латентная форма. В 20 % наблюдается асимптоматическое отложение кристаллов пирофосфата кальция в хрящевой ткани. В этом случае боли в суставах отсутствуют, патологию выявляют рентгенологически при формировании хондрокальциноза.
Хроническая пирофосфатная артропатия сопровождается постоянными болями в суставах, скованностью по утрам, припухлостью и тугоподвижностью суставов в связи с болевым синдромом. Чаще поражаются коленные суставы.
Диагностика[править | править код]
Основана на обнаружении в синовиальной жидкости кристаллов со слабоположительным светопреломлением внутри нейтрофилов или вне клеток с сопутствующим нейтрофилезом. Рентгенологически обнаруживается хондрокальциноз — кальцификация суставного хряща (наиболее часто в менисках, межпозвоночных дисках), синовиальной мембраны и сухожилий; также характерны остеоартрические изменения в нетипичных для остеоартрита суставах (лучезапястных, локтевых, плечевых, пястно-фаланговых); возможно выявление субхондральных кист и крючкообразных остеофитов.
Лечение[править | править код]
Специфическое лечение не разработано. Острый приступ купируют эвакуацией синовиальной жидкости, внутрисуставным введением кортикостероидов и приемом нестероидных противовоспалительных препаратов (индометацин — 75-150 мг в сутки); возможно профилактическое назначение колхицина в небольших дозировках (0,6 мг 1 или 2 раза в день).
Дополнительно применяют физиотерапевтическое лечение.
Источник
Консервативное лечение хондрокальциноза коленного сустава способно устранить проявление негативной симптоматики и существенно улучшить качество жизни больного. Болезнь протекает в хронической форме, поэтому терапевтические мероприятия способствуют введению недуга в длительную стадию ремиссии. Учитывая, что патология обусловлена стремительным скоплением кальциевых кристаллов в структуре сустава, в основном применяются противовоспалительные средства.

Виды болезни
Хондрокальциноз относится к хроническим патологиям, которые развиваются вследствие скопления солей кальция в хрящевой ткани суставного сочленения. Для недуга характерно приступообразное течение с продолжительными ремиссиями и острыми воспалениями. В зависимости от формы, патология может проявляться ярко выраженной клинической картиной или вовсе не иметь признаков болезненного состояния. В основном поражает крупные сочленения, в частности, коленный сустав.
В зависимости от локализации воспалительных процессов и степени поражения тканей выделяют следующие формы недуга:
- Псевдоподагра. Характеризуется возникновением резких приступов с выраженной отечностью тканей и продолжительными ремиссиями, похожа на подагрический недуг.
- Псевдоревматоидный артрит. Поражает мелкие сочленения и приводит к нарушению подвижности.
- Деструктивная форма. Отмечается у женщин климактерического возраста, протекает тяжело, локализуется в коленных и тазобедренных суставах.
- Скрытая форма. Не имеет клинического проявления и диагностируется случайным образом.
Вернуться к оглавлению
Причины и течение недуга
 Неправильный обмен кальция приводит к отложению солей.
Неправильный обмен кальция приводит к отложению солей.
Патологическое состояние образуется при неправильном местном обмене кальция. Наследственная или семейная форма патологии встречается редко и обусловлена генетическими особенностями человека. Характерна для определенных стран мира (Чехия, Франция, Голландия).Более распространенной формой считается вторичная, которая развивается на фоне сопутствующих недугов. К патологическим состояниям, которые способны спровоцировать стремительное отложение кальциевых солей относятся:
- сахарный диабет;
- дисфункция щитовидной железы;
- нарушение обмена и синтеза железа;
- анемия;
- нарушение белково-углеводного обмена в почках;
- неправильная свертываемость крови;
- генные мутации;
- сложные почечные недуги.
Замедление расщепления или активация выработки пирофосфатов провоцирует образование солевых кристаллов, которые проникают в полость суставного хряща. По мере прогрессирования болезненного состояния соли скапливаются на внешней оболочке хрящевой ткани и постепенно внедряются в структуру околосуставных мягких тканей. Под действием внешних и внутренних негативных факторов, в частности, микроскопических травм и инфекционного поражения, отмечается проникновение кристаллов в синовиальную жидкость, что провоцирует острое воспаление.
Вторичные воспалительные явления провоцируют необратимые дегенеративные нарушения.
Вернуться к оглавлению
Основные симптомы
 Повышенная температура – характерный симптом псевдоподагрической формы заболевания.
Повышенная температура – характерный симптом псевдоподагрической формы заболевания.
При скрытом течении, болезнь не имеет негативной симптоматики, что благоприятно сказывается на состоянии больного. Псевдоподагрическая форма имеет острое начало и сопровождается умеренными болями. Отмечается припухлость тканей и повышение температуры. Отек негативно сказывается на подвижности колена. Пальпация сустава вызывает усиление болевого синдрома. Средняя продолжительность приступа составляет 2 недели.
При псевдоревматическом артрите воспаление становится хроническим. Отмечается чувство скованности и изменение функциональности сочленений. При длительном течении происходят деформационные изменения. Деструктивная форма протекает с выраженными болевыми ощущениями, отечностью, покраснением кожи и субфебрилитетом. Иногда поражает несколько суставов.
Вернуться к оглавлению
Диагностические мероприятия
Для установления диагноза, врач собирает анамнез и историю сопутствующих недугов. Проводится осмотр пораженного сочленения. В обязательном порядке применяются дополнительные исследования, которые указаны в таблице:
| Процедура | Результат |
|---|---|
| Биохимия крови | Определяет уровень СОЭ |
| Рентгенография | Предоставляет информацию при прогрессировании болезни |
| Пункция | Устанавливает наличие кристаллов в хряще |
| Биопсия | Определяет распространения патологии на синовиальную оболочку |
Вернуться к оглавлению
Как проходит лечение?
Основная терапия направлена на устранение симптомов недуга. Для снижения болей и воспалительной реакции применяют нестероидные противовоспалительные средства, такие как «Ибупрофен» и «Нимид». При сильном болевом синдроме используют инъекции глюкокортикоидов. В период ремиссии применяют такой препарат, как «Колхицин», который нормализует обмен мочевой кислоты. Хорошее противовоспалительное и болеутоляющее действие оказывает массаж и физиотерапевтические процедуры.
Источник
