Лечение гетеротопическая оссификация тазобедренного сустава
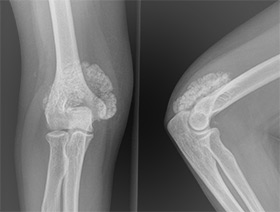
Гетеротопическая оссификация (ГО) — это появление костных пластин в мягких тканях, в норме не имеющих оссификатов. Появление костной ткани в нетипичных местах чаще всего описывается при травматическом повреждении тканей, в т.ч. и после ортопедических операций. Возникновение оссификатов в неповрежденных тканях у пациентов с поражением центральной нервной системы (ЦНС) классифицируется как нейрогенная гетеротопическая оссификация (НГО).
Употребляется несколько терминов, описывающих данную патологию: генерализованная гетеротопическая оссификация, нейрогенная артропатия, не связанный с травмой оссифицирующий миозит (Мyositis ossificans non-traumatica). Термины «кальцификация и оссификация мышцы», а также «оссифицирующий миозит» имеют в большей степени исторический характер; более правильным является термин «гетеротопическая оссификация».
Наиболее часто НГО встречается при спинальной травме, тяжелой черепно-мозговой травме, инсульте, детском церебральном параличе. Согласно современным литературным данным, встречаемость НГО составляет около 11 — 20 % после тяжелой черепно-мозговой травмы и 20 — 53 % после травмы спинного мозга. В то же время при нетравматической миелопатии НГО диагностируется в 6 — 15 % случаев. НГО после тяжелой черепно-мозговой травмы наиболее часто развивается в периартикулярных тканях тазобедренного сустава, несколько реже — локтевого сустава, еще реже в тканях плеча и области колена.
На сегодняшний момент точные причины возникновения ГО неизвестны (не существует единой теории, объясняющей причину возникновения ГО). К факторам риска развития НГО относят: [1] пол — у мужчин ГНО встречается чаще (23% против 10% [у женщин]), [2] молодой возраст (до 30 лет), [3] продолжительное коматозное состояние, [4] наличие пролежней. При сочетании травмы головного мозга и переломов конечностей НГО возникает чаще, чем при изолированной травме головного мозга.
Клинический симптомокомплекс НГО включает: [1] ограничение подвижности сустава, [2] отечность тканей, [3] повышение температуры, [4] болезненность мышц и скомпрометированного сустава. Эктопическая кость формируется обычно в области крупных суставов снаружи от суставной капсулы. Оссификаты локализуются в соединительной ткани между пластами мышц, но не в самих мышцах. Позже развивается анкилоз сустава. Иногда разрастающаяся костная ткань компримирует близлежащие нервы. Для заболевания характерна некоторая стадийность течения в виде нарастания, как правило, на протяжении первых 2-х месяцев после травмы, клинических проявлений и постепенное их стихание. Манифестировавшая симптоматика приводит к ограничению движений в суставе, снижению мобильности пациента и ухудшению качества жизни. В то же время к ограничению движений НГО приводит лишь в 10 — 20% диагностированных случаев.
Диагноз устанавливается на основании [1] клинического синдрома, [2] результатах лабораторного исследования и [3] данных визуализационных методов. Диагностически значимым является повышение в крови уровня щелочной фосфатазы. Для раннего обнаружения эктопической кости в настоящее время используют метод трехфазного сканирования (сцинтиграфия): в области формирования оссификатов в первую фазу исследования наблюдаются локальное усиление кровотока и концентрация в мягких тканях радиоактивных индикаторов. Значимость МРТ подтверждается в ранней диагностике отложения кальция в мышцах и рассматривается как метод выбора для оценки развития заболеваний мышц и сухожилий. Другие визуализационные методы рассматриваются как дополнительные к МРТ. Рентгенография используется как скрининговый метод для выявления ГО, а также переломов и других повреждений костей. Рентгеновская КТ может быть полезна для кросс-секционной оценки аномалий, в том числе, в частности, при диагностике оссифицирующего миозита. Сонография также может применяться для диагностики ГО, но методика зависима от техники и квалификации оператора. В то же время некоторые авторы отмечают значимость рентгеновской КТ-диагностики в ранние сроки заболевания, позволяющей увидеть один из ранних симптомов — «симптом коры», отражающий окостенение по периферии.
Лечение НГО включает назначение [1] медикаментозных средств, [2] лечебной гимнастики, [3] по показаниям — оперативное вмешательство. Из медикаментозных препаратов применяют препараты этидроновой кислоты, уменьшающие частоту и выраженность эктопического костеобразования при минимальных побочных действиях в течение 6 — 9 месяцев (использование бифосфонатов для лечения и профилактики ГО является дискуссионным вопросом). Нестероидные противовоспалительные препараты (НПВП) являются ведущим средством профилактики развития и рецидива ГО. Существует множество данных об эффективности как неселективных ингибиторов ЦОГ-1 и ЦОГ-2 (индометацин, ибупрофен и др.), так и селективных ингибиторов ЦОГ-2 (рофекоксиб, целекоксиб и др.). Важным профилактическим и лечебным средством являются упражнения лечебной гимнастики (пассивные и активные), направленные на сохранение в суставах должного объема движений. Существует широкий спектр точек зрения на ценность и возможность проведения физиотерапии в составе комплексе мер по лечению и профилактике ГО, но убедительных подкреплений какого-либо мнения не существует. В ряде случаев показано оперативное лечение, направленное на удаление либо частичную резекцию оссификата. К осложнениям таких операций относятся кровотечение, инфицирование, а также рецидив оссификации. Рецидивы наблюдаются значительно реже, если операция выполнена после завершения созревания костной ткани. Поэтому оперативные вмешательства выполняют не ранее чем через 12 — 18 месяцев после травмы (показания к оперативному лечению при наличии ГО, и сроки проведения такого лечения остаются спорными). Для предупреждения рецидива после оперативного удаления оссификата иногда применяют лучевую терапию низкими дозами, назначают длительные курсы препаратов этидроновой кислоты. В настоящее время обсуждается вопрос о возможности ингибирования ГО применением препаратов ботулотоксина при развитии ранней спастичности мышц. Подробнее о НГО в следующих источниках:
статья «Нейрогенная гетеротопическая оссификация после тяжелой черепно-мозговой травмы» Антипова Л.Н., Гавриченко С.В., Шонгина Н.Н., Никитин М.В., Дегтярев В.К.; ГБУЗ «Краевая клиническая больница № 2», Краснодар; Филиал ФГУ «РНЦ ВМиК МЗ РФ» санаторно-курортный комплекс «Вулан», Геленджик (журнал «Научный вестник здравоохранения Кубани» 2013) [читать];
статья «Гетеротопическая оссификация крупных суставов при травмах и заболеваниях центральной нервной системы (обзор литературы)» Г.А. Кесян, Р.З. Уразгильдеев, И.М. Дан, И.Г. Арсеньев; ФГБУ «Центральный институт травматологии и ортопедии им. Н.Н. Приорова» МЗ РФ (журнал «Кремлевская медицина. Клинический вестник» №4, 2015) [читать];
статья «Гетеротопическая оссификация крупных суставов, как осложнение травм и заболеваний центральной нервной системы (обзор литературы)» Кесян Г.А., Уразгильдеев Р.З., Дан И.М., Арсеньев И.Г., Карапетян Г.С.; ФГБУ «НМИЦ ТО им. Н.Н. Приорова» МЗ РФ, Москва (журнал «Вестник Смоленской государственной медицинской академии» №4, 2017) [читать];
статья «Роль МРТ в диагностике и стадировании гетеротопической оссификации тазобедренного сустава на примере клинических случаев» Темникова М.О., Кульнева Т.В.; ЧУ ДПО «ИПКМК», г. Воронеж [читать];
статья «Случай гетеротопической оссификации» О.Г. Зимина, Н.В. Кочергина, Ю.Н. Соловьев, З.И. Токарева, Р.И. Габуния, Н.В. Горлова; НИИ клинической онкологии Российского онкологического научного центра имени Н.Н. Блохина РАМН (журнал «Радиология – практика» №1, 2002) [читать];
статья «Дифференциальная диагностика гетеротопических оссификатов» Епифанова С.В., Сидоренко И.Н. ГБУЗ M «ГКБ № 24 Департамента здравоохранения города Москвы»; Городская клиническая больница, Воронеж (материалы конференции «Лучевая диагностика в онкологии. Новые диагностические лучевые технологии в онкологии» 06-08 ноября 2014) [читать]
Источник
Белова А.Н.
Нейрореабилитация: Руководство для врачей
Глава 5. Патологические последствия обездвиженности.
Москва, 2000.
5.3. Гетеротопическая оссификация
Под гетеротопической оссификацией понимают образование зрелой костной
ткани в мягких тканях организма. Среди больных неврологического профиля гетеротопическая
оссификация развивается чаще всего у перенесших тяжелую черепно-мозговую травму,
позвоночно-спинномозговую травму. Частота развития гетеротопической оссификации
при этих состояниях варьирует от 11 до 76%, однако к ограничению движений приводит
лишь в 10- 20% из этих случаев [Buschbacher R., 1992]. Причины и патогенез гетеротопической
оссификации до конца не ясны. Возможно, определенную роль играют локальные дисметаболические,
дисциркуляторные факторы. Существует предположение о нарушении нейрогенного
контроля над превращением мезенхимальных клеток в остеобласты [Stover S. и соавт.,
1991]. К факторам риска развития гетеротопической оссификации относятся: повышение
мышечного тонуса; длительное (более двух недель) пребывание в коме; переломы
длинных трубчатых костей; ограничение объема движений в суставах конечностей.
К настоящему времени нет достоверных данных о том, что на частоту развития этого
осложнения влияет интенсивность пассивных гимнастических упражнений в суставах
конечностей.
Эктопическая кость формируется обычно в области крупных суставов (локтевых,
плечевых, тазобедренных, коленных) снаружи от суставной капсулы, а также в области
переломов длинных трубчатых костей через 1-3 месяца после травмы. Оссификация
околосуставных тканей наиболее часто встречается после травм локтевого сустава,
возможно, это объясняется хорошим кровоснабжением этой области и частым образованием
обширных гематом. Оссификаты локализуются в соединительной ткани между пластами
мышц, но не в самих мышцах.
Клиническая картина характеризуется болью, отеком, эритемой и
индурацией пораженной области, иногда — повышением температуры, может напоминать
тромбофлебит или септический артрит. Если очаг поражения локализуется в области
сустава, может наблюдаться ограничение подвижности в этом суставе вплоть до
развития анкилоза. К осложнениям гетеротопической оссификации относятся компрессия
нервных стволов, развитие пролежней, повышен риск развития тромбофлебита глубоких
вен.
Ранняя диагностика основывается на клинических данных, а также
на повышении в крови уровня щелочной фосфатазы. Обычная рентгенография выявляет
первые признаки оссификации не раньше чем через 7-10 дней после развития клинических
проявлений. Для раннего обнаружения эктопической кости в настоящее время используют
метод трехфазного сканирования [Freed J. и соавт., 1982]: в области формирования
оссификатов в первую фазу исследования наблюдается локальное усиление кровотока
и концентрация в мягких тканях радиоактивных индикаторов.
Лечение гетеротопической оссификации включает назначение медикаментозных
средств, лечебной гимнастики, по показаниям — оперативное вмешательство. Из
медикаментозных препаратов применяют препараты этидроновой кислоты, которая,
как показали исследования, при спинальной травме уменьшает частоту и выраженность
эктопического костеобразования при минимальных побочных действиях [Stover S.
и соавт. 1976]. В России к настоящему времени лицензирован отечественный препарат
этидроновой кислоты «Ксидифон». При спинальной травме препарат назначают
в течение 6-9 месяцев: первые три месяца — в дозе 20 мг/кг/день, в течение последующих
3-6 месяцев — в дозе 10 мг/кг/день. Для уменьшения воспалительных явлений могут
применяться также нестероидные противовоспалительные средства (индометацин,
ксефокам, салицилаты). Важным профилактическим и лечебным средством являются
упражнения лечебной гимнастики (пассивные и активные), направленные на сохранение
в суставах должного объема движений. Данные о том, что энергичные физические
упражнения приводят к развитию гетеротопической оссификации либо ухудшают ее
течение, научно не подтверждаются [Bontke С., Boake С., 1996]. В ряде случаев
манипуляции, направленные на увеличение объема движений в анкилозированном суставе,
выполняют под анестезией. Иногда требуется оперативное вмешательство, на правленное
на удаление либо частичную резекцию оссификата. К осложнениям таких операций
относятся кровотечение, инфицирование, а также рецидив оссификации. Рецидивы
наблюдаются значительно реже, если операция выполнена после завершения созревания
костной ткани. Поэтому оперативные вмешательства выполняют не ранее чем через
12-18 месяцев после травмы. Для предупреждения рецидива после оперативного удаления
оссификата иногда применяют лучевую терапию низкими дозами, назначают длительные
курсы препаратов этидроновой кислоты.
Источник
Гетеротопическая оссификация тазобедренных суставов у пациентов с вертеброспинальной травмой: особенности клинических проявлений, диагностики и лечения
Гетеротопическая оссификация является одним из наиболее тяжелых и достаточно частых (до 3 — 8% от общего числа пострадавших) ортопедических осложнений травматической болезни спинного мозга. Приводит к значительному ограничению подвижности в конечностях, у трети из них вплоть до полного обездвиживания, существенному ограничению жизнедеятельности.
Белорусский НИИ травматологии и ортопедии располагает наблюдениями более чем за 120 пациентами с клинически значимыми проявлениями гетеротопической оссификации при травме центральной нервной системы. Семнадцати из них к настоящему времени выполнены корригирующие оперативные вмешательства. Для оценки распространенности и зрелости оссификата выполнялся динамический рентгенологический, в том числе КТ-контроль, сцинтиграфия, МРТ-ангиография, определение уровня щелочной фосфатазы крови.
Клиническая картина, динамика рентгенологических изменений, данные остеосцинтиграфии позволили выделить у пациентов с вертеброспинальными поражениями следующие стадии формирования гетеротопической оссификации: клинические проявления, разгар, затухание, ортопедические последствия.
Тяжелое общее состояние, развитие синдрома симпатической гиперрефлексии, присоединение трофических и воспалительных осложнений, сепсиса определяют волнообразное течение с длительным сохранением потенциала прогрессирования (вплоть до двух и более лет c момента травмы спинного мозга) и нарастанием оссификации мягких тканей, развитием локального остеопороза и риском возникновения патологических переломов (злокачественный вариант течения гетеротопической оссификации). Характерны фазность гиперемии, отека мягких тканей, скачкообразность увеличения конечности в объеме и ограничения подвижности в суставе. Необходимость выполнения пассивных движений в пораженном суставе для предотвращения анкилозирования последнего сдерживается нарастающим остеопорозом кости и опасностью развития патологического перелома на фоне минимальных нагрузок на конечность.
Выполнение остеосцинтиграфии скелета позволяет не только уточнить характер патологического процесса и его активность (от очень высокой до низкой), но и в ряде случаев выявить дополнительные очаги гетеротопической оссификации, проявления которых были скрыты доминированием в клинической картине основного очага, разными сроками созревания оссификатов, интенсивно проводимым противовоспалительным лечением. При злокачественном варианте гетеротопической оссификации выявлен ряд особенностей течения патологического процесса, позволяющих расширить представления не только о данном осложнении, но и о травматической болезни спинного мозга. У 17 пациентов при злокачественном варианте течения процесса ввиду выраженности травмы спинного мозга, сопутствующего развития септических осложнений, наличия политравмы и тяжелого сопутствующего флеботромбоза возможности проведения полноценного и своевременного лечения были ограничены или оказались неэффективными. Развитие двустороннего анкилоза или выраженных контрактур тазобедренных суставов, сохранение при этом частичной двигательной активности мышц нижних конечностей, невозможность передвижения в коляске, практически полная обездвиженность в лежачем положении у пациентов с параплегией послужили показаниями к выполнению корригирующих оперативных вмешательств на тазобедренном суставе и верхней трети бедра (артролиз, корригирующая остеотомия, резекция фрагмента бедренной кости для формирования неоартроза).
Воронович И.Р., Дулуб О.И., Пашкевич Л.А., Воронович А.И.
БелНИИ травматологии и ортопедии, г. Минск
Опубликовал Константин Моканов
Источник
Внескелетная оссификация — образование кости в тканях, где её быть не должно. Оссификаты могут возникать в повреждённых связках, сухожилиях, суставных сумках, мышцах. Чаще формируются около крупных суставов или мест переломов через несколько месяцев после травмы, начала болезни. Патология приводит к нарушению функции сустава, снижению двигательной активности и качества жизни.
 Оссификаты тазобедренных суставов
Оссификаты тазобедренных суставов
Оссификаты суставов — где развиваются и как диагностируются
Процесс оссификации может быть длительным, занимать несколько месяцев. Интенсивность образования эктопической костной ткани зависит от размера очага, его близости к суставу, нагрузок, которые он испытывает.
Причины патологии
Этиология и патогенез появления этих костных образований до конца не ясен. Но на сегодняшний день определены основные факторы заболевания:
- массивные ушибы мягких тканей, переломы трубчатых костей, суставные травмы;
- заболевания центральной и периферической нервной системы, в том числе травмы позвоночника, головного мозга, инсульты, которые сопровождаются мышечным гипертонусом и утратой сознания;
- операции на костных структурах.
Внескелетная оссификация, по статистическим данным, наблюдается почти у 40% больных с нервной и суставной патологией. Способность к движениям в поражённом участке утрачивается в среднем у одного из десяти заболевших.
Этапы формирования
В месте гематомы повреждённые ткани распадаются, начинает формироваться соединительная ткань. Вокруг очага возникают грануляции, где начинается биосинтез костных и хрящевых образований. Формируются хондроидная ткань и костные трабекулы.
Постепенно происходит минерализация, часть молодых костных структур созревает, другая часть — атрофируется. То есть одновременно идёт остеогенез и разрушение, резорбция.
Оссификат со временем покрывается плотной капсулой, внутри которой находится губчатая кость.
Где развивается?
Костные новообразования формируются в различных тканях организма:
- В мышцах оссификация на рентгеновских снимках имеет форму кружевной ткани: между костными перемычками есть просветления. Эта картина напоминает саркому, необходимо тщательное обследование.
- В сухожилиях и связках костные образования образуются в местах максимального натяжения.
- В суставных сумках окостенение провоцируется вывихами, возникает в повреждённых участках капсулы. На рентгене видна дугообразная тень вокруг суставного конца пострадавшей кости.
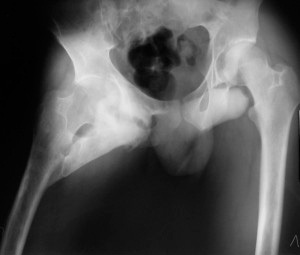 Костные новообразования
Костные новообразования
Симптомы
Жалобы возникают после травмы, операции, на фоне заболевания:
- отёчность;
- боль, усиливающаяся при движениях;
- затруднения движений.
Осмотр врача выявляет:
- повышение температуры, покраснение кожи, кровоизлияния в области сустава;
- уплотнение кожных покровов;
- ограничение объёма движений, вплоть до полной неподвижности;
- определение при пальпации локальных уплотнений;
- снижение чувствительности кожи над суставом.
Данную патологию можно спутать с рядом заболеваний — тромбофлебит, артрит, саркома, посттравматическая гематома. Поэтому производится тщательное обследование больного.
Диагностика
Применяются различные методы обследования, которые помогают выявить процесс и степень его зрелости. Прежде всего, больному назначают рентгенографию.
 Рентгенография
Рентгенография
На снимках через несколько недель после полученной травмы можно увидеть расплывчатую тень или несколько нечётких островков около поражённого участка. Через 2 месяца они уплотняются, контуры становятся чёткими.
Примерно через полгода формирование оссификата заканчивается, он считается созревшим и имеет структуру кости. На рентгене хорошо видна покрывающая оссификат плотная капсула, соответствующая кортикальному слою, внутри расположена более рыхлая губчатая костная ткань.
Иногда может быть сращение с ближайшей костью, образование рядом схожих по структуре элементов.
Проводится биопсия уплотнений. Анализ крови показывает повышение уровня щелочной фосфатазы (маркер остеогенной трансформации).
Особенности патологических очагов разной локализации
Оссификаты нижних конечностей типичны для спинальных травм, верхних конечностей характерны для инсультов и черепно-мозговых травм.
Оссификаты тазобедренных суставов как осложнение встречаются при запущенном коксартрозе, поражении спинного мозга разной этиологии, при переломе шейки бедра, после эндопротезирования. Оперативным путём удалить костное образование полностью часто затруднительно. Операции должны быть щадящими. Цель — вернуть возможность обслуживать себя и самостоятельно передвигаться.
Костные новообразования коленного сустава встречаются у спортсменов, формируются достаточно быстро, по мере роста значительно нарушают двигательные функции.
Голеностопный сустав повреждается в результате вывихов, после растяжения связок, переломов костей стопы.
Чаще всего эктопические кости формируются около локтевого сустава. Он хорошо кровоснабжается, поэтому травмы сопровождаются образованием обширных гематом. Оссификаты расположены в межмышечной соединительной ткани, они возникают после травм головного мозга, инсультов.
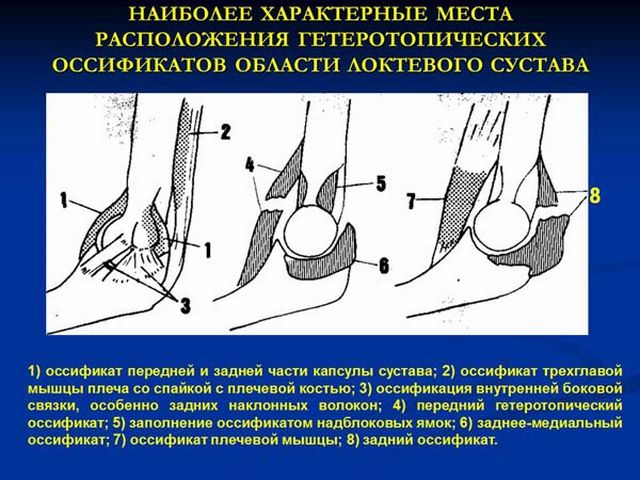 Расположения гетеротопических оссификатов локтевого сустава
Расположения гетеротопических оссификатов локтевого сустава
Кроме того, инсульты приводят к контрактуре плечевого сустава, что является причиной оссификации связок и сухожилий приводящих мышц плеча.
Осложнения
Патология приводит к следующим последствиям:
- анкилоз;
- тромбозы сосудов;
- развитие пролежней;
- нарушение иннервации из-за сдавления периферических нервов;
- злокачественное перерождение оссификата.
Лечение внескелетной оссификации
Основной метод — операция.
Оперативное вмешательство проводится при полностью сформированном оссификате, то есть примерно через год после травмы. Если пытаться удалить его раньше, возникают осложнения и рецидивы. Для решения вопроса об оперативном лечении обязательно заключение рентгенолога о зрелости оссификата.
Показания к операции:
- большой оссификат;
- сдавление нервного ствола или крупного сосуда;
- значительное ограничение движений;
- безуспешность консервативной терапии.
Консервативное лечение используется до и после операции:
- НПВС;
- Кортикостероиды;
- локальная радиотерапия.
Физиотерапия (теплолечение, электрофорез, ультразвук) применяется с осторожностью, по строгим показаниям, так как может стимулировать рост оссификатов.
Проводится двигательная реабилитация с разработкой суставов. ЛФК важно выполнять в любом случае. Нагрузку дозировать очень осторожно. Нельзя совершать резких, размашистых движений, перегружаться. Повреждение оссификата во время занятий может привести к его росту, усилению болей. Поэтому заниматься следует только под руководством доктора.
Профилактика
В настоящее время практически не разработана. После операций и травм суставов лучше воздержаться от раннего массажа, теплового лечения, интенсивных занятий гимнастикой.
Оссификаты тазобедренных и других суставов встречаются часто, приводят к ограничению движений и нарушению самообслуживания. Причины и механизм их формирования до конца не выяснены. Нередко бывают рецидивы. Но своевременное консервативное и оперативное лечение, проведение упорных реабилитационных мероприятий дают хорошие результаты.
Источник
