Костный фрагмент в коленном суставе
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 28 августа 2016;
проверки требуют 20 правок.
Рассекающий остеохондрит (болезнь Кёнига) — отделение небольшого участка хряща от прилежащей кости со смещением его в полость сустава. Чаще всего заболевание диагностируется у больных 15—35 лет, однако имели место случаи обнаружения рассекающего остеохондрита у пациентов старше 60 лет, что, как правило, характерно для мужчин. В основном патологические изменения происходят в бедренной кости (85%), реже поражаются локтевой, лучезапястный, голеностопный и тазобедренный суставы, ещё реже — большеберцовая кость и надколенник. Впервые описано немецким хирургом Францем Кёнигом в 1888 году[2].
Классификация[править | править код]
Классификация, основанная на клинико-рентгенологических признаках, предложенная Ф.Х.Башировым в 1973 году:
- 1 стадия — формирование очага некроза;
- 2 стадия — фаза диссекции;
- 3 стадия — фаза неполного отделения некротического фрагмента;
- 4 стадия — фаза полного отделения костно-хрящевого фрагмента.
Классификация, учитывающая данные эндоскопического исследования, разработанная J.F. Guhl в 1982 году:
- 1 стадия — хрящ интактный, но пальпаторно мягкий и отечный;
- 2 стадия — отделение и разрыв хряща по периферии очага некроза;
- 3 стадия — частичное отделение некротизированного фрагмента;
- 4 стадия — формирование кратера или «ниши» в зоне поражения и свободных внутрисуставных тел[3].
Стадии болезни[править | править код]
В клиническом течении заболевания выделяют четыре стадии[2].
- I стадия — дискомфорт в суставе, небольшие боли неопределённой локализации. Рентгенологически данная стадия зачастую не различима, МРТ позволяет выявить отек костного мозга[4]. Хрящ визуально не изменен.
- II стадия — боли в суставе, появляется синовит. С помощью рентгена отмечают нарушение целости замыкательной пластинки в омертвлённом теле, увеличивается полоска просветления между здоровыми участками кости и некротизированным телом.
- III стадия — отмечается неполное отделение омертвлённого тела, что может привести к блокаде сустава. С помощью рентгена обнаруживается суставная мышь.
- IV стадия — омертвлённое тело полностью отделяется от здорового участка кости, блокада сустава отмечается реже, усиливается боль и нарастает синовит. Рентген даёт возможность выявить внутрисуставное тело.
Диагностика[править | править код]
Диагноз ставится на основании данных анамнеза и жалоб пациента, данных лучевой диагностики (рентгенография и МРТ) и артроскопии.
Характерным признаком болезни Кёнига является симптом Вильсона — появление и усиление болей при пальпации в области внутреннего мыщелка бедренной кости и одновременном разгибании ротированной внутрь голени из согнутого до 90° положения.
Лечение[править | править код]
Консервативное лечение[править | править код]
Консервативное лечение заключается в назначении сосудистых препаратов, препаратов улучшающих питание и восстановление суставного хряща, физиотерапии, исключении осевой нагрузки на конечность на срок от одного до шести месяцев и иммобилизации сустава[3], но данный метод является не всегда эффективным, он помогает только детям и подросткам, у взрослых главным аспектом лечения является хирургическое вмешательство (артротомия).
Хирургическое лечение[править | править код]
На ранних стадиях заболеваем возможно замещение некротических участков вновь образованной тканью, на поздних стадиях необходимо удалить суставную мышь[5][6] и восстановить конгруэнтность суставной поверхности. При I и II стадиях рассверливают фиксированный костно-хрящевой фрагмент для его реваскуляризации и замещения жизнеспособной тканью[3].
Так же для лечения глубоких локальных повреждений хряща коленного сустава применяют мозаичную костного-хрящевую аутопластику, целью которой является замещение участка поражённой суставной поверхности, локализующейся в области концентрации нагрузок, костно-хрящевым аутотрансплантатом цилиндрической формы, взятым с менее нагружаемой части наружного или внутреннего мыщелков бедренной кости или межмыщелковой ямки, кпереди от места прикрепления передней крестообразной связки[3].
Недавно российскими медиками был разработан новый способ лечения болезни Кенига: артроскопически выполняют тунелизацию поражённого участка кости, затем туда вводят жидкость, которая затвердевает в организме и способствуют регенерации костной и хрящевой ткани[7].
Послеоперационный период[править | править код]
После мозаичной аутопластики продолжительность иммобилизации составляет 2-4 недели в зависимости от количества пересаженных аутотрансплантатов, дозированная нагрузка разрешается через 6 недель, полная нагрузка через 8-10 недель, в течение 2-3 месяцев при ходьбе рекомендуется пользоваться тростью или костылями, сустав фиксировать наколенником или эластическим бинтом.
После туннелизации дозированную нагрузку разрешают через 4 недели, полную — через 8 недель[3].
Примечания[править | править код]
Источник
Тканевые структуры, свободно «плавающие» в полости сустава (элементы хряща, кости или менисков), а также инородные тела могут считаться нефиксированными внутрисуставными свободными телами.
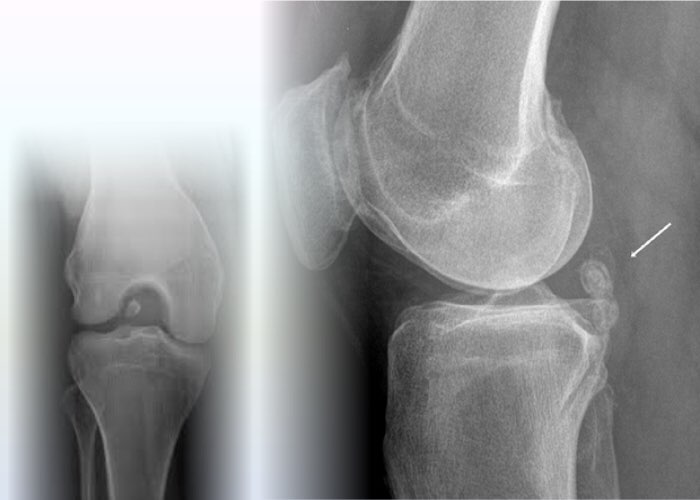
Фиксированными называются внутрисуставные тела, частично или полностью прилегающие к капсуле или другим структурам сустава.
Этиология
Возникновению свободных тел может способствовать множество причин. Хрящевые и костно-хрящевые внутрисуставные свободные тела чаще всего формируются при дегенеративно-дистрофических заболеваниях, скол суставного хряща в виде чешуйки может стать результатом травмы.
Кроме того, свободными телами являются фрагменты менисков, крестообразных связок при их разрыве, а также фиброзированные ворсины синовиальной оболочки (из области инфрапателлярной складки) и фрагменты опухолей.
Реже источником свободных тел служат свободные фиксаторы – скобы, винты, остатки костного цемента после эндопротезирования сустава. Крайне редко внутрисуставными свободными телами становятся инородные объекты (иглы, частицы металлов, камешки).
Клиническая картина
Как правило, пациенты жалуются на периодическое заклинивание сустава. В некоторых случаях основными жалобами становятся боль, рецидивирующие синовиты или болезненное заклинивание, связанное с нестабильностью сустава.
Кроме того, возможно ограничение объёма движения. Крупные свободные тела в передних отделах сустава могут приводит к дефициту разгибания, свободные тела в задних отделах вызывают ограничение сгибания.
Диагностика
Специфических клинических тестов для диагностики свободных внутрисуставных тел нет. Очень крупные свободные тела легко прощупываются, и врач или пациент в состоянии перемещать их под кожей вперед и назад. Хруст и щелчки при движениях в суставе говорят о выраженном поражении хряща в результате интермиттирующего заклинивания нефиксированного свободного тела.
При рентгенографическом исследовании выявляются только хотя бы частично кальцифицированные свободные тела. Свободные тела, полностью состоящие из хряща, встречаются наиболее часто и совершенно неразличимы на рентгенограммах. Во всех случаях необходимо выполнить рентгенографию в двух проекциях. Для чёткой оценки межмыщелковой вырезки рекомендовано исследование в проекции Розенберга (переднезадняя проекция в положении сгибания в коленном суставе на 45°).
Другим вариантом для этих целей является туннельная проекция Фрика. В некоторых случаях необходимы дополнительные косые (30°, 45°) или функциональные проекции. Проекция с максимальным сгибанием в коленном суставе обеспечивает наиболее чёткую картину передней межмыщелковой области для подтверждения или исключения наличия свободных тел, оссификатов или краевых остеофитов.
При оценке рентгенограмм могут возникать ошибки, причиной которых наиболее часто являются:
- Фабелла.
Нередко встречающаяся мелкая сесамовидная кость, локализующаяся в области прикрепления латеральной головки двуглавой мышцы. При выраженных случаях остеоартроза, фабелла может определяться на рентгенограммах как образование неправильной формы с нечёткими контурами.
- Медиальная фасетка надколенника.
При рентгенографии, выполняемой после вывиха надколенника с разрывом медиального ретинакулюма, могут появляться участки оссификации и кальцификации ретинакулюма. При тангенциальных проекциях они приобретают округлый вид, что позволяет заподозрить интраартикулярные свободные тела. Однако во время артроскопии в этой области свободные тела практически никогда не обнаруживаются, поскольку оссификаты и кальцинаты почти всегда располагаются подкожно и недоступно для артроскопии.
Для уточнения причины необъяснимого заклинивания в суставе и локализации внутрисуставных свободных тел может быть полезным выполнение МРТ. При этом следует заметить, что данные МРТ для планирования лечения малоприменимы, поскольку при выявлении на томограммах свободного тела показано его артроскопическое удаление, а при отсутствии признаков свободных тел артроскопия остаётся единственно возможным методом дальнейшей диагностики и лечения.
Артроскопические данные
- Наиболее частая локализация.
Крупные свободные тела локализуются в достаточно вместительных для них зонах сустава (передняя межмыщелковая область; медиальный, латеральный, заднемедиальный, заднелатеральный и верхний завороты). Небольшие свободные тела могут легко мигрировать в тесные труднодоступные области сустава, где их тяжело обнаружить. Чаще всего миграция происходит через hiatus popliteus и через подменисковые пространства, поэтому в случаях, когда предполагается наличие свободного тела, для осмотра подменискового пространства следует приподнимать латеральные и медиальные мениски от плато большеберцовой кости. Иногда удобно приподнимать мениски при помощи ирригационной канюли. Поток жидкости притягивает свободные тела к отверстию канюли и, зачастую, они эвакуируются из полости сустава непосредственно через неё.
- Размер.
Диаметр свободных тел может варьировать от нескольких миллиметров до нескольких сантиметров. Оценка размеров свободных тел имеет большое значение для планирования лечения. Размер свободного тела можно определить по разметке на артроскопическом щупе.
Крупные свободные тела (диаметром более двух см) редко приводят к блокадам сустава, являясь чаще всего причиной хронических синовитов или ограничения подвижности сустава, обычно интермиттирующего. Мелкие и средние свободные тела, в свою очередь, чаще мигрируют в область суставной щели, становясь причиной эпизодов острого заклинивания в суставе.
- Форма.
Большинство свободных тел при артроскопии выглядит как округлые образования бледной окраски. Форма и цвет могут указывать на их хрящевое или костно-хрящевое происхождение. Свободные тела с острыми краями формируются при свежем хрящевом или костно-хрящевом переломе и выявляются при артроскопии, выполненной в первые дни после травмы. Свободные тела с острыми краями, находящиеся в суставе длительное время, приобретают округлую форму, что происходит не в результате трения при движении в суставе, а в результате возросшей активности фибробластов, которые заполняют неровности поверхности остроконечных фрагментов, формируя округлое свободное тело. В связи с отложением в нем солей кальция свободное тело может увеличиваться в размерах или частично кальцифицироваться.
- Консистенция.
Очень крупные свободные тела, кажущиеся твёрдыми на первый взгляд, очень часто при пальпации щупом или захвате артроскопическими щипцами оказываются довольно рыхлыми. Однородный внешний вид далеко не всегда указывает на плотную консистенцию, и поэтому инструмент, которым свободное тело захватывается для удаления, следует размещать крайне осторожно, во избежание образования множества мелких фрагментов разрушенного тела.
Из фиброзных ворсин синовиальной оболочки, фрагментов менисков или волокон крестообразных связок формируются внутрисуставные свободные тела, имеющие резиноподобную консистенцию.
- Фиксированные или нефиксированные свободные тела.
Степень фиксации свободных тел можно определить путём прощупывания. У фиксированных свободных тел необходимо осмотреть и оценить область прикрепления. Иногда плоское свободное тело имеет обширную зону синовиального контакта и может быть почти полностью погружено в синовиальную оболочку. В других случаях фиксированное свободное тело прикрепляется при помощи узкого тканевого мостика.
- Происхождение свободного тела.
Источник образования свободных тел следует установить в обязательном порядке, поскольку это имеет большое значение для дальнейшего лечения, а также прогноза заболевания. Если свободное тело является результатом хрящевого перелома или болезни Кенига, лечебные мероприятия должны включать обработку поверхности хряща с целью индукции роста фиброзной ткани и даже трансплантацию хряща.
- Вторичные повреждения.
Крайне важно выявить все вторичные изменения, вызванные ущемлением свободного тела. Нередко встречаются хрящевые переломы мыщелков бедренной кости с формированием линии перелома в переднезаднем направлении. Свободные тела также могут стать причиной хрящевых переломов с обнажением субхондральной кости.
Лечение
У пациентов с блокадами и заклиниваниями в суставе не стоит применять консервативную тактику, так как, вероятно, у них уже имеется довольно глубокое поражение хрящевого покрова. Методом выбора является хирургическое удаление свободных тел.
После локализации свободного тела необходимо выяснить, фиксировано оно или нет. Фиксированные свободные тела могут вызывать блокады сустава, соскальзывая в межмыщелковое пространство. Цель операции – удаление свободного тела и выявление причины его образования, а также лечение вторичных повреждений.
Послеоперационное ведение
Если вмешательство заключалось только в удалении фиксированного или нефиксированного свободного тела, при отсутствии болевого синдрома или отёчности пациенту рекомендуются дозированные нагрузки (от 50% до полной к третьему дню послеоперационного периода).
Удаление швов выполняется с четвёртого по шестой день послеоперационного периода. При появлении выпота в суставе показан лимфодренажный массаж. В остальном, послеоперационный протокол реабилитации зависит от сопутствующих внутрисуставных повреждений.
Источник

Наиболее часто при заболевании поражается коленный сустав, реже тазобедренный у лиц мужского пола в молодом возрасте.
Отсутствие лечения приводит к нарушению двигательной активности и инвалидности пациента. Код по МКБ 10 — М93.2.
Причины возникновения болезни Кенига
Точная причина развития болезни Кенига неизвестна. К одной из наиболее распространённых теорий относят нарушение кровообращения. В результате к хрящевой ткани поступает недостаточное количество питательных веществ, необходимых для полноценного метаболизма.
Из-за медленного прогрессирования патологии точно связать с ее воздействием повреждения сложно.
К предрасполагающим факторам развития болезни Кенига относят:
- Наличие в анамнезе тромбозов глубоких вен, а также перенесённого тромбофлебита нижних конечностей;
- Заболевания артерий (например, облитерирующий эндартериит);

- Врожденные патологии строения костной или хрящевой ткани;
- Заболевания коленного сустава травматического характера (растяжения связочного аппарата, перелом, вывих);
- Послеоперационные осложнения;
- Синовиальный хондроматоз, поражающий соединительную ткань капсулы;
- Эндокринные патологии.
Среди факторов риска выделяют:
- Мужской пол;
- Молодой возраст пациента, наиболее подвержены лица до 30 лет;
- Генетическую предрасположенность, заболевание чаще встречается у пациентов с отягощенной наследственностью;
- Наличие вредных привычек, например, злоупотребление алкоголя или курение;
- Избыточную массу тела;
- Длительные физические нагрузки на нижние конечности. Среди них профессиональные занятия спортом или тяжёлая работа;
- Воздействие токсических веществ при работе на вредном производстве.
Симптомы и признаки болезни Кенига
Наиболее часто заболевание протекает бессимптомно, поэтому патологию выявляют уже на поздних стадиях.
Одним из основных симптомов болезни Кенига является болевой синдром.
Первоначально, пациент предъявляет жалобы на дискомфорт, возникающий в области пораженного коленного сустава. Он усиливается при нагрузках, после длительной ходьбы или занятий спортом. По мере прогрессирования патологии дискомфорт сменяется на ноющую боль.
В результате нарушается качество жизни, снижается трудоспособность.
На 3 и 4 стадиях происходит изменение внешнего вида коленного сустава за счёт присоединения отека и покраснения тканей. Данные симптомы связаны с развитием воспалительной реакции.
Наибольший дискомфорт для пациента создаёт блокировка сустава. При попадании оторвавшейся частицы между суставными поверхностями возникает выраженный болевой синдром, а также невозможность сгибания или разгибания конечности. Это приводит к временной нетрудоспособности.
II формы болезни Кенига
В клинической практике выделяют 2 формы болезни. Среди них:
— Ювенильная или подростковая
Заболевание развивается в детском возрасте и проявляется до полового созревания. Для патологии характерно смазанное течение с неярко выраженными симптомами. Данная форма хорошо поддаётся консервативной терапии после чего возможно полное выздоровление. Она может встречаться у девочек и мальчиков.
— Взрослая
Наиболее подвержены ее развитию мужчины в возрасте до 30 лет. Заболевание может протекать бессимптомно, обострение возникает при прогрессировании остеохондрита. Для улучшения самочувствия применяются хирургические методы лечения, так как консервативная терапия неэффективна.
IV стадии болезни Кенига
Клинические симптомы заболевания зависят от его стадии, среди которых выделяют:

Несмотря на отсутствие внешних повреждений на хрящевой ткани, а также сохранение его функциональной активности, происходит постепенное размягчение его структуры и выпячивание небольшого участка в полость коленного сустава.
Данные изменения невозможно определить с помощью рентгенографии, поэтому достоверным методом исследования является томография. Характерно развитие дискомфорта после физических нагрузок.

Прогрессирует разрыхление и образование выпячивания хряща, в результате чего субхондральный слой приобретает клиновидную форму и высокую плотность. Данные изменения удаётся выявить с помощью рентгенографии.
Внутри коленного сустава развивается воспалительный процесс, который причиняет пациенту не только дискомфорт, но и боль. После физических нагрузок сустав может отекать.

На повреждённой поверхности развивается асептическое воспаление и структура гиалинового хряща полностью изменяется.
Пациент предъявляет жалобы на постоянную боль, стихающую в состоянии покоя. На рентгенограммах фиксируются выраженные изменения.

Из-за его постоянного касания окружающих тканей происходит их раздражение и развитие хронического воспалительного процесса.
Может развиваться блокада сустава, которая вызывается попаданием образования между суставными поверхностями.
Диагностика болезни Кенига
Из-за неспецифичности клинических проявлений постановка диагноза на ранних стадиях может быть затруднительной. В большинстве случаев на данном этапе опрос больного, выяснение жалоб и осмотр не даёт результатов.
Лишь на 3 и 4 стадии возможно выявление отека колена, его болезненности или блока.
Основную роль в постановке диагноза играют дополнительные методы обследования, среди которых:
Рентгенография
Один из наиболее распространённых и общедоступных методов обследования применим на 3 и 4 стадии патологического процесса. Незначительные изменения на суставной поверхности с его помощью не удаётся выявить.
Компьютерная и магнитно—резонансная терапия
Исследования применяются на начальных стадиях заболевания, так как с их помощью удаётся выявить даже незначительные изменения в коленном суставе. Это могут быть набухания хряща или трещины.
Ультразвуковое сканирование
Доступный и неинвазивный способ может применяться на различных стадиях болезни Кенига. С его помощью выявляются валики или клинья, приподнимающиеся над суставными поверхностями, а также участки отслоения хряща.
Артроскопия
Инвазивный метод исследования является одним из наиболее информативных. Его выполнение носит также и лечебную цель, так как позволяет извлечь из полости сустава отделившиеся фрагменты.
Сцинтиграфия
Радионуклидный способ диагностики, выполняющийся на томографах, применяется для установки степени поражения суставной поверхности и оценки данных изменений в динамике.
Проведение ревматологических проб
Взятие крови на ревматологический фактор применяется с целью дифференциальной диагностики. При болезни Кенига данные показатели будут отрицательными.
К какому врачу обращаться
Специалистом, который решает данную проблему является ортопед. При этом на начальных стадиях заболевания можно обратиться к терапевту или педиатру. Они выполнят основное обследование, которое позволит поставить диагноз и направить пациента к профильному врачу.
Лечение болезни Кенига
В настоящее время терапия болезни Кенига предусматривает несколько направлений. Для достижения максимального эффекта показано сочетание различных методов лечения, например медикаментозного и физиотерапевтического. Подбор осуществляется лечащим врачом, исходя из жалоб и выявленных с помощью дополнительных методов исследования изменений.
Медикаментозное
Использование лекарственных средств показано для больных с ювенильной формой, а также при первой и второй стадии у взрослых пациентов. Среди основных групп лекарственных средств выделяют:
Нестероидные противовоспалительные препараты. Они позволяют уменьшить выраженность воспалительного процесса в суставе, а также болевого синдрома. К ним относят Диклофенак, Кетопрофен, Нимесулид.
Хондропротекторы. Механизм действия хондропротекторов заключается в восстановлении хрящевой структуры сустава. Для достижения эффекта требуется их длительный приём. К наиболее популярным представителям данной группы относят Глюкозамин или Хондроитин.
Препараты, направленные на восстановление обмена веществ в костях и хрящах. Их вводят непосредственно в полость коленного сустава.
Витамины. Применяются витамины группы В или аскорбиновая кислота.
Физиотерапия
Одновременно с консервативной терапией и ограничением физической нагрузки применяются различные методы физиотерапии. Среди них выделяют ультразвук, ионофорез, электрофорез, тепловые процедуры или аппликации с лекарственными средствами.
Данные методы направлены на стимуляцию зон роста и обменных процессов. Показателем эффективности назначенных процедур является устранение болевого синдрома.
ЛФК
Назначение лечебной физкультуры для пациентов с болезнью Кенига направлено на улучшение кровообращения и усиление притока крови с кислородом и полезными веществами к пораженному хрящу. Данный механизм тормозит дегенеративные процессы.
Упражнения необходимо выполнять пациентам совместно с приемом лекарственных средств, а также на этапе восстановления после оперативных вмешательств. Подбор осуществляется исходя из степени тяжести заболевания, его формы, возраста пациента и уровня его физической подготовки.
Лечебная физкультура противопоказана при остром воспалительном процессе в коленном суставе и выраженном болевом синдроме.
На начальных этапах лечения больному разрешено выполнять только постизометрическую релаксацию, которая направлена на расслабление и напряжение мышц в колене.
Постепенно добавляют и динамические упражнения. Для достижения эффекта процедуры должны выполняться ежедневно.
Магнитотерапия
Магнитотерапию относят к одному из наиболее эффективных и безопасных методов физиотерапевтического лечения для пациентов с болезнью Кенига. Ее механизм основан на воздействии магнитного поля на организм. Для улучшения самочувствия пациенту назначают от 5 до 15 процедур. На фоне терапии отмечается:
- Улучшение кровообращения с возможностью переноса эритроцитами большего количества кислорода, минеральных веществ и витаминов к тканям сустава;
- Сокращение просвета лимфатических сосудов с выведением из полости сустава продуктов обмена веществ;
- Ускорение метаболизма;
- Уменьшение отечности тканей, благодаря выведению жидкости.
Электрофорез хлорида кальция
Электрофорез с лекарственными средствами является эффективным методом физиотерапевтического воздействия. С его помощью препараты лучше доставляются к пораженным тканям. При болезни Кенига данная процедура:
- Восполняет нехватку кальция, который необходим для костей и хрящей;
- Поддерживает тонус мышечных волокон за счёт улучшения передачи нервных импульсов;
- Для лиц детского возраста применяется 2% хлорид кальция, взро?


