Кортикальный слой в коленном суставе
Коленный сустав: анатомия
Коленный сустав образуют три кости: бедренная, большеберцовая и надколенник. Суставные поверхности мыщелков большеберцовой кости и бедренной кости не совсем соответствуют друг другу, данное несоответствие сглаживается наличием менисков из хрящевой ткани, расположенных с медиальной и латеральной стороны. Наружный край менисков срастается с капсулой сустава, внутренний край обращен в суставную полость. Мениски несколько различны по форме: так, латеральный мениск имеет более округлый край, а медиальный имеет форму «полумесяца». Спереди и сзади мениски крепятся к межмыщелковому возвышению
Коленный сустав на рентгенограммах
Рентгенография коленного сустава позволяет визуализировать основные компоненты, принимающие участие в его формировании: эпифизы бедренной, большеберцовой костей, надколенник. На большинстве качественных рентгенограмм колена в боковой проекции можно также визуализировать собственную связку надколенника и сухожилие четырехглавой мышцы бедра. На рентгенограммах коленного сустава можно оценить травматические изменения (при их наличии), структуру костной ткани, ширину рентгеновской суставной щели, равномерность и плотность замыкательных пластинок суставных поверхностей, наличие их дефектов. Показания для рентгенографии коленных суставов это, безусловно, костная травма, внутрикостные опухоли, остеоартроз, остеохондропатия (болезнь Кенига и другие асептические некрозы), изменения периартикулярных тканей (хондроматоз, лигаментоз и др).
Рентгенограммы коленных суставов в прямой и боковой проекции: 1 и 2 – медиальный и латеральный мыщелки большеберцовой кости; 3 и 4 – медиальный и латеральный мыщелки бедренной кости; 5 – межмыщелковое возвышение; 6 – надколенник; 7 – головка малоберцовой кости; 8 – пателлярная суставная поверхность бедренной кости; 9 – собственная связка надколенника; 10 – сухожилие четырехглавой мышцы бедра; 11 – бедренно-надколенниковый сустав.
Коленный сустав при компьютерной томографии
КТ – очень высокоинформативный метод диагностики при визуализации патологических изменений костей. Визуализация трабекул губчатого вещества и кортикального слоя при КТ коленных суставов лучше, чем при МРТ, с этой целью (а также из-за относительной быстроты исследования) КТ рекомендуется выполнять у пациентов с костной травмой и подозрением на деструктивные процессы костей. Важная особенность КТ – возможность выполнить трехмерные реконструкции, что позволяет лучше визуализировать поверхность костей, составить впечатление о характере травмы, о направлении и степени смещения отломков и т. д.
Показанием для КТ коленных суставов являются травмы костей (в том числе, характер которых затруднительно установить при рентгенографии), внутрикостные опухоли, диссецирующийостеохондрит и некоторые другие. При КТ коленных суставов затруднительно оценить связочный аппарат – можно визуализировать крестообразные связки, крыловидные связки, однако их изображение даже при КТ тонкими срезами будет гораздо хуже, чем при МРТ коленей. Мениски также очень плохо видны при компьютерной томографии коленей. Единственное, что можно достаточно хорошо оценить при КТ, это костная ткань. Можно также увидеть полость сустава, дать заключение о наличии в полости жидкости, обызвествлений и свободно лежащих тел («суставных мышей»). Кисту подколенной ямки (Беккера) также удается обнаружить при помощи КТ.
Коленные суставы при компьютерной томографии: цифровые обозначения анатомических структур аналогичны указанным выше (как на рентгенограммах).
Трехмерная реконструкция коленных суставов на основе компьютерной томографии: слева – вид сзади, справа – вид спереди. Обозначения анатомических структур те же.
Трехмерная реконструкция коленных суставов на основе КТ: вид сбоку (слева) и срез, обнажающий губчатое вещество и корковый слой. Виден ход трабекул губчатого вещества. Обозначение анатомических структур то же.
Пример патологических изменений, которые можно выявить при КТ коленного сустава: болезнь Пеллегрини-Штида.
Остеохондропатия Кенига, выявленная при КТ коленей: виден дефект медиального мыщелка бедренной кости. Типичная рентгеновская, КТ- и клиническая картина.
Коленный сустав при магнитно-резонансной томографии
МРТ – высокоинформативный метод диагностики заболеваний и повреждений связочного аппарата коленного сустава, менисков и других мягких тканей.
Пример визуализации связочного аппарата коленного сустава при МРТ: 1 – передняя крестообразная связка, 2 – задняя крестообразная связка, 3 – собственная связка надколенника, 4 – сухожилие четырехглавой мышцы бедра, 5 – инфрапателлряная жировая клетчатка, 6 – надколенник.
Отличия КТ и МРТ в визуализации мягкотканых структур коленного сустава. Слева (МРТ) цифрами 1 и 2 отмечены латеральный и медиальный мениски, цифрой 3 – межменисковая связка. Справа (КТ) стрелками отмечены места расположения менисков, видимых крайне нечетко.
МРТ и КТ коленных суставов в сравнении.
МРТ коленного сустава в норме: латеральный (1) и медиальный (2) мениски.
Пришлите данные Вашего исследования и получите квалифицированную помощь от наших специалистов
Источник
Доброкачественные опухоли костей
Остеома. Представляет собой редко встречающуюся доброкачественную опухоль. Различают две формы остеомы: компактную и губчатую. Наблюдаются у лиц в возрасте 15-30 лет. Чаще всего опухоль располагается в костях черепа, таза и иногда в длинных трубчатых костях. Излюбленной локализацией губчатых остеом являются челюстные кости. Рост опухоли чрезвычайно медленный. Опухоль обнаруживается случайно либо по достижении больших размеров со сдавлением близлежащих сосудов и нервов. Опухоль имеет плотную консистенцию, гладкую поверхность, шаровидную или пирамидальную форму, безболезненная, неподвижная. При рентгенологическом исследовании характерным является то, что кортикальный слой опухоли представляет собой продолжение коркового слоя кости. Структура остеомы — такая же, как и нормальной кости. Реакция со стороны периоста и эндоста отсутствует. Опухоль имеет четкие контуры. Лечение хирургическое: удаление опухоли вместе с кортикальной пластинкой кости. Показания к операции возникают при болях, нарушении функции, косметических неудобствах.
Остеоид-остеома. Встречается у лиц молодого возраста (10-20 лет), преимущественно у мужчин. Излюбленная локализация — длинные трубчатые кости нижних конечностей, но могут поражаться любые области скелета. Характерный и ранний симптом — постоянная боль. С течением времени появляются и другие признаки заболевания: припухлость и уплотнение мягких тканей вокруг пораженной кости, реактивный синовит, веретенообразная форма кости. Остеоид-остеомы, локализующиеся в области позвоночника и таза, могут вызывать сильную боль. Ведущее место в диагностике принадлежит рентгенологическому исследованию. На рентгенограммах под надкостницей, в компактном или губчатом веществе, определяется небольшой участок просветления диаметром от 0,5 до 2,0 см с четкими контурами. Перифокальная зона резко склерозирована. В зоне опухоли отмечаются явления оссифицирующего периостита. Лечение хирургическое: удаление опухоли в пределах здоровых тканей.
Остеобластома (остеогенная фиброма, гигантская остеоид-остеома) представляет собой редкую костеообразующую опухоль, которая может поражать длинные кости или позвонки, гистологическая картина остеобластомы часто подобна таковой при остеоид-остеоме. Клиническая картина отличается значительно менее выраженным болевым синдромом. При обследовании выявляется большое число вариантов поражения, которые могут располагаться кортикально и медуллярно, иметь литический или оссифицирующий вид, эрозивный или четко очерченный характер краев, но размеры опухоли не превышают 2 см. Остеобластома имеет тенденцию к поражению позвоночника, в частности задних отделов тела позвонка, у молодых людей, чаще у мужчин во второй-третьей декаде жизни. Рентгенологически имеют место типичные черты доброкачественной опухоли в виде эксцентрично расположенного дефекта в кости, чаще в позвонке, с ясно очерченными гладкими краями. Опухоль может «вздувать» кость, но, как правило, не разрушает кортикальную пластинку. Лечение большинства остеобластом — хирургическое (эксцизия и/или кюретаж, иногда с костной пластикой).
В литературе описываются так называемые «агрессивные» остеобластомы, но их следует относить к редким разновидностям остеогенной саркомы.

Остеобластокластома (гигантоклеточная опухоль, остеокластома). Это новообразование встречается довольно часто и составляет 15-20% доброкачественных опухолей. Развивается одинаково часто у мужчин и женщин. Возраст больных преимущественно 20-40 лет. Наиболее часто (в 50-70% случаев) эти опухоли поражают метаэпифизы костей, образующих коленный сустав. Реже остеобластокластома развивается в коротких трубчатых и плоских костях, могут поражаться позвонки и кости таза. Как правило, опухоль бывает солитарной. Малигнизация остеобластокластом имеет место в 10-25% случаев. В начальных стадиях заболевание протекает бессимптомно. Затем, по мере роста опухоли и вовлечения в процесс периоста, появляются ноющие боли в области поражения кости при ходьбе или длительном стоянии, боли могут иррадиировать в близлежащий сустав. Другие клинические признаки возникают спустя 0,5-2 года после появления болей. Они заключаются в деформации кости, ограничении движений в суставе, наличии пальпируемой болезненной плотной опухоли, над которой иногда выявляется крепитация. Если опухоль достигает больших размеров, кожа над ней истончается, становится блестящей, а иногда приобретает багрово-цианотичный цвет с усиленным венозным рисунком. Консистенция опухоли (при сохранившейся капсуле ее) — плотная, поверхность — гладкая или крупнобугристая. Если наступил прорыв капсулы опухоли, то последняя оказывается мягкой, эластичной или флюктуирующей. Иногда в близлежащем суставе определяется экссудат, что может свидетельствовать о проникновении опухоли в сустав. Вследствие ограничения движений может развиться атрофия мышц конечности. Не исключается возникновение патологического перелома. Иногда доброкачественные остеобластокластомы дают метастазы в легкие. Для постановки диагноза остеобластомкластомы существенное значение имеет рентгенологическое исследование. На рентгенограммах в участке поражения, обычно метаэпифизе, видно булавовидное расширение, «вздутие кости». Структура кости в этом участке изменена, имеет ячеистый вид — «мыльные пузыри»; корковый слой становится тонким и иногда вовсе не выявляется. Одновременно со стороны надкостницы возникает новая костная ткань, образующая как бы «скорлупу». Кроме описанной ячеисто-трабекулярной формы, различают и литическую форму остеобластокластомы. При ней вздутый участок кости представляется бесструктурным, корковый слой резко истончен или не выявляется. В этом случае пораженный участок имеет вид четко очерченного дефекта кости. Дефект может быть краевым или циркулярным; в последнем случае виден свободный резко очерченный конец диафиза на фоне тени уплотненных мягких тканей. В сомнительных случаях диагноз устанавливают посредством пункционной или трепанобиопсии опухоли. Лечение хирургическое, лучевое и комбинированное. При поражении мелких костей прибегают к удалению всей кости. Если поражена длинная трубчатая кость, то при литической форме заболевания производят резекцию кости с замещением дефекта трансплантатом (аутотрансплантат, аллокость или металлический эндопротез). При значительных поражениях трубчатых костей ячеисто-трабекулярной формой остеобластокластомы также производят резекцию кости с трансплантацией. В случаях рецидива опухоли, как правило, показана резекция кости. При этом следует помнить о реальной возможности трансформации рецидивирующих гигантоклеточных опухолей в злокачественную остеобластокластому.
Кюретаж и заполнение полости костной стружкой или мышцей на питающей ножке могут быть предприняты при небольших ячеисто-трабекулярных остеобластокластомах длинных трубчатых костей.
Современная мегавольтная лучевая терапия больных остеобластокластомой заключается в многопольном облучении зоны поражения на соответствующих установках в суммарной очаговой дозе 45-50 Гр.
Комбинированное лечение, включающее в себя кюретаж опухоли с пред- или послеоперационным облучением, не получило широкого распространения, поскольку процент выздоровлений при этом примерно такой же, как и при других видах лечения.
Гемангиома кости. Встречается редко. Может возникать в любом возрасте с одинаковой частотой у мужчин и женщин. Наиболее часто гемангиомы локализуются в костях черепа, позвонках, костях таза, длинных трубчатых костях конечностей.
Опухоли могут быть солитарными и множественными. Известны сочетания гемангиом костей и таких же опухолей кожи, внутренних органов. Гемангиомы бывают капиллярными или кавернозными; последние встречаются наиболее часто и поражают позвоночник и плоские кости. Капиллярная форма обычно наблюдается в трубчатых костях. Клинические проявления обусловлены в основном локализацией и размерами образования. Гемангиомы, располагающиеся в костях черепа, обнаруживаются обычно рано в связи с появлением плотной неподвижной опухоли, локализующейся чаще всего в теменных или лобной костях. Иногда развиваются симптомы сдавления головного мозга. Над опухолью могут прослушиваться сосудистые шумы. При поражении позвонков по мере роста опухоли развиваются симптомы сдавления спинного мозга и нервных корешков. Довольно часто наблюдаются компрессионные переломы позвонков. При поражении других отделов скелета основные симптомы сводятся к возникновению болей, припухлости в зоне опухоли, деформации кости, патологического перелома. В распознавании гемангиом кости ведущее место принадлежит рентгенологическому исследованию. Гемангиомы позвонков имеют патогномоничную рентгенологическую семиотику, состоящую в деструкции кости, ячеистой сетчатой перестройке структуры, так что на рентгенограммах тело позвонка представляется продольно исчерченным — виден ряд вертикальных «подпорок». Поражение плоских костей характеризуется структурными изменениями, состоящими в появлении множественных округлых очагов деструкции, разделенных утолщенными перегородками, располагающимися радиарно, веерообразно. Опухоль четко отграничена от неизмененной кости. При поражении длинных трубчатых костей характер деструкции в основном такой же, кость булавовидно расширена; важное диагностическое значение имеет ангиография, позволяющая четко выявить выполненные контрастным веществом полости.
Лечение в основном лучевое, поскольку эти опухоли оказываются весьма чувствительными к облучению. Значительно реже используют хирургическое лечение — кюретаж или резекцию кости.
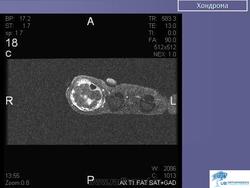
Хондрома. Встречается одинаково часто у лиц обоего пола, как правило, в возрасте 7-20 лет. Наиболее часто локализуется в костях кистей и стоп, но встречается также в костях таза, ребрах и длинных трубчатых костях. Хондромы составляют 10-15% от всех доброкачественных опухолей костей. Малигнизация хондром отмечается в 5% случаев. Хондромы могут быть одиночными и множественными. Если опухоль располагается внутри кости, ее называют энхондромой, на поверхности кости — экхондромой. В детском возрасте заболевание обычно протекает латентно. Клиническая картина бывает различной при энхондромах и экхондромах. Энхондромы характеризуются вначале при небольших размерах, бессимптомным течением, а затем в связи с ростом опухоли и давлением на корковый слой возникают боли. С течением времени боли усиливаются, появляется припухлость. При пальпации определяется плотная болезненная неподвижная по отношению к кости опухоль. Довольно частым осложнением бывает патологический перелом. При экхондроме ведущим начальным симптомом является наличие пальпируемой плотной опухоли, а также деформация пораженной части скелета. По достижении опухолью больших размеров наблюдаются симптомы нарушения функции близлежащих органов и тканей, особенно выраженные при опухолях костей таза. Диагностика хондром основывается на клинической картине и данных рентгенологического исследования. При экхондромах на рентгенограммах определяется участок уплотнения на фоне мягких тканей. Как правило, в этом участке видны очаги обызвествления, дающие крапчатый рисунок. В зависимости от степени обызвествления конфигурация опухоли на рентгенограммах выявляется более или менее четко. Основной рентгенологический симптом при энхондромах — изменения костной структуры. Степень их бывает различной в зависимости от выраженности процессов деструкции и обызвествления. Обычно в центре вздутого участка кости определяется одиночный очаг равномерного просветления, имеющий округлую или овальную форму и четкие контуры, резко отграниченный от неизмененной кости. На фоне просветления обнаруживаются крапчатые или хлопьевидные пятнистые тени, соответствующие очагам обызвествления хряща. В случаях, когда процессы деструкции слабо выражены, просветление может отсутствовать, кость представляется пятнисто разреженной, а в центральной части поражения видны конгломераты обызвествлений. Лечение хирургическое: при опухолях мелких костей и ребер — удаление пораженной кости, при хондромах костей таза — удаление опухоли с резекцией кости, при хондромах длинных трубчатых костей — резекция пораженного участка кости с одномоментным замещением дефекта трансплантатом. Важно тщательно соблюдать принцип абластики в ходе операции, поскольку клетки хондромы обладают большой способностью имплатироваться.



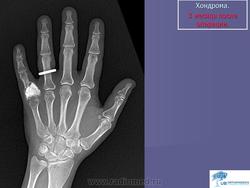
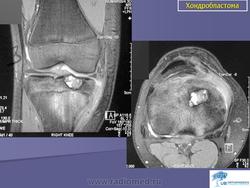
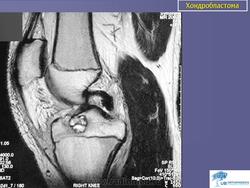
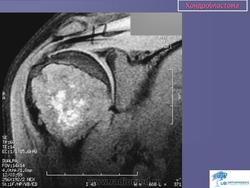
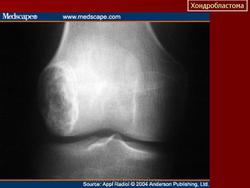
Хондробластома. Встречается в 1,0-1,8% первичных опухолей костей, преимущественно у лиц мужского пола в возрасте от 10 до 25 лет. Чаще всего хондробластомы возникают в эпифизарных отделах длинных трубчатых костей, реже — в лопатке, ребрах, надколеннике, костях кисти и стоп. Клинически характеризуются несильными болями в суставе, наличием болезненной припухлости и иногда ограничением движений в суставе. Рентгенологически в пораженной кости выявляется очаг просветления округлой или овальной формы; рисунок очага неоднородный, крапчатый. Опухоль ограничена зоной склероза. Частым признаком является периостальная реакция. Лечение хирургическое: широкая резекция кости с замещением дефекта трансплантатом.




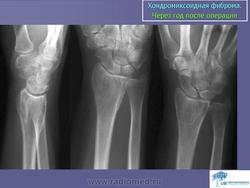
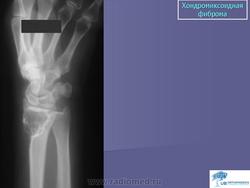
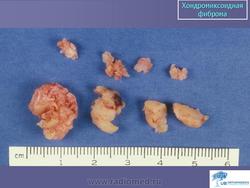
Хондромиксоидная фиброма. Встречается весьма редко, преимущественно в детском и юношеском возрасте, с одинаковой частотой улиц обоего пола. Излюбленная локализация опухоли — длинные трубчатые кости нижних конечностей в метафизарной области. Вместе с тем хондромиксоидная фиброма может встретиться в любом отделе скелета. Клиническое течение заболевания может быть бессимптомным, и опухоль выявляется случайно при рентгенографии. В других случаях больных беспокоят незначительные боли в области поражения, где иногда определяется опухоль. На рентгенограммах в кости выявляется округлый или овальный очаг просветления с однородным или неоднородным рисунком, окруженный ободком склерозированной ткани. Периостальная реакция обычно отсутствует. Лечение хирургическое.



Источник
