Кому показана операция на коленном суставе

Колено – один из крупных суставов тела человека, на него приходится большая нагрузка, поэтому он больше других подвержен дегенерации. При этом колено имеет хорошую защиту из крепких мышц и связок. Несмотря на это, повреждения данного сустава – одни из самых частых. На первых этапах поражения колена обычно лечение предполагает консервативные методики, но при смещении частей или разрушении потребуется операция на коленном суставе. Она помогает купировать боль, восстановить объем движений и вернуться к полноценной жизни.
 Операции на колене
Операции на колене
Заболевания колена, которые могут привести к хирургическому лечению
Точные показания зависят от особенностей патологии. Есть болезни, при которых консервативное лечение допускается и помогает добиться отличных результатов с дополнительными физиотерапевтическими процедурами. Некоторые нарушения в колене требуют проведения хирургического вмешательства как можно быстрее. Промедление провоцирует осложнения и ухудшает результаты, увеличивая реабилитацию.
Колено из-за своего расположения и сложного анатомического строения подвергается травмам чаще других сочленений. Обычно повреждаются мениск, передняя крестообразная связка и надколенник. Травма зачастую дополняется кровоизлиянием в полость сустава. Если оно обширное, требуется срочная операция.
Операция назначается всем людям, колено которых по разным причинам потеряло свою активность. Эти пациенты не могут полноценно передвигаться, жалуются на сильные боли, а медикаменты постепенно перестают действовать. Также показаниями к оперативному вмешательству являются:
- остеоартроз третьей степени и тяжелее;
- нестерпимая боль не только во время движений, но и в покое;
- злокачественная опухоль;
- разрывы связок;
- выпот в коленном сочленении.
 Разрыв связок
Разрыв связок
Какой подготовки требуют операции на колене
Операции требуют реализации специальной подготовки. Врач обязательно готовит место операции, также подготавливаются все препараты для наркоза, проводится контрольный осмотр пациента.
Для хирургии применяются разные виды анестезии:
- внутренняя;
- эндотрахеальная;
- проводниковая;
- спинальная.
 Спинальная анестезия
Спинальная анестезия
Редко реализуется местная анестезия новокаином или лидокаином. Окончательный выбор способа и препарата соотносится с объемом вмешательства и его типом. Для минимального достаточно спинального или проводникового обезболивания, а протезирование требует общего наркоза с миорелаксантами, чтобы обеспечить самый удобный доступ к области поражения.
Специалист уделяет большое внимание подбору наркоза, чтобы негативные последствия для пациента были наименьшими. Силы организму понадобятся для полноценного восстановления. Некоторые пациенты даже при небольшой несложной операции просят сильной анестезии, общего наркоза. Врач учитывает только данные медицинского обследования и диагноз, когда принимает окончательное решение.
До операции проводится обследование для выявления противопоказаний. К ним относятся:
- нарушение функций органов дыхания;
- тяжелые нарушения кровообращения и тромбоз;
- инфекции сустава – запрещается проводить протезирование;
- хронические инфекции в любой части организма;
- проблемы со свертываемостью крови;
- сахарный диабет;
- сильное ожирение;
- онкологии;
- запущенные заболевания сердечно-сосудистой системы;
- атрофия мышечных волокон в колене;
- остеопороз;
- нестабильность сустава.
Каждая разновидность обезболивания имеет и свои дополнительные противопоказания. Местная противопоказана при:
- гнойных инфекционных поражениях на кожном покрове в зоне инъекции;
- деформации позвоночника, когда не получится провести укол правильно;
- низком артериальном давлении;
- гиперчувствительности к местным анестетикам;
- аритмии;
- блокаде сердца.
Общий наркоз противопоказан при:
- серьезных проблемах функций внутренних органов, обострении хронических патологий почек или печени;
- аритмии, сердечных пороках;
- бронхиальной астме.
В любой ситуации только врач в индивидуальном порядке принимает любые решения, касающиеся операции. Только хирург вместе с анестезиологом могут правильно оценить риски и минимизировать вероятность негативных последствий.
Какие бывают операции на колене
Показания, объем и цели операции устанавливаются во время проведения консервативной терапии. В случае травмирования связок, при суставных переломах, остром артрите с нагноениями требуются неотложные операции.
Плановые хирургические вмешательства предполагают устранение последствий полученной травмы колена или патологии сустава, восстановление его работы и возвращение опорной функции ноги.
Существует большое количество методов артропластики: остеосинтез, резекция, артродез, восстановление связок, удаление мениска и т. д. Это обширная группа, которая отличается по своим показаниям, объему манипуляций, целям и задачам, планируемым к решению посредством лечения.
Итак, на коленном сочленении могут проводиться такие виды операций:
- Артроскопия – малоинвазивное вмешательство, которое реализуется в качестве лечения нарушений в суставе, а также как диагностический метод. Для артроскопического доступа доктор делает 2 маленьких разреза: для инструментов и эндоскопа. Данный способ малотравматичный, а реабилитация не занимает много времени. Разновидностью артроскопии является дебридмент, когда полость только очищается от суставных мышей, по-другому отломков. Дебридмент – один из самых щадящих методов, реализуется только на начальных стадиях поражения.
- Пункция. Нужна для диагностики и лечения патологий сустава. Она помогает удалить экссудат из суставной полости, провести гистологические анализы синовиальной жидкости. Доктор применяет шприц со специальной длинной иголкой, прокалывает им колено и откачивает содержимое, затем проводит дренирование, промывает полость, вводит раствор антисептика и другие лекарства по мере необходимости.
- Пластика связок. Реализуется при их разрыве. Может проводиться в традиционной технике или посредством артроскопии, что предпочтительнее.
 Пластика связок
Пластика связок
- Удаление кистообразного образования. Доктор делает разрез и очищает кистозную полость. Обычно этот метод требуется при кисте Бейкера сзади колена.
- Пластика коленного сочленения. Затрагивает разрушенные хрящевые ткани, когда доктор вручную восстанавливает эти участки. С этой целью применяются искусственные материалы, похожие по плотности и эластичности на хрящи человека.
- Репозиция отломков кости. Требуется в случае перелома с множественными осколками, когда нужно восстановление целостности сустава и кости. Хирург собирает все осколки и с помощью спиц и шурупов фиксирует их. После срастания спустя несколько месяцев конструкция убирается посредством повторной операции.
- Резекция. Предполагает реализацию полного удаления сустава колена или поврежденной части. Резекция проводится очень редко, потому что после операции пациент становится инвалидом. Показание к удалению – обширные инфекционные нагноения, перелом с дроблением сустава и кости, когда невозможно сделать репозицию.
- Артродез. Это крайняя мера, помогающая избавиться от нестерпимых постоянных болей, так как сустав полностью лишается подвижности.
- Операция артротомии – вскрытие и дренирование суставной полости. Артротомия предполагает формирование обширного доступа к суставу – делаются парапателлярные разрезы по Олье или Лангенбеку. На фоне современных малоинвазивных методик данный способ проводится крайне редко.
- Эндопротезирование – замена коленного сочленения протезом. Их делают из специальных материалов, которые могут выполнять работу суставов на протяжении нескольких лет. Точные сроки зависят от модели и качества протеза – как правило, до 20 лет.
- Операция на аппарате Илизарова – растяжение кости, когда она сначала рассекается, затем фиксируется. Обычно такие манипуляции проводят при кривизне ног, при диагнозе рахит.
Ограничения после хирургических вмешательств
После проведения операции требуется ограничение нагрузки на травмированную ногу. Назначается постельный режим, затем передвижение только с помощью костылей, тростей и других специальных приспособлений.
Чтобы предупредить гемартроз, потребуется тугое бинтование эластичными бинтами. Этот метод пережимает сосуды и улучшает гемостатику после манипуляций хирурга.
Осложнения операций на колене
Любая операция – это определенный риск, так как высока вероятность послеоперационных негативных последствий. К самым частым относятся:
- инфицирование;
- проблемы с сердцем и сосудами после анестезии;
- отекание и гематомы;
- свищ на коленном суставе, возникший после операции (основные причины свища или фистулы – инфицирование или отторжение импланта);
- артрит;
- растяжение связок;
- отторжение импланта;
- смещение импланта, после чего он не может правильно воспринимать нагрузки.
 Инфицирование сустава
Инфицирование сустава
Реабилитация после операций на коленном суставе
Чем сложнее запланирована операция, тем дольше потребуется реабилитация после нее. В соответствии с типом вмешательства пациента выписывают спустя 3 дня или несколько недель.
После выписки следует обратиться в центр реабилитации, направление туда может дать сам врач. Успех восстановления в домашних условиях зависит от дисциплины и выполнения советов и назначений доктора. Ранние осложнения связаны с ошибками хирурга, а вот поздние – с нарушением правил реабилитации.
Усиление боли, отека, покраснение и повышение местной температуры, присутствие проявлений нагноения шва – причины срочного посещения врача. Такое состояние может быть вызвано занесенной инфекцией во время операции, гематогенно из хронических инфекционных очагов в организме. Вслед за инфекционными развиваются тромбоэмболические последствия. Также к отдаленным осложнениям следует относить:
- вывих протеза;
- нестабильность в надколеннике;
- расшатывание, не связанное с инфекцией;
- отторжение протеза;
- устойчивую контрактуру – развивается при отсутствии процесса разработки сустава.
На вопрос о том, сколько же стоит хирургическое лечение, не получится ответить однозначно. Конкретная цена зависит от вида операции, от ее объема. Разброс цен очень большой: от 10 до 200 тыс. руб.
 Назначение реабилитации
Назначение реабилитации
На колене могут проводиться разные операции: от малоинвазивных и малотравматичных до открытых полостных. Проведение хирургического вмешательства на колене никогда не решит проблему развивающейся патологии однозначно, а только замедлит ее прогрессирование. Даже самый дорогостоящий эндопротез рано или поздно изнашивается, тогда требуется повторное протезирование, восстановление после которого происходит сложнее. Для успешного результата любой операции понадобится учитывать вероятность всех осложнений. Лучше сначала максимально воспользоваться консервативными способами, а только потом проводить хирургические.
Источник

Колено – двухкостный мыщелковый сустав, считающийся в организме человека самым сложным по строению. Он регулярно испытывает повышенные нагрузки, поэтому у большинства людей к 40-50 годам уже частично изнашивается – хрящи высыхают, уменьшаются в размерах. Без лечения начинают развиваться различные болезни, воспалительные процессы, деформации, повышается риск травмирования. В некоторых ситуация помочь больному может только операция – артроскопия коленного сустава, ведь зачастую консервативные меры оказываются неэффективными.
Что такое артроскопия коленного сустава?

Артроскопия колена – это разновидность эндоскопической операции на коленном суставе, которая проводится с диагностической или лечебной целью. Она предполагает введение артроскопа (устройство в форме трубки с подсветкой) в суставную полость через небольшой прокол. Информацию о состоянии менисков, связок и других структур коленного сустава специалист получает по видео на мониторе: для этого внутрь колена вводится одна или несколько камер. Изображение на экране увеличено в 40-60 раз, благодаря чему хирург может детально рассмотреть даже мельчайшие патологические изменения.
Кроме специальной оптики, в ходе артроскопии применяются тонкие манипуляционные инструменты:
- кусачки;
- зонды;
- шейверы;
- крючки;
- канюли;
- иглы для биопсии.
Артроскопия коленного сустава является малоинвазивной операцией, и все-таки она относится к хирургическим вмешательствам, может иметь осложнения и требует реабилитации. Тем не менее, артроскопия переносится пациентом легче, чем открытая операция, зато сложна для специалиста: все действия должны быть точными, скоординированными, иначе сустав может быть поврежден.
Преимущества процедуры
Артроскопическая операция на коленном суставе позволяет выполнять самые тонкие манипуляции на менисках, связках, суставной капсуле, хрящах, при этом повреждения окружающих тканей будут минимальными. Риск травмирования самого сочленения костей при артроскопии практически отсутствует.
Прочие достоинства операции:
- малое количество разрезов, следовательно, короткий восстановительный период;
- отсутствие необходимости долго лежать в больнице;
- возможность ходить уже через несколько дней, а на костылях – буквально через сутки;
- практически полное отсутствие шрамов и рубцов, скорое заживление ран;
- решение широкого спектра проблем – от лечения артроза до восстановления поврежденного мениска.
По отзывам, артроскопия «популярна» в среде профессиональных спортсменов, которые часто травмируют коленные суставы, при этом не имеют времени на длительный реабилитационный период.
Виды операций
В зависимости от цели и типа операции в ее ходе можно:
- изучить состояние полости коленного сустава, менисков и связок;
- выявить все существующие патологические изменения;
- оценить функцию основных структур;
- провести необходимые лечебные манипуляции – сделать пластику, удалить ткани и т.д.
Чаще всего операция артроскопия проводится при травме коленного сустава, особенно, при повреждении менисков. Если требуется резекция менисков, вмешательство называется менискэктомией. Операция направлена на восстановление целостности поврежденных элементов, которые сшивают специальными рассасывающимися нитями. При застарелой травме осуществляют удаление части хрящей – экстирпацию.
Прочие виды артроскопии коленного сустава:
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
«Эффективное и доступное средство для восстановления здоровья и подвижности суставов поможет за 30 дней. Это натуральное средство делает то, на что раньше была способна только операция.»
- Полная замена менисков – установка донорских трансплантатов. Также может осуществляться вживление хрящей из коллагеновых волокон.
- Артропластика для восстановления стабильности колена. Назначается при разрыве или сильном растяжении связок. Может включать пересадку трансплантата из подколенного сухожилия (абразивная артропластика).
- Артроскопическая санация. Предполагает удаление гноя, остатков крови, пораженных инфекцией зон, очагов некроза из сустава.
- Диагностическая артроскопия. Используется как самая надежная мера при диагностике сложных, сочетанных заболеваний и травм колена. Чаще всего выполняется диагностическо-лечебная операция, предполагающая последующее хирургическое лечение обнаруженных заболеваний.
Показания к проведению
Изначально артроскопия области колена применялась только как исследовательская процедура. Сейчас она назначается для выполнения широкого спектра реконструктивных манипуляций малоинвазивным способом. Очень часто артроскопия назначается больным с ревматоидным артритом – тяжелой деформирующей патологией, вызывающей сильные боли и тугоподвижность колена. Вмешательство поможет восстановить функцию колена, причем чем раньше оно будет проведено, тем больше шансов у человека на полноценную жизнь в будущем.
Среди патологий травматического характера, которые чаще всего становятся показаниями для артроскопической операции на разных участках коленного сустава, значатся:
- «суставная мышь» — наличие хрящевого обломка в синовиальной жидкости;
- растяжение, разрыв, отрыв крестообразной связки;
- повреждения иных связок;
- разрыв мениска;
- скопление жидкости в полости сустава;
- разрыв кисты Бейкера;
- смещение или механическое повреждение надколенника;
- внутрисуставные переломы и трещины.

Не менее часто артроскопия производится на запущенной стадии гонартроза, при воспалении синовиальной оболочки – синовите, при остром гнойном бурсите (воспалительном процессе в бурсе). Также показаниями могут служить некроз мыщелков, крупные кисты, рассекающий остеохондрит. Менее часто встречающиеся заболевания тоже могут стать основанием для операции — синдром медиопателлярных складок, контрактуры сустава, гиперплазия жирового тела, болезнь Кенига.
Противопоказания к процедуре
В некоторых случаях оперативное лечение не может быть проведено из-за высокого риска осложнений. Так, артроскопия коленного сустава воспрещена при ряде острых состояний в области колена: в большинстве ситуаций поможет только открытое вмешательство с удалением пораженных тканей.
Речь идет о таких заболеваниях:
- тяжелый гнойный процесс, в том числе – угрожающий системным распространением;
- обильное кровоизлияние, обширный гемартроз;
- остеомиелит – гнойное воспаление кости;
- туберкулез костной ткани;
- полный разрыв всех связок;
- сложные сочетанные травмы.
Нельзя производить артроскопию при общем нестабильном состоянии больного, после сердечного приступа. Запрещены манипуляции при неполном восстановлении от инсульта, инфаркта, в шоковом и ослабленном состоянии. Сложности с улучшением функции сустава артроскопическим методом будут при анкилозе – разросшуюся фиброзную ткань лучше удалять через открытый доступ. При высоком риске последствий от наркоза меняют тип анестезии на эпидуральный или локальный, либо вовсе отказываются от вмешательства.
Временными противопоказаниями до исчезновения или коррекции также служат:
- ОРВИ, грипп, иные инфекции;
- период менструации;
- нарушения свертываемости крови;
- обострение хронических патологий.
Подготовка к операции
 Перед выполнением артроскопии коленного сустава с целью лечения или диагностики нужна определенная подготовка. Она предусматривает полное обследование сустава и консультацию специалиста хирургического отделения – ортопеда, травматолога.
Перед выполнением артроскопии коленного сустава с целью лечения или диагностики нужна определенная подготовка. Она предусматривает полное обследование сустава и консультацию специалиста хирургического отделения – ортопеда, травматолога.
Непосредственно перед помещением в отделение пациент должен сделать ряд анализов и пройти обследования:
- ОАК, БАК;
- общий анализ мочи;
- флюорографию;
- кардиограмму;
- анализ на РВ;
- определение группы крови, резус-фактора.
Обязательно производится консультация с анестезиологом, в ходе которой врач изучит показатели здоровья и подберет самый подходящий вид наркоза. Накануне перед артроскопией нужно отказаться от тяжелой пищи и курения, за 12 часов до вмешательства – перестать кушать, за 4 часа – прекратить пить. Обязательно бреется нога в области колена, чтобы антисептическая обработка была более надежной. Перед артроскопией коленного сустава делают клизму и дают успокоительное, если в этом есть потребность. В ряде случаев делают премедикацию – вводят комплекс седативных, антигистаминных, анальгезирующих средств.
Как выполняется артроскопия коленного сустава?
Операция проводится после введения анестезии. Нужно помнить, что это вмешательство чрезвычайно редко осуществляется под местным обезболиванием, поскольку его действие слабое и кратковременное.
Обычно специалисты применяют такие формы анестезии:
- Проводниковая. Блокирует чувствительность нервных окончаний. Длится до 40 минут.
- Эпидуральная. Предполагает введение препарата в спинномозговой канал, при этом «отключаются» только конечности, а человек находится в сознании. Длительность действия одной инъекции – до 1 часа.
- Общая. После погружения больного в медицинский сон производятся все необходимые манипуляции. Обычно общий наркоз используют при сложных операциях, которые будут продолжаться до 1,5-2 часов.
Крайне нежелательно, чтобы артроскопия шла более 2 часов. В таком случае мениски, мыщелки, нервные стволы слишком долго остаются обескровленными и могут повреждаться.
Ход вмешательства выглядит таким образом:
- вводится анестезия согласно выбранному протоколу;
- на ногу накладывается эластичный бинт, жгут с целью обескровливания;
- делается 2-3 разреза размером до 3-6 мм, затем через них осуществляются проколы троакаром;
- вводятся инструменты и средства видео, фотообзора;
- в полость сустава закачивается стерильная жидкость для промывания от крови, продуктов воспаления с целью оптимизации обзора;
- сустав обследуется, выявляются все отклонения от нормы;
- производятся лечебные манипуляции (пластика связок, иссечение мениска, санация, ушивание, удаление инородных тел и т.д.);
- проколы зашиваются (с оставлением дренажа).
Результаты артроскопии – что дает операция?
Артроскопия коленного сустава помогает специалисту рассмотреть все структуры данной анатомической зоны – суставные поверхности костей, хрящи, надколенник, связки и сухожилия, синовиальные сумки. Нормальный суставной хрящ имеет толщину 3-4 мм, на вид гладкий, эластичный, белый. Если состояние хряща изменено, чаще диагностируется самое распространенное заболевание колена – артроз. Обычно в ходе операции не только уточняется степень артроза, но и производятся лечебные мероприятия.
Во время проведения артроскопии можно решить различные проблемы с менисками, заболевания которых становятся осложнениями травм, занятий спортом. Плотные, упругие хрящевые образования внутри колена прикреплены к суставной капсуле, и при резком ударе могут отрываться или разрываться. Если раньше существовало мнение, что при разрыве хрящ надо полностью удалять через открытый разрез, то сейчас и медиальный, и латеральный мениски сохраняют в как можно большем объеме, а все действия производят путем артроскопии. Это помогает снизить риск развития артроза, быстро вернуться к повседневной жизни.
Кроме прочего, вмешательство дает возможность произвести:
Давно забытое средство от боли в суставах!
«Cамый эффективный способ лечения суставов и проблем с позвоночником» Читать далее >>>
- реконструкцию связочного аппарата;
- удалить свободные фрагменты (обломки) костей, хрящей;
- откачать гной, кровь и промыть суставную полость;
- удалить некротизированные ткани;
- закрепить надколенник при его вывихе;
- иссечь рубцы, спайки, соединительнотканные тяжи.
Осложнения после операции
Осложнения артроскопии встречаются редко, обычно она успешно переносится пациентом и не вызывает последствий. Есть ряд неприятных симптомов, которые считаются нормальными после любого хирургического вмешательства, и избежать их практически невозможно. К таковым относятся боль, отек мягких тканей в первые 1-3 суток после проведения процедуры. В течение 2-4 недель также наблюдается ограничение подвижности сустава, что тоже является нормой.
Аномальные осложнения встречаются редко и обычно связаны с нарушением правил обработки ран или неправильным поведением самого больного. Игнорирование обязательных процедур, перевязок, ранние избыточные нагрузки на ногу сильно увеличивают опасность неприятных последствий.
Среди них можно назвать:
- воспаление мягких тканей;
- проникновение инфекции в суставную полость;
- гемартроз (кровоизлияние);
- тромбоз окружающих сосудов.
Изредка в ходе артроскопии случайно повреждаются связки, нервные стволы, сосуды, что может вызвать необходимость в выполнении нового вмешательства (сразу или спустя 4-6 недель после заживления тканей). Нужно срочно обратиться к доктору, если наблюдаются сильное покраснение тканей, резкий отек и болезненность при касании, гипертермия ноги или повышение температуры тела. Устранять такие последствия надо без промедления, иначе есть риск инфекционного поражения тканей!
Реабилитация пациента
Восстановительный период может длиться от 2 до 12 месяцев в зависимости от сложности манипуляций, возраста больного, соблюдения рекомендаций врача, правильности назначенных мер реабилитации.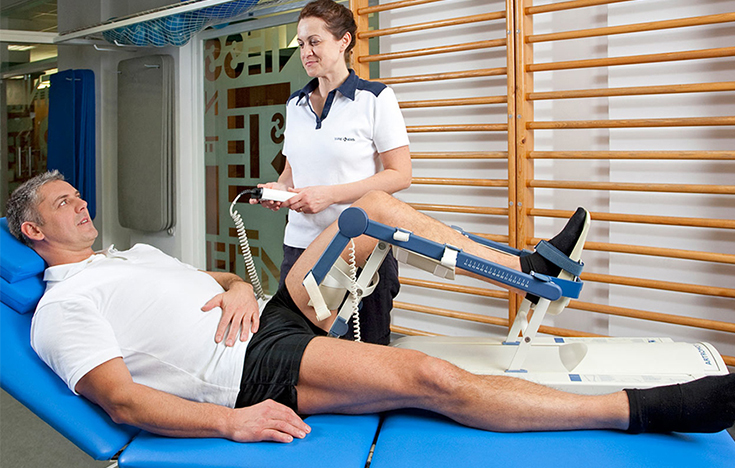
Обычно в стационаре человек находится 3-5 суток, во время которых ему:
- обездвиживают нижнюю конечность, ставят ее на возвышение, чтобы снизить отек;
- регулярно меняют повязки, обрабатывают кожу антисептиками;
- дают антибиотики, анальгетики;
- накладывают холодные компрессы на 40 минут;
- делают эластическое бинтование ноги, либо выдают компрессионное белье;
- применяют шину или жесткий ортез (после сложного вмешательства);
- к концу 2 дня убирают дренаж.
В течение недели нужно ходить с опорой на костыли, ортопедическую трость. Если же проводилась артроскопическая пластика, нога и вовсе должна быть обездвижена на 2 недели до заживления тканей. Согласно рекомендациям врача, с 4 по 15 день начинают делать лечебную гимнастику, которая направлена на восстановление подвижности мышц, сухожилий.
Вначале ЛФК выполняется только в положении лежа, затем – стоя, а в позднем восстановительном периоде к ней добавляются занятия на тренажерах, плавание, пешие прогулки. Полная нагрузка на ногу разрешается только спустя 1-2 месяца. Также при реабилитации посещают сеансы физиотерапии (по показаниям), массажа. Обязательно следят за правильным питанием, обогащая его мясом, желатином, яйцами, молочной пищей. Эти меры помогут быстро восстановиться после проведенной артроскопии.
Источник
