Коленный сустав рентген или мрт
Воспалительные изменения и нарушения в структуре коленного сустава при травмах, встречаются наиболее часто при заболеваниях опорно-двигательного аппарата. Применение актуальных методов обследования помогают распознать проблемы в костях, связках и способствуют своевременному выявлению характера нарушений в работе колена.
Какой же способ обследования лучше выбрать? Для ответа на этот вопрос следует рассмотреть все плюсы и минусы известных методов диагностики.
Ультразвуковая диагностика
Ультразвуковое исследование является высокоэффективным методом диагностики. Это способ обследования организма при помощи ультразвуковых волн.
Метод диагностики обладает преимуществами:
- Возможностью проведения исследования без нарушения кожных покровов.
- Отсутствием патологического влияния на организм.
- Легкостью в исполнении и интерпретации полученных данных.
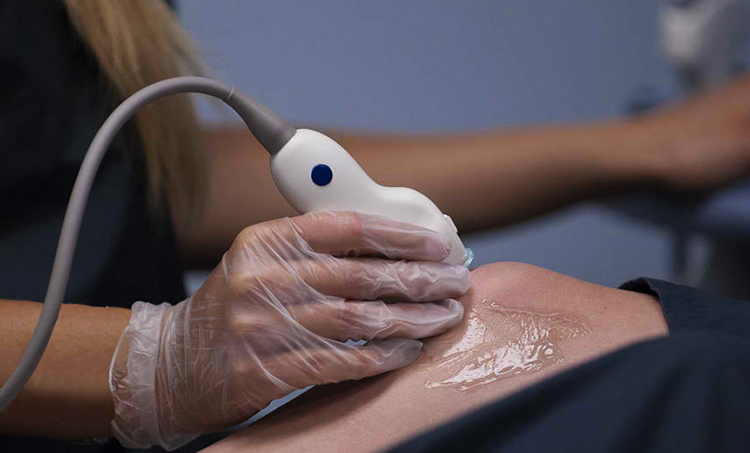
Ультразвуковое исследование коленных суставов проводится в горизонтальном положении, на животе со слегка согнутыми ногами. Для более точной диагностики рекомендуется смена положений тела во время проведения УЗИ. Например, поворот набок и осмотр со стороны поражённого сустава, либо оценка сустава в положении на спине со слегка согнутыми в коленях ногами (40-60 градусов).
УЗИ проводится до лечения, затем, при необходимости, через 5-7 дней от начала и после завершения терапии, для контроля динамики заболевания и анализа результативности терапии.
Во время ультразвукового исследования возможно выяснение:
- Присутствия, а также объёма секрета в полости сустава,
- Истончения хряща,
- Невредимости связок (коллатеральных, внутрисуставных),
- Размещения и строения менисков,
- Состояния околосуставных тканей (наличие или отсутствие дефектов).
УЗИ позволяет выявить распространенность, качество и количество нарушений в суставном хряще, кости и околосуставных тканях. Это способствует адекватному определению объёма терапии и последующей оценки динамики процесса после курса терапии.
Магнитно-резонансная томография
Магнитно-резонансная томография коленного сустава — актуальный способ диагностики, возможности которого практически не ограничены. Это способ сканирования тела при помощи магнитных полей и радиоволн, позволяющих получить точную информацию о течении и распространении патологических процессов.

Особенности МРТ:
- Возможность получения детализированных снимков (с точностью до мм), срезов изучаемых объектов в различных плоскостях.
- Точный анализ состояния коленного сустава и околосуставных тканей.
- определение выраженности и распространенности заболевания, а также степени травматического поражения колена.
- Достоверность получаемых результатов, точность исследования достигает 95%.
МРТ проводится желательно натощак, перед исследованием следует снять все металлические предметы и переодеться в специальную одежду без синтетических материалов. Затем пациент ложится на стол томографа. Стол перемещается внутрь томографа, после чего проводится процедура. Врач поддерживает постоянный контакт с пациентом. При возникновении вопросов или ухудшении состояния, можно в любой момент сообщить персоналу о возникшей проблеме при помощи сигнальной кнопки. Длительность процедуры от 20-60 минут, и зависит от количества исследуемых объектов.
МРТ высокоэффективно при оценке нарушений в структуре коленного сустава и травматического поражения хрящевого комплекса.
Рентгенография
Рентген коленного сустава — это метод диагностики, при котором используются рентгеновские лучи для получения фиксированного изображения объекта на плёнке (рентгенограмме).
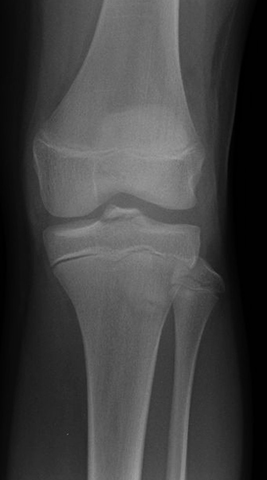
Преимущества рентгенографии:
- Доступность и легкость в применение диагностики,
- Высокое качество и детализация снимков,
- Невысокая цена за процедуру,
- Отсутствие специфической подготовки перед манипуляцией.
Для получения объективных данных об изменениях в коленном суставе важно проводить процедуру как минимум в нескольких проекциях (боковой, прямой). Соответственно, получение снимков в этой проекции зависит от положения пациента. Лёжа на спине — прямая, лёжа на боку с выпрямленной ногой — боковая.
Для получения более детальных снимков используются различные положения тела (лёжа на спине с согнутой в колене конечностью под углом 30-45 градусов, либо стоя, не нагружая повреждённую конечность).
Какую процедуру лучше выбрать
Для того чтобы выбрать оптимальный способ обнаружения и детального изучения патологий, необходимо обратиться в лечебное учреждение. Врач соберёт все необходимые сведения и затем направит на обследование.
При наличии секрета в полости коленного сустава эффективность УЗИ и МРТ в качестве метода диагностики равна 100%. Однако при изменениях, затрагивающих суставной хрящ, мениски, увеличении синовиальной оболочки, результативность УЗИ значительно уступает магнитно- резонансной томографии.
Ультразвуковое исследование достаточно эффективно для обнаружения локальных изменений в менисках, но малоэффективно при патологических изменениях связок. Поэтому для установления диагноза при сочетаемых заболеваниях колена предпочтительно использовать МРТ. Этот метод способствует определению характера изменений костей колена, степени повреждения хряща, а также предоставляет возможность рассмотреть состояние костного мозга, что является важным фактором для определения терапии. МРТ дает возможность получить точные данные о состоянии всех структур сустава, что невыполнимо при ультразвуковом или рентгенологическом исследовании. Минусом является высокая стоимость метода.
Рентгенография, несмотря на применение таких информативных методов, как УЗИ и МРТ, остаётся достаточно актуальным способом обследования, особенно при состояниях, требующих неотложного оказания медицинской помощи. Неинвазивность, доступность для любого слоя населения, несомненно являются важными критериями при выборе этого способа обследования. Кроме того, рентгенография позволяет точно оценить состояние костной структуры, сочленяющей суставы.
Своевременная диагностика изменений в коленном суставе и околосуставных тканях способствует назначению оптимальной терапии, улучшает прогноз и приводит скорейшему выздоровлению.
Источник
Рентген или МРТ коленного сустава – что лучше подходит для диагностики недугов? Раньше для распознавания повреждений коленного сустава делали рентген, ультразвуковое исследование, физический осмотр или пункцию суставной полости, но с появлением МРТ подход к выявлению заболеваний изменился. Сейчас артролог или ортопед, проведя физический осмотр пациента, направляет его на МРТ. Насколько это правильно, и чем МРТ лучше рентгена коленного сустава?
Зачем назначают МРТ или рентген коленного сустава
Человек обращается к врачу при травме, боли в колене или ограничении подвижности. Это может быть вызвано воспалительными, аутоиммунными, деформирующими, разрушающими процессами. Травматолог или артролог опрашивает, осматривает пациента и направляет на дополнительные процедуры – рентген, УЗИ или МРТ коленного сустава.
Коленный сустав – сложное структурное образование, в состав которого входят кости, связочные структуры, хрящевые элементы, сосуды, нервы, жировая ткань. Повреждения и нарушения в каждом из этих элементов могут привести к развитию болезней коленного сустава. К ним относятся
- переломы или вывихи костей;
- разрывы связок или менисков;
- воспаления сухожилий, хрящей, синовиальной оболочки (артрит, бурсит, тендинит);
- аутоиммунные патологии (ревматизм, системная красная волчанка);
- аномалии, вызванные разрушающими, дистрофическими изменениями (менископатии, хондропатии, периартериит);
- деформирующие коленный сустав патологические процессы (артрозы, дисплазии);
- доброкачественные или злокачественные новообразования (киста Беккера, гемангиома);
- воспаления жировых тел Гоффа (липоартрит);
- патологии нервов и сосудов, пролегающих в этой области (артриты, флебиты).
Рентген или МРТ: что можно увидеть в области коленного сустава
Рентген или рентгенография, в отличие от МРТ, применяет ионизирующее излучение для получения снимка (рентгенограмма), на котором хорошо видны кости, составляющие коленный сустав. Хрящевые мелкие образования (мениски, узелки, мягкие ткани) рентгенография четко не вырисовывает.
Магнитно-резонансная томография позволяет рассмотреть любые дегенеративные изменения, мелкие включения, разрывы связок, менисков, сосудистые нарушения. Однако она недостаточно хорошо визуализирует костные ткани — это связано с использованием магнитного поля для получения снимка.
Существуют определенные противопоказания для проведения рентгена или МРТ коленного сустава. Рентгеновское излучение, воздействуя на клетки организма, может вызвать мутации за счет облучения, поэтому его частое использование нежелательно. Рентгеноскопия также противопоказана беременным.
МРТ не делают
- беременным, пока нет данных о влиянии на плод (в первой половине беременности стараются не применять этот метод);
- при клаустрофобии — относительное противопоказание;
- при ожирении — аппарат не приспособлен для людей с весом более 120 кг;
- если есть металлические, электронные включения в теле.
Магнитно-резонансная томография противопоказана больным после оперативных вмешательств на колене, если у них есть фиксирующие пластины, стоит аппарат Илизарова, имплант. Причина в используемых при остеосинтезе (сращении, фиксации костей) имплантах, которые делаются из титана или его сплавов; титан, не взаимодействуя с магнитным полем, искажает результаты обследования. В таких случаях вместо МРТ коленного сустава больному назначают рентген или КТ.
Таким образом, мы выяснили, что МРТ коленного сустава информативнее, чем рентген, так как позволяет
- детализировать изменения дефекты мягких тканей, хрящей, сосудисто-нервного пучка подколенной ямки;
- выявить травму мениска, повреждения связок;
- определить воспалительные, дегенеративные изменения.
Рассматриваемый метод имеет свои ограничения; это дорогостоящая процедура, но, в отличие от рентгена коленного сустава, МРТ безопасна.
Источник
До внедрения магнитно-резонансной томографии обследование коленного сустава проводилось рентгенографией, УЗИ. Информативность диагностики не превышала 60% из-за отсутствия возможности выявления мелких повреждений мягких тканей (связок, соединительнотканных волокон, мышечных структур). Онкологическая верификации рака колена начальных стадий была затруднена.
С появлением магнитно-резонансной томографии в медицине было выявлена новая нозология – болезнь Гоффа. Избыточное разрастание жировой ткани (липоцитов) – причина необъяснимой боли, ограничений подвижности при ходьбе, которые не выявлялись рентгеном и ультразвуком.
Особенности МРТ коленного сустава у детей
Ребенок ведет активный образ жизни. Повышенная подвижность повышает вероятность микротравматизации. Надрывы связок, трещины мениска остаются незамеченными в детском возрасте, обуславливая серьезные будущие проблемы. МР-сканирование выявляет ранние проблемы. Назначается после консультации травматолога, ортопеда, терапевта.
Частые травмы колена у детей:
- Растяжение связочно-сухожильных структур;
- Разрывы;
- Повреждение хрящевых пластинок.
Учитывая высокую специфичность и достоверность МРТ коленного сустава (КС), процедура стала широко распространяться в медицине.
Гипервыносливость ребенка приводит к тому, что многие ушибы, вывихи остаются незамеченными. Малыши с синяками длительное время бегают по улице. Только отечность, сильный болевой синдром вызывает дискомфорт. После посещения государственной поликлиники традиционно назначается рентгенография коленного сустава. Обследование исключает перелом, чего достаточно родителям, чтобы считать ребенка здоровым. Если сделать томографию колена могут выявляться:
- Воспалительные изменения;
- Микротрещины;
- Скопление инфильтрата.
Остаточные изменения являются причиной негативных последствий. Своевременное выявление небольших изменений исключает опасные осложнения, болезнь Гоффа. Своевременное выявление предотвращает развитие дегенеративно-дистрофических процессов (гонартроз), органических, воспалительных последствий.
Важное достоинство магнитно-резонансной томографии – создание трехмерной модели исследуемой области. Пространственная модель (3D-проекция) позволяет выявить самые мельчайшие изменения. Режим используется также перед планированием оперативного вмешательства на колене (протезирование, исправление повреждения связок, мениска).
Малому ребенку операция выполняется под наркозом, поэтому требуется предварительная диагностика.
Рекомендуем делать МРТ коленного сустава после травмы, чтобы предотвратить осложнения. Исследование дорогостоящее, но информативность свыше 95%.
Как выглядит МРТ колена в норме
В норме делать МРТ коленного сустава только при подозрении на возможные отдаленные заболевания, возникающие через несколько лет. Связочные процедуры способны к микроповреждениям у людей, занимающихся активным физическим образом жизни. На месте небольших разрывов откладывает кальций при нарушении естественного заживления, что приводит к образованию остеофитов, трещинам суставных поверхностей – развитие гонартроза.
Спортсмены в норме обследуют колено на МРТ для предотвращения осложнений. Своевременное лечение исключает дистрофический остеоартроз.
Какие последствия поздней диагностики травм коленного сустава:
- Воспалительные изменения окружающих тканей (периартрит), хрящей, синовиальной оболочки;
- Вывихи, переломы костей;
- Системная волчанка, аутоиммунный ревматоидный артрит;
- Воспаление синовиальных оболочек (тендинит, синовит);
- Деформация колена, дисплазии, артрозы;
- Опухолевые процессы (гемангиома, киста Бейкера);
- Нервная и сосудистая патология (флеботромбозы, васкулиты).
МРТ и КТ в норме у обычных пациентов медицинских заведений применяются редко. МР-сканирование дорогостоящее. Компьютерная томография – радиационный метод, приводящий к облучению тканей, поэтому назначается по показаниям.
Патология коленного сустава на МР-томограммах
Патологические изменения колена диагностирует КТ, рентген или МРТ согласно целям обследования.
Что показывает рентген колена:
- Дегенеративно-дистрофические процессы (остеоартроз);
- Суставные вывихи, переломы;
- Детские хондропатии.
КТ дополняет рентгенологическую диагностику нозологиями, обнаруженными поперечным сканированием через 1 мм. Сканирование определяет взаимоотношения между отдельными анатомическими образованиями, скопление воспалительных очагов, участки отека.
Выбирать рентген или КТ следует при подозрении на костную патологию. Если требуется верификация мягкотканых изменений, делают МР-томографию. Обследование визуализирует значительные костные дефекты.
Что выявляет МРТ коленного сустава:
- Синовит экссудативный;
- Периартикулярные очаги (вокруг суставной полости);
- Суставные деформации;
- Эрозии суставных поверхностей;
- Изменения формы и размеров костей;
- Протяженность поражений суставных хрящей;
- Разрастание фиброзной ткани;
- Деформация эпифизов, серьезные краевые разрастания;
- Разрушение менисков.
Перечень нозологии можно продолжать. Инновационные технологии развития методов совершенствуются ежегодно.
Магнитно-резонансная томография коленных менисков
Коленные мениски диагностируется МРТ лучше, чем УЗИ. Способ характеризуется достоверностью свыше 95%.
Особенности диагностики разрушений менисков на МРТ:
- Повышение интенсивности сигнала центральной части (слабая дегенерация);
- Широкий участок усиленного сигнала линейной протяженности без проникновения внутрь полости сустава (распространенная дегенерация);
- Проникновение внутрь сустава центральной части содержимого со смещением или отрывом части мениска, разрушением периферического контура (разрыв).
Какие повреждения связок показывает МР-томография:
- Полный или частичный разрыв связочных элементов;
- Разрыв сухожильных волокон;
- Аномальное расположение связок (горизонтальный ход);
- Расширение, утолщение крестообразных, коллатеральных, боковых связок;
- Изолированное расположение волокон.
Воспалительный процесс внутри колена сопровождается инфильтрацией костных, фиброзных, хрящевых, синовиальных оболочек. Необратимое суставное состояние – ревматоидный артрит.
Что выявляет МРТ при воспалении колена:
- Экссудативную жидкость;
- Киста подколенной ямки (Бейкера);
- Гипертрофические разрастания синовиальной поверхности;
- Разрастание соединительной ткани вдоль участков дегенерации коленных поверхностей;
- Дегенерация мениска;
- Истончение хряща;
- Суставной выпот.
Достоинство магнитно-резонансной томографии суставных изменений – выявление мелких изменений (краевые узуры, локальный остеопороз (низкая концентрация кальция костей), небольшие кисты, эпифизарные деформации, тендосиновит).
Пролиферативные изменения при артрозах визуализируются на магнитно-резонансных томограммах – истончение связок, дегенерация менисков, множественные дефекты, дефекты внутрисуставного пространства, субхондральные и внутриэпифизарные кисты.
Современные виды МРТ коленного сустава выявляют не только мягкотканые, но и костные изменения.
Коронарная проекция дополняет перечень информации:
- Выявление фиброза;
- Краевые разрастания внутрисуставных поверхностей;
- Субхондральный остеосклероз эпифизов.
МР-диагностика позволяет провести дифференциальную диагностику между инфильтративными и экспансивными процессами.
Выявление инфильтрации свидетельствует об агрессивном течении процесса. Воспалительные процессы внутри костномозгового канала, вдоль костных балок сопровождается постепенным разрушением кости. Лечить патологию приходится интенсивными длительными курсами антибиотикотерапии.
Экспансивным ростом характеризуются опухоли (доброкачественные). Очаги отделены зоной оссификации от костномозгового канала. Массивная инфильтрации или экспансия костей колена на томограммах требует немедленного лечения.
Нужно отметить сопутствующее контрастное отслеживание сосудистой патологии при МР-сканировании КС. Диагностика важна для полных людей с варикозным расширением вен, так как позволяет обнаружить тромбы (сосудистые сгустки).
Сколько длится МРТ коленного сустава
МРТ коленного сустава длится в среднем 20-25 минут, если процедура без контрастирования. Инъекция в вену солей гадолиния улучшает видимость сосудов. Проводится после нативного сканирования. Требует исключения аллергических реакций на парамагнетик.
Длительность процедуры около 10 минут. Манипуляция предполагает инъекцию малых доз препаратов гадолиния. В течение нескольких минут наблюдают состояние пациента. Отсутствие изменений разрешает контрастирование. Кожные высыпания, нарушения дыхания, усиление частоты сердечных сокращений, другие негативные проявления требует исключения процедуры.
Оценить сколько времени проходит МРТ предварительно можно приблизительно. С отсутствием нестандартных ситуаций длительность томографии с контрастом будет примерно 40-45 минут. В течение всего времени пациенту нужно соблюдать неподвижность. Выполнение манипуляции ребенку предполагает использование наркоза.
Что лучше рентген или МР-сканирование колена – после консультации врача
Нельзя однозначно определить, что лучше рентген или магнитно-резонансная томография колена. Каждое исследование решает нужные диагностические задачи. Консультация врача поможет правильно выбрать вид диагностики – рентгенография, КТ или МРТ.
Ионизирующее излучение рентгеновских методов – серьезное ограничение к повторному использованию методов. Недостаток МР-сканирования – высокая цена.
Рентгенография лучше определяет переломы, смещения костей. Обширно используется травматологами, как доступный эффективный способ диагностики коленного сустава после травм. МР-томография визуализирует небольшие мягкотканые узелки, мениски, мягкие ткани. Сканирование обнаруживает дегенерацию, опухоли, но ядерно-магнитный резонанс не применяется при металлических изделиях в области обследования.
Рентгенография противопоказана беременным женщинам, детям (без показаний).
Магнитно-резонансные томографы имеют ограничение по весу, противопоказаны тучным пациентам.
Несмотря на достоверность, информативность магнитно-резонансной томографии при верификации мягкотканых заболеваний нельзя говорить о том, что обследование лучше рентгенографии.
Рентген при болезни Гоффа
Использование в медицине рентгена не позволяло диагностировать избыточное разрастание жировой ткани под надколенником. Только внедрение МР-томографии позволило выявить болезнь Гоффа.
Квалифицированный рентгенолог, знакомый с нозологией, может определить лишь грыжевое выпячивание ноги под коленом на снимках в боковой проекции.
На фото рентген коленного сустава при болезни гоффа
Для постановки диагноза рентгенологического исследования недостаточно. Для уточнения изменений иногда назначается компьютерная томография.
МР-диагностика болезни Гоффа
Максимально точную информацию о патологии Гоффа предоставляет МРТ КС. Патоморфологическими особенностями заболевания является хронический воспалительный процесс внутри жировой клетчатки. Гиперплазия липоцитов приводит к блокированию КС. При запущенном процессе на снимках может отображаться скопление кальция под коленом (калькулезный бурсит).
Что выявляет магнитно-резонансная томография при Гоффа:
- Гипертрофические жировые скопления в проекции крыловидных связок;
- Попадание жира внутрь суставной щели колена;
- Признаки воспалительных изменений;
- Гиперплазия липоцитов;
- Уменьшение объема верхнего заворота;
- Ригидность связочных структур;
- Увеличение размеров заднего заворота;
- Киста в подколенной ямке (Беккера).
В заключение нужно сделать вывод о высокой информативности, достоверности специфичности МРТ коленного сустава. Метод безвреден для здоровья при отсутствии противопоказаний. Перед проведением томографии нужно консультация лечащего врача. Окончательное решение о возможности сканирования принимает рентгенолог.
Источник
