Коленный сустав боль надколенника
13 июля 201651209 тыс.
Содержание:
Боль в колене – широко распространенный симптом, сигнализирующий о неблагополучии в организме – возникновении заболевания суставов или просто повышенной нагрузки на ноги.
Трудно найти человека, ни разу не испытывавшего болевых ощущений в коленях в определенном периоде жизни. Дискомфорт, щелчки либо боли разной интенсивности в коленных суставах возникают как у взрослых, так и у детей вследствие множества причин. Чем старше становится человек, тем выше вероятность возникновения различных болезней, первым признаком которых является боль в коленях. Это происходит из-за возрастных особенностей организма: замедления обменных процессов, износа хрящевой ткани суставов, присоединения других проблем с опорно-двигательным аппаратом, сосудами, нервами.
Из-за сложного анатомического строения, множества структур и испытываемых значительных нагрузках, а нередко и перегрузках, коленные суставы очень уязвимы. Повреждение любого элемента структуры, например, синовиальной сумки, ведет к нарушению двигательной функции колена и, соответственно, болевому синдрому. Связки и мениски считаются самыми уязвимыми, они травмируются в 80–85% случаев.
Анатомическое строение колена
Колено состоит из коленного сустава, дистального конца бедренной кости с двумя мыщелками и подмыщелками, большеберцовой трубчатой кости, мышц, нервов, сосудов, связочного аппарата, надколенника (коленной чашечки), суставных сумок и менисков.
Коленный сустав – один из крупных суставов организма. Сверху к нему подходит бедренная кость. Суставные поверхности ее латерального (наружного) и медиального (внутреннего) мыщелков сочленяются с надколенником и большеберцовой костью. Мениски, представляющие собой соединительнотканные хрящи, служат амортизаторами сустава. Благодаря им происходит рациональное распределение веса человека на большеберцовое плато и увеличивается стабильность сустава. Тонкая, двуглавая, полуперепончатая и другие мышцы синхронизируют капсульно-связочные структуры, обеспечивая двигательную активность коленного сустава.
Элементы колена соединены между собой множеством связок. Внутри сустава есть две крестообразные связки – задняя и передняя. Подмыщелки бедерной кости соединены с малоберцовой и большеберцовой костями коллатеральными связками. Косая подколенная связка располагается в задней части бурсы коленного сустава. Из ряда суставных полостей выделяют главную – синовиальную капсулу, не сообщающаяся с суставом. Кровоснабжение элементов колена осуществляется благородя сети кровеносных сосудов, а иннервация – нервным волокнам.
Причины возникновения боли в коленях
Насчитывается множество причин болезненности суставов коленей, которые можно условно разделить на несколько групп.
Травматические поражения элементов колена:
- Ушиб колена. В результате разрыва сосудов происходит локальное кровоизлияние в мягкие ткани сустава. Покраснение, отек, поражение нервных окончаний приводит к болезненности, затруднению движения.
- Полный либо частичный разрыв связок. Чаще диагностируется частичное нарушение целостности внутренней боковой связки, возникающее от чрезмерного выворачивания голени наружу.
Наружная связка рвется реже по сравнению с внутренней. Это происходит из-за сильного отклонения голени внутрь, при подворачивании ноги например. Разрыв крестообразных связок неминуемо сопровождается гемартрозом.
Полный разрыв обеих связок часто сочетается с повреждением суставной сумки, разрыванием внутреннего мениска. Такая травма приводит к избыточной подвижности коленного сустава, сопровождающейся сильными болями, интенсивность которых зависит от степени разрыва.
- Гемартроз коленного сустава – излитие крови в полость сустава. Бывает травматического и нетравматического характера. Травматический гемартроз наблюдается при разрывах менисков, полных или неполных разрывах связок, внутрисуставных переломах, ушибах области колена. Нетравматический вариант является одним из симптомов заболеваний, характеризующихся повышенной хрупкостью стенок сосудов или нарушением системы свертывания крови. К ним относятся гемофилия, цинга, тяжелые формы геморрагических диатезов. Скопившаяся в полости сустава кровь сдавливает ткани, нарушая кровообращение в них. Особый пигмент – гемосидерин – отрицательно влияет на связки, гиалиновый хрящ, синовиальную сумку, приводя к потере их эластичности. Результатом поражения суставной бурсы является набухание ее ворсинок и усиленная выработка суставной жидкости. Итогом повторных кровоизлияний становится дистрофия и разрушение сустава.
- Коленная менископатия – нарушение целостности менисков коленного сустава. При латеральной форме повреждается наружный мениск, при медиальной – внутренний. Это одно из самых частых, но трудно диагностируемых повреждений коленного сустава. В зоне риска заболевания находятся не только спортсмены, занимающиеся интенсивными тренировками, но и простые люди. Разрыв мениска может произойти от резкого необычного движения при повороте туловища, подворачивании ноги, сильном ударе по колену.
- Вывих коленной чашечки – патологическое смещение надколенника. Травма диагностируется не более чем в 0,7% случаях от общего числа вывихов. Чаще возникает наружный вывих, реже – внутренний, очень редко – вертикальный или торсионный. При неполном вывихе коленная чашечка определяется над латеральным (наружным) мыщелком, при полном – снаружи от латерального мыщелка.
- Закрытые или открытые переломы коленного сустава, верхнего участка костей голени либо нижнего отдела бедерной кости. Такие травмы часто сочетаются с поражением мягких тканей колена, вызывая массивные кровоизлияния, чрезмерную подвижность в области колена, его деформацию.
Воспалительные и дегенеративно-дистрофические заболевания суставных элементов колена:
- Артрит – воспалительное поражение сустава колена. Схожий механизм развития патологии наблюдается при остеоартрите, болезни Бехтерева, ревматоидном артрите, подагре (с отложением уратов в суставы).
- Остеоартроз (гонартроз) с поражением коленного сустава невоспалительного характера, затрагивающее все его структуры и приводящее к серьезным дегенеративным изменениям.
- Бурсит с воспалением синовиальных бурс приводит к болезненности при сгибательно-разгибательных движениях в колене.
- Периартрит сухожилий коленного сустава – воспаление капсулы гусиной лапки, коленных сухожилий, а также мышц и связок, окружающих сустав. При этом боль возникает в основном во время спуска по лестнице, особенно с тяжелым грузом, а сосредотачивается на внутренней поверхности колена.
- Хондропатия надколенника – дегенеративно-некротические изменения хряща суставной (задней) поверхности надколенника. Степень разрушения может быть разной: от участков легкого размягчения до трещин и полного истирания.
- Хондроматоз – серьезная хроническая болезнь, обусловленная диспластическим процессом с островковым перерождением участков мембраны суставной оболочки в хрящи – хондром. Не исключено окостенение отдельных хрящевых тел.
- Киста Бейкера – формирование плотного эластичного округлого опухолевидного образования в подколенной ямке, расположенной на противоположной стороне от надколенника. Киста отчетливо видна в разогнутом состоянии колена. Вызывает дискомфорт, боль в подколенной области. При значительных размерах сдавливает сосуды и нервы, приводя к нарушению иннервации и кровообращения.
- Болезнь Гоффа – заболевание, сопровождающееся поражением и дальнейшим перерождением жировой ткани, располагающейся вокруг коленного сустава. Защемление, отек и другие повреждения жировых клеток – адипоцитов – заканчиваются их замещением плотной фиброзной тканью. В итоге буферная функция «жировой подушки» нарушается, сама жировая ткань становится не способна выполнять роль амортизатора.
- Болезнь Осгуда–Шлаттера – патология, характеризующаяся омертвением бугристой части большеберцовой кости. Диагностируется у подростков от 10 до 18 лет, занимающихся спортом. Ниже надколенника появляется болезненная шишка, при отсутствии лечения приводящая к ограничению движения ноги или полному обездвиживанию, а также гипотрофии мышц.
Заболевания, при которых возможна иррадиация боли в области колена:
- Коксартроз тазобедренного сустава – хроническое поражение тазобедренного сустава, сопровождающееся прогрессирующей дегенерацией и дистрофическими изменениями в нем. Часто боль распространяется вниз по наружной поверхности бедра до колена или ниже.
- Невропатия седалищного нерва – невоспалительное поражение нерва в результате компрессионного сдавливания либо спазмирования кровеносных сосудов. Этот нерв доходит до ступней, начинаясь в области поясницы и проходя через копчик и таз. Блокада в какой-то одной точке на его протяжении приводит к нарушению чувствительности или пульсирующей боли.
- Фибромиалгия – внесуставное поражение мягких тканей невоспалительного характера с совокупностью симптомов в виде артралгии, мышечной слабости, депрессии и т. д.
Некоторые системные заболевания, приводящие к болям в коленях:
- Остеопороз – заболевание костной системы хронически прогрессирующего течения, изменяющее минеральный состав и плотность костной ткани. «Вымывание» кальция из костей приводит к их хрупкости. Процесс сопровождается ломотой или ноющими болями в конечностях.
- Туберкулез костей. Туберкулезное поражение участка кости приводит к постоянным сильным болям.
- Остеомиелит – заболевание инфекционно-воспалительного характера, поражающее все структурные элементы костей. Результатом как специфического, например, туберкулезного, так и неспецифического, чаще коккового, остеомиелита становится гиперемия кожи, отек, локальные острые боли в костях и мышцах, фебрильная температура.
- Некоторые инфекционные болезни. При синдроме Рейтера, кроме вовлечения в процесс урогенитального тракта и слизистой глаз, поражаются суставы. Одним из проявлений болезни Лайма является артралгия.
Виды болей в коленях
В зависимости от этиологии характер и интенсивность боли могут быть разными.
- Ноющая. При артрите, остеоартрозе.
- Острая, сильная. При переломах элементов колена, разрыве связок, остром бурсите, ушибе колена, обострении менископатии, деформирующем остеоартрозе.
- Пульсирующая. При запущенном деформирующем артрозе, травме мениска.
- Сверлящая. При остеомиелите.
- Тупая. При бурсите, хроническом остеохондрите.
- Жгучая. При компрессии седалищного нерва, туберкулезном процессе в кости.
- Простреливающая. При защемлении нервного ствола.
- Боль при ходьбе. При кисте Бейкера, бурсите, артрите, гонартрозе, периартрите.
- Боль в покое. При подагре, артритах.
Диагностика патологий, вызывающих боль в коленях
Физакальное обследование:
- сбор анамнеза и жалоб;
- визуальный осмотр с пальпацией колена.
Лабораторные исследования:
- биохимический и клинический анализы крови;
- серологическое исследование крови;
- иммунологический анализ крови;
- ревматологические пробы;
- бактериологический анализ синовиальной жидкости.
Инвазивные инструментальные методы:
- артроскопия;
- пункция суставной сумки;
- пункционная биопсия кости.
Неинвазивная инструментальная диагностика:
- рентгенография коленного сустава;
- денситометрия;
- ультразвуковое исследование сустава;
- МРТ или КТ.
Лечение боли в коленях
Если боль в одном или обоих коленях нетравматической природы возникновения, то следует обратиться сначала к терапевту, который, исходя из жалоб пациента и результатов объективного осмотра, направит к узкому специалисту – ортопеду, ревматологу, флебологу или неврологу. При любой травме колена необходимо обратиться к хирургу либо травматологу-ортопеду.
Лечение в каждом случае разное, зависит от причины боли, то есть от вида травмы или заболевания. Для каждой болезни существует своя схема лечения. Но для начала пациент должен соблюдать несколько общих правил:
- значительно сократить длительность пеших прогулок и нахождения на ногах в течение дня;
- спортсменам временно (до выздоровления) отказаться от тренировок, а обычным людям от бега или прыжков;
- при усилении болей полностью отказаться от движений, наложить на колено фиксирующую повязку из эластичного бинта;
- носить бандаж или повязку для иммобилизации коленного сустава;
- при ушибе холод на место травмирующего воздействия.
Ревматоидный, псориатический артрит, системные аутоиммунные заболевания нуждаются в серьезном комплексном лечении, проводимом на протяжении многих месяцев. Базисная терапия состоит из иммуносупрессоров, нестероидных противовоспалительных и гормональных лекарств, препаратов золота и т. д.
При лечении бурсита применяют обезболивающие и противовоспалительные лекарства. Если выявлена инфекция, то курс антибиотиков. Лечебная пункция сумки проводится для удаления избыточной жидкости из синовиальной полости и/или введения одного их кортикостероидов. От хронического воспаления бурсы помогает избавиться операция – хирургическое иссечение синовиальной сумки.
При деформирующем остеоартрозе эффективны внутрисуставные инъекции глюкокортикостероидов, длительный прием НПВС и хондропротекторов. Для снятия болевого синдрома местно назначают компрессы с димексидом или бишофитом, мази и гели с противовоспалительным действием. Помогает массаж, физиопроцедуры, лечебная гимнастика. Тяжелые поражения коленного сустава требуют хирургического вмешательства – эндопротезирования сустава.
Лечение остеопороза заключается в курсовом приеме бисфосфонатов, кальцитонинов, препаратов кальция, витамина D и т. д.
Лечение разрыва мениска может быть консервативным или хирургическим. Консервативная терапия состоит из применения анальгетиков, НПВС, гиалуроновой кислоты, хондропротекторов. Но вначале производят репозицию сустава.
Виды оперативного вмешательства:
- менискэктомия;
- парциальная (неполная) менискэктомия;
- трансплантация мениска;
- артроскопия;
- артроскопическое сшивание разрыва мениска.
При любой травме колена после лечения очень важен период реабилитации, который должен проходить под контролем реабилитолога или ортопеда. Врач составит оптимальную программу восстановления функции сустава. Главными методами послеоперационной реабилитации считаются массаж и лечебная гимнастика. Также эффективны занятия на специальных тренажерах, постепенно разрабатывающие коленный сустав.
Источник
На сегодняшний день нет единого мнения относительно терминологии, этиологии и лечения болевого синдрома в переднем отделе коленного сустава. Пателло-феморальный болевой синдром (хондромаляция надколенника, синдром перегрузки надколенно-бедренного сустава) довольно часто можно встретить у активно занимающихся спортом подростков и молодых людей.
Нередко (однако не всегда) это состояние связано с размягчением и фиброзными изменениями суставной поверхности надколенника — хондромаляцией надколенника. В отсутствии каких-либо других патологических изменений ортопеды рассматривают хондромаляцию как причину (а не следствие) заболевания. Против этого свидетельствуют следующие факты: (1) хондромаляцию нередко диагностируют в ходе артроскопии коленного сустава у лиц молодого возраста, не предъявляющих жалоб на боль в переднем отделе коленного сустава и (2) у некоторых пациентов с типичным болевым синдромом не находят изменений хряща надколенника.
а) Механизмы развития боли в надколеннике при синдроме перегрузки надколенно-бедренного сустава. Боль в переднем отделе коленного сустава может быть одним из симптомов достаточно известных заболеваний, наиболее распространенными из которых являются бурситы, болезнь Осгуда-Шляттера, невромы, синдром синовиальной складки, пателло-феморальный артроз и тендиниты зоны прикрепления сухожилия четырехглавой мышцы или собственной связки надколенника — болезнь Синдинга-Ларсена.
При исключении всех названных состояний и отсутствии других видимых причин врач сталкивается с достаточно известным клиническим синдромом, который получил не совсем удачное название «болевого синдрома в переднем отделе коленного сустава» или «пателло-феморального болевого синдрома».
Основной причиной такого болевого синдрома возможно является механическая перегрузка надколенно-бедренного сустава. Изредка причиной может быть единственная травма коленного сустава (прямой удар по передней поверхности колена), которая может привести к повреждению суставных поверхностей. Чаще же постоянные перегрузки сустава обусловлены либо (1) нарушением конгруэнтности надколенно-бедренного сустава вследствие аномального строения надколенника или межмыщелковой борозды, либо (2) аномалиями строения нижней конечности в целом и/или надколенника в частности, либо (3) нарушением баланса мышц нижней конечности, характеризующимся снижением их силы вследствие атрофии, снижения функции или относительной слабости медиальной широкой мышцы, которые приводят к изменению наклона надколенника, его подвывиху или перегрузке одной из его фасеток при сгибании и разгибании, либо (4) гиперактивностью пациента.
Используемый здесь термин «перегрузка» означает либо непосредственную механическую перегрузку суставных фасеток надколенника, либо механические нагрузки, возникающие в глубинных слоях суставного хряща на границе между высоко- и низконагружаемыми зонами (Goodfellow et al.). В ходе обследования пациента также необходимо учитывать его личностные особенности и его реакцию на хронический болевой синдром (Thomee et al.).
Перегрузка надколенно-бедренного сустава приводит к появлению изменений как суставного хряща, так и субхондральной кости, однако не всегда эти изменения развиваются параллельно. Так, суставной хрящ может выглядеть нормально, а изменения его могут носить лишь биохимический характер, характеризующийся гипергидратацией и снижением концентрации протеогликанов, тогда как в подлежащей кости отмечается выраженная сосудистая реакция (которая может быть потенциальной причиной болевого синдрома).
В других случаях в хряще могут наблюдаться видимые размягчение и фиброзные изменения, сопровождающиеся или не сопровождающиеся внутрикостной гипертензией субхондральной кости. Это и обусловливает различные взаимоотношения между (1) аномалиями строения надколенно-бедренного сустава, (2) размягчением хряща, (3) сосудистой реакцией субхондральной кости и (4) болевым синдромом в переднем отделе коленного сустава.
Фиброзные изменения хряща обычно наблюдаются в области внутренней фасетки надколенника или в области срединного гребешка; как правило, они ограничиваются поверхностными зонами хряща и заживают спонтанно (Bentley). Не являются они и предпосылками развития и прогрессирования остеоартроза коленного сустава в последующем. Иногда наблюдается поражение наружной фасетки надколенника — синдром «зоны избыточного давления» Фика (Ficat), который может приводить к прогрессирующим изменениям надколенно-бедренного сустава (Ficat и Hungerford).

Хондромаляция надколенника.
Патогномоничных признаков хондромаляции надколенника, на основании которых можно было бы поставить диагноз, не существует,
однако есть ряд симптомов, которые позволяют заподозрить ее наличие.
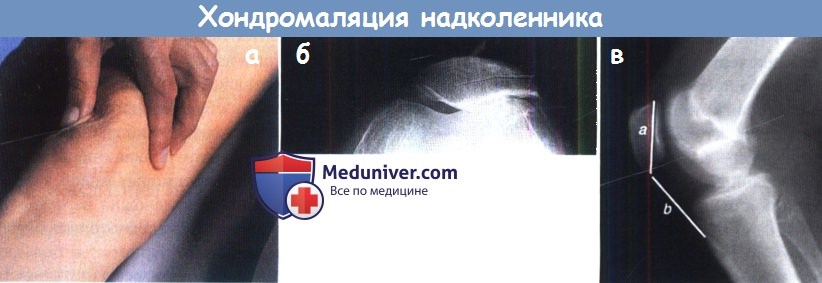
(а) Зафиксируйте надколенник относительно мыщелка бедра и попросите пациента напрячь мышцы бедра:
даже здоровый человек в такой ситуации может испытать дискомфорт,
пациенты же с хондромаляцией надколенника в подобной ситуации отмечают острую боль в области пателло-феморального сустава.
(б) Тангенциальная проекция в положении неполного сгибания коленного сустава.
(в) На рентгенограмме в боковой проекции в положении сгибания коленного сустава до 45° длины надколенника и собственной связки надколенника в норме практически равны (отношение 1:1),
при patella alta это отношение будет менее, чем 1:1.
б) Симптомы и клиника боли в надколеннике при синдроме перегрузки надколенно-бедренного сустава. Пациенты, нередко девушки подросткового возраста или молодые спортсмены, предъявляют жалобы на боль в области переднего отдела коленного сустава или в его глубине «под коленной чашечкой». Иногда в анамнезе у пациентов имеет место травма коленного сустава или рецидивирующие подвывихи. Симптоматика усиливается при физической активности, подъеме по лестнице или при подъеме после длительного пребывания в положении сидя. Коленный сустав может «подворачиваться», иногда развивается его отек. Иногда сустав «блокируется», однако такие блокады не являются истинными. Нередко поражаются оба коленных сустава.
Нa первый взгляд коленный сустав может казаться совершенно нормальным, однако при тщательном клиническом осмотре можно выявить изменение нормального расположения или наклон надколенника. Другими признаками заболевания могут быть гипотрофия четырехглавой мышцы, наличие в полости коленного сустава выпота, болезненность при пальпации по краю надколенника и хруст при движениях в коленном суставе.
Пателло-феморальный болевой синдром провоцируется прижатием надколенника к мыщелку бедра при одновременном сокращении четырехглавой мышцы, при этом сначала надавливают на надколенник целиком, а затем по отдельности на медиальную и латеральную фасетку. Если в дополнение к описанным симптомам имеет место положительный симптом предчувствия, то скорее всего в анамнезе у пациента имел место подвывих или вывих надколенника.
Трекинг надколенника оценивают в положении пациента сидя на краю кушетки со свешенными вниз ногами, в этом положении пациента просят согнуть и разогнуть голени с сопротивлением, в ряде случаев при этой пробе удается выявить подвывих надколенника.
В положении сидя или лежа на спине положение надколенника можно оценить количественно путем измерения величины квадрицепс-угла, или Q-угла, — этот угол образован линией тяги четырехглавой мышцы (линия, соединяющая переднюю верхнюю подвздошную ость и середину надколенника) и линией, соответствующей положению собственной связки надколенника. В норме этот угол составляет 14-17°, увеличение угла более 20° рассматривается как предрасполагающий фактор к развитию болевого синдрома в переднем отделе коленного сустава.
Другим предрасполагающим фактором является высокое стояние надколенника (patella alta), при котором компрессионные силы, действующие на суставную поверхность надколенника при сгибании коленного сустава, скорее всего будут выше, чем в норме. Высоту стояния надколенника лучше всего оценивать по рентгенограмме в боковой проекции.
Наконец, в ходе клинического осмотра оценивают состояние околосуставных образований, которые также могут быть источниками болевого синдрома, для исключения отраженного болевого синдрома необходимо осмотреть и тазобедренный сустав.
Причины болевого синдрома в переднем отделе коленного сустава:
1. Отраженная боль со стороны тазобедренного сустава
2. Заболевания надколенно-бедренного сустава:
Нестабильность надколенника
Перегрузка надколенно-бедренного сустава
Остеохондральные повреждения
Пателло-феморальный артроз
3. Заболевания коленного сустава:
Рассекающий остеохондрит
Свободное внутрисуставное тело Синовиальный хондроматоз
Синдром синовиальной складки
4. Заболевания периартикулярных образований:
Тендинит собственной связки надколенника
«Растяжение» собственной связки надколенника
Бурсит
Болезнь Осгуда-Шляттера
в) Лучевая диагностика. Рентгенологическое исследование должно включать рентгенографию надколенника в тангенциальной проекции, которая позволяет выявить изменение наклона или подвывих надколенника, и в боковой проекции в положении сгибания коленного сустава наполовину для оценки высоты стояния надколенника.
Наиболее точными методами, позволяющими оценить и измерить взаиморасположение надколенника и мыщелка бедра, являются КТ или МРТ в положении полного разгибания и при различных углах сгибания.
г) Артроскопия. Размягчение суставного хряща довольно часто можно наблюдать и у людей, не предъявляющих никаких жалоб со стороны коленного сустава, в то же время при наличии болевого синдрома в коленном суставе какой-либо патологии также может не обнаружиться. Тем не менее артроскопия является весьма полезной методикой, позволяющей исключить другие возможные причины болевого синдрома в переднем отделе коленного сустава. Также она позволяет оценить конгруэнтность надколенно-бедренного сустава, особенности расположения и трекинга надколенника.
д) Дифференциальный диагноз. Для того, чтобы выставить диагноз пателло-феморального болевого синдрома, необходимо исключить все остальные возможные причины болевого синдрома в переднем отделе коленного сустава. Но даже после этого прежде, чем начать лечение, следует выявить точную причину развития этого синдрома, каковой могут быть постуральные особенности, избыточная нагрузка, аномалии расположения надколенника, подвывих или аномалии строения костей.
е) Лечение без операции боли в надколеннике при синдроме перегрузки надколенно-бедренного сустава. В подавляющем большинстве случаев эффективно видоизменение физической активности и физиотерапия в сочетании с разъяснением пациентам причин имеющегося у них болевого синдрома и того, что у большинства пациентов подобное состояние постепенно купируется и без дополнительных медицинских вмешательств.
Назначаемые упражнения должны быть направлены на укрепление медиальной головки четырехглавой мышцы как основного фактора, сдерживающего патологический наклон и подвывих надколенника кнаружи. Ряду пациентов бывает достаточно простого применения ортопедических стелек, корригирующих вальгусную установку стопы. Назначение аспирина позволит всего лишь в той или иной мере снять болевой синдром, тогда как от использования глюкокортикоидов следует воздерживаться.
ж) Операция при боли в надколеннике при синдроме перегрузки надколенно-бедренного сустава. Об операции следует подумать только (1) при наличии явных аномалий строения, которые возможно корригировать оперативным путем, (2) когда проводимое в течение по меньшей мере шесть месяцев консервативное лечение оказывается неэффективным или (3) если у пациента изначально выявляются признаки нетрудоспособности. Оперативное лечение направлено на оптимизацию расположения надколенника относительно мыщелка бедра, улучшение конгруэнтности надколенно-бедренного сустава и снижение действующих в нем динамических нагрузок. С этой целью применяются различные вмешательства, включающие латеральный релиз при сочетании признаков нестабильности надколенника с одним из вмешательств, показанных на рисунке ниже или без таковых, а также операция Маке (Maquet) (подъем собственной связки надколенника) и как последняя мера — пателлэктомия.
Латеральный релиз. Операция заключается в открытом или артроскопическом продольном рассечении наружной капсулы и наружного удерживателя надколенника. Иногда уже одного этого бывает достаточно (особенно если по данным рентгенографии или МРТ имеет место выраженный наклон надколенника), чаще же это вмешательство необходимо дополнять восстановлением нормальной анатомии надколенно-бедренного сустава.
Проксимальная реконструкция. Заключается в открытом релизе наружного удерживателя надколенника и гофрировании косой части медиальной широкой мышцы бедра.
Дистальная реконструкция. Дистальные мягкотканные и костные реконструктивные вмешательства описаны выше. Эти операции позволяют оптимизировать трекинг надколенника, однако сопряжены с риском увеличения давления в зоне контакта надколенника и мыщелка бедра, что в свою очередь может усилить выраженность симптоматики.
Дистальный подъем собственной связки надколенника. Согласно предложенной Maquet методике, бугристость большеберцовой кости вместе с прикрепляющейся к ней собственной связкой надколенника перемещается кпереди и фиксируется в этом положении с помощью костного блока. Такое вмешательство позволяет снизить давление на границе контакта надколенника и мыщелка бедра.
Некоторых пациентов начинает беспокоить образующийся после такой операции на передней поверхности большеберцовой кости костный выступ, поэтому такая операция может стать причиной появления новых жалоб. В качестве альтернативы Fulkerson предложил перемещать и приподнимать относительно исходного положения передне-медиальный сегмент бугристости большеберцовой кости. Среднесрочные результаты этого вмешательства вполне удовлетворительные.
Хондропластика. Операция заключается в артроско-пической обработке суставной поверхности надколенника с помощью шейвера, в ходе которой удаляется размягченный и фиброзно-измененный хрящ, иногда вплоть до уровня подлежащей субхондральной кости. В последующем обработанный участок должен заполниться волокнистым хрящом. По завершении основного вмешательства выполняют лаваж сустава, также операцию можно сочетать с любым из видов реконструктивных вмешательств.
Пателлэктомия. Это самое последнее, к чему можно прибегнуть для облегчения страданий пациента. Даже при изначальной травматичности вмешательства пациенты остаются порой весьма довольными облечением после всех ранее перенесенных и оказавшихся неэффективными вмешательств.
— Читать далее «Симптомы рассекающего остеохондрита коленного сустава и его лечение»
Оглавление темы «Болезни коленного сустава»:
- Симптомы и диагностика хронической нестабильности коленного сустава
- Симптомы рецидивирующего вывиха надколенника и его лечение
- Причины боли в области надколенника и его лечение
- Симптомы рассекающего остеохондрита коленного сустава и его лечение
- Симптомы свободного тела коленного сустава и его лечение
- Симптомы синовиального хондроматоза коленного сустава и его лечение
Источник
